
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Глава 1. АНАТОМИЯ И ФИЗИОЛОГИЯ. Печеночная ткань состоит из множества долек, разделенных между собой прослойками соединительной ткани
|
|
Печеночная ткань состоит из множества долек, разделенных между собой прослойками соединительной ткани, в которой проходят желчные протоки, разветвления воротной вены, печеночной артерии и нервов, оплетающих дольки густой сеткой. Гепатоциты в дольках расположены так, что один полюс их обращен к кровеносным сосудам, и другой — к желчным канальцам,
Секретируемая желчь выделяется из гепатоцитов в желчные канальцы — щели диаметром 1—2 мкм между соседними гепатоцитами. По канальцам желчь движется в направлении от центро-лобулярных клеток к интерлобулярным портальным триадам и попадает в желчные проточки. Последние, сливаясь, образуют более крупные проточки, а те в свою очередь желчные протоки, выстланные синусоидальными эпителиальными клетками (A. L. Tones и соавт., 1980).
Внутрипеченочные желчные ходы, идут параллельно разветвлениям воротной вены и печеночной артерии. Соединяясь между собой, они образуют более крупные внутрипеченочные протоки и в конечном итоге формируют внеорганные печеночные протоки для правой и левой долей печени.
В правой доле для оттока желчи из переднего и заднего сегментов имеется 2 главных протока — передний и задний, которые образуются из слияния протоков верхних и нижних зон—субсегментов. Передний и задний протоки направляются к воротам печени, причем задний проток расположен несколько выше и имеет большую длину. Сливаясь, они образуют правый печеночный проток. В 28 % случаев слияния не происходит, и нижний сегментарный проток рассматривают как правый дополнительный печеночный. Однако это неправильно, так как через него оттекает желчь из определенного участка печени.
В ложе желчного пузыря часто можно найти тонкий проток, отводящий желчь от V сегмента правой доли и имеющий непосредственную связь с правым печеночным протоком; следует избегать повреждения его во время холецистэктомии. Прямого сообщения этого протока с желчным пузырем не установлено.
Из левой доли печени, как и из правой, отток желчи осуществляется по 2 сегментарным протокам — латеральному и медиальному.
Латеральный сегментарный проток отводит желчь от левой анатомической доли и образуется путем слияния протоков верхних и нижних зон. Место слияния расположено по линии левой сагиттальной борозды (50 % случаев) или несколько правее от нее (42 % случаев) —К. Schwartz (1964).
Медиальный проток образуется из нескольких (обычно 2) протоков верхних и нижних зон и присоединяется к латеральному в воротах печени, образуя левый печеночный проток.
В хвостатой доле протоки делятся на 2 системы. Из правого отдела желчь оттекает в правый печеночный проток, из левого — в левый. Внутрипеченочного сообщения между левым и правым печеночными протоками в области хвостатой доли не установлено.
Печеночные протоки. Обычно слияние левого и правого протоков происходит вне паренхимы печени в 0,75—1,5 см от ее поверхности (95 % случаев) и значительно реже (5 % случаев) — в печеночной паренхиме (И. М. Тальман, 1965). Левый печеночный проток уже и длиннее правого, располагается всегда вне паренхимы впереди над левой воротной веной. Длина его колеблется от 2 до 5 см, диаметр — от 2 до 5 мм. Чаще он располагается в поперечной борозде кзади от заднего края квадратной доли. У заднего угла квадратной доли находится опасное место, где переднюю поверхность левого печеночного протока пересекают ветви печеночной артерии, идущие к IV сегменту (А. Н. Максименков, 1972). В левый печеночный проток поступает желчь из I, II, III и IV сегментов печени. Следует заметить, что желчные ходы I сегмента в ряде случаев могут впадать как в левый, так и в правый печеночные протоки, хотя существенных анастомозов между обоими протоками не выявлено даже на высоте желчной гипертензии при механической желтухе (А. И. Краковский, 1966).
Правый печеночный проток, располагающийся в воротах печени, нередко окутан ее паренхимой. Длина его меньше левого (0,4—1 см), а диаметр — несколько больше. Расположен правый печеночный проток чаще всего сзади и над правой воротной веной. Он обычно находится над печеночной артерией, а иногда — под ней. Существенным для хирургии желчевыводящих путей является тот факт, что на уровне расположения шейки желчного пузыря на расстоянии 1—2 см кзади от нее или начального отдела пузырного протока очень поверхностно в паренхиме печени проходит правый печеночный проток (А. И. Краковский, 1966), который легко может быть поврежден во время холецистэктомии или при ушивании ложа желчного пузыря.
Изучение внутрипеченочной архитектоники желчных протоков и проекции этих протоков на поверхность печени (А. Ф. Ханжинов, 1958; Г. Е. Островерхое и соавт., 1966; А. И. Краковский, 1966) послужило основанием для создания точных схем визуализации наиболее доступных внутрипеченочных протоков и билиодигестивных анастомозов.
Стенка внутрипеченочных желчных протоков состоит из рыхлой волокнистой соединительной ткани, изнутри покрытой однослойным кубическим эпителием.
Общий печеночный проток берет начало от места слияния (развилки) долевых печеночных протоков в воротах печени и заканчивается у места впадения в пузырный проток. В зависимости от места впадения последнего длина общего печеночного протока ко-леблется в пределах от 1 до 10 см (обычно 3—7 см), а диаметр составляет от 0,3 до 0,7 см. Общий печеночный проток формиру-ется воротах печени, являясь как бы продолжением левого пе-ченочного протока, и располагается впереди бифуркации воротной вены. Чаще всего он образуется в результате слияния 2 печеночных протоков — правого и левого (67 % случаев, по Г. А. Михайлову, 1976) и реже 3, 4, 5 протоков. Такое ветвление общего печеночного протока представляет особый интерес при выполнении вмешательств на развилке протоков в воротах печени.
Располагается общий печеночный проток у правого края пече-ночно-дуоденальной связки, впереди правого края воротной вены. В том случае, если слияние печеночных протоков происходит у края двенадцатиперстной кишки, оба протока идут параллельно, а пузырный может впадать в один из них на различном уровне.
Общий желчный проток. От места впадения пузырного протока к двенадцатиперстной кишке идет общий желчный проток. Длина его колеблется в зависимости от уровня впадения пузырного протока (в среднем — 5—8 см). Диаметр протока составляет 5—9 мм. Перед входом в ткань поджелудочной железы общий желчный проток несколько расширяется, затем постепенно суживается, проходя через ткань железы, особенно в месте впадения в двенадцатиперстную кишку. В патологических условиях общий желчный проток может расширяться до 2—3 см и более.
Общий желчный проток принято делить на 4 части: 1) супрадуоденальную—от места впадения пузырного прогока до верхнего края двенадцатиперстной кишки (0,3—3,2 см); 2) ретродуоденальную (около 1,8 см). Находится позади верхней горизонтальной части двенадцатиперстной кишки до вступления протока в поджелудочную железу. Слева от общего желчного протока находится воротная вена, под ним — отделенная тонким слоем соединительной ткани нижняя полая вена; 3) панкреатическую (около Зсм). Располагается между головкой поджелудочной железы и двенадцатиперстной кишкой. Чаще (в 90 % случаев) общий желчный проток проходит через поджелудочную железу, а иногда он располагается на ее дорсальной поверхности. Общий желчный проток, проходя через поджелудочную железу, имеет форму желоба
и не полностью окружен паренхимой железы (И. М. Тальмаи, 1963). Hess (1961), наоборот, отмечает, что у 90 % людей эта часть общего желчного протока находится внутри паренхимы поджелудочной железы; 4) интрамуральную. Внедрение общего желчного протока в двенадцатиперстную кишку происходит по левому медиальному краю вертикального ее отдела на границе с задней стенкой в 8—14 см от привратника при измерении по кишке (М. Д. Аниханова, 1960; И. М. Тальман, 1963; А. Н. Максименко, 1972; А. И. Едемский, 1987), то есть в средней части вертикального отдела. В ряде случаев место впадения может находиться в 2 см от привратника или даже в желудке, а также в области двенадцатиперстно-тонкокишечного изгиба. По данным Baynes (1960), исследовавшим 210 препаратов, место впадения общего желчного протока в двенадцатиперстную кишку в верхней горизонтальной части было у 8 больных, в верхней половине вертикальной части — у 34, в нижней половине вертикальной части — у 112, у перехода в нижнюю горизонтальную часть — 36, в нижней горизонтальной части — у 6, слева от средней линии около двенадцатиперстно-тонкокишечного изгиба — у 4 больных. Все это, безусловно, необходимо иметь в виду при выполнении оперативных вмешательств на большом сосочке двенадцатиперстной кишки и дистальном отделе общего желчного протока.
Чем выше место впадения общего желчного протока, тем прямее угол прободения стенки кишки и тем больше предрасположенность к дуоденально-папиллярному рефлюксу.
Внутристеночная часть общего желчного протока имеет протяженность 10—15 мм. Она косо прободает стенку двенадцатиперстной кишки, образуя со стороны слизистой оболочки большой сосочек двенадцатиперстной кишки.
Стенка общего печеночного и общего желчного протоков состоит из пластинки соединительной ткани, богатой эластическими волокнами. Последние располагаются двумя слоями — вдоль длинной оси протока и циркулярно охватывая его. Среди волокон расположены гладкие мышечные клетки, однако сплошного слоя мышц нет. Только в отдельных участках (в месте перехода пузырного протока в желчный пузырь, в месте слияния общего желчного протока и протока поджелудочной железы, а также при впадении их в двенадцатиперстную кишку) скопления гладких мышечных клеток образуют сфинктеры.
Внутренняя поверхность протоков выстлана однослойным высоким призматическим эпителием, который местами образует крипты. В слизистой оболочке располагаются также бокаловидные клетки.
Большой сосочек двенадцатиперстной кишки. В месте прохождения стенки кишки общий желчный проток несколько суживается и затем в подслизистом слое расширяется, образуя ампулярное расширение длиной в 9 мм, а иногда — 5,5 мм. Ампула заканчивается в просвете кишки сосочком величиной с просяное зерно. Сосочек располагается на продольной складке, образованной самой слизистой оболочкой. В большом сосочке двенадцатиперстной кишки имеется мышечный аппарат, состоящий из циркулярных и продольных волокон — сфинктер печеночно-поджелудочной ампулы. Продольные волокна разделяются на восходящие и нисходящие, при этом восходящие являются продолжением мышечных волокон двенадцатиперстной кишки, а нисходящие идут по дуоденальной стороне общего желчного протока и заканчиваются на одном уровне с циркулярными волокнами.
Результаты исследования анатомо-гистологических характеристик большого сосочка двенадцатиперстной кишки у детей, проведенные А. И. Едемским (1987), показали, что в первые годы жизни подслизистый и внутримышечный отделы его развиты слабо. Изучая топографию слияния желчного и поджелудочной железы протоков, автор установил, что у детей они всегда сливаются, в результате чего образуется общий канал длиной 2—3,5 мм. Наличие общего канала уже с момента рождения способствует смешению желчи и панкреатического сока, что обеспечивает нормальное пищеварение. Слизистая оболочка общего канала представлена множеством высоких треугольных складок, являющихся прототипом клапанов, которые заполняют просвет канала и своими концами направлены к устью, что уже само по себе препятствует возникновению рефлюкса. Изучая функцию сфинктерпого отдела большого сосочка двенадцатиперстной кишки с помощью ретроградных кино- или телехолангиопанкреатограмм, М. Д. Семин (1977) установил, что собственный сфинктер дистального отдела общего желчного протока (сфинктер печеночно-поджелудочной ампулы) имеет еще 3 внутренних сфинктера, работа которых тесным образом связана как с выбросом желчи в двенадцатиперстную кишку, так и с предотвращением дуоденобилиарного рефлюкса. Как показали исследования, проведенные в нашей клинике, в покое эти три сфинктера не дифференцируются и плотно сомкнуты, на рентгенограммах определяется тупой или конусовидный обрыв контрастного вещества в общем желчном протоке на расстоянии несколько более 1 см от стенки двенадцатиперстной кишки (это и есть длина сфинктерных зон). Дифференцировка сфинктерных зон начинается во время прохождения желчи либо в состоянии атонии.
Ампулообразные расширения, как истинную ампулу большого сосочка двенадцатиперстной кишки на месте слияния желчного протока и протока поджелудочной железы, мы обнаружили лишь на 15 из 1387 ретроградных эндоскопических панкреатохолангио-грамм. Чаще всего оба протока, соединяясь, образуют общий канал равномерной ширины, а ампулярное расширение является следствием патологических состояний (рубцового стеноза устья сосочка, ущемленного или фиксированного камня в сосочке).
Общий канал в области сфинктерной зоны, открывающийся на вершине большого сосочка двенадцатиперстной кишки отверстием диаметром около 3 мм, по своему направлению является как бы продолжением главного протока поджелудочной железы, а общий желчный проток в большинстве случаев впадает в него под острым углом. Этим объясняется и более легкая -катетеризация протока поджелудочной железы при выполнении ретроградной панкреато-холангиографии и опасность повреждения последнего при оперативном вмешательстве, когда ампула сосочка двенадцатиперстной кишки выражена незначительно.
Собственный сфинктер главного протока поджелудочной железы менее выражен и не имеет сложной дифференцировки (М. Д. Семин, 1977). Он значительно короче, чем сфинктерная зона терминального отдела общего желчного протока.
Выводной проток поджелудочной железы, прободая стенку двенадцатиперстной кишки, сливается с терминальным отделом общего желчного протока на разном уровне и под различным углом. Все варианты соединения общего желчного протока с выводным протоком поджелудочной железы принято делить на 3 группы.
1. Общий желчный проток соединяется с протоком поджелудочной железы до вершины большого сосочка двенадцатиперстной кишки. В этом случае в ампулу впадают оба протока или ампулу образует общий желчный проток, а проток поджелудочной железы впадает в него (86 %).
2. Соединение протоков отсутствует, но впадают они в ампулу общим отверстием (6 %).
Оба протока впадают самостоятельно и даже на расстоянии 1—2 см друг от друга (8 %).
Schumacher (1928) предложил свою схему вариаций соединения общего желчного протока с выводным протоком поджелудочной железы (рис. 38).

Ввиду частых вмешательств на большом сосочке двенадцатиперстной кишки, эта схема имеет определенный практический интерес. Общая длина большого сосочка двенадцатиперстной кишки у взрослых равняется (17,2±1,5) мм (А. И. Едем-ский, 1987). Кровоснабжение большого сосочка двенадцатиперстной кишки происходит за счет мелких ветвей желудочно-дуоде-нальной, панкреатодуоденальной и верхней брыжеечной артерий.
Желчный пузырь расположен в правой продольной борозде нижней поверхности печени, в борозде желчного пузыря; 2/3 этого тонкостенного органа покрыто брюшиной, а 1/3 прилежит к печени.
И стенке желчного пузыря различают следующие слои: сероз-ный, субсерозный, фиброзно-мышечный и слизистую оболочку. Грушевидный по форме желчный пузырь имеет 3 отдела: дно, тело и шейку. Обычно у места перехода тела желчного пузыря в шейку имеется изгиб. Здесь же вблизи шейки стенка желчного пузыря образует 1, реже — 2 кармана, которые часто являются местом расположения камней и закупорки ими пузырного протока. Вследствии деятельности мышечных волокон, расположенных на шейке и пузырном протоке, благодаря изгибу между ними, отмечается перепад давления в желчном пузыре и желчных протоках.
Встречаются и различные отклонения в топографоанатомиче-ском положении желчного пузыря. Различают двойной, или добавочный, желчный пузырь; подвижный желчный пузырь; дистопию желчного пузыря; внутрипеченочное расположение желчного пузыря; отсутствие желчного пузыря.
Пузырный проток представляет собой несколько суженную в передне-заднем направлении трубку длиной от 3 до 10 мм, берущую начало от поверхности шейки желчного пузыря, обращенной к воротам печени. Здесь пузырный проток, изгибаясь, направляется к воротам печени, а затем под углом уходит вниз к печеночному протоку и впадает в него. Просвет проксимального отрезка пузырного протока напоминает своим видом штопор неправильной формы вследствие спиралеобразного строения его слизистой оболочки. Как по месту впадения, так и по форме, длине и месту расположения встречается довольно много различных вариантов пузырного протока, которые подробно описаны в главе, посвященной хирургическому лечению врожденных пороков развития желчного пузыря и желчных протоков.
Кровоснабжение желчного пузыря осуществляется в основном за счет пузырной артерии, которая чаще всего отходит от правой ветви собственной печеночной артерии (64—91 % случаев). Пузырная артерия может также отходить от верхней брыжеечной, собственной печеночной, левой и общей печеночных, желудочно-дуо-денальной, желудочно-сальниковой артерий. Иногда она парная (рис. 39).
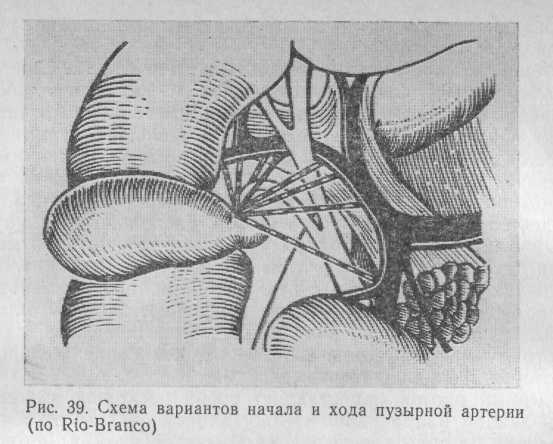
Сосуд идет по левой поверхности желчного пузыря от шейки ко дну. У шейки он дает переднюю веточку, которая также идет ко дну желчного пузыря. Длина ствола пузырной артерии составляет 1—2 см.
Не всегда пузырная артерия проходит своим обычным путем. В 4—9 % случаев она располагается ниже и позади пузырного протока. Особую опасность представляют те варианты, когда печеночная артерия, располагающаяся вдоль пузырного протока, может быть ошибочно принята за пузырную артерию и пересечена во время холецистэктомии. При обнаружении сосуда вблизи пузырного протока диаметром 3 мм и более Moosman (1975) рекомендует перевязывать его после выделения из окружающих тканей лишь у самой стенки желчного пузыря.
Физиология желчевыводящих путей еще достаточно не изучена, однако установлено, что поступление секретируемой гепатоци-тами желчи из печени регулируется нервными окончаниями, расположенными в стенках внепеченочных желчных путей.
Основная функция внепеченочных желчных путей, включая желчный пузырь, состоит в накоплении желчи и периодическом выведении ее в двенадцатиперстную кишку в момент, необходимый для полноценного акта пищеварения. При отсутствии желчного пузыря эту роль берет на себя общий желчный проток, который расширяется до 1 см и опорожняется более часто, чем желчный пузырь. Кроме того, по нему желчь постоянно течет в двенадцатиперстную кишку независимо от фазы пищеварения. Отток желчи по печеночно-желчному протоку в двенадцатиперстную кишку происходит и при функционирующем желчном пузыре, но он очень незначителен.
В промежутках между едой желчный пузырь в силу повышения тонуса мышц сфинктера печеночно-поджелудочной ампулы и снижения давления в ее полости наполняется желчью, где происходит ее концентрация за счет обратного всасывания в кровеносное русло электролитов, воды, хлоридов и бикарбоната. Таким образом, небольшой по объему (30—70 мм) желчный пузырь, концентрируя печеночную желчь в 5—10 раз и более, обеспечивает нормальное пищеварение, выбрасывая в кишечник высококон-
центрированный коллоидный раствор желчных солей, пигмента и холестерина. Поступление желчи из желчных протоков и желчного пузыря в двенадцатиперстную кишку вызывается едой, особенно богатой жирами. Количество выделяемой желчи прямо пропорционально количеству принятой пищи. В желчном пузыре независимо от действия указанных причин после выброса желчи в двенадцатиперстную кишку все же остается небольшое количество ее (остаточная желчь).
При патологических состояниях все физиологические функции органов пищеварения нарушаются. Так, при обтурации пузырного протока желчные пигменты могут полностью исчезать из пузырной желчи. В то же время в ней увеличивается количество бикарбонатов и холестерина, воды и хлоридов, а также происходит экссудация в полость пузыря серозной жидкости и слизи, что приводит к увеличению объема пузыря, а его содержимое становится прозрачным и водянистым. Аналогичный процесс происходит и в общем желчном протоке при его обтурации в терминальном отделе. Таким образом, «белая» желчь появляется вследствие нарушения физиологической функции желчевыводящих путей.
Date: 2015-09-18; view: 714; Нарушение авторских прав