
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Патогенез инфекций мочевых 7 page
|
|
виваются осложнения, других жалоб больные не предь-1 являют, нет и изменений при физикальном исследова-Я нии. При вторичной инфекции, язвах или озлокачеств-И лении появляются учащенное мочеиспускание, боль Я надлобковой области, пояснице, по ходу мочеиспускаЯ тельного канала, лейкоцитурия, обильная гематурияЯ С мочой выделяются отторгающиеся некротическиеИ массы. При стриктуре мочеточника, пузырно-мочеточЯ никовом рефлюксе, обструкции мочеточника камнем Я (образуются вторично) появляется боль в пояснице. Ли- Я хорадка, ознобы, интоксикация и уремия свидетельству- 1 ют о присоединении острого пиелонефрита.
На поздних стадиях мочеполового шистосомоза на-1 блюдаются уплотнение и шероховатость головки поло-Я вого члена, стриктуры и свищи мочеиспускательногоЯ канала, фиброз промежности. При пальпации живота I обнаруживаются объемные образования в проекции по-Я чек и надлобковой области. При пальцевом ректальном Я исследовании определяется фиброз предстательной же- Я лезы, увеличение семенных пузырьков или утолщение 1 дна мочевого пузыря.
Лабораторные исследования
Диагноз мочеполового шистосомоза ставят при обнару- I жении яиц паразита в моче или тканях. Яйца шистосом, I имеющие крупный концевой шип, выявляются в общем | анализе мочи. Помимо этого в моче обнаруживаются I эритроциты, лейкоциты и бактерии, изредка опухолевые I клетки. В общем анализе крови отмечаются лейкоцитоз, I эозинофилия, нормоцитарная гипохромная анемия. При I развитии почечной недостаточности наблюдается повы- I шение уровней креатинина сыворотки и AM К.
Для диагностики шистосомоза предложен целый ряд I иммунологических методов. Однако их положительные I результаты свидетельствуют как о заболевании, так и о контакте с возбудителем. Положительные реакции дают I церкарии, шистосомулы, взрослые гельминты и ихяйЯ ца, хотя на поверхности взрослых шистосом часто фик- 1 сированы антигены хозяина, что затрудняет иммуноло-1 гическую диагностику. Активная продукция антител к I шистосомам в ряде случаев может приводить к гипер- I гаммаглобулинемии.
Лучевая диагностика
На рентгенограммах живота могут определяться одноЯ или двусторонние затемнения в проекции почек (гидро- I нефроз) и мочевого пузыря (большая опухоль). В почках, I мочеточниках и мочевом пузыре могут выявляться кам-1 ни. В стенках мочевого пузыря и мочеточников иногда 1 наблюдаются линейные кальцификаты. В мочеточни-1 ках, а также в семенных пузырьках могут быть точечные I кальцификаты, образующие рисунок в виде пчелиных I сот (рис. 15.3).
При экскреторной урографии выявляется нормаль- I ная или сниженная функция почек и большая или меньшая степень расширения верхних мочевых путей: I гидронефроз, расширение и извитость мочеточников, ]
Глава 15. Туберкулез, грибковые и паразитарные инфекции
 а также их стриктуры. Емкость мочевого пузыря может быть резко снижена, вплоть до нескольких миллилитров. При больших, с неровной поверхностью дефектах наполнения мочевого пузыря следует думать о злокачественной опухоли (рис. 15.4).
а также их стриктуры. Емкость мочевого пузыря может быть резко снижена, вплоть до нескольких миллилитров. При больших, с неровной поверхностью дефектах наполнения мочевого пузыря следует думать о злокачественной опухоли (рис. 15.4).
При ретроградной уретрографии можно выявить стриктуры мочеиспускательного канала, при цистогра-фии — пузырно-мочеточниковый рефлюкс. Риск последнего особенно велик при фиброзе мочевого пузыря.
Цистоскопия
При цистоскопии определяются свежие сероватые бугорки, окруженные венчиком гиперемии, старые обыз-вествленные желтоватые бугорки и пятна, участки туск-
лой, лишенной сосудистого рисунка слизистой. Помимо этого могут быть выявлены полипы, хронические язвы в верхушке мочевого пузыря, кровоточащие, если он не наполнен («плачущие» язвы), камни, стеноз или зияние устьев мочеточников, расширение и асимметрия треугольника мочевого пузыря, а также рак мочевого пузыря. Стриктура мочеиспускательного канала обычно выявляется при попытке катетеризации мочевого пузыря.
Дифференциальная диагностика
Диагностика мочеполового шистосомоза в эндемических районах не представляет трудностей. Диагноз под-


Рисунок 15.3. Рентгенограммы живота при мочеполовом шистосомозе. А. Выраженное обызвествление стенки мочевого пузыря. Мочевой пузырь уменьшен. Б. Обызвествление семенных пузырьков и ампул семявыносящих протоков. В. Выраженное обызвествление стенок мочевого пузыря и обоих мочеточников вплоть до почечных лоханок. Мочеточники расширены и извиты.
Глава 15. Туберкулез, грибковые и паразитарные инфекции
тверждается при обнаружении яиц шистосом в моче, дополнительную информацию предоставляют цистоскопия и лучевая диагностика. В отличие от шистосомоза неспецифический цистит в отсутствие осложнений легко поддается лечению. Дифференциальная диагностика шистосомоза и туберкулеза мочевого пузыря затруднена из-за сходной клинической картины. Кроме того, туберкулез может сопутствовать мочеполовому шистосомозу. Выявление Mycobacterium tuberculosis и типичные рентгенологические признаки подтверждают диагноз туберкулеза. Тщательное обследование позволяет выявить мочевые камни и рак мочевого пузыря, од-
нако следует помнить, что эти заболевания также могут сопутствовать мочеполовому шистосомозу.
Осложнения
Многие осложнения шистосомоза обусловлены фиброзом мочевых путей. Это стеноз шейки мочевого пузыря и уменьшение его емкости, а также стриктуры мочеиспускательного канала и стриктуры мочеточников, как правило, двусторонние. Следствием фиброза является и пу-зырно-мочеточниковый рефлюкс. Серьезно осложняют течение заболевания вторичная инфекция мочевых пу-

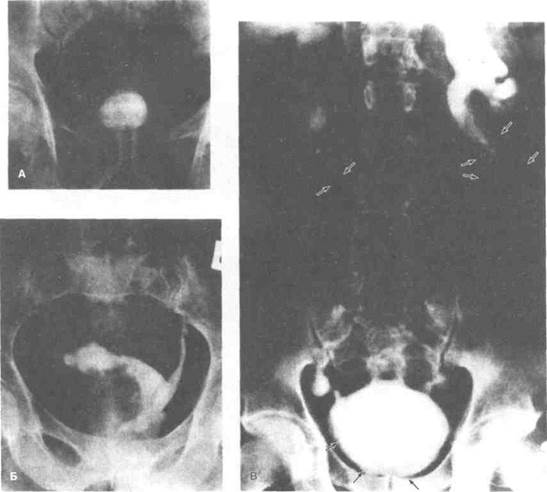
Рисунок 15.4. Рентгенологические признаки мочеполового шистосомоза. А. Экскреторная урография демонстрирует резкое уменьшение емкости мочевого пузыря. Нижняя треть правого мочеточника расширена, вероятно, вследствие пузырно-моче-точникового рефлкжса. Б. Плоскоклеточный рак мочевого пузыря на фоне шистосомоза. Расширение нижней трети левого мочеточника обусловлено, по-видимому, обструкцией опухолью. Окклюзия правого мочеточника привела к тому, что он не визуализируется на рентгенограмме. В. Экскреторная урография, рентгенограмма выполнена через 2 ч после введения рентге-ноконтрастного средства. Видна практически неизмененная правая почка. Верхняя треть правого мочеточника расширена, стрелками показана его обызвествленная стенка. Изменена и нижняя треть мочеточника. Лоханка и чашечки левой почки расширены. Вторичная инфекция привела к истончению ее коркового вещества. Правый мочеточник расширен в верхней трети, удлинен и смещен вследствие обструкции. Стрелками показаны кальцификаты в стенке правого мочеточника и мочевого пузыря.
Глава 15. Туберкулез, грибковые и паразитарные инфекции
 тей и образование камней. Помимо этого при мочеполовом шистосомозе нередко развивается плоскоклеточный рак мочевого пузыря. Он возникает в возрасте 20—30 лет, значительно чаще у мужчин, чем у женщин.
тей и образование камней. Помимо этого при мочеполовом шистосомозе нередко развивается плоскоклеточный рак мочевого пузыря. Он возникает в возрасте 20—30 лет, значительно чаще у мужчин, чем у женщин.
Лечение
Медикаментозное лечение
Препараты выбора для лечения шистосомозов — прази-квантел, метрифонат и оксамнихин. Они не обладают тяжелым побочным действием, характерным для применявшихся ранее для лечения шистосомозов препаратов сурьмы.
Празиквантел — уникальный препарат, поскольку он эффективен при всех шистосомозах, принимается внутрь и может назначаться как взрослым, так и детям даже при наличии перипортального фиброза и портальной гипертензии (встречаются при многих шистосомозах, для мочеполового шистосомоза нехарактерны). При всех шистосомозах препарат назначается в дозе 20 мг/кг внутрь 3 раза в сутки в течение 1 сут.
Метрифонат очень эффективен при мочеполовом шистосомозе. При кишечном (Schistosoma mansoni) и японском (Schistosoma japonicum) шистосомозах препарат не применяется. Метрифонат назначается в дозе 7,5—10 мг/кг (не более 600 мг) внутрь 3 раза с интервалом в 2 нед.
Оксамнихин — препарат выбора для лечения кишечного шистосомоза. При мочеполовом и японском шистосомозах оксамнихин неэффективен. Взрослым и детям весом более 30 кг препарат назначается в дозе 12—15 мг/кг внутрь однократно, детям весом менее 30 кг — в дозе 20 мг/кг внутрь в 2 приема с интервалом 2-8 ч. Эффективность препарата достигает 70—95%.
Ниридазол, производное нитротиазола, эффективен при кишечном и мочеполовом шистосомозах, иногда применяется при японском шистосомозе. Назначается в дозе 25 мг/кг (не более 1500 мг) внутрь в 2 приема в течение 7 сут. При лечении ниридазолом необходимо тщательное наблюдение за больным. Среди побочных действий этого препарата следует отметить тошноту, рвоту, отсутствие аппетита, головную боль, снижение амплитуды зубца Т, обратимое угнетение сперматогенеза.
После появления празиквантела, метрифоната и ок-самнихина препараты сурьмы при шистосомозах не назначаются. Натрия стибокаптат, стибофен и антимо-нила-калия тартрат (рвотный камень) очень токсичны, кроме того, они должны применяться длительно. Анти-монила-калия тартрат иногда все же используется как препарат резерва при японском шистосомозе.
Общие рекомендации
При вторичной инфекции показаны антимикробные или антисептические средства. В тяжелых случаях дополнительно назначают препараты железа, витамины и высококалорийную диету.
Лечение осложнений
Лечение осложнений мочеполового шистосомоза требует от врача большого опыта. При стриктурах околопузырного отдела мочеточника выполняют резекцию мочеточника и уретероцистонеостомию. Если мочеточник слишком короток для уретероцистонеостомии, выполняют его пластику по методу Боари с использованием лоскута из мочевого пузыря. При расширении мочеточника показано иссечение части его стенки. Хирургическое лечение показано и при пузырно-моче-точниковом рефлюксе. При стенозе шейки мочевого пузыря рассекают стриктуру трансуретральным доступом. В тяжелых случаях необходимо создание мочевого резервуара.
При хронических язвах часто требуется резекция мочевого пузыря. При фиброзе мочевого пузыря увеличивают его объем с помощью участка кишки, предпочтительно выключенной петли сигмовидной кишки. Помимо уменьшения всех проявлений фиброза мочевого пузыря эта операция может устранить пу-зырно-мочеточниковый рефлюкс.
При наиболее опасном осложнении мочеполового шистосомоза — раке мочевого пузыря — показана радикальная цистэктомия с одним из вариантов отведения мочи. К сожалению, хирургическое лечение этого осложнения возможно далеко не всегда, поскольку в большинстве случаев заболевание диагностируется на поздних стадиях.
Прогноз
Раннее энергичное лечение мочеполового шистосомоза предупреждает тяжелые органические изменения мочевых путей. В отсутствие лечения и при повторных заражениях функция мочевых путей нарушается настолько, что больные становятся инвалидами, а продолжительность их жизни сокращается в среднем на 10—20 лет.
В эндемических районах делались попытки снизить заболеваемость мочеполовым шистосомозом с помощью массового лечения, обучения населения, механизации сельскохозяйственных работ, уничтожения пресноводных моллюсков. Однако все эти усилия не дали желаемых результатов.
ЛИМФАТИЧЕСКИЙ ФИЛЯРИАТОЗ
Лимфатический филяриатоз широко распространен на юге Китая, в Японии, странах Карибского бассейна, в Африке, Океании, особенно на островах Самоа. Клинические проявления у лиц, недолго находящихся в эндемических районах (например, у американских солдат во время Второй мировой войны), существенно отличаются от симптомов, наблюдаемых у коренных жителей в условиях частых повторных заражений и отсутствия лечения.
274 Глава 15. Туберкулез, грибковые и паразитарные инфекции
 Этиология
Этиология
Возбудитель — нитевидные нематоды Wuchereria ban-crofti и Brugia malayi. Последний возбудитель менее распространен, вызываемое им заболевание встречается в Юго-Восточной Азии, Малайзии и на Филиппинах. Wuchereria bancrofti и Brugia malayi имеют длину около 0,5 см. Половозрелые гельминты обитают в лимфатических сосудах и лимфоузлах. Здесь самки выделяют мик-рофилярий, которые попадают в кровь (особенно их много в крови ночью). Передача возбудителя осуществляется комарами, которые заглатывают микрофилярии при укусе. В организме комара микрофилярии превращаются в инвазионные личинки. Человек заражается при укусе комара, в организме человека, как уже отмечалось выше, инвазионные личинки становятся половозрелыми гельминтами.
Патогенез и патоморфология
Взрослые гельминты нарушают проходимость лимфатических сосудов, вызывают лимфангиит и лимфаденит. Со временем стенка лимфатических сосудов утолщается. Характерны ее инфильтрация плазматическими клетками, эозинофилами и макрофагами, пролиферация эндо-телиальных клеток и разрастание соединительной ткани.
Диагностика
Клиническая картина
В легких случаях заболевание проявляется рецидивирующим лимфангиитом и лимфаденитом, сопровождающимися недомоганием и лихорадкой. Иногда наблюдаются орхит, эпидидимит, фуникулит, воспаление мягких тканей мошонки, которые проявляются отеком и иногда болезненностью при пальпации. Характерно гидроцеле и увеличение лимфоузлов. В тяжелых случаях, при частых повторных заражениях, наблюдается обструкция крупных лимфатических сосудов с развитием хилурии, слоновости мошонки и конечностей.
Лабораторные исследования
Моча при хилурии напоминает молоко. Это особенно заметно в тяжелых случаях заболевания и после приема жирной пищи. При небольшом содержании жира моча может быть не изменена. При стоянии она разделяется на три слоя: верхний слой напоминает молоко, средний — розоватый, нижний — прозрачный. При хилурии с мочой теряется большое количество белка. Наблюдаются лейкоцитурия, гематурия, гипопротеинемия, уровень глобулинов превышает уровень альбумина.
В начале заболевания типична эозинофилия. В крови, взятой ночью, можно обнаружить микрофилярии. При биопсии измененных лимфоузлов можно выявить взрослых гельминтов. Если взрослые филярии или микрофилярии не обнаружены, диагностическое значение
имеет сочетание положительных реакций непрямой гем-агглютинации в титре 1:128 и агглютинации частиц бентонита в титре 1:5.
Цистоскопия
Чтобы отличить одностороннее поражение лимфатических сосудов почек от двустороннего, выполняют цистоскопию после приема жирной пищи.
Лучевая диагностика
У больных с хилурией при лимфографии и ретроградной пиелографии можно выявить места разрывов лимфатических сосудов почек.
Профилактика
В эндемических районах должны проводиться активные мероприятия по уничтожению комаров.
Лечение
Медикаментозное лечение
Препарат выбора — диэтилкарбамазин, 2 мг/кг внутрь 3 раза в сутки в течение 12 сут. Диэтилкарбамазин обладает высокой токсичностью. Препарат устраняет мик-рофиляриемию, действие его на взрослых паразитов менее выражено, поэтому может потребоваться несколько курсов лечения. При вторичной инфекции назначают антимикробные средства.
Хирургическое лечение
При слоновости наружных половых органов иногда проводится хирургическое лечение.
Лечение хилурии
В легких случаях лечение не требуется. Самопроизвольное излечение наступает в 50% случаев. При истощении для закрытия лимфатических сосудов орошают почечные лоханки 2% раствором серебра нитрата. При неэффективности этой процедуры выполняют декапсуляцию почки и удаляют расширенные лимфатические сосуды.
Прогноз
При выезде больных в ранней стадии лимфатического филяриатоза из эндемического района почти всегда отмечается самопроизвольное выздоровление. Повторные контакты с возбудителем приводят к развитию слоновости и хилурии.
эхинококкоз
Эхинококкоз мочевых путей и половых органов в США встречается редко. Это заболевание более распространено в Австралии, Новой Зеландии, Южной Америке, Африке, Азии, Европе, на Ближнем Востоке. Промежу-
Глава 15. Туберкулез, грибковые и паразитарные инфекции
 точный хозяин гельминта — домашний скот, окончательный хозяин — собаки.
точный хозяин гельминта — домашний скот, окончательный хозяин — собаки.
Этиология
Зрелые гельминты — ленточные черви Echinococcus granulosus, Echinococcus multilocularis и Echinococcus vogeli обитают в кишечнике плотоядных животных. Яйца гельминта выделяются с фекалиями этих животных и попадают в организм крупного рогатого скота, овец, свиней и иногда человека. Из яиц выходят онкосферы, которые проникают сквозь слизистую кишечника, попадают в воротную систему печени и разносятся по органам. У человека чаще всего поражается печень. Эхи-нококкоз почек наблюдается у 3% больных.
Поражение мочевых путей и половых органов возможно при разрыве эхинококковой кисты печени, когда в брюшную полость попадает огромное количество сколексов (головок гельминта).
Диагностика

|
| Рисунок 15.5. Рентгенограмма живота при эхинококкозе. Видны две обызвествленные кисты правой почки. |
Если эхинококковая киста почки не сообщается с почечной лоханкой, то заболевание обычно протекает бессимптомно и выявляется случайно при обнаружении объемного образования в проекции почки. При сообщении кисты с почечной лоханкой наблюдается цистит, при прохождении дочерних пузырей по мочеточникам возможна почечная колика. На рентгенограмме живота может определяться обызвествление стенки эхинококковой кисты (рис. 15.5). При экскреторной урографии выявляются признаки объемного образования почки. Кистозный характер образования подтверждается при УЗИ или КТ. При этом также мож-
но выявить обызвествление стенки кисты. Наличие кисты почки подтверждается данными сцинтиграфии почек и ангиографии. Диагностическое значение имеют серологические исследования: иммуноэлектрофо-рез и реакция непрямой гемагглютинации. Внутри-кожная проба Касони малоинформативна.
Эхинококковые кисты, расположенные в забрюшин-ном пространстве рядом с мочевым пузырем, проявляются циститом или острой задержкой мочи. Единственной находкой при физикальном исследовании в этом случае может быть объемное образование в надлобковой области. При прорыве кисты в мочевой пузырь в моче появляются дочерние пузыри и сколексы — гида-тидурия, позволяющая установить диагноз.
Лечение
При эхинококкозе почки обычно выполняют нефрэк-томию. Аспирация содержимого кисты небезопасна, поскольку высок риск ее разрыва и диссеминации. При забрюшинном расположении кист обычно производят марсупиализацию и кюретаж полости кисты.
Прогноз
Прогноз при эхинококкозе почек обычно благоприятный. После хирургического лечения забрюшинных эхинококковых кист нередко длительно сохраняются полости. Необходимо помнить также о частом сочетании эхинококкоза почек с эхинококкозом других органов, прежде всего печени.
ЛИТЕРАТУРА
Abdel-Halim RE: Ileal loop replacement and restoration of kidney function in extensive bilharziasis of the ureter. Br J Urol 1980; 52:280.
Abel BJ, GowJG. Results ofcaecocystoplasty for tuberculous bladder contracture. Br J Urol 1978; 50:511.
Al Ghorab MM, El-Badawi AA, Effat H: Vesico-ureteric reflux in urinary bilharziasis: A clinico-radiological study. Clin Radiol 1966; 17:41.
Al Ghorab MM. Radiological manifestations of genitourinary bilharziasis. Clin Radiol 1968; 19:100.
Badawi AF et al.: Role of schistosomiasis in human bladder cancer: Evidence of association, aetiological factors, and basic mechanisms of carcinogenesis. Eur J Cancer Prev 1995; 4:45.
Barrou В et al.: Results of renal transplantation in patients with Schistosoma infection. J Urol 1997; 157:1232.
Bazeed MA et al.: Partial flap ureteroneocystostomy for bilharzial strictures of the lower ureter. Urology 1982; 20:237.
Bazeed MA, Nabeeh A, Atwan N: Xanthogranulomatous pyelonephritis in bilharzial patients: A report of 25 cases. J Urol 1989; 141:261.
Birkhoff JD, McClennan BL: Echinococcal disease of the pelvis: Urologic complication, diagnosis and treatment. J Urol 1973; 109:473.
Brunkwall J et al.: Chyluria treated with renal autotransplantation: A case report. J Urol 1990; 143:793.
Carl P, Stark L. Indications for surgical management of genitourinary tuberculosis. World J Surg 1997; 21:505.
Cirenei A: Histopathology, clinical findings and treatment of renal hydatidosis. Ann Ital Chir 1997; 68:275.
CosCR, Cockett ATK. Genitourinary tuberculosis revisited. Urology 1982; 20:111.
Глава 15. Туберкулез, грибковые и паразитарные инфекции
Das KM, Indudhara R, Vaidyanathan S: Sonographic features of genitourinary tuberculosis. AJR 1992; 158:327.
Diamond HM et al.: Echinococcal disease of the kidney. J Urol 1976; 115:742.
Ehrlich RM, Lattimer JK: Urogenital tuberculosis in children. J Urol 1971; 105:461.
El-Feky HM et al.: Histopathological study of the bilharzial affection on the bladder and ureter. J Egypt Soc Parasitol 1992; 22:71.
El-Mahrouky A et al.: The predictive value of 2,4-dinitrochlorobenzene skin testing in patients with bilharzial bladder cancer. J Urol 1983; 129:497.
Eltoum IA et al.: Significance of eosinophiluria in urinary schistosomiasis: A study using Hansel's stain and electron microscopy. Am J Clin Pathol 1989; 92:329.
Fox GN: Single-dose therapy for genitourinary infections. Am Fam Physician 1987; 36:111.
Freeman SB: Common genitourinary infections. J Obstet Gynecol Neonatal Nurs 1995; 24:735.
Ghoneim MA et al.: Staging of the carcinoma of bilharzial bladder. Urology 1974; 3:40.
Gokalp A, Gultekin EY, Ozdamar S: Genito-urinary tuberculosis: Are-view of 83 cases. Brl Clin Pract 1990; 44:599.
GowJG: Genitourinary tuberculosis: A 7-year review. Br J Urol 1979; 51:239.
GowJG: The management of genitourinary tuberculosis. In: Hendry WF (editor): Recent Advances in Urology/'Andrology, 3rd ed., p. 91. Churchill Livingstone, 1981.
Graybill JR et al.: Ketoconazole therapy for fungal urinary tract infections. J Urol 1983; 129:68.
Hamrick-Turner J, Abbitt PL, Ros PR: Tuberculosis of the lower genitourinary tract: Findings on sonography and MR. (Letter.) AJR 1992; 158:919.
Hanafy MH, Youssef TK, Saad MS: Radiographic aspects of (bilharzial) schistosomal ureter. Urology 1975; 6:118.
Helling-Giese G et al.: Schistosomiasis in women: Manifestations in the upper reproductive tract. Acta Trap 1996; 62:225.
Holm-Bentzen M et al.: A prospective double-blind clinically controlled multicenter trial of sodium pentosanpolysulfate in the treatment of interstitial cystitis and related painful bladder disease. J Urol 1987; 138:503.
Ibrahim A et al.: Bilharzial vesicoureteric reflux and bladder neck stenosis: Fact or fiction? Br J Urol 1991; 68:582.
Jani AN, Casibang V, Mufarrij WA: Disseminated actinomycosis presenting as a testicular mass: A case report. J Urol 1990; 143:1012.
Jensen H, Nielsen K, Frimodt-Moller С Abacterial cystitis in urinary incontinent females. Urol Int 1990; 45:20.
Johansson SL, Cohen SM. Epidemiology and etiology of bladder cancer. Semin Surg Oncol 1997; 13:291.
King CH et al.: Urinary tract morbidity in schistosomiasis haema-tobia: Associations with age and intensity of infection in an endemic area of Coast Province, Kenya. Am J Trop Med Hyg 1988; 39:361.
Kohli V, Gulati S, Kumar L: Filarial chyluria. Indian Pediatr 1994; 31:451.
Kollins SA et al.: Roentgenographic findings in urinary tract tuberculosis: A 10-year review. AJR 1974; 121:487.
Kumar PV, Jahanshahi S: Hydatid cyst of testis: A case report. J Urol 1987; 137:511.
KumateJ: Infectious diseases in the 21st century. Arch Med Res 1997; 28:155.
Lukacs T et al.: Multiple urolithiasis in bilharziasis patients. Int Urol Nephrol 1989; 21:269.
Management of extra-pulmonary tuberculosis. DrugTherBull 1991; 29:26.
Martorana G, Giberi C, Pescatore D: Giant echinococcal cyst of the kidney associated with hypertension evaluated by computerized tomography. J Urol 1981; 126:99.
Mehta JB et al.: Epidemiology of extrapulmonary tuberculosis: A comparative analysis with pre-AIDS era. Chest 1991; 99:1134.
Migaleddu V et al.: Imaging of renal hydatid cysts. AJR 1997; 169:1339.
Moore T Parker C, Edwards EC: Sterile non-tuberculous pyuria. Br J Urol 1971; 43:47.
Morgan MG et al.: Controversies in the laboratory diagnosis of community-acquired urinary tract infection. Eur J Clin Microbiol Infect Dis 1993; 12:491.
Nelson G S: Current concepts in parasitology: Filariasis. N Engl J Med 1979; 300:1136.
Odds FC et al.: Candida species and С albicans biotypes in women attending clinics in genitourinary medicine. J Med Microbiol 1989; 29:51.
Okamoto K, Ohi Y: Recent distribution and treatment of filarial chyluria in Japan. J Urol 1983; 129:64.
Ottesen EA: Immune responsiveness and the pathogenesis of human onchocerciasis. J Infect Dis 1995; 171:659.
Parsons CL, Schmidt JD, Pollen JJ: Successful treatment of interstitial cystitis with sodium pentosanpolysulfate. J Urol 1983; 130:51.
Pasaoglu E et al.: Hydatid cysts of the kidney, seminal-vesicle and gluteus muscle. Australas Radiol 1997; 41:297.
Patil KP et al.: Specific investigations in chronic urinary bilharziasis. Urology 1992; 40:117.
Pollock PG et al.: Rapid diagnosis of actinomycosis by thin-needle aspiration biopsy. Am J Clin Pathol 1978; 70:27.
Pool MO et al.: Bilateral excision of perinephric fat and fascia (Gerota's fasciectomy) in the treatment ofintractable chyluria. J Urol 1991; 146:1374.
Poulios C, Malovrouvas D: Progress in the approach of tuberculosisof the genitourinary tract: Remarks on a decade's experience over cases. Acta Urol Belg 1990; 58:101.
Premkumar A, Lattimer J, Newhouse JH: CT and sonography of advanced urinary tract tuberculosis. AJR 1987; 148:65.
Priestley CJ et al.: What is normal vaginal flora? Genitourin Med 1997; 73:23.
Ptasznik R, Hennessy OF: Pelvic hydatid disease presenting as acute urinary retention. Br J Radiol 1988; 61:164.
Punekar SV et al.: Surgical disconnection of lymphorenal communication for chyluria: A 15-year experience. Br J Urol 1997; 80:858.
Rashid AM et al.: Actinomycosis associated with pilonidal sinus ofthe penis. J Urol 1992; 148:405.
Rashid S, Collins M, Kennedy RJ: A study of candidosis: The role of fomites. Genitourin Med 1991; 67:137.
Rivera L, Bellotti MG, Malighetti V: Morphotypes of Candida albicans and their associations with underlying diseases and source of samples. New Microbiol 1996; 19:335.
Sandin KJ et al.: Candida pyelonephritis complicating traumatic C5 quadriplegia: Diagnosis and management. Arch Phys Med Rehab 1991; 72:243.
Sato К et al.: Efficacy of metrifonate in a highly endemic area of urinary schistosomiasis in Kenya. Am J Trop Med Hyg 1988; 38:81.
Sharfi AR, Rayis AB. The continuing challenge of bilharzial ureteric stricture. Scand J Urol Nephrol 1989; 23:123.
Smego RA Jretal.: Actinomycosis. Clin Infect Dis 1998; 26:1255.
Stock JA, Scherz HC, Kaplan GW. Urinary schistosomiasis in childhood. Urology 1994; 44:305.
Thrasher JB, Snyder JA: Post-nephrolitfiotomy chyluria. J Urol 1990; 143:578.
Tikkakoski T et al.: Tuberculosis of the lower genitourinary tract: Ultrasonography as an aid to diagnosis and treatment. J Clin Ultrasound 1993; 21:269.
Tungekar MF, Gatter КС, Al-Adnani MS. Immunohistochemistryof cytokeratin proteins in squamous and transitional cell lesions of the urinary tract. J Clin Pathol 1988; 41:1288.
Valentini AL, Summaria У Marano P: Diagnostic imaging of genitourinary tuberculosis. Rays 1998; 23:126.
Van Laethem Y, Lopes C: Treatment of onchocerciasis. Drugs 1996; 52:861.
Wise GJ et al.: Miconazole: A cost-effective antifungal genitourinary irrigant J Urol 1987; 138:1413.
Woolley PD, Higgins SP: Comparison of clotrimazole, fluconazole and itraconazole in vaginal candidiasis. Br J Clin Pract 1995; 49:65.
Xu YM et al.: Microsurgical treatment of chyluria: A preliminary report. J Urol 1991; 145:1184.
Yagi S et al.: Endoscopic treatment of refractory filarial chvluria: A preliminary report. J Urol 1998; 159:1615.

| нореи проводят микроскопию мазка из мочеиспускательного канала, окрашенного по Граму (о гонорее свидетельствует выявление грамотрицательных внутри-клеточно расположенных диплококков), и посев выделений, для подтверждения диагноза хламидиоза — определение антигенов, анализ ДНКи выделение Chlamydia trachomatis в культуре клеток. В последнее время для диагностики гонореи и хламидиоза предложен амплифи-кационный анализ ДНК(исследуется первая порция мочи). Этот метод позволяет с высокой точностью выявлять Neisseria gonorrhoeae и Chlamydia trachomatis и может использоваться для обследования групп риска. Если уточнить возбудителя уретрита невозможно, используют антимикробные средства, эффективные как при гонорее, так и при хламидиозе. Последствиями уретрита у мужчин могут быть эпидидимит (см. ниже), диссеминированная гонококковая инфекция, синдром Рейтера. У женщин ЗПППпроявляются поражением матки и придатков, повышают риск внематочной беременности и бесплодия. Заражение плода Neisseria gonorrhoeae и Chlamydia trachomatis обычно происходит при прохождении через инфицированные половые пути. При этом развиваются конъюнктивит или пневмония. |
| Таблица 16.1.Синдромы, наблюдаемые при ЗПППа |
| а Centers for Disease Control and Prevention: 1998 guidelines for treatment of sexually transmitted diseases. MMWR Morb Mortal Wkly Rep 1998;47(RR-1):1. |
| Рассмотрены в данной главе. |
Date: 2016-11-17; view: 497; Нарушение авторских прав