
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Патогенез инфекций мочевых 5 page
|
|
Kass EH et al.: The urographic findings in acute pyelonephritis: Non-obstructive hydronephrosis. J Urol 1976; 116:544.
Kass EH: The role of asymptomatic bacteriuria in the pathogenesis of pyelonephritis. In: Quinn EL, Kass EH (eds): Biology of Pyelonephritis. Little, Brown, 1960.
Kirby RS et al.: Intra-prostatic urinary reflux: An aetiological factor in abacterial prostatitis. BrJ Urol 1982; 54:729.
Klein FA et al.: Emphysematous pyelonephritis: Diagnosis and treatment. South Med J 1986; 79:41.
Krieger JN et al.: Chronic pelvic pains represent the most prominent urogenital symptoms of «chronic prostatitis». J Urol 1996; 48:715.
Lachs MS et al.: Spectrum bias in the evaluation of diagnostic tests: Lessons from the rapid dipstick test for urinary tract infection. Ann Intern Med 1992; 117:135.
Langermann S et al.: Prevention of mucosal Escherichia coli infection by FimH-Adhesin-based systemic vaccination. Science 1997; 276:607.
Глава 14. Бактериальные инфекции мочевых путей и половых органов
 Latham RH, Running К, Stamm WE: Urinary tract infections in young adult women caused by Staphylococcus saprophyticus. JAMA 1983; 250:3036.
Latham RH, Running К, Stamm WE: Urinary tract infections in young adult women caused by Staphylococcus saprophyticus. JAMA 1983; 250:3036.
Leib Z et al.: Reduced semen quality caused by chronic abacterial prostatitis: An enigma or reality? Fertil Steril 1994; 61:1109.
Levin R et al.: The diagnosis and management of renal inflammatory processes in children. J Urol 1984; 132:718.
Levy AH, SchwingerHN: Gas containing perinephric abscess. Radiology 1953; 60:720.
Little PJ, McPherson DR, Wardener HE: The appearance of the intravenous pyelogram during and after acute pyelonephritis. Lancet 1965; 1:1186.
Lomberg H et al.: Correlation of P blood group, vesicoureteral reflux, and bacterial attachment in patients with recurrent pyelonephritis. N Engl J Med 1983; 308:1189.
Long JP, Althausen AF: Malacoplakia: A 25-year experience with a review of the literature. J Urol 1989; 141:1328.
Lopez-Plaza I, Bostwick DG: Prostatitis. In: Bostwick DG (editor): Pathology of the Prostate. Churchill Livingstone, 1990.
Maderazo EG, Berlin BB, Marhardt C: Treatment of malacoplakia with trimethoprim-sulfamethoxazole. Urology 1979; 13:70.
Malek RS, Elder JS: Xanthogranulomatous pyelonephritis: A critical analysis of 26 cases and the literature. J Urol 1978; 119:589.
Manson AL: Is antibiotic administration indicated after outpatient cystoscopy? J Urol 1988; 140:316.
Mardh PA, Colleen S, Sylwan J: Inhibitory effect on the formation of chlamydial inclusions in McCoy cells by seminal fluid and some of its components. Invest Urol 1980; 17:510.
McGrady GA, DalingJR, Peterson DR: Maternal urinary tract infection and adverse fetal outcomes. Am J Epidemiol 1985; 121:377.
Meares EM: Acute and chronic prostatitis: Diagnosis and treatment. Infect DisClin North Am 1987; 1:855.
Meares EM: Chronic bacterial prostatitis: Role of transurethral prostatectomy (TURP) in therapy. In: Weidner W et al. (eds): Therapy of Prostatitis. W Zuckschwerdt Verlag, 1986.
Meares EM: Prostatitis and related disorders. In: Walsh PC et al. (eds): Campbell's Urology. Saunders, 1997.
Meares EM: Prostatitis. Med Clin North Am 1991; 75:405.
Meares EM, Stamey ТА: Bacteriologic localization patterns in bacterial prostatitis and urethritis. Invest Urol 1968; 5:492.
Melekos M D, Asbach HW: Epididymitis: Aspects concerning etiology and treatment. J Urol 1987; 138:86.
MichaeliJ: Emphysematous pyelonephritis. J Urol 1984; 131:203.
Mitsumori К et al.: Virulence characteristics and DNA fingerprints of Escherichia coli isolated from women with acute uncomplicated pyelonephritis. J Urol 1997; 158:2329.
Murray T, Goldberg M: Chronic interstitial nephritis: Etiologic factors. Ann Intern Med 1975; 82:453.
Naber KG: Use of quinolones in urinary tract infections and prostatitis. Rev Infect Dis 1989; 11:81321.
National Institutes of Health—National Institute of Diabetes and Digestive and Kidney Diseases Workshop on Chronic Prostatitis: Summary Statement. US Department of Health and Human Services, December 1995.
Navas EL et al.: Blood group antigen expression on vaginal and buccal epithelial cells and mucus in secretor and nonsecretor women. J Urol 1993; 149:1492.
Nickel JC: The pre and post massage test (PPMT): A simple screen for prostatitis. Tech Urol 1997; 3:38.
Nicolle LE et al.: The association of urinary tract infection with sexual intercourse. J Infect Dis 1982; 146:579.
Norrby SR: Short-term treatment of uncomplicated lower urinary tract infections in women. Rev Infect Dis 1990; 12:458.
O'Dea MJ, Hunting DB, Greene LF: Non-specific granulomatous prostatitis. J Urol 1977; 118:58.
Osca JM et al.: Focal xanthogranulomatous pyelonephritis: Partial nephrectomy as definitive treatment. Eur Urol 1997; 32:375.
Ostaszewska 1 et al.: Chlamydia trachomatis: Probable cause of prostatitis. Int J STD AIDS 1998; 9:350.
Parsons MA et al.: Fistula and sinus formation in xanthogranulomatous pyelonephritis. A chnicopathological review and report of four cases. Br J Urol 1986; 58:488.
Parsons MA et al.: Xanthogranulomatous pyelonephritis: A pathological, clinical and aetiological analysis of 87 cases. Diagn Histopathol 1983;6:203. Pearle MS, Roehrborn CG: Antimicrobial prophylaxis prior to shock wave lithotripsy in patients with sterile urine before treatment: A meta-analysis and cost-effectiveness analysis. Urology 1997; 49:679.
Persson B-E, Ronquist G, Ekblom M: Ameliorative effect of allo-purinol on nonbacterial prostatitis: A parallel double-blind controlled study. J Urol 1996; 155:961.
Persson B-E, Ronquist G: Evidence for a mechanistic association between nonbacterial prostatitis and levels of urate and creatinine in expressed prostatic secretion. J Urol 1996; 155:958.
Pezzlo M: Detection of urinary tract infection by rapid methods. Clin Microbiol Rev 1988; 1:268.
Pfau A, Sacks T, Engelstein D: Recurrent urinary tract infections in premenopausal women: Prophylaxis based on an understanding of the pathogenesis. J Urol 1983; 129:1153.
Pitts JC, Petersen NE, Conley MC: Calcified functionless kidney in a 51-year-old man. J Urol 1981; 125:398.
Ransley PG, Ridson RA: The pathogenesis of reflux nephropathy. Contrib Nephrol 1979; 16:90.
Raz R, Stamm WE: A controlled trial of intravaginal estriol in postmenopausal women with recurrent urinary tract infections. N Engl J Med 1993; 329:753.
Reid G, Bruce AW, Taylor M: Influence of three-day antimicrobial therapy and lactobacillus vaginal suppositories on recurrence of urinary tract infections. Clin Ther 1992; 14:11.
Roberts RO et al.: Prevalence of a physician-assigned diagnosis of prostatitis: The Olmsted County study of urinary symptoms and health status among men. Urology 1998; 51:578.
Rubin JM et al.: Power Doppler: A potentially useful alternative to mean-frequency based color Doppler sonography. Radiology 1994; 190:853.
Saiki J, Vaziri ND, Barton C: Perinephric and intranephric abscesses: A review of the literature. West J Med 1982; 136:95.
Sakarya M E et al.: The role of power Doppler ultrasonography in the diagnosis of acute pyelonephritis. Br J Urol 1998; 81:360.
Schaeffer A: Infections of the urinary tract. In: Walsh PC et al. (eds): Campbell's Urology. Saunders, 1997.
Schaeffer AJ et al.: Prevalence and significance of prostatic inflammation. J Urol 1981; 125:215.
Schaeffer AJ, Jones JM, Dunn JK: Association of in vitro Escherichia coli adherence to vaginal and buccal epithelial cells with susceptibility of women to recurrent urinary tract infections. N EnglJ Med 1981; 304:1062. Schainuck LI, Fouty R, Cutler RE: Emphysematous pyelonephritis.A new case and review of previous observations. Am J Med 1968; 44:134. Schoborg TW et al.: Xanthogranulomatous pyelonephritis associated with renal carcinoma. J Urol 1980; 124:125.
Scholz M et al.: Single-dose antibiotic prophylaxis in transurethral resection of the prostate: A prospective randomized trial. Br J Urol 1998; 81:827.
Schultz HJ et al.: Acute cystitis: A prospective study of laboratory tests and duration of therapy. Mayo Clin Proc 1984; 59:391.
Sheinfeld J et al.: Association of the Lewis blood-group phenotype with recurrent urinary tract infections in women. N Engl J Med 1989; 320:804.
Shokeir AA et al.: Emphysematous pyelonephritis: A 15 year experience with 20 cases. Urology 1997; 49:343.
Shortliffe LD, Wehner N: The characterization of bacterial and non-bacterial prostatitis by prostatic fluid immunoglobulins. Medicine 1986; 65:399.
Shortliffe LM, Seller RG, Schachter J: The characterization of nonbacterial prostatitis: Search for an etiology. J Urol 1992; 148:1461.
Silver TM et al.: The radiologic spectrum of acute pyelonephritis in adults and adolescence. Radiology 1976; 118:65.
Solomon A et al.: Computerized tomography in xanthogranulomatous pyelonephritis. J Urol 1983; 130:323.
Глава 14. Бактериальные инфекции мочевых путей и половых органов
 Soulen MC et al.: Bacterial renal infection: Role of CT. Radiology 1989; 171:703.
Soulen MC et al.: Bacterial renal infection: Role of CT. Radiology 1989; 171:703.
StameyTA, Govan DE, Palmer JM: The localization and treatment of urinary tract infections: The role of bactericidal urine levels as opposed to serum levels. Medicine 1965; 44:1.
Stamey ТА: Pathogenesis and Treatment of Urinary Tract Infections. Williams & Wilkins, 1980.
StameyTA, Pfau A: Some functional, pathologic, bacteriologic, and chemotherapeutic characteristics of unilateral pyelonephritis in man. Invest Urol 1963; 1:134.
Stamm WE et al.: Diagnosis of coliform infection in acutely dysuric women. N Engl J Med 1982; 307:463.
Stamm WE et al.: Treatment of acute urethral syndrome. N Engl J Med 1981; 304:956.
Stamm WE, Hooton TM: Management of urinary tract infections in adults. N Engl J Med 1993; 329:1328.
Stanton MJ, Maxted W: Malacoplakia: A study of the literature and current concepts of pathogenesis, diagnosis and treatment. J U rol 1981; 125:139.
Stenqvist К et al.: Bacteriuria in pregnancy: Frequency and risk of acquisition. Am J Epidemiol 1989; 129:372.
Sweet RL: Bacteriuria and pyelonephritis during pregnancy. Semin Perinatol 1977; 1:25.
Talner LB, Davidson AJ, Lebowitz RL: Acute pyelonephritis: Can we agree on terminology? Radiology 1994; 192:297.
Teplick JG et al.: Urographic and angiographic changes in acute unilateral pyelonephritis. Clin Radiol 1978; 30:59.
Thind P, Gerstenberg TC, Bilde T: Is micturition disorder a pathogenic factor in acute epididymitis? An evaluation of simultaneous bladder pressure and urine flow in men with previous acute epididymitis. J Urol 1990; 143:323.
Thorley JD, Jones SR, Sanford JP: Perinephric abscess. Medicine 1974; 53:441.
Timmons J W, Perlmutter AD: Renal abscess: A changing concept. J Urol 1976; 115:299.
Tolia BM et al.: Xanthogranulomatous pyelonephritis: Detailed analysis of 29 cases and a brief discussion of atypical presentations. J Urol 1981; 126:437.
Tolia BM et al.: Xanthogranulomatous pyelonephritis: Segmental or generalized disease? J Urol 1980; 124:122.
Uehling DT et al.: Vaginal mucosal immunization for recurrent urinary tract infection: Phase II clinical trial. J Urol 1997; 157:2049.
Van Kirk ОС, Go RT, Wedel VJ: Sonographic features of xanthogranulomatous pyelonephritis. AJR 1980; 134:1035.
Waltzer WC: The urinary tract in pregnancy. J Urol 1981; 125:271.
Wan Y-L et al.: Predictors of outcome in emphysematous pyelonephritis. J Urol 1998; 159:369.
WeidnerW, Scheifer HG, Krauss H: Role of Chlamydia trachomatis and mycoplasmas in chronic prostatitis. A review. Urol Int 1988; 43:167.
Weinberger M et al.: Prostatic abscess in the antibiotic era. Rev Infect Dis 1988; 10:239.
Wigton RS et al.: Use of clinical findings in the diagnosis of urinary tract infection in women. Arch Intern Med 1985; 145:2222.
J5 &• Танаго
ТУБЕРКУЛЕЗ, ГРИБКОВЫЕ И ПАРАЗИТАРНЫЕ ИНФЕКЦИИ
Специфическими принято называть инфекции с характерными, порой патогномоничными морфологической картиной и клиническими проявлениями (гл. 16).
ТУБЕРКУЛЕЗ МОЧЕВЫХ ПУТЕЙ И
ПОЛОВЫХ ОРГАНОВ
Туберкулез мочевых путей и половых органов чаще наблюдается у молодых (60% больных — в возрасте 20—40 лет), несколько чаще встречается у мужчин. Морфологическая картина туберкулеза мочевых путей и половых органов неотличима от таковой при туберкулезе любой другой локализации, поскольку Mycobacterium tuberculosis вызывает специфическое грану-лематозное воспаление. При туберкулезе возможно поражение как одного из органов, например почки или мочеточника, так и системы органов в целом.
Этиология
Возбудитель туберкулеза — Mycobacterium tuberculosis — проникает в мочевые пути и половые органы гематоген-но, из легких. Поражение легких при этом часто протекает бессимптомно (первичный туберкулез). Считается, что первыми при туберкулезе мочевых путей и половых органов поражаются почки и, возможно, предстательная железа. Другие органы вовлекаются при восходящей (проникновение возбудителя из предстательной железы в мочевой пузырь) или нисходящей (распространение возбудителя из почек в мочевой пузырь или из предстательной железы в придаток яичка) инфекции. Из придатка яичка инфекция может непосредственно распространяться на яичко.
Патогенез
Поражение почек и мочеточников
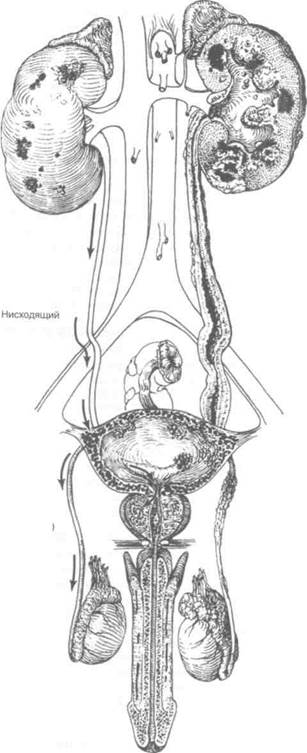
Патогенез туберкулеза мочевых путей и половых органов представлен на рис. 15.1. Попадание Mycobacterium tuberculosis в корковое вещество почки не всегда приводит к развитию туберкулеза этого органа, поскольку иммунный ответ может уничтожать возбудителя. Так, при аутопсии у многих умерших от туберкулеза в почках обнаруживаются участки фиброза. Можно предположить, что туберкулез почек развивается при большом количестве или высокой вирулентности возбудителя, а также при снижении иммунитета больного.
Для туберкулеза почек характерно медленное прогрессирующее течение. В отсутствие существенного
снижения иммунитета терминальная стадия заболева- I
ния развивается через 15—20 лет. Боль в пояснице, рав- I
но как и другие симптомы, обычно отсутствует. При I
поражении чашечек и лоханок, когда казеозные массы I
и возбудитель начинают попадать в мочу, могут поя- I
виться симптомы раздражения мочевого пузыря. Поз- I
же инфекция распространяется на мочеточник, при I
этом возникают стриктуры и гидронефроз. Стриктуры I
чаще всего локализуются в верхней и нижней третях I
мочеточника.
В конце концов почка полностью замещается казе- I
озными массами, которые нередко обызвествляются. |
Фиброз приводит к выпрямлению и укорочению моче- I
точника. Последнее проявляется втяжением его устья I
(симптом лунки) и способствует пузырно-мочеточни- I
ковому рефлюксу. Поражение контралатеральной поч- I
ки обычно обусловлено гематогенным распространени- I
ем возбудителя.
Поражение мочевого пузыря
Mycobacterium tuberculosis попадает в мочевой пузырь I вместе с мочой из почек. Первыми проявлениями за- I болевания обычно бывают симптомы раздражения мочевого пузыря. Позже на его слизистой появляются ту- I беркулезные гранулемы. Сначала они локализуются в области устьев мочеточников, затем сливаются и изъ-язвляются. При этом возможно кровотечение. В тяже- [ лых случаях возникает фиброз мочевого пузыря. Его емкость уменьшается, учащается мочеиспускание. Фиб- I роз мочевого пузыря, а также наблюдаемые при тубер- I кулезе стриктуры мочеточников и пузырно-мочеточ- I никовый рефлюкс способствуют развитию гидронеф- I роза.
Поражение предстательной железы и семенных пузырьков
Прохождение инфицированной мочи по предстатель-1 ной части мочеиспускательного канала практически I всегда приводит к распространению инфекции на пред-И стательную железу и один или оба семенных пузырька. I Изредка половые органы поражаются при гематогенном I распространении возбудителя. Первый очаг инфекции I при этом обычно появляется в предстательной железе.Я Из предстательной железы инфекция распространяется I восходящим (в мочевой пузырь) и нисходящим (в при-1 даток яичка) путем.
Поражение яичка и его придатка
Придаток яичка поражается в результате распространи-■ ния инфекции по семявыносящему протоку или лим-Я фатическим сосудам семенного канатика. В тяжелых I случаях придаток яичка полностью замещается казеозЯ ными массами и формируется свищ с наружным отвер-я стием на мошонке. Изредка инфекция распространяет-1 ся на яичко.
Глава 15. Туберкулез, грибковые и паразитарные инфекции
|
| Пути распространения инфекции |
| Симптомы раздражения мочевого пузыря, гематурия |
| Нисходящий |
| Гематогенный (поражение предстательной железы |
Гематогенный (поражение почек)
Основные симптомы
Симптомов обычно нет
 Рисунок 15.1. Патогенез туберкулеза мочевых путей и половых органов.
Рисунок 15.1. Патогенез туберкулеза мочевых путей и половых органов.
262 Глава 15. Туберкулез, грибковые и паразитарные инфекции

 Патоморфология
Патоморфология
Поражение почек и мочеточников
Для туберкулеза характерны паранефрит и обширное поражение паренхимы почек. Поверхность почек обычно гладкая. При осмотре часто обнаруживается мягкое желтоватое объемное образование, на разрезе представляющее собой полость, заполненную творожистыми массами. Аналогичные, но меньших размеров полости могут быть найдены в неизмененной паренхиме. В месте дренирования полостей слизистая чашечек обычно изъязвлена. Стенки лоханок, чашечек и мочеточников утолщены. Окклюзия мочеточника приводит к потере функции почки. При этом развивается нефросклероз.
Первые очаги, представляющие собой туберкулезные гранулемы, появляются в корковом веществе почек. Специфические гранулемы являются основным морфологическим проявлением туберкулеза. Они обнаруживаются обычно только под микроскопом. Гранулема состоит из небольшого очага некроза, окруженного эпителиоидными клетками и лимфоцитами с примесью макрофагов и плазматических клеток, между которыми расположены гигантские клетки. Эпителио-идные клетки образуются из макрофагов, имеют ячеистое ядро и светлую цитоплазму, при слиянии образуют гигантские клетки. Казеозный некроз под микроскопом представляет собой бесструктурную массу. Исходом туберкулезной гранулемы является фиброз. При неблагоприятном течении гранулемы сливаются, образуются крупные очаги казеозного некроза, а затем и полости — каверны, которые сообщаются с чашечками или лоханкой. Постепенно поражается вся почка. В зависимости от вирулентности возбудителя и иммунитета больного преобладает либо заживление очагов с рубцеванием, либо разрушение почечной паренхимы с образованием каверн.
Вне каверн паренхима почек инфильтрирована лимфоцитами, макрофагами, эпителиоидными клетками. В ней могут обнаруживаться участки фиброза. Аналогичные морфологические изменения наблюдаются в стенках лоханок и мочеточников. Окраска по Цилю—Нильсену выявляет в тканях возбудителя туберкулеза.
Очаги казеозного некроза часто обызвествляются, причем это определяется как микро-, так и макроскопически. Кальцификаты в почках и мочеточниках характерны, но не патогномоничны для туберкулеза: они наблюдаются, например, при мочеполовом шистосомо-зе. У 10% больных туберкулезом мочевых путей образуются почечные камни. В терминальной стадии туберкулеза почка полностью замещается казеозными массами и соединительной тканью. Изредка наблюдается скопление казеозных масс в паранефральной клетчатке.
Поражение мочевого пузыря
Слизистая мочевого пузыря на ранних стадиях туберкулеза лишь гиперемирована. Это объясняется устой-
чивостью этой части мочевых путей к Mycobacterium tuberculosis. Характерные для туберкулеза белесоватые или желтоватые бугорки, окруженные венчиком гиперемии, появляются позже. Эти бугорки хорошо видны при цистоскопии. При гистологическом исследовании они представляют собой типичные туберкулезные гранулемы. Со временем бугорки сливаются и некротизиру-ются. На их месте появляются глубокие язвы с неровными краями. Заживление язв протекает с рубцеванием измененных тканей. Фиброз захватывает мышечную оболочку мочевого пузыря, приводит к уменьшению его емкости и способствует развитию пузырно-мочеточни-кового рефлюкса.
Поражение предстательной железы и семенных пузырьков
На поверхности предстательной железы и семенных пузырьков определяются туберкулезные бугорки и участки фиброза. При слиянии бугорков образуются очаги казеозного некроза, которые иногда подвергаются обызвествлению. В связи с этим при больших кальцификатах в предстательной железе всегда исключают туберкулез.
Поражение семенного канатика, яичка и его придатка
При туберкулезе мужских половых органов часто поражается семенной канатик. Множественные туберкулезные бугорки придают ему вид бус или четок. Отмечается увеличение и уплотнение придатка яичка. Обычно он легко отделяется от яичка, изредка плотно спаян с ним. При гистологическом исследовании определяются типичные для туберкулеза изменения. Возможно значительное разрушение канальцев придатка яичка. В тяжелых случаях придаток яичка полностью превращается в очаг казеозного некроза, окружающий яичко, которое, однако, долго остается неизмененным.
Поражение женских половых органов
Mycobacterium tuberculosis попадает в женские половые органы гематогенным путем. Реже заражение происходит при половом контакте с больным туберкулезом половых органов. Сочетание туберкулеза мочевых путей и половых органов у женщин отмечается в 1 — 10% случаев. Поражаются маточные трубы, эндометрий, шейка матки. Возможны двусторонние тубоовариальные образования. Вовлечение влагалища и вульвы наблюдается редко.
Диагностика
Туберкулез мочевых путей и половых органов следует подозревать в следующих случаях: 1) хронический цистит при неэффективности лечения, 2) стерильная лей-коцитурия — лейкоцитурия в отсутствие бактериурии по данным микроскопии мазка мочевого осадка, окрашенного метиленовым синим, или посева мочи, 3) макро- или микрогематурия, 4) безболезненное увеличение
Глава 15. Туберкулез, грибковые и паразитарные инфекции
 придатка яичка и четкообразное утолщение семявыно-сящего протока, 5) свищ с наружным отверстием в области мошонки, 6) уплотненная, с неровной поверхностью предстательная железа и увеличение одного или обоих семенных пузырьков (особенно у молодых мужчин). Вероятность подтверждения диагноза повышается при наличии туберкулеза других органов, втом числе в анамнезе.
придатка яичка и четкообразное утолщение семявыно-сящего протока, 5) свищ с наружным отверстием в области мошонки, 6) уплотненная, с неровной поверхностью предстательная железа и увеличение одного или обоих семенных пузырьков (особенно у молодых мужчин). Вероятность подтверждения диагноза повышается при наличии туберкулеза других органов, втом числе в анамнезе.
Диагноз подтверждают при выделении из мочи Mycobacterium tuberculosis. Для определения тяжести поражения проводят следующие исследования: 1) пальпация придатков яичек, семенных канатиков, предстательной железы и семенных пузырьков, 2) экскреторная урогра-фия (для исключения туберкулеза почек и мочеточников), 3) цистоскопия (для исключения туберкулеза мочевого пузыря), 4) сцинтиграфия почек (для оценки функции почек), 5) посев мочи, полученной при катетеризации мочеточников (для исключения поражения контралатеральной почки).
Клиническая картина
Клиническая картина туберкулеза почек неспецифична. В большинстве случаев даже на поздних стадиях заболевания она сводится к симптомам раздражения мочевого пузыря. Помимо этого возможны слабость, утомляемость, постоянная субфебрильная температура, потливость по ночам. В отсутствие жалоб на болезненное мочеиспускание поставить правильный диагноз удается только при тщательном исследовании мочи. При физи-кальном исследовании можно обнаружить признаки туберкулеза легких, костей, лимфоузлов, миндалин, кишечника. Однако поражение других органов имеется менее чем у половины больных туберкулезом мочевых путей и половых органов.
Поражение почек и мочеточников. Частое бессимптомное течение туберкулеза почек объясняется его медленным прогрессированием. Клинические проявления отсутствуют даже при выключении почки. Иногда отмечается тупая боль в пояснице. При прохождении сгустка крови, камня или некротических масс возможна почечная колика. Изредка при пальпации в области почки обнаруживается безболезненное объемное образование.
Поражение мочевого пузыря. Первыми проявлениями туберкулеза почек могут быть симптомы раздражения мочевого пузыря: учащенное и болезненное мочеиспускание, а также никтурия. Иногда отмечается гематурия, причиной которой может быть поражение как почек, так и мочевого пузыря. На поздних стадиях боль и учащение мочеиспускания становятся мучительными. Изъязвление слизистой мочевого пузыря нередко сопровождается болью в надлобковой области, возникающей при наполнении мочевого пузыря. Поражение предстательной железы и семенных пузырьков. Туберкулез предстательной железы и семенных пузырьков обычно протекает бессимптомно. Диагноз нередко ставится только при выявлении туберкулеза
придатка яичка. При пальпации предстательной железы обнаруживаются участки уплотнения, поверхность железы неровная. Реже изменения не выявляются. Пораженный семенной пузырек обычно уплотнен, увеличен и неподвижен. При туберкулезе придатка яичка в процесс вовлечен, как правило, ипсилатеральный семенной пузырек.
Поражение яичка и его придатка. Туберкулез придатка яичка проявляется безболезненным или слегка болезненным увеличением пораженного органа. Возможно образование свища с наружным отверстием на мошонке. При обнаружении такого свища в первую очередь исключают туберкулез. Изредка туберкулез придатка яичка начинается остро. На поздних стадиях пораженный придаток не удается пропальпировать отдельно от яичка. Это может означать распространение инфекции на яичко. При пальпации нередко определяется четко-образное утолщение семявыносящего протока. При туберкулезе придатка яичка возможно гидроцеле. В связи с этим при гидроцеле неясной этиологии обязательно выполняют пункцию. Она позволяет уточнить причину гидроцеле (например, эпидидимит, опухоль яичка). Половой член и мочеиспускательный канал при туберкулезе поражаются редко.
Лабораторные исследования
Основной метод диагностики туберкулеза мочевых путей и мужских половых органов — исследование мочи. Туберкулез следует исключать во всех случаях стерильной лейкоцитурии, то есть лейкоцитурии в отсутствие бактериурии по данным посева мочи или микроскопии мазка мочевого осадка, окрашенного метиленовым синим. При окраске осадка мочи, собранной за сутки, по Цилю—Нильсену возбудитель туберкулеза выявляют лишь у 60% больных. При обнаружении кислотоустойчивых бактерий обязательно проводят посев. У15—20% больных туберкулез осложняется вторичной бактериальной инфекцией, и лейкоцитурия не бывает стерильной. В связи с этим, если лейкоцитурия не исчезает после антимикробной терапии, с помощью посева и лучевой диагностики обязательно исключают туберкулез. Вероятность обнаружения Mycobacterium tuberculosis повышается при посеве утренней порции мочи. При выделении культуры возбудителя определяют его чувствительность к противотуберкулезным средствам. Если результаты посева мочи отрицательны, а клиническая картина заставляет думать о туберкулезе, посев проводят повторно. При поражении предстательной железы Mycobacterium tuberculosis можно выделить из ее секрета.
В общем анализе крови обычно отмечается повышение СОЭ. На поздних стадиях болезни появляется анемия. Туберкулез в большинстве случаев прогрессирует медленно, поэтому функция почек нарушается только при двустороннем поражении. Функция второй почки может снижаться как вследствие распространения инфекции, так и вследствие гидронефроза, развивающе-
Глава 15. Туберкулез, грибковые и паразитарные инфекции
 гося на фоне фиброза мочевого пузыря (стеноз пузыр-но-мочеточникового сегмента) и пузырно-мочеточни-кового рефлюкса.
гося на фоне фиброза мочевого пузыря (стеноз пузыр-но-мочеточникового сегмента) и пузырно-мочеточни-кового рефлюкса.
При подозрении на туберкулез проводят туберкулиновые пробы. Положительная проба, особенно у взрослых, имеет небольшое диагностическое значение, в то время как отрицательная в отсутствие клинических проявлений позволяет отвергнуть диагноз туберкулеза.
Date: 2016-11-17; view: 403; Нарушение авторских прав