
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Рак большого дуоденального сосочка
|
|
Рак большого дуоденального сосочка обнаруживается у 0,1--1.7% умерших от злокачественных опухолей (В. В. Виноградов. 1962; Г. И. Рцхиладзе, 1957; В. Д. Келеман, Г. П. Ковту-цовнч. 1963; Friska, 1971). В группе больных с опухолевым поражением органов папкреатодуоденальной зоны эта локализация не является редкостью и встречается в 12—20% случаев (А. А. Шалимов, 1970; В. И. Кочиашвили, 1970;О. С. Шкробидр., 1973).
Патологическая анатомия. Новообразования большого дуоденального сосочка возникают из эпителия протоков (общего желчного, панкреатического, ампулы сосочка) или из эпителия слизистой оболочки двенадцатиперстной кишки. Опухоль обычно небольшая (от 0,5 до 2—2,5 см), имеет вид округлого или овоидного образования, выступающего в просвет двенадцатиперстной кишки (рис. 113). В большинстве случаев она экзофитная, растет медленно и долго не выходит за пределы сосочка. При инфильтративном раке в процесс довольно быстро вовлекаются окружающие ткани (двенадцатиперстная кишка, головка поджелудочной железы, общий-желчный проток). Микроскопически опухоль чаще всего представляет собой аденокарциному.
Метастазы обнаруживаются относительно редко. В МНИОИ' им. П. А. Герцена наблюдалось 56 больных раком большого дуоденального сосочка; метастазы выявлены у 25%. По данным ОНЦ АМН СССР метастазы были обнаружены у 23 больных из 81 (28,3%). Аналогичные сведения приводят и другие авторы (3. А. Топчиашвили, 1957; В. В. Виноградов, 1962;
А. А. Шабанов и др., 1970; Nordeck, Bohme, 1969). Метастазами поражаются регионарные лимфатические узлы, затем печень и реже другие органы.
Клиника. Симптоматология сходна с таковой при раке головки поджелудочной железы, однако клиническое течение-отличается особенностями, которые имеют диагностическое-значение, а также оказывают влияние на прогноз и выбор.' метода лечения.
Локализация опухоли на уровне папиллы определяет относительно раннее появление желтухи. Дожелтушный период короче, чем при раке поджелудочной железы. Желтуха более чем у половины больных имеет волнообразный характер.
Опухоли большого дуоденального сосочка довольно быстро.изъязвляются. Это обстоятельство способствует проникновению инфекции из двенадцатиперстной кишки в желчные пути и протоки поджелудочной железы. Холангит возникает чаще, чем при раке головки поджелудочной железы (в 40—50% случаев), проявляется ознобами, высокой температурой (до 38—39° С), болями в области печени. Инфицирование панкреатического протока приводит к вспышкам панкреатита, которые подтверждаются повышенными показателями диастазы мочи и клиническими признаками: приступообразными болями опоясывающего характера, рвотой, повышением температуры и высоким лейкоцитозом.
Для рака большого дуоденального сосочка характерно кровотечение из опухоли. Степень кровопотери различна: от на-.личия скрытой крови в кале до значительного кровотечения, сопровождающегося выраженной анемией.
Диагностика. Воспалительный компонент при раке большого дуоденального сосочка дает повод к серьезным диагностическим ошибкам. Болевой синдром, лихорадка, волнообразная желтуха дают основание для таких диагнозов, как холецистит, холангит, панкреатит. После применения антибиотиков снимаются воспалительные явления, состояние некоторых больных улучшается и их выписывают, ошибочно считая 'выздоровевшими. Внутреннее кровотечение в редких случаях расценивается как симптом язвенной болезни. В результате, несмотря на довольно раннее появление такого яркого признака заболевания, как желтуха, правильный диагноз устанавливается через 1—3 мес, а иногда через 1—Г/2 года. При 'онкологической настороженности врача и всесторонней оценке данных анамнеза, клинического, рентгенологического и эндоскопического исследований число диагностических ошибок значительно уменьшится.
Положительный симптом Курвуазье выявляется в 50—75% 'наблюдений. У остальных больных желчный пузырь не удается пальпировать вследствие значительного увеличения печени или изменений в желчном пузыре (холецистит, желчно-каменная болезнь). По данным МНИОИ им. П. А. Герцена, сочетание рака большого дуоденального сосочка с желчнока-менной болезнью и холециститом было в 14% случаев. Симптом Курвуазье, как известно, указывает на дистальную непроходимость желчных путей и характерен в равной степени для рака большого дуоденального сосочка, злокачественных опухолей головки поджелудочной железы и дистального отдела общего желчного протока.
Уточнению топического диагноза способствует метод гипотонической дуоденографии. Диагностическая ценность этого-исследования подчеркивается многими авторами (Г. И. Варно-вицкий, Mallet-Gui et al., 1958; L. Berkovits, 1970). В МНИОИ им. П. А. Герцена у 70% больных раком большого дуоденального сосочка диагноз был уточнен с помощью гипотонической дуоденографии в модификации В. Н. Котлярова (1968). Исследование проводится щадящим способом без применения зонда и обязательно дополняется пневмодуоденографией (рис. 114). Б. М. Сосина и А. Н. Михайлов (1970) предложили также беззондовую дуоденографию с использованием аэрона для гипотонии двенадцатиперстной кишки. Этот метод;
исследования может применяться в условиях поликлиники.
Появились сообщения о возможности ранней и точной диагностики рака большого дуоденального сосочка с помощью фибродуоденоскопии (А. С. Логинов, Ю. В. Васильев, 1972» Takemoto, Kondo, 1968; Shinya, Wolff, 1971).
Лечение. История хирургического лечения рака большого дуоденального сосочка начинается с 1898 г., когда Halsted? удалил опухоль путем циркулярной резекции двенадцатиперстной кишки, сшил ее конец в конец и реимплантировал в кишку общий желчный и панкреатический протоки. В том же году Ridel выполнил трансдуоденальное иссечение большого дуоде-шального сосочка с резекцией устьев обоих протоков и реим-плантацией их в заднюю стенку двенадцатиперстной кишки —эта операция получила название трансдуоденальной папиллэктомии.
Отношение к этому вмешательству как к радикальной операции — предмет дискуссии до настоящего времени. Техническое совершенствование панкреатодуоденальной резекции, начавшееся в 30—40-х годах, и некоторые успехи, достигнутые в этой области, а также стремление к максимальному радикализму не могли не вызвать критической оценки более эко-
•номных вмешательств. Появились противники трансдуоденаль-нои папиллэктомии, считающие ее онкологически неоправданной (В. И. Петров, 1956; А. В. Смирнов, 1961; И. Ф. Линчен-ко, Е. М. Гумилевская, 1969; А. А. Шалимов, 1970; Koszarski, 1966; Kuhlmager, 1967, и др.).
Имеется и противоположная точка зрения. В 1956 г. Б. А. Петров выступил на заседании Московского хирургического общества с настоятельной рекомендацией не делать расширенных, травматичных операций — панкреатодуоденальных резекций — при ограниченных опухолях большого дуоденального сосочка, а выполнять трансдуоденальную папиллэктомию. А. В. Гуляев (1938), С. М. Микиртумов (1963), А. Н. Шаба-нов с соавт. (1970), В. В. Виноградов (1962), Д. А. Арапов (1972), Hess (1950) и др. также являются сторонниками этой операции.
Сравнительно раннее поступление больных, а в связи с этим небольшие размеры опухоли и редкое метастазирование могут обеспечить высокую резектабельность при раке большого дуо-
.денального сосочка: 42—89% (В. В. Виноградов, 1962; А. А. Шалимов, 1970; Н. С. Макоха, 1961, и др.). В ОНЦ АМН СССР резектабельность оказалась равной 42%; в МНИОИ им. П. А. Герцена—69%. Рационально подвергать больного трансдуоденальной папиллэктомии в той стадии заболевания, когда опухоль является еще местным процессом.
Н. С. Макоха (1961) предлагает при раке большого дуоденального сосочка производить экономную панкреатодуоде-нальную резекцию; суть ее заключается в удалении опухоли вместе с прилежащими тканями в виде треугольника, основание которого проходит через головку поджелудочной железы,а вершина расположена у наружной стенки двенадцатиперстной кишки (рис. 115). Это вмешательство менее травматично, чем панкреатодуоденальная резекция.
Е. С. Футорян и Б. М. Шубин (1976) в общепринятую методику трансдуоденальной папиллэктомии внесли изменения, направленные на увеличение радикализма вмешательства, а также на улучшение ближайших и отдаленных результатов.лечения. Модифицированная операция состоит в удалении клетчатки из ближайших зон метастазирования, широкого иссечения соска вместе с участком стенки кишки и прилежащей тканью поджелудочной железы, резекции общего желчного и панкреатического протоков.

Рuc. 115. Границы экономной панкреатодуоденальной резекции по Н. С. Макохе.
а — резекция головки поджелудочной железы с клиновидным иссечением прилежащей к ней стенке нисходящей части двенадцатиперстной кишки; б — анастомоз после экономной панкреатодуоденальной резекции; 1 — печень; 2 — верхняя часть двенадцатиперстной кишки;
3 — желчный пузырь; За — пузырно-дуоде-нальное соустье; 4 — общий желчный проток; 5 — опухоль большого дуоденального сосочка; 6—линия резекции (в форме треугольника); 7— нижняя горичоч-тальная часть двенадцатиперстной кишки; 8—тощая кишка; 9—панкреатический проток; 10—голоска поджелудочной железы; 11—поперечноободочная кишка; 12—мезоколон; 13—шов двенадцатиперстной кишки.
Реконструктивный этап заключается в перевязке общего желчного протока и в создании билиодигестивного и панкреатодигестивного соустий на управляемых трансназальных дренажах, обеспечивающих временное наружное отведение желчи и панкреатического сока-(рис. 116). Опыт 30 трансдуодепальных папиллэктомий, выполненных по этой методике, позволяет считать ее операцией выбора при ограниченном раке большого дуоденального сосочка.
При распространении опухоли на окружающие ткани (стенку двенадцатиперстной кишки, головку поджелудочной железы) следует производить папкреатодуоденальную резекцию.
Летальность после трансдуоденальной папиллэктомий составляет 20—25% (В. В. Виноградов, 1962; А. А. Шабанои и др., 1970, и др.), после панкреатодуоденальной резекции— 30—70% (А. А. Шалимов, 1970; В. И. Кочиашвили, 1970;Bowden, Pack, 1969).
Отдаленные результаты радикальных операций относительно удовлетворительные: пятилетняя выживаемость равна 17—30% (А. А. Шалимов, 1970;Н. С. Макоха, 1969; Мегсап-dier et al., 1968, и др.). Описаны случаи длительного излечения после трансдуоденальной папиллэктомий. Больная, оперированная Korte, прожила 22 года, оперированная А. В. Гуляевым — 19 лет. А. Н. Шаба-нов с сотр. наблюдали больную на протяжении 8 лет. Из 30 больных, оперированных Е. С. Футоряном и Б. М. Шубиным, живы 7 человек. Сроки наблюдения от 1 года до 11 лет.
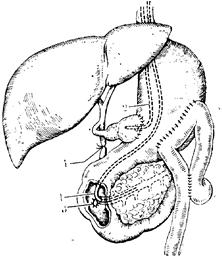
Рис. 116. Схема трансдуоденальной папиллэктомий.
1 — полиэтиленовый катетер, проведенный в вирсунгов проток; 2 — дренаж, проведенный в желчный пузырь;
3 — культя общего желчного протока; 4 —• лигатура, наложенная на общий желчный проток.
При невозможности выполнить радикальную операцию необходимо произвести декомпрессию желчных путей с помощью билиодигестивного соустья. Средняя продолжительность жизни после паллиативных операций при раке большого дуоденального соска составляет 12 мес; в отдельных случаях больные живут до Г/2—2 лет (данные МНИОИ им. П. А. Герцена)..
Date: 2015-10-19; view: 2021; Нарушение авторских прав