
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Камни мочеиспускательного канала и полости крайней плоти 10 page
|
|
Редкие доброкачественные опухоли
К редким доброкачественным опухолям почки относятся лейомиома, гемангиомы, липома и юкстагломе-рулярно-клеточная опухоль. Поскольку большинство доброкачественных опухолей почки, за исключением юкстагломерулярно-клеточных, никак не проявляются, их, как правило, выявляют случайно при гистологическом исследовании удаленной почки.
Лейомиома почки — редкая опухоль, которая исходит из гладкомышечных клеток почечной паренхимы, капсулы или лоханки, обычно имеет небольшие размеры. Описаны два варианта лейомиомы почки. К первому, более частому, относятся одиночные или множественные опухоли диаметром менее 2 см в корковом веществе почки. Эти опухоли клинически не проявляются, обычно их обнаруживают на аутопсии. Ко второму варианту относятся крупные, как правило, одиночные лейомиомы, которые могут сопровождаться клиническими проявлениями. Диагноз подтверждают при гистологическом исследовании удаленной почки.
| Рисунок 22.2. КТ при ангиомиолипоме (показана стрелками). |
Гемангиомы почки — небольшие сосудистые опухоли, которые встречаются в разных внутренних органах, чаще всего в печени. Второй по частоте локализацией гемангиом являются почки. Примерно в 12% случаев эти опухоли множественные, изредка двусторонние.

Глава 22. Опухоли почки
 Гемангиома почки может быть причиной гематурии, однако выявить ее очень трудно даже при тщательном обследовании. Диагноз ставят при уретеропиелоско-пии, нефроскопии или ангиографии.
Гемангиома почки может быть причиной гематурии, однако выявить ее очень трудно даже при тщательном обследовании. Диагноз ставят при уретеропиелоско-пии, нефроскопии или ангиографии.
Липома почки — очень редкая опухоль из зрелых жировых клеток, исходящая из почечной капсулы или околопочечной клетчатки. Митозов нет. Липомы чаще всего обнаруживают у женщин средних лет. Наиболее информативна КТ, так как она хорошо визуализирует жировую ткань.
Юкстагломерулярно-клеточная опухоль — наиболее клинически значимая редкая доброкачественная опухоль почки, поскольку проявляется тяжелой артериальной гипертонией, которая излечивается только после удаления опухоли. Описано не более 20 случаев юкстагломерулярно-клеточной опухоли. Опухоль состоит из перицитов, окружающих приносящие арте-риолы, содержащих гранулы и секретирующих ренин. Юкстагломерулярно-клеточная опухоль, как правило, имеет капсулу и расположена в корковом веществе почки. О данном диагнозе следует думать при вторичном гиперальдостеронизме и повышении активности ренина в крови, взятой из почечной вены. Если при КТ четко видны границы опухоли, возможна резекция почки, хотя в большинстве случаев прибегают к нефрэкто-мии.
РАК ПОЧКИ
В 1999 г. в США было выявлено примерно 30 000 новых больных раком почки и 11 900 больных умерли от этой опухоли. Рак почки составляет около 3% злокачественных опухолей у взрослых и примерно 85% первичных злокачественных опухолей почки. Заболевание, как правило, выявляют в возрасте 40—70 лет. Мужчины болеют в 2 раза чаще, чем женщины. Заболеваемость среди белых и негров одинакова, у латиноамериканцев примерно на 30% выше.
Существует множество синонимов рака почки — аде-нокарцинома, гипернефроидный, почечноклеточный, светлоклеточный и альвеолярный рак. Разнообразие терминов объясняется историческими противоречиями по поводу гистогенеза этой опухоли. Лишь в 1960 г. с помощью электронной микроскопии удалось обнаружить сходство между клетками рака почки и эпителия проксимальных канальцев.
Этиология
Причины рака почки не известны. По разным гипотезам, в развитии этой опухоли играют роль факторы внешней среды, профессиональные вредности, хромосомные аномалии и мутации генов — супрессоров опухолевого роста. В исследованиях «случай—контроль» и когортных исследованиях доказано, что риск рака почки повышает только курение. По данным разных авторов, курильщики болеют раком почки по крайней мере в 2 раза чаще.
Риск рака почки повышен также у лиц, контактирующих с асбестом и дубильными веществами.
Различают семейный и спорадический рак почки. Семейный рак почки с аутосомно-доминантным типом наследования был описан в 1979 г. Предполагалось, что он обусловлен компенсированной реципрокной транслокацией между коротким плечом 3-й и длинным плечом 8-й хромосомы. Позже и при семейном, и при спорадическом раке почки были выявлены аномалии 3-й хромосомы. Выделяют два варианта семейного рака почки. Первый встречается при болезни Гиппеля—Линдау. Это наследственная болезнь, для которой характерны множественные опухоли различной локализации, в том числе гемангиобластома мозжечка, ангиома сетчатки и двусторонний светлоклеточный рак почки. В 1993 г. был обнаружен ген, мутации которого приводят к развитию болезни Гиппеля—Линдау. Эти мутации выявлены примерно в 75% семей, в которых встречается эта наследственная болезнь. В 1994 г. был описан второй вариант семейного рака почки — папиллярный светлоклеточный рак. Для него характерны мультицентрический рост и двустороннее поражение почек. В отличие от болезни Гиппеля—Линдау опухоли другой локализации в этом случае не встречаются.
Множественные двусторонние кисты почек часто наблюдаются при ХПН. Риск рака почки у больных ХПН, находящихся на диализе, в 30 раз выше, чем в отсутствие ХПН. По данным разных авторов, рак почки развивается в 3—9% случаев. В большинстве случаев это больные, находящиеся на гемодиализе. Однако рак почки может возникать у больных, находящихся на перитоне-альном диализе, перенесших успешную трансплантацию почки, а также на фоне длительной ХПН, не требующей диализа.
Патогенез
Рак почки — обильно васкуляризованная опухоль, склонная к врастанию в почечную капсулу и околопочечную клетчатку, соседние органы и почечную вену. Примерно у трети больных на момент постановки диагноза имеются метастазы. Обычно поражаются печень, кости, ипси-латеральные регионарные лимфоузлы и надпочечник, а также контралатеральная почка. Самая частая локализация отдаленных метастазов — легкие.
Патоморфология
Как уже отмечалось выше, результаты электронной микроскопии и иммуногистохимических исследований позволили доказать, что рак почки развивается из эпителия проксимальных канальцев. Опухоль одинаково часто локализуется в правой и левой почках, в нижнем и верхнем полюсах. Рак почки возникает в корковом веществе и склонен к прорастанию в околопочечную клетчатку. Диаметр опухоли в среднем 7—8 см, она деформирует почку, в редких случаях занимает все забрюшинное про-
Глава 22. Опухоли почки
 странство. Из-за высокого содержания липидов, прежде всего при светлоклеточном раке, примерно 25% опухолей имеют желтую или оранжевую окраску. Опухолевый узел обычно окружен капсулой, которая по мере роста опухоли разрушается. Ложная капсула образована сдавленной почечной паренхимой и воспалительным инфильтратом. В 25% случаев наблюдается зернистоклеточный рак почки. Он состоит из интенсивно окрашивающихся клеток с крупными ядрами, поэтому микроскопически зернистоклеточный рак выглядит темнее, чем светлоклеточный. Макроскопически на разрезе опухоль обычно имеет белый или серый цвет. Остальные гистологические типы рака почки встречаются редко, имеют смешанное строение. В 2% случаев наблюдается веретеноклеточный рак. На разрезе эта опухоль имеет серый или бронзовый цвет. Небольшие опухоли гомогенны, крупные часто содержат кровоизлияния, участки некроза, полости и реже кальцификаты. Рак почки представляет собой аденокарциному, состоящую из светлых зернистых и реже веретенообразных клеток. Светлые клетки имеют округлую или полигональную форму. В них преобладает цитоплазма, содержащая холестерин, триглицериды, другие липи-ды и гликоген (рис. 22.3). В зернистых клетках гликогена и липидов меньше, а при электронной микроскопии видны многочисленные митохондрии и другие орга-неллы. Клетки веретеноклеточного рака, как следует из названия, похожи на веретено и формируют пласты или пучки. Веретеноклеточный рак в чистом виде встречается редко. Как правило, его участки обнаруживают при светлоклеточном и зернистоклеточном раке, а также опухолях смешанного строения.
странство. Из-за высокого содержания липидов, прежде всего при светлоклеточном раке, примерно 25% опухолей имеют желтую или оранжевую окраску. Опухолевый узел обычно окружен капсулой, которая по мере роста опухоли разрушается. Ложная капсула образована сдавленной почечной паренхимой и воспалительным инфильтратом. В 25% случаев наблюдается зернистоклеточный рак почки. Он состоит из интенсивно окрашивающихся клеток с крупными ядрами, поэтому микроскопически зернистоклеточный рак выглядит темнее, чем светлоклеточный. Макроскопически на разрезе опухоль обычно имеет белый или серый цвет. Остальные гистологические типы рака почки встречаются редко, имеют смешанное строение. В 2% случаев наблюдается веретеноклеточный рак. На разрезе эта опухоль имеет серый или бронзовый цвет. Небольшие опухоли гомогенны, крупные часто содержат кровоизлияния, участки некроза, полости и реже кальцификаты. Рак почки представляет собой аденокарциному, состоящую из светлых зернистых и реже веретенообразных клеток. Светлые клетки имеют округлую или полигональную форму. В них преобладает цитоплазма, содержащая холестерин, триглицериды, другие липи-ды и гликоген (рис. 22.3). В зернистых клетках гликогена и липидов меньше, а при электронной микроскопии видны многочисленные митохондрии и другие орга-неллы. Клетки веретеноклеточного рака, как следует из названия, похожи на веретено и формируют пласты или пучки. Веретеноклеточный рак в чистом виде встречается редко. Как правило, его участки обнаруживают при светлоклеточном и зернистоклеточном раке, а также опухолях смешанного строения.
Определение стадии и степени дифференцировки
При раке почки, как и при других злокачественных опухолях, лечение и прогноз зависят прежде всего от стадии. Определение клинической стадии подразумевает сбор анамнеза, физикальное исследование, общий анализ и биохимическое исследование крови (оценка функции почек и печени), общий анализ мочи, рентгенографию (или КТ в сомнительных случаях) грудной клетки, КТ живота и таза и сцинтиграфию костей (а также рентгенографию костей при подозрении на метастазы).
Отсутствие информативных методов диагностики и эффективных методов лечения диссеминированного рака почки привело к тому, что первые классификации стадий рака почки основывались прежде всего на макроскопических характеристиках опухоли, оцениваемых вовремя операции. В 1958 г. была предложена первая такая классификация, которая в 1969 г. была усовершенствована Ч. Робсоном. В этой классификации учитывается прежде всего состояние почечных сосудов (табл. 22.1, рис. 22.4).
Классификация Робсона до сих пор широко используется в США. Более точно оценить распространенность
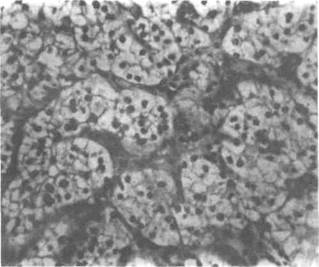
Рисунок 22.3. Светлоклеточный рак почки (х125).
опухоли позволяет классификация TNM. Клиническая ценность варианта этой классификации, опубликованного в 1987 г., оспаривалась многими авторами. Сравнение различных классификаций стадий рака почки не продемонстрировало преимуществ какой-либо из них по сравнению с другими и подтвердило необходимость их дальнейшего совершенствования. Классификация TNM была уточнена и упрощена в 1997 г. (табл. 22.2).
Существование многочисленных классификаций степени дифференцировки рака почки заставляет усомниться в прогностической ценности этого показателя. С недавнего времени в США и Канаде широко применяется классификация Фурман, согласно которой в зависимости от размера и полиморфизма ядер и размера ядрышек различают 4 степени дифференцировки рака
Таблица 22.1. Стадии рака почки по Робсону
Стадия _____ Определение _________________________
I Опухоль ограничена почечной паренхимой (нет поражения околопочечной клетчатки, почечной вены и регионарных лимфоузлов)
II Опухоль врастает в околопочечную клетчатку или надпочечник, но не выходит за пределы почечной фасции
ША Опухолевый тромб в почечной или нижней
полой вене
ШВ Метастазы в регионарные лимфоузлы
ШС Опухолевый тромб в почечной или нижней
полой вене и метастазы в регионарные лимфоузлы
1VA Поражение соседних органов, кроме надпо-
чечника, например толстой кишки или поджелудочной железы
IVB Отдаленные метастазы
Глава 22. Опухоли почки

|
ет
Рисунок 22.4. Стадии рака почки по Робсону. А — аорта, Н — надпочечник, НПВ — нижняя полая вена, О — опухоль, П — почка. Williams RD: Renal, perirenal, and ureteral neoplasms. In: Adult and Pediatric Urology, 2nd ed. Yearbook Medical Publishers, 1991.
почки. Эта классификация точнее других позволяет оценить риск прогрессирования (50% в течение 5 лет при низкодифференцированных опухолях). Прогноз при светлоклеточном и зернистоклеточном раке почке одинаковых степени дифференцировки и стадии не различается. При раке почки поздних стадий прогноз неблагоприятен независимо от степени дифференцировки опухоли. Поскольку эффективной адъювантной терапии рака почки пока нет, определение степени дифференцировки при раке почки ранних стадий не имеет практического значения.
Диагностика
Клиническая картина
Рак почки, как и меланома, может напоминать множество болезней, поэтому его называют великим притворщиком. Классическая триада симптомов —• макрогематурия, боль в пояснице и пальпируемая опухоль —
наблюдается лишь в 10—15% случаев, часто на поздних стадиях. Примерно 60% больных обращаются к врачу по поводу макро- или микрогематурии, 40% — по поводу боли в пояснице, объемного образования или сочетания этих симптомов. В 30% случаев первые проявления рака почки возникают на стадии диссеминации и больные обращаются к врачу по поводу одышки и кашля при метастазах в легкие или боли в костях при метастазах в кости. Благодаря широкому применению КТ рак почки все чаще выявляют случайно, поэтому старые публикации, посвященные диагностике этой опухоли, сейчас потеряли свою актуальность.
Паранеопластические синдромы
При раке почки встречаются разнообразные паранеопластические синдромы: эритроцитоз, гиперкальцие-мия, артериальная гипертония и синдром Штофера (нарушение функции печени в отсутствие метастазов).
Рак почки — самая частая причина паранеопластиче-ского эритроцитоза. Он наблюдается у 3—10% больных.
Глава 22. Опухоли почки
 Увеличение числа эритроцитов при раке почки не играет компенсаторной роли и возникает в результате усиленной продукции эритропоэтина в опухоли или неизмененной почечной паренхиме вследствие гипоксии.
Увеличение числа эритроцитов при раке почки не играет компенсаторной роли и возникает в результате усиленной продукции эритропоэтина в опухоли или неизмененной почечной паренхиме вследствие гипоксии.
Почти у 20% больных раком почки развивается гипер-кальциемия. За последние 20 лет проведено множество исследований, посвященных гуморальной паранеопла-стической гиперкальциемии. Так, был обнаружен и затем синтезирован секретируемый при раке почки ПТГ-по-добный пептид. Он действует аналогично ПТГ, вызывая нарушения обмена кальция. Известны и другие вещества, вызывающие гуморальную паранеопластическую ги-перкальциемию. Среди них следует отметить факторы некроза опухолей (относятся к факторам активации остеокластов) и трансформирующий фактор роста а.
Артериальная гипертония при раке почки встречается почти у 40% больных, гиперренинемия — у 37%. Как правило, ни артериальная гипертония, ни гиперренинемия не поддаются консервативному лечению и исчезают только после нефрэктомии.
В 1961 г. М. Штофер описал преходящие нарушения функции печени при раке почки, а именно: повышение активности щелочной фосфатазы, уровня билирубина сыворотки, гипоальбуминемию, увеличение протром-
Таблица 22.2. Стадии рака почки по системе TNM
Стад ия О пределение ___________________________
Т—первичная опухоль
Тх Размеры первичной опухоли оценить невозможно
ТО Первичная опухоль отсутствует
Т1 Опухоль не выходит за пределы почки, диаметром
не более 7,0 см
Т2 Опухоль не выходит за пределы почки, диаметром
более 7,0 см
ТЗ Опухоль не выходит за пределы почечной фасции,
имеются опухолевый тромб в почечной или нижней полой вене, врастание в надпочечник или околопочечную клетчатку ТЗа Врастание в надпочечник или околопочечную
клетчатку ТЗЬ Опухолевый тромб в почечной или нижней полой
вене до уровня диафрагмы ТЗс Опухолевый тромб в нижней полой вене выше уровня диафрагмы
Т4 Выход опухоли за пределы почечной фасции
N — регионарные лимфоузлы
Nx Состояние регионарных лимфоузлов оценить не-
возможно
N0 Метастазов в регионарные лимфоузлы нет
N1 Метастаз в один лимфоузел
N2 Множественные метастазы в лимфоузлы
М — отдаленные метастазы
Мх Выявить отдаленные метастазы невозможно
МО Отдаленных метастазов нет
Ml Отдаленные метастазы
бинового времени и гипергаммаглобулинемию. Эти изменения были названы синдромом Штофера. Он проявляется лихорадкой, утомляемостью, похуданием и, как правило, исчезает после нефрэктомии. Частота этого паранеопластического синдрома 3—20%. Его причина не известна. Возможно, при раке почки синтезируется какое-то гепатотоксичное вещество.
Известно, что при раке почки синтезируется множество биологически активных веществ, что является причиной разнообразных паранеопластических синдромов: АКТГ (синдром Кушинга), энтероглюкагон (экссудатив-ная энтеропатия), пролактин (галакторея), инсулин (гипогликемия) и гонадотропные гормоны (гинекомастия, снижение полового влечения, гирсутизм, аменорея, анд-рогенетическая алопеция).
Наличие паранеопластического синдрома на момент выявления опухоли не влияет на прогноз. Однако сохранение симптомов после нефрэктомии указывает на нераспознанную диссеминацию опухоли и свидетельствует о крайне неблагоприятном прогнозе.
Лабораторные исследования
При раке почки часто наблюдаются анемия, гематурия и повышение СОЭ. Анемия встречается примерно у 30% больных. Она не связана с кровопотерей или гемолизом, цветовой показатель обычно в норме. Уровень железа и железосвязывающая способность сыворотки обычно снижены, как при анемии на фоне хронических болезней. Препараты железа, как правило, неэффективны. При раке почки ранних стадий анемия обычно исчезает после операции. При неоперабельных опухолях может быть эффективен рекомбинантный эритро-поэтин (эпоэтин а, эпоэтин р.эпоэтин со). Микро-или макрогематурия наблюдается почти у 60% больных раком почки, повышение СОЭ — у 75%. Однако эти симптомы неспецифичны, и их отсутствие не исключает диагноз рака почки.
Лучевая диагностика
Хотя для выявления и дифференциальной диагностики объемных образований почки используют разные методы лучевой диагностики (КТ, УЗИ, МРТ, артериогра-фию), наиболее информативным из них является КТ. Сейчас при выборе метода исследования нужно учитывать не только его информативность, но и стоимость. Обследование планируют с учетом клинической картины. Так, при гематурии лучше начинать с экскреторной урографии. Если же объемное образование почки выявлено случайно при УЗИ или экскреторной урографии, предпочтительна КТ.
Экскреторная урографии. Чувствительность экскреторной урографии при раке почки составляет 75%, поэтому подтверждают диагноз другими методами. Заподозрить опухоль следует при наличии обызвествления в проекции почки. Показано, что 87% объемных образований почки с центральным и 20% образований с периферическим обызвествлением оказываются злокачественными
Глава 22. Опухоли почки
 опухолями. Простые кисты почки обызвествляются менее чем в 1 % случаев, поэтому при выявлении любого обызвествленного объемного образования почки показано дальнейшее обследование.
опухолями. Простые кисты почки обызвествляются менее чем в 1 % случаев, поэтому при выявлении любого обызвествленного объемного образования почки показано дальнейшее обследование.
УЗИ — неинвазивный и достаточно дешевый метод, позволяющий уточнить характер объемного образования почки, выявленного при экскреторной урографии. Поскольку чувствительность УЗИ при простых кистах почки составляет примерно 98%, этот метод избавляет многих больных от пункции. При УЗИ простая киста почки выглядит как анэхогенное, четко очерченное объемное образование с однородным содержимым и гиперэхо-генной задней стенкой за счет дистального усиления сигнала (рис. 22.5).
КТ. При раке почки КТ чувствительнее УЗИ и экскреторной урографии. Опухоль визуализируется как кон-трастирующееся объемное образование. Плотность опухолевой ткани обычно ниже плотности неизмененной почечной паренхимы. После контрастирования в опухоли появляются участки повышенной плотности или становится заметнее различие между плотностью опухоли и почечной паренхимы (рис. 22.6). КТ не только выявляет опухоль, но и позволяет оценить состояние ворот почки, околопочечной клетчатки, почечной и нижней полой вен, надпочечников, регионарных лимфоузлов и соседних органов, то есть судить о распространенности. При сомнительных результатах рентгенографии грудной клетки показана КТ грудной клетки, при подозрении на метастазы в головной мозг — КТ или МРТ головы. Спиральная КТ позволяет точнее оценить границы опухоли и планировать радикальную операцию.
Ангиография. Благодаря широкому применению КТ ангиографию в диагностике рака почки используют все реже. Ангиография (аортография и селективная почечная артериография) выявляет разрастание сосудов, ар-териовенозные свищи, опухолевые тромбы в почечной и нижней полой венах. Однако примерно в 10% случаев, когда опухоль васкуляризована так же, как и нормальная почечная паренхима, метод неинформативен (рис. 22.7). Недостатком ангиографии является то, что это инвазив-ное исследование, которое сопровождается хотя и редкими, но опасными осложнениями: кровотечением, образованием ложной аневризмы в месте пункции сосуда, тромбоэмболией почечных артерий и нефротоксиче-ским действием рентгеноконтрастных средств. Кроме того, ангиография — достаточно дорогое исследование, нередко требующее госпитализации. Сейчас ангиография при раке почки применяется в особых случаях, например при планировании органосохраняющей операции у больных с единственной почкой. МРТ. Информативность МРТ и КТ при определении стадии рака почки одинакова, однако МРТ позволяет точнее оценить состояние крупных сосудов (рис. 22.8). В контролируемых клинических испытаниях доказано, что при поражении нижней полой вены чувствительность МРТ выше чувствительности КТ и соответствует таковой кавографии. Однако в отличие от КТ и кавогра-фии при МРТ не используются ионизирующее излучение и рентгеноконтрастные средства. В последнее время диагностика поражения крупных сосудов при раке почки улучшилась благодаря внедрению в клиническую практику МРТ с контрастированием и КТ-ангиографии.

|

|
Рисунок 22.5. УЗИ при объемных образованиях почки. А. Простая киста почки. Длинными стрелками показана почечная паренхима, толстыми — боковые стенки кисты, короткими — гиперэхогенная задняя стенка. Б. Солидное объемное образование (показано стрелками).
Глава 22. Опухоли почки 377

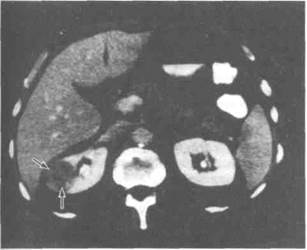
Рисунок 22.6. КТ с контрастированием при раке почки. Опухоль показана стрелками.
тив, в моче и смывах из почечной лоханки часто обнаруживают опухолевые клетки.
Определение опухолевых маркеров
Как уже отмечалось, при раке почки синтезируется множество биологически активных веществ. Однако ни одно из них не может использоваться в качестве опухолевого маркера для ранней диагностики, при обследовании, а также наблюдении за больными после лечения.
Дифференциальная диагностика
При наличии объемного образования почки и признаков диссеминации диагноз рака почки не вызывает сомнений. Объемное образование почки обычно обнаруживают при обследовании по поводу гематурии, боли в пояснице или случайно при обследовании по поводу другой патологии. Рак почки дифференцируют с другими объемными образованиями почки. Большинство из них — простые кисты. Диагноз простой кисты почки ставится

 Изотопные исследования
Изотопные исследования
Для выявления первичной опухоли к сцинтиграфии почек прибегают редко, обычно при непереносимости рентгеноконтрастных средств. Показано, что в отсутствие боли в костях и при нормальной активности щелочной фосфатазы в сыворотке метастазы в кости выявляются редко, поэтому сцинтиграфию костей при раке почки проводят не всем больным. При выявлении патологии обязательно выполняют рентгенографию измененных участков.
Пункция опухоли
Операция показана всем больным, у которых после обследования заподозрен рак почки, поэтому пункцию выполняют редко. Она показана при выявлении диссеми-нированной опухоли для верификации диагноза перед паллиативным противоопухолевым лечением. Кроме того, пункция опухоли позволяет отличить первичную опухоль от метастатической у больных с метахронными опухолями других органов и от другой патологии почек при сомнительных результатах других исследований.
Эндоскопические исследования
При гематурии обязательна цистоскопия. Поступление крови из устья мочеточника — признак кровотечения из верхних мочевых путей. Отличить опухоль почки и почечной лоханки позволяют, как правило, методы лучевой диагностики. В сомнительных случаях проводят цистоскопию, уретеропиелоскопию или нефро-скопию.
Цитологическое исследование мочи
Цитологическое исследование мочи при раке почки малоинформативно. При раке почечной лоханки, напро-

Рисунок 22.7. Селективная почечная артериография при раке почки. В нижнем полюсе правой почки визуализируется большое количество сосудов в крупной опухоли (показана стрелками).
Глава 22. Опухоли почки

Рисунок 22.8. МРТ при раке почки (Т2-взвешенное изображение, горизонтальный срез). Длинными стрелками показана опухоль почки, короткими — опухолевый тромб в нижней полой вене.
сит от стадии, что объясняет необходимость ее точного определения. Прогноз при раке почки I, II и II1А стадий после радикальной нефрэктомии примерно одинаков. Радикальная нефрэктомия подразумевает удаление единым блоком почки вместе с почечной фасцией, ипсила-теральным надпочечником, проксимальной половиной мочеточника и лимфоузлами, расположенными дис-тальнее пересечения почечной ножки (рис. 22.9). Цель операции — удаление пораженной почки с широким захватом неизмененных тканей. Применяют разные доступы — косой абдоминальный, торакоабдоминальный, реже срединный и классический поясничный.
Мнения относительно удаления регионарных лимфоузлов при раке почки расходятся, поскольку метастазыв лимфоузлах выявляют только в 18—33% случаев. Хотя, по данным нескольких ретроспективных и одного неконтролируемого проспективного исследований, лимфа-денэктомия увеличивает выживаемость больных раком почки I и II стадий, нужны более убедительные доказательства ее эффективности. Не всегда нужно удалять и надпочечник, поскольку в отсутствие поражения верхнего полюса почки вовлечение надпочечника маловероятно.
Чтобы уменьшить кровопотерю и вызвать отек тканей, облегчающий их разделение во время операции,
при УЗИ. Если больной не предъявляет жалоб, то дальнейшее обследование не требуется. Сомнительные результаты УЗИ или наличие обызвествленного объемного образования являются показаниями к КТ. При КТ рак почки дифференцируют с доброкачественными опухолями и абсцессами почки (и те, и другие выглядят как солидные объемные образования), причем во многих случаях это сделать непросто. Для злокачественных опухолей характерны ампутация почечных чашечек, каль-цификаты, нечеткая граница между опухолью и почечной паренхимой, врастание опухоли в околопочечную клетчатку и соседние органы, увеличение парааорталь-ных лимфоузлов или отдаленные метастазы.
Результаты КТ обязательно интерпретируют с учетом клинических данных. Большое количество жировой ткани, которая характеризуется низкой плотностью при КТ, позволяет диагностировать ангиомиолипому. Лихорадка, боль в пояснице, лейкоцитурия и лейкоцитоз указывают на абсцесс почки. В этом случае диагноз подтверждают с помощью пункции и посева. Кроме того, рак почки следует дифференцировать с гранулематоз-ными болезнями, артериовенозными свищами, лимфогранулематозом, неходжкинскими лимфомами, раком почечной лоханки, опухолями надпочечника и метастазами в почки злокачественных опухолей других органов.
Лечение
Опухоли без диссеминации
Единственным радикальным методом лечения при раке почки является хирургический. Объем операции зави-
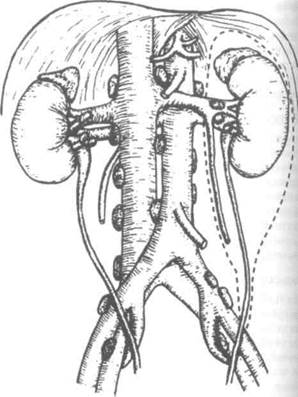
Рисунок 22.9. Радикальная нефрэктомия слева (схема). Пунктиром обозначены границы удаляемых тканей, совпадающиес почечной фасцией.
 некоторые авторы рекомендуют перед радикальной нефрэктомией проводить эмболизацию почечной артерии. Для эмболизации используют разные вещества и материалы: сульфат бария, губки из поливинилового спирта или желатина, подкожную клетчатку, съемные баллоны и стальные спирали. В последнее время отдают предпочтение чистому этанолу, так как он вызывает более полную окклюзию сосудов при минимальном риске осложнений, обусловленных инфарктом почки. Среди осложнений эмболизации почечной артерии следует отметить смещение спиралей или баллонов в сосуды контралатеральной почки или в другие сосуды, повреждение контралатеральной почки при введении слишком большого количества рентгеноконтрастного средства, ишемию нижних конечностей или кишечника при введении слишком большого количества эмболизирующе-го материала. После эмболизации обычно наблюдается постэмболизационный синдром. Он проявляется болью впояснице, лихорадкой и лейкоцитозом, которые длятся в среднем 3 сут. Поскольку преимущества предоперационной эмболизации почечной артерии — уменьшение кровопотери и упрощение операции — убедительно не доказаны, ее следует выполнять только при больших опухолях, затрудняющих доступ к почечной артерии. Кроме того, эмболизацию, так называемую эндоваску-лярную деструкцию почки, проводят при неоперабельных опухолях для устранения гематурии, боли в пояснице и паранеопластических синдромов.
некоторые авторы рекомендуют перед радикальной нефрэктомией проводить эмболизацию почечной артерии. Для эмболизации используют разные вещества и материалы: сульфат бария, губки из поливинилового спирта или желатина, подкожную клетчатку, съемные баллоны и стальные спирали. В последнее время отдают предпочтение чистому этанолу, так как он вызывает более полную окклюзию сосудов при минимальном риске осложнений, обусловленных инфарктом почки. Среди осложнений эмболизации почечной артерии следует отметить смещение спиралей или баллонов в сосуды контралатеральной почки или в другие сосуды, повреждение контралатеральной почки при введении слишком большого количества рентгеноконтрастного средства, ишемию нижних конечностей или кишечника при введении слишком большого количества эмболизирующе-го материала. После эмболизации обычно наблюдается постэмболизационный синдром. Он проявляется болью впояснице, лихорадкой и лейкоцитозом, которые длятся в среднем 3 сут. Поскольку преимущества предоперационной эмболизации почечной артерии — уменьшение кровопотери и упрощение операции — убедительно не доказаны, ее следует выполнять только при больших опухолях, затрудняющих доступ к почечной артерии. Кроме того, эмболизацию, так называемую эндоваску-лярную деструкцию почки, проводят при неоперабельных опухолях для устранения гематурии, боли в пояснице и паранеопластических синдромов.
Date: 2016-11-17; view: 414; Нарушение авторских прав