
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Раздел 11: неврология
|
|
ЗАДАЧА № 1
Больной Е., 52 лет, доставлен в приемное отделение машиной скорой помощи.
Данные анамнеза. 20 минут назад внезапно потерял сознание, упал на улице. Наблюдалась многократная рвота.
Данные объективного обследования. Сознание утрачено - кома II, больной повышенного питания, лицо гиперемировано. ЧСС - 64 уд/мин. Акцент второго тона на аорте, АД 200/120 мм. рт.ст. Дыхание шумное, ритмичное 32 в мин.
Зрачки расширены, левый больше правого, на свет не реагируют. Глаза повернуты влево. «Парусит» правая щека. На болевые раздражения больной не реагирует. Движения в правых конечностях отсутствуют, мышечный тонус в них снижен. Сухожильные рефлексы слева ниже, чем справа. Рефлекс Бабинского с обеих сторон, ярче справа.
Вопросы:
1. Выделить клинические синдромы.
2. Поставить топический диагноз.
2. Установить предположительный клинический диагноз.
3. Определить бассейн нарушенного кровоснабжения.
4. Назначить дополнительные методы обследования необходимые для уточнения диагноза.
Эталон ответа:
1. Синдромы:
- общемозговой синдром (уровень нарушения сознания – кома II (по Коновалову);
- очаговый синдром в виде правосторонней гемиплегии, центрального пареза VII ЧМН и коркового пареза взора.
2. Поражена левая внутренняя капсула и кора лобной доли с центром взора в заднем отделе средней лобной извилины.
3. ЦВЗ: Геморрагический инсульт. Внутримозговая гематома слева.
4. Бассейн левой средней мозговой артерии.
ЗАДАЧА № 2
Больная А.,76 лет жалуется на скованность в конечностях, больше в левых, которая затрудняет самообслуживание, иногда дрожание в них, как правило, в покое, замедленность движений, нарушение ходьбы со снижением длины и высоты шага (при ходьбе тянет вперед), частые падения.
Данные анамнеза. Считает себя больной в течение 7 лет, когда впервые стала замечать скованность в левых конечностях, снижение длины шага. Отмечает медленное прогрессирование симптоматики с вовлечением в процесс и правых конечностей около полугода назад.
Данные объективного обследования. В неврологическом статусе: зрачки D=S, слабость конвергенции. Легкая асимметрия правой носогубной складки. Язык по средней линии. Глотание и фонация в норме глоточные рефлексы высокие. Вызываются рефлексы орального автоматизма. Гипомимия. Гипокинезия. Сухожильные рефлексы S=D. Патологических рефлексов нет. Мышечный тонус повышен по экстрапирамидному типу, больше справа. На момент осмотра тремора нет. Пальценосовую и коленопяточную пробы выполняет удовлетворительно. Выражена постуральная неустойчивость (про- и ретропульсия). Походка мелкими шаркающими шагами, корпус наклонен вперед. МРТ ГМ - без патологии.
Вопросы:
1. Выделить клинические синдромы.
2. Поставить топический диагноз.
3. Поставить клинический диагноз.
2. Назначить необходимые методы обследования.
3. Назначить лечение, указать препараты каких групп рационально использовать в терапии данного заболевания?
Эталон отвтета:
1. Акинетико-ригидный синдром, синдром паркинсонизма.
2. Экстрапирамидная система, черная субстанция, нигростриарные нейроны.
3. Болезнь Паркинсона, акинетико-ригидная форма, умеренно проградиентное течение.
4. Диагностика осуществляется по клинической картине заболевания.
5. С учетом возраста (старше 70 лет) целесообразно начать терапию с препаратов леводопы: мадопар 300-600 мг/сут.
ЗАДАЧА № 3
Больная Д., 30 лет. Заболевание началось год назад с резкого снижения зрения на правый глаз. В течение месяца лечилась у офтальмологов по поводу ретробульбарного неврита зрительного нерва. Зрение улучшилось. Спустя полгода появилось двоение в глазах, слабость ног, шаткость при ходьбе; затруднение мочеиспускания. Объективно: со стороны внутренних органов патологии не выявлено.
Данные объективного обследования. В неврологическом статусе: острота зрения на правый глаз - 0,6 (коррекция не улучшает зрения), на левый глаз - 1,0. Горизонтальный нистагм. Сила рук и особенно ног снижена. Тонус мышц повышен в разгибателях голеней. Сухожильные и надкостничные рефлексы с рук умеренные, а с ног высокие. Клонус надколенников и стоп. Брюшные рефлексы отсутствуют. Патологические рефлексы Бабинского, Оппенгейма, Россолимо вызываются с обеих сторон. В позе Ромберга неустойчива, пошатывается в обе стороны. Походка атактическая. Пальценосовую и пяточно-коленную пробу выполняет с интенцией с обеих сторон. Вибрационная чувствительность на ногах снижена.
На глазном дне отмечается бледность соска правого зрительного нерва.
На МРТ головного мозга множественные очаги демиелинизации в белом веществе полушарий головного мозга.
Вопросы:
1. Выделить клинические синдромы.
2. Поставить топический диагноз.
5. Назначить недостающие дополнительные методы обследования.
6. Поставить клинический диагноз.
7. Назначить лечение обострения и определить методы профилактики.
ЗАДАЧА №4
Больной 48 лет. Последние 3 - 5 лет отмечались подъемы артериального давления до 170 - 180/90 - 100 мм рт ст. Обычные цифры артериального давления точно не известны. Гипотензивные препараты не принимал, у врача не наблюдался. Инфарктов миокарда не было. Алкоголь употребляет умеренно. Вчера выпил 300 - 400 г водки. Сегодня около 11:00 часов, разгружая машину с картошкой, упал, не смог самостоятельно подняться, несколько раз была рвота. При осмотре в неврологическом отделении: состояние тяжелое, уровень сознания - глубокое оглушение, тахипное > 30 в мин., АД 170/100 мм рт ст., пульс 98 в мин, ритмичный. Умеренная ригидность затылочных мышц, симптом Кернига с обеих сторон, скуловой симптом Бехтерева больше справа. Левосторонняя гемиплегия с низким мышечным тонусом. Анизорефлексия S<D. Симптом Бабинского слева. Левосторонняя гемигипалгезия. Тазовые функции не контролирует. КТ головного мозга (рисунок): гиперинтенсивный очаг в области базальных ядер правого полушария головного мозга. Сдавление ипсилаерального желудочка головного мозга.
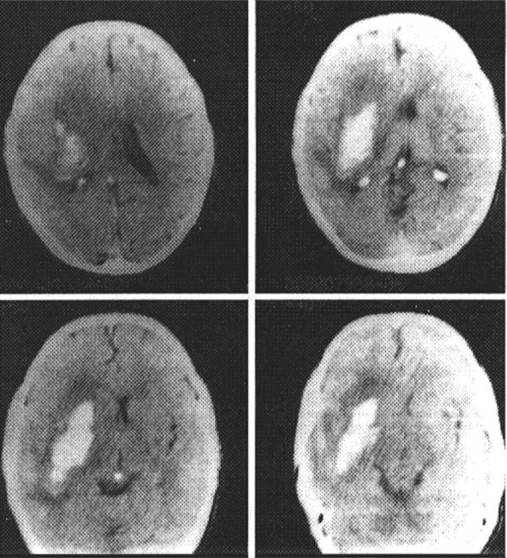
Поставить диагноз, определить тактику лечения.
Эталон ответа:
ЦВЗ. Паренихиматозно-субарахноидальное кровоизлияние в правом полушарии мозга. Левосторонняя гемиплегия.
Тактика лечения: Проведение мероприятий, направленных на поддержание функции жизненно важных органов и дифференцированной терапии в виде внутривенного введения этамзилата натрия (дицинон), препаратов - ингибиторов протеолиза (контрикал, гордокс, трасилол). Консультация нейрохирурга для решения вопроса о возможности оперативного лечения.
ЗАДАЧА №5
В клинику поступил больной 69 лет с жалобами на внезапную потерю зрения на правый глаз, сильную головную боль и слабость в левых конечностях. Объективно: Состояние больного средней тяжести, сознание нарушено по типу сопора, на вопросы отвечает нечетко, заторможено. Аускультативно: тоны сердца аритмичные акцент 2 тона на аорте, ЧСС – 110, пульс – 90 аритмичен, АД 180\110. На ЭКГ – признаки мерцательной аритмии. В невростатусе: Зрачки D=S, фотореакция вызывается, центральный парез VII и XII пар ЧМН слева, положительны симптомы орального автоматизма, проба Барре положительна слева, сухожильные рефлексы вызываются D>S, чувствительность без нарушений, симптомы Бабинского, Оппенгейма, Россолимо положительны слева, менингеальных знаков нет. Ваш диагноз? Какой синдром имеет место? Что на ваш взгляд явилось причиной этого состояния?
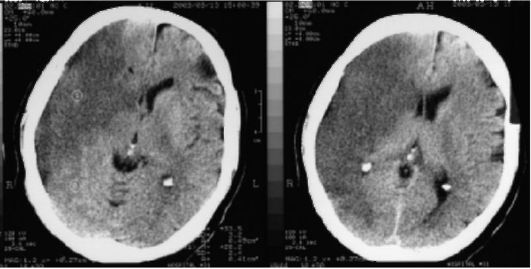
Эталон ответа:
ЦВЗ. Ишемический инсульт (кардиоэмболический) в бассейне правой внутренней сонной артерии. 2. Оптико-пирамидный синдром. 3. Мерцательная аритмия
ЗАДАЧА №6
Больная 43 лет поступила в клинику нервных болезней в плановом порядке с жалобами на стойкие головные боли, значительное повышение веса, высокие цифры артериального давления, незначительное изменение черт лица. Последние 3 - 4 месяца стала отмечать снижение зрения. Из анамнеза известно, что первые симптомы в виде повышения веса, стойкого высокого артериального давления стали отмечаться 2,5 - 3 года назад. В последующем присоединились остальные жалобы. Больная отмечает нарастание вышеуказанных симптомов. При осмотре: в сознании, контактна, адекватна, правильно ориентирована. Повышенного питания с ожирением по верхнему типу, стрии на бедрах и пояснице. Кожные покровы гипермированные, на лице угревая сыпь. Выраженный гипертрихоз. Элементы акромегалии. Со стороны черепных нервов: битемпоральная гемианопсия, а также выпадение части поля зрения, прилежащей к наружной половине правого глаза Другой очаговой симптоматики не выявляется. На магнитно-резонансной томографии в проекции гипофиза выявляется неправильной формы образование, выступающее за пределы турецкого седла и поддавливающее снизу на перекрест зрительных нервов (рисунок 1). Рисунок 1 к задаче
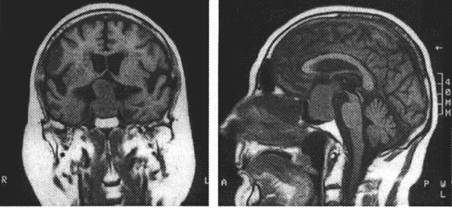
Поставьте диагноз, проведите дифференциальный диагноз и назначьте лечение.
Эталон ответа:
Аденома гипофиза (базофильная аденома). Показана консультация нейрохирурга и хирургическое лечение.
Задача № 7
Больной 17 лет поступил в клинику нервных болезней с жалобами на повышение температуры, сильные головные боли, тошноту, повторную рвоту.
Из анамнеза: известно, что заболел 2 дня назад, когда повысилась температура до 41ºС, появились сильные головные боли, светобоязнь, тошнота, рвота. При осмотре: состояние тяжелое. Лежит на боку, голова запрокинута назад, ноги согнуты в коленях и подтянуты к животу. Петехиальная сыпь на бедрах и ягодицах. Дезориентирован во времени и пространстве. Выраженный менингеальный синдром в виде грубой ригидности мышц шеи, скулового симптома Бехтерева, симптомов Кернига и Брудзинского с двух сторон. Очаговой неврологической симптоматики нет. При исследовании цереброспинальной жидкости цвет ее желтовато-зеленый, мутная, определяется нейтрофильный плеоцитоз (анализ ликвора прилагается), незначительное снижение содержания глюкозы и хлоридов. При посеве ликвора обнаружен менингококк. Анализ ликвора: цвет - желтовато-зеленый, прозрачность - мутная, цитоз - клетки покрывают все поле зрения, нейтрофилы - более 1000 в мм3, лимфоциты - единичные, белок - 0.66 мг %, глюкоза -0,38 г/л, хлориды - 110 ммоль/л. 1.
Ваш первичный диагноз?
Эталон ответа:
Менингококковый (эпидемический) менингит, менингококцемия.
ЗАДАЧА №8
Больной 19 лет поступил в клинику с жалобами на двоение, усиливающееся при взгляде вправо, шаткость при ходьбе. Болен в течение 6 месяцев, когда без видимой причины у него развилась слепота на левый глаз, но вскоре зрение полностью восстановилось. После очередного ОРВИ, протекавшего с высокой температурой, появилось двоение предметов, а затем присоединилась шаткость при ходьбе. При обследовании – соматический статус без патологии. В невростатусе – ограничение подвижности правого глазного яблока, горизонтальный нистагм при взгляде в стороны, сглаженность левой носогубной складки. Парезов нет. Сухожильные и периостальные рефлексы высокие слева. Брюшные рефлексы слева не вызываются. Аналоги рефлекса Россолимо с обеих кистей, симптом Россолимо и Бабинского со стоп, более четкие слева. Непостоянный интенционный тремор слева при пальценосовой пробе. Чувствительность не нарушена. Заключение офтальмолога: глазное дно справа без патологии, слева диск зрительного нерва бледно-розовый, височная половина его бледнее носовой.

Поставить диагноз, определить тактику лечения.
Эталон ответа:
Ремиттирующий рассеянный склероз, экзацербация.
Для купирования обострения - иммуносупрессивная терапия (метипред 1г.№ 3-5), в дальнейшем, с целью замедления прогрессирования и предотвращения обострений – иммуномодуляция (интерфероны, глатирамера ацетат).
Date: 2016-05-24; view: 7475; Нарушение авторских прав