
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Воспалением лица. воспалением лица.
|
|
Заболевание не имеет тенденции к снижению и составляет, по нашим данным, около 5% от всех больных, госпитализированных по скорой помощи с воспалительными заболеваниями в челюстно-лицевой стационар. Процент рецидивирующих форм колеблется от 24 до 43% (НА Ноева, 1987).
Этиология. Возбудителем рожи является гемолитический стрептококк группы А. Впервые он был выделен при рожистом воспалении В.В. Лукомским (1874-1876) и Т. Бильротом (1874). Редкое выделение стрептококка у больных рожей связано с высокой чувствительностью микро- ба к антибактериальным препаратам. В связи с этим была выдвинута гипотеза о полиэтиоло- гичности рожи с ведущей ролью стафилококка, что привело к широкому и, как правило, безус- пешному назначению антистафилококковых иммунопрепаратов для профилактики данного за- болевания. Однако по мнению Н.А. Ноевой (1987) маловероятно, чтобы стафилококк, как этио- логический агент играл роль в возникновении рожи. Этиологическую роль стрептококков группы А в развитии рожистого воспаления подтверждает наблюдающееся при заболевании повыше- ние титров антител к полисахариду стрептококка, частое обнаружение антигенов стрептококка в моче и крови, а также другие факторы (В.Л. Леснухин,1998).
11. НЕОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛИЦА
а) б)
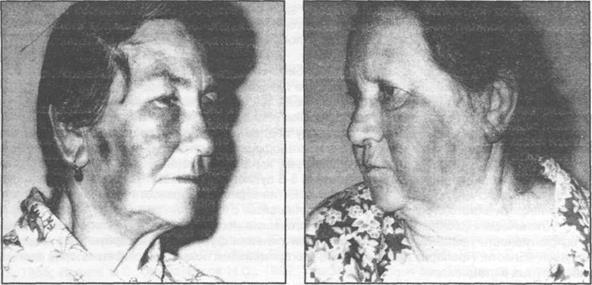
Рис. 11.2.3 (а,б). Рожистое воспаление лица уженщин пожилого возраста.
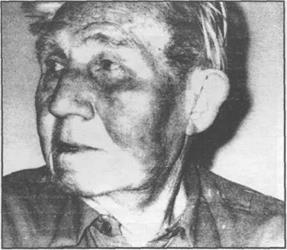 Рис. 11.2.4. Рожистое воспаление лица у больного старческого возраста.
Рис. 11.2.4. Рожистое воспаление лица у больного старческого возраста.
Патогенез. Для того, чтобы развилось рожистое воспаление бывает недостаточно одного внедрения стафилококка в кожу или слизистые оболочки. Поэтому следует упомя- нуть о факторах, которые способствуют разви- тию заболевания.
Среди этих факторов, необходимо, в первую очередь, отметить очаги хронической стрептококковой инфекции на фоне сенсиби- лизации организма, особенно при снижении общих и местных факторов иммунитета. Сре-
ди парааллергических факторов хочется отметить переутомление, перегревание, переохлаж- дение, стрессы и др.
Большое значение имеет резистентность кожи и ее бактерицидная активность. Входными воротами является кожа, особенно при ее повреждениях (расчесах), эрозиях, экземах, воспали- тельных заболеваниях.
Нельзя исключить и индивидуальной предрасположенности организма к возбудителю ро- жи, как генетически обусловленной (врожденного характера), так и вторичной, которая прояв- ляется в результате повторной сенсибилизации организма к гемолитическому стрептококку.
Микробно- аллергические факторы при рожистом воспалении действуют на различные звенья гипоталамо- гипофизарно- надпочечниковой системы, что является причиной глюкокор- тикоидной недостаточности. А это, в свою очередь, усугубляет состояние аллергии к гемолити- ческому стрептококку.
Иммунитета после перенесенного заболевания, как и в большинстве случаев при стреп- тококковых инфекциях, не возникает. Это является причиной повторных (рецидивирующих) форм (В.Л. Леснухин,1998).
Клиника. Заболеваемость рожей среди мужчин и женщин различна. Наиболее часто ро- жей болеют женщины в возрасте 40-60 лет, но заболевание может встречаться и у лиц мужско- го пола и любого возраста (рис. 1 1.2.1-1 1. 2.4).
По степени выраженности местных проявлений (классификация, предложенная В.Л. Чер- касовым в 1977) выделяют: эритематозную, эритематозно-буллезную, эритематозно- геморрагическую, буллезно-геморрагическую формы
11.2. Рожистое воспаление
По тяжести течения инфекционного процесса: легкую, средней тяжести и тяжелую формы. Степень тяжести определяется выраженностью интоксикации и характером местных проявлений. К легкой форме относятся случаи с нерезко выраженной интоксикацией, подъе- мом температуры не выше 39°С, длительностью лихорадки не более 1-2 суток и локализован- ным местным процессом, захватывающим одну анатомическую область. При роже средней тяжести имеется выраженная интоксикация, температура 39-4CFC, могут быть нарушения соз- нания, лихорадка длится до 3-4 суток, распространенный местный процесс (более 2-х анатоми- ческих областей). К тяжелой форме относят рожу с резко выраженными симптомами интокси- кации, повторными ознобами, спутанным сознанием, часто бредом, резкой головной болью, рвотой, адинамией температуры до 40°С и выше, длительностью лихорадки более 4-5 дней и распространенным местным процессом (Э.А. Гальперин, P.P. Рыскинд, 1976).
По характеру распространенности местных проявлений: локализованную (в одной анатомической области), блуждающую (захватывает несколько анатомических областей, но связанных с основным очагом), метастатическую (процесс возникает на нескольких участках, отдаленных друг от друга).
В зависимости от кратности заболевания выделяют: первичную, повторную (случаи заболевания через несколько лет после предыдущего заболевания), рецидивирующую (случаи повторного заболевания через 3-4 месяца; рецидив заболевания возникает, как правило, на одном и том же месте).
В течении заболевания выделяют 3 основных периода: инкубационный, период клини- ческих проявлений, выздоровление. Инкубационный период - от нескольких часов до 3-5-7 дней. Заболевание, как правило, начинается остро. В первые сутки превалируют симптомы ин- токсикации: головная боль, потрясающий озноб, слабость, температура тела повышается до 39-40°С, реже отмечается тошнота и рвота. При выраженной интоксикации больные вялы, за- торможены, сознание может затемняться, появляется бред.
Эритематозная форма встречается наиболее часто и характеризуется гиперемией (эри- темой) пораженного участка кожи, которая четко отграничена от окружающих тканей, имеется отек и инфильтрация тканей. При пальпации кожа в очаге воспаления горячая на ощупь, резко болезненная, напряжена. Границы патологического очага четкие, имеют вид зубцов или языков пламени. Краснота чаще появляется в области носа и сопровождается зудом, отеком, жжением и болями. При надавливании краснота полностью не исчезает. Края эритемы валикообразно приподняты и имеют фестончатые очертания (10.4.2, 11.2.1-11.2.4). Воспалительный процесс может захватить все лицо и распространиться на волосистую часть головы, шею и затылок. Микроскопически обнаруживается серозное воспаление дермы, преимущественно ее ретику- лярного (сетчатого) слоя и подлежащей клетчатки.
На фоне эритемы через несколько часов (или несколько суток) появляются пузыри (буллы), которые содержат серозную жидкость. Возникает эритематозно-буллезная форма рожистого воспаления. Микроскопически серозный экссудат содержит нейтрофилы и лимфоциты. Имеется гиперемия, кровоизлияние, лимфостаз, тромбоз вен, отек тканей, стенки сосудов инфильтрирова- ны нейтрофилами. В эпидермисе над этим участком имеется десквамация и нерезкий паракератоз. При эритематозно-геморрагической форме (встречающейся реже) на фоне эритемы появляются геморрагии. В дальнейшем наблюдается фибринозно-геморрагический выпот и образуются пузыри. Наличие пузырей характерно для буллезно-геморрагической формы рожи. Микроскопически на этой стадии экссудат булл мутнеет вследствие накопления в жидкости нейтрофилов, а пузыри превращаются в пустулы. Экссудат имеет геморрагический
характер, иногда с примесью фибрина.
На слизистых оболочках полости ота. зева, глаз и других локализаций рожа воз- никает как первично (чаще), так и вторично, т.е. при переходе воспалительного процесса из со- седних областей. На слизистой оболочке щек появляется эритема, четко отграниченная, отеч- ная и болезненная. Поверхность эритемы покрывается мелкими пузырьками, которые быстро лопаются и появляются поверхностные дефекты. Чаще поражается слизистая оболочка зева, где определяется интенсивная краснота и резко выраженные явления ангины (эритематознаяа нгина), иногда могут образоваться пузыри или сопровождается некрозом, редко осложняется заглоточным абсцессом. Рожистый ринит сопровождается болями, высокой температурой и припуханием регионарных лимфатических узлов (шейный лимфаденит). Слизистая оболочка гор- тани чаще всего поражается вторично, т.е. переходит с корня языка. Опасность этого осложнения заключается в возможности развития быстро нарастающего отека гортани и асфиксии.
Осложнения наблюдаются в 3-5% случаев. Рожистое воспаление может осложниться развитием язв, некрозов, абсцессов, флегмон, тромбофлебитом и даже сепсисом.
В результате закупорки и облитерации лимфатических сосудов возникает нарушение лимфооттока и, как следствие, лимфостаз. Разрастание соединительной ткани приводит к
11.НЕОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛИЦА
развитию лимфедемы лица (губы, щеки, подглазничной области и др.). Данное заболевание другими специалистами называется слоновостью. Термин "слоновость" впервые встречается у А. Цельса. В последние годы появились попытки заменить этот термин (в стоматологии) та- ким термином, как "лимфедема", а в других областях медицины - "лимфостаз". Хотя в лите- ратуре указывают, что использование последних терминов нельзя признать обоснованным, т.к. обозначаемые ими процессы являются лишь начальными звеньями этого заболевания. Счи- таю, что для челюстно- лицевой хирургии в большей степени применим термин "лимфедема". Различают 3 формы лимфедемы: транзиторная (начальная, длится до 6 месяцев), лабиль- ная (длится от 6 месяцев до 1 года), стабильная (постоянное увеличение).
По клинической симптоматике лимфедему подразделяют на 3 стадии, которые пред- ставляют последующие степени патологического процесса в зависимости от его продолжи- тельности. Это мягкая, смешанная и твердая. В начальной стадии заболевания (мягкая фор- ма) отмечается лимфостаз и разрастание соединительной ткани между жировыми дольками и внутри долек подкожного жирового слоя. Пораженные ткани приобретают тестоватую конси- стенцию. Отек тканей имеет преходящий характер. Кожа в цвете не изменена, подвижная, бе- рется в складку. После надавливания на коже остаются углубления. В дальнейшем мягкие тка- ни приобретают плотность, т.е. характерно чередование мягких и твердых участков (смешан- ная форма). При развитии твердой формы кожа обычного цвета (может быть несколько бледной), утолщена, в складку собирается с трудом (малоподвижна), при надавливании на ней ямок не остается. Эта стадия характеризуется замещением подкожной жировой клетчатки фиб- розной тканью (фибредема), утолщением и склерозированием.
Дифференциальная диагностика проводится на основании данных анамнеза и резуль- татов объективного исследования. Специфические лабораторные методы диагностики не раз- работаны.
Полиморфная экссудативная эритема сопровождается несколькими видами высыпа- ний первичных элементов: эритематозными пятнами, папулами и пузырями. Эритематозные пят- на из-за периферического роста увеличиваются в диаметре, центральная часть их западает и приобретает темно-красный цвет с синюшным оттенком, а возвышающий периферический валик отличается более ярким розово-красным. Поэтому элементы сыпи приобретают двухконтурную окраску, а иногда и кольцевидную форму. В центре эритематозных пятен (напоминающих вол- дырь) могут образоваться пузыри, которые имеют полушаровидную форму, что зависит от не- большого количества экссудата. Сыпь имеет наклонность к симметричному расположению.
Опоясывающий лишай (herpes zoster) нередко сопровождается высокой лихорадкой, резко выраженным болевым синдромом, головной болью, болями по ходу нервных стволов. На эритематозном фоне (по ходу нервов) высыпают группами пузырьки с серозным содержимым. Эритема и пузырьки напоминают рожу. Через 5-7 дней эритема бледнеет, на месте пузырьков образуются эрозии, которые покрываются корочкой. Последние отпадают через 2-4 недели, ос- тавляя после себя гипер- или депигментированные пятна.
Простой пузырьковый лишай (herpes simplex) характеризуется высыпанием одного или группы пузырьков на эритематозном (гиперемированном) основании. Высыпанию предшес- твует покалывание, зуд, жжение. Содержимое пузырьков быстро мутнеет. Пузырьки ссыхаются в корочку, под которой медленно происходит эпителизация. Эволюция длится 5-7 дней, заболе- вание склонно к рецидивам, часто с одной и той же локализацией.
Красная волчанка, или эритематоз (lupus erythematodes). Выделяют несколько форм за- болевания, которые необходимо дифференцировать с рожей. Это дискоидная, диссеменирован- ная и симметричная формы. При первых двух формах заболевания появляются округлые эрите- матозные пятна, увеличивающиеся по периферии, сливающиеся между собой. Пятна обычно располагаются асимметрично. На поверхности пятен образуются сухие белые или серые чешуй- ки. Скопление их обычно находится в центральной части, а периферия представлена бледно- красной полоской, свободной от чешуек. По мере эксцентрического роста бляшки центральная ее часть западает и развивается депигментированная рубцовая атрофия серого цвета, а по перифе- рии - зона гиперкератоза различной ширины, окруженная бледно-красным валиком папулезного инфильтрата. Валик покрыт чешуйками и окаймлен узким эритематозным венчиком.
При симметричной красной волчанке (синоним - стойкой центробежной эритеме) возмож- но расположение эритемы только на щеках или только на спинке носа ("бабочка без крыльев"). Пятна безболезненные, границы четкие, поверхность покрыта чешуйками. В центре пятен име- ется атрофия, периферия эритемы не изменяется и на ней встречаются телеангиэктазии.
Кожная форма сибирской язвы напоминает рожу. Заболевание начинается с появления красной, слегка возвышающейся папулки, которая спустя несколько часов превращается в зу- дящий пузырек диаметром около 3 мм, который содержит прозрачную жидкость. При срывании пузырька обнажается темное дно, вытекает жидкость, образуется зона некроза, а далее струп.
11.2. Рожистое воспаление
Кожа вокруг струпа отечная, появляются вторичные пузырьки, которые напоминают жемчужи- ны. Часто пузырьки образуют венчик вокруг струпа, который становится черным, быстро черне- ет, принимая цвет угля. Вокруг струпа большой отек тканей. Диагноз сибирской язвы подтвер- ждается бактериологическим исследованием.
Сифилис во вторичном периоде характеризуется эритематозной ангиной. В отличие от рожи ангина при сифилисе не сопровождается токсикозом, субъективных симптомов нет, уме- ренное увеличение миндалин, одновременное высыпание розеол и папул на коже, положи- тельные серологические реакции.
Микробная экзема характеризуется вторичной экзематизацией кожи, обусловленной стрептококковой и стафилококковой инфекцией. Сформировавшийся очаг микробной экземы представляет собой воспалительное эритематозно- сквамозное поражение кожи с выраженной экссудацией.
Дерматиты, которые возникают при укусах насекомых, воздействия токсических (хими- ческих) веществ и других факторов. На коже возникает эритема, на месте которой появляются зу- дящие волдыри, отечные папулы, а иногда пузырьки. При присоединении инфекции - пустулы.
Лечение зависит от формы заболевания, степени интоксикации и характера локальных проявлений.
В комплексе лечебных мероприятий ведущее место занимает антибиотикотерапия, а также гипосенсибилизирующее, общеукрепляющее дезинтоксикационное (по показаниям) и ме- стное лечение (см. главу 12 данного руководства). Больных рожистым воспалением следует госпитализировать в стационар.
Прогноз при роже благоприятный. У больных пожилого и старческого возраста возможно развитие осложнений (см. ранее), которые могут представить угрозу для жизни. Летальность составляет 0,2-0,5% (Э.А. Гальперин, P.P. Рыскинд, 1976).
Профилактика включает мероприятия, направленные на предупреждение передачи ин- фекции от больного окружающим лицам. Заключается в ликвидации входных ворот инфекции - ссадин, эрозий и др., а также повышения резистентности кожи (при помощи физиотерапевтиче- ских методов, общеукрепляющей терапии и др.). Рекомендуется диспансерное наблюдение за больными, которые перенесли рожистое воспаление и страдающими ее рецидивами.
СИБИРСКАЯ ЯЗВА
Сибирская язва (anthrax; синоним: злокачественный карбункул, антракс) - это инфекци- онная болезнь, которая характеризуется тяжелой интоксикацией, поражением кожи и лимфати- ческого аппарата.
Сибирская язва описывается в трех формах {кожной, легочной и кишечной), каждая из которых может закончиться сепсисом.
Этиология. Возбудителем является сибиреязвенная бацилла. Источником инфекции яв- ляются больные животные. Споровые формы возбудителя исключительно устойчивы к внеш- ним факторам и сохраняются в почве длительное время. Заражение человека возможно кон- тактным, аэрогенным, алиментарным и трансмиссивным путем. Контактный путь заражения происходит при уходе за больными животными, убое больного животного, снятии шкуры, раз- делке туши и др. Аэрогенный путь возможен при обработке шерсти на овчинно-шубных произ- водствах. Алиментарный - при употреблении недостаточно термически обработанного мяса и мясных продуктов, полученных от больных животных. Трансмиссивный путь передачи возбуди- теля возможен при кровососании насекомыми (слепнями, мухами и др.).
Патогенез. Входными воротами для возбудителя является поврежденная кожа, реже - слизистая оболочка дыхательных путей и желудочно-кишечного тракта. Возбудитель из места внедрения заносится подвижными макрофагами в регионарные лимфатические узлы. На месте внедрения развивается очаг геморрагически-некротического воспаления глубоких слоев дермы на границе с подкожной клетчаткой, сопровождающийся отеком и деструкцией тканей. В центре очага - некроз кожи с образованием буро-черной корки.
Восприимчивость людей к сибирской язве является всеобщей. После перенесенного за- болевания развивается стойкий иммунитет. Описаны редкие случаи повторного заболевания.
Клиника. Длительность инкубационного периода сибирской язвы составляет в среднем 2-3 дня (от нескольких часов до 12 дней).
В челюстно-лицевой области проявляется только кожная форма сибирской язвы, среди ко- торой различают 4 разновидности: карбункулезная, эдематозная, буллезная и рожистоподобная.
Среди всех разновидностей наиболее часто встречается карбункулезная форма. Забо- левание начинается с зудящего уплотнения кожи, в месте внедрения возбудителя появляется пузырек. В результате расчесов пузырек лопается и на его месте образуется язвочка с темным дном. Язва окружена воспалительным ободком с приподнятыми краями. Имеется серозно- ге-
11. НЕОДОНТОГЕННЫЕ ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛИЦА
моррагическое отделяемое. Окружающие патологический очаг ткани становятся отечными. В период нарастания отека карбункул увеличивается в размерах, затем 3-5 дней остается без изменений, после чего наступает его более или менее обратное развитие. Величина отека не зависит от размеров карбункула. Таким образом образуется сибиреязвенный карбункул. Разви- вается регионарный лимфаденит. Особенностью карбункула является его безболезнен- ность. Чаще возникают единичные карбункулы, реже - два - три и более. Имеется интоксикация организма (высокая температура тела, слабость, недомогание, головная боль и др.). К концу второй недели в центре карбункула, на месте некроза, образуется струп, который отличается темным цветом.
Эдематозная форма характеризуется выраженным отеком и зудом (в месте внедрения возбудителя). В дальнейшем возникает некроз кожи и подлежащих тканей. В этот период эде- матозная разновидность ничем не отличается от карбункулезной формы сибирской язвы.
При буллезной форме на месте внедрения возбудителя возникает пузырь, под которым развивается некроз тканей, стенки пузыря опадают и некротизируются, в дальнейшем патоло- гический очаг сходен с карбункулезной разновидностью.
Для рожистой разновидности свойственно образование тонкостенных пузырей различ- ного размера, которые расположены на гиперемированной и отечной, но безболезненной коже. Пузыри вскрываются, образуя язвочки с темным дном и обильной серозной экссудацией. В дальнейшем образуется струп.
В местах выраженных отеков (веки, шея) в подкожной клетчатке, на некотором удалении от карбункула, развивается вторичный некроз тканей. Иногда в зону некроза может попасть и сам карбункул, в дальнейшем его найти не представляется возможным. Образуется темный струп, после отпадения которого обнажаются глубокие дефекты кожи и подлежащих тканей. Эти дефекты приводят к Рубцовым выворотам век, контрактурам и деформациям лица.
В некоторых случаях кожная форма сибирской язвы приводит к сепсису.
Диагноз устанавливается на основании данных эпидемиологического анамнеза, клини- ческой картины, результатов внутрикожных проб с антраксином (положительная реакция - гипе- ремия и инфильтрат кожи в диаметре не менее 8 мм), лабораторных исследований содержимо- го патологического очага (карбункула) и язв (выявляют споры и микробы сибирской язвы).
Дифференциальную диагностику следует проводить с фурункулом и карбункулом. По- следние резко болезненны, отек мало выражен, при удалении корки или некротического стержня выделяется гной. Отличительные особенности сибирской язвы и рожи рассмотрены в разделе 1 1. 2.
Лечение кожной формы сибирской язвы не представляет затруднений. Кожные прояв- ления лечатся консервативно: мазевые повязки и покой. Проводят дезинтоксикацию, гипо- сенсибилизацию, антибактериальную терапию (антибиотики и сульфаниламиды) и общеук- репляющее лечение. Одновременно вводят противосибиреязвенный глобулин (после опре- деления пробы).
Прогноз в отношении кожной формы сибирской язвы благоприятный (при своевременном лечении).При генерализованной инфекции и у ослабленных больных прогноз серьезный.
Профилактика сибирской язвы направлена на соблюдение санитарных правил и норм при заготовке, хранении, транспортировке и обработке сырья животного происхождения (мясо, шерсть, шкура), а также медико-санитарных мероприятий при соприкосновении с больными жи- вотными. Основное место в профилактике среди населения принадлежит прививкам живой вак- циной, которую вводят строго по эпидемиологическим показаниям.
НОМА
Нома (пота; греч. поте означает разделяющая, разъединяющая, распространяющая яз- ва) - это инфекционное заболевание, которое протекает в виде быстро прогрессирующей фор- мы влажной гангрены лица, челюстей и тканей полости рта, возникающей, как правило, при рез- ком ослаблении защитных сил организма. Нома имеет ряд синонимов: водяной рак, рак рта, идиопатический гангренозный стоматит и др. Ни одно из этих названий не отражает сущно- сти заболевания, характеризуя какую-либо одну черту этого патологического процесса.
Заболевают дети в возрасте от 2 до 15 лет после перенесенных тяжелых инфекционных болезней (кори, дифтерии, дизентерии, тифа, скарлатины, туберкулеза и др.). У детей грудного возраста и у взрослых нома встречается редко. Обычно наблюдаются отдельные случаи забо- левания, однако при резком ухудшении условий жизни (война, голодовка, стихийные бедствия) число заболеваний номой увеличивается.
Этиология и патогенез не выяснены. Как уже ранее было сказано, заболевание разви- вается при резком снижении реактивности организма больного. Выделить какой-либо один этиологический фактор не удается. В очаге воспаления обнаруживаются следующие бактерии: 310
11.4. Нома
Clostridium perfringens, спирохеты, анаэробные бактерии, кокки, грибки. Развитию номы способ- ствует авитаминоз, который наблюдается у ослабленных и истощенных больных, а также тяже- лые (с декомпенсацией) заболевания сердечно- сосудистой системы, легочная недостаточ- ность, прогрессирующие системные заболевания крови (лимфосаркома, лейкозы) и др.
Клиника. По клиническому течению А.Т. Пулатов (1956) различает следующие стадии заболевания:
• первая- гангренозный стоматит, появляется некроз слизистой оболочки щеки, губы и ограниченный отек лица;
• вторая - распространяющийся отек и некроз всех слоев щеки, губ, переход гангрены на прилежащие части лица и на другую сторону;
• третья - демаркация и отторжение некротических тканей;
• четвертая - очищение и заживление патологического очага.
Заболевание начинается с язвенно- некротического стоматита или гингивита. На слизи- стой оболочке в области дна полости рта появляется пузырек с геморрагическим или мутным содержимым. В дальнейшем образуется небольшое некротическое пятно темно- синего цвета. На коже лица - пятна темно- синего цвета. Через 1-2-3 дня патологический процесс захватыва- ет всю толщу щеки и губы. Появляется различной степени выраженности отек лица. Кожа во- круг патологического очага имеет бледную восковую окраску с перламутровым оттенком (вос- ковидная зона), а по периферии кожа становится лоснящейся, стекловидной (стекловидный отек). При пальпации на коже остаются пальцевые вдавления, гиперемия кожи отсутствует. В дальнейшем восковидная зона подвергается некрозу. Некротические ткани имеют резкий, не- приятный, гнилостный запах и темный цвет (грязно- серый). После удаления омертвевших тка- ней со стенок раны выделяется мутная жидкость, кровоточивость раны отсутствует. Некроз распространяется на десну и альвеолярный отросток, приводя к расшатыванию зубов и секве- страции челюстей. Процесс может перейти на мягкие ткани дна полости рта, нёба, языка и зе- ва. Изо рта выделяется зловонная слюна. При пальпации пораженные ткани резко болезненны. У больных значительно выражена интоксикация (высокая температура тела, озноб, слабость, недомогание, бред и др.). Нома может осложниться пневмонией, гангреной легкого и сепсисом.
Течение процесса длительное. При благоприятном исходе, по мере отторжения омерт- вевших тканей, появляется кровоточивость и вялые грануляции. Рана продолжительное время не имеет тенденции к эпителизации. Продолжительность четвертой стадии может тянуться от нескольких месяцев до года. По краям дефекта формируются грубые келоидные рубцы, кото- рые приводят к косметическим и функциональным нарушениям.
Прогноз заболевания неблагоприятный. В прежние годы смертность составляла 75-80%, а после введения антибиотиков в лечебную практику она снизилась до 8-10% (Л.Е. Фролова, 1955; А.И. Евдокимов, 1964 и др.).
Диагноз устанавливается на основании клинической картины, патоморфологических дан- ных и показателей реактивности организма.
Ному следует отличать от так называемого ишемического (циркуляторного) некроза, который протекает в виде некроза мягких тканей дна полости рта и лица. Наблюдается он при тяжелых сердечно-сосудистых заболеваниях чаще улиц пожилого возраста (некрозы слизистой оболочки наиболее часто расположены с внутренней поверхности челюсти, по средней линии, за резцами), заболеваниях крови (лейкозы, агранулоцитоз и др.). Некроз мягких тканей также может быть: нейрогенным (наблюдается при некоторых заболеваниях нервной системы); лу- чевым (вызванный воздействием ионизирующего излучения); посттравматическим (пер-вичным - обусловлен непосредственным воздействием повреждающего агента, вторичным - развивается в повреждённых тканях из-за развития в них воспалительных, сосудистых и других изменений); аллергическим (феномен Артюса - гиперергическая реакция).
Синдром Вегенера (гранулематоз или болезнь Вегенера, гранулёма злокачественная) развивается у взрослых. Это болезнь неясной, возможно токсико-аллергической этиологии. Яв- ляется разновидностью узелкового периартериита. Характеризуется некротическим ринитом и синуситом, разрушением перегородки носа и носовых раковин с переходом на кожу носа и ок- ружающие мягкие ткани лица. Сопровождается бронхитом, хроническим отитом, пневмонией, септической лихорадкой, кахексией, гематурией, альбуминурией и даже уремией.
Также дифференциальную диагностику номы следует проводить с анаэробными флегмо- нами, гнойно-некротическим паротитом, распадающимися злокачественными опухолями и др.
Лечение заболевания включает антибиотикотерапию, дезинтоксикацию, гипосенсибили- зацию, иммунотерапию и симптоматическое лечение. Местное воздействие на патологический очаг ничем не отличается от такового при других гнойно- некротических заболеваниях мягких тканей (см. раздел "Лечение гнойных воспалительных заболеваний").
1 1.НЕ0Д0НТ0ГЕННЫ Е ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЛИЦА
Профилактика заключается в патогенетическом лечении и назначении адекватной тера- пии основного заболевания, которое может быть причиной развития номы (корь, скарлатина, тифы, дифтерия, дизентерия, туберкулез и др.), а также в повышении реактивности организма больного, санации и гигиены полости рта, полноценном питании.
КОНТРОЛЬНЫЕ ТЕСТЫ ОБУЧЕНИЯ
"+" - правильный ответ;
1. Фурункул - это:
+ острое гнойно- некротическое воспаление фолликула волоса и окружающей ткани;
- острое гнойно- некротическое воспаление нескольких, расположенных рядом, волосяных фолликулов и саль- ных желез, распространяющееся на окружающую кожу и подкожную клетчатку.
2. Возбудителем фурункулов и карбункулов является:
- монокультура стрептококка;
+ монокультура стафилококка;
- монокультура кишечной палочки;
- монокультура протея;
- ассоциации стафилококка и протея;
-ассоциации стафилококка, стрептококка и кишечной палочки.
3. В каком возрасте наиболее часто встречаются фурункулы и карбункулы?:
- детском;
- юношеском;
+ молодом;
- пожилом;
- старческом.
4. В какой период года наиболее часто встречаются фурункулы и карбункулы?:
- осенне- зимнем периоде;
+ летне- весеннем периоде;
- зимой.
5. Пиогенная мембрана, окружающая фурункулы и карбункулы имеет:
- вид сплошного, но тонкого "вала";
- вид сплошного и толстого "вала";
+ сетчатое строение.
6. Остиофолликулит - это:
- плотная, болезненная, коническая или полушаровид- ная папула с пустулой на вершине, окруженная остро- воспалительным красным венчиком;
+ пустула, пронизанная в центре волосом, которая огра- ничивается воспалением поверхностной расширенной части тела волосяного фолликула;
- серозное воспаление мягких тканей губы.
7. На какой день от начала заболевания происходит образование и отторжение гнойно-некротического стержня?:
- 2-3 день;
+ 4-5 сутки;
- 7-8 день.
8. Цикл развития фурункулов продолжается:
- 3-4 дня;
-5-6 дней;
-7-8 дней;
+ 8-10 дней.
9. Цикл развития карбункулов продолжается:
-5- 7 дней;
-8-10 дней;
-12-14 дней;
+ 15-18 дней.
10. Предрасполагающий фактор, на фоне которого возникают флебиты и тромбофлебиты при фурункулах и карбункулах:
- остиофолликулит;
- глубокий лимфангоит;
''--"- неправильные ответы.
- гнойный лимфаденит;
- периаденит;
+ хейлит;
- рожистое воспаление;
- фурункулез.
11. Возможно ли наложение на рану первичных швов после вскрытия осложненных форм фурункулов?:
-да, возможно всегда;
- возможно в некоторых случаях;
+ этого делать нельзя.
12. Фурункул какой локализации осложняется тромбофлебитом угловой вены лица наиболее часто?:
+ верхней губы, угла рта, подглазничной области;
- периорбитальной области, переносицы;
- нижней губы, подбородка;
- щеки, околоушно- жевательной области;
- носа, наружного угла глаза.
13. Рожа -это:
- инфекционная болезнь, которая характеризуется тя- желой интоксикацией, поражением кожи и лимфатиче- ского аппарата;
+ инфекционная болезнь, характеризующаяся очаговым серозным или серозно- геморрагическим воспалением кожи (слизистой оболочки), лихорадкой и интоксикацией;
- инфекционное заболевание, которое протекает в виде быстро прогрессирующей формы влажной гангрены ли- ца, челюстей и тканей полости рта, возникающей на фо- не резкого снижения реактивности организма больного.
14. Сибирская язва - это:
+ инфекционная болезнь, которая характеризуется тя- желой интоксикацией, поражением кожи и лимфатиче- ского аппарата;
- инфекционная болезнь, характеризующаяся очаговым серозным или серозно- геморрагическим воспалением кожи (слизистой оболочки), лихорадкой и интоксикацией;
- инфекционное заболевание, которое протекает в виде быстро прогрессирующей формы влажной гангрены ли- ца, челюстей и тканей полости рта, возникающей на фо- не резкого снижения реактивности организма больного.
15. Нома - это:
- инфекционная болезнь, которая характеризуется тя- желой интоксикацией, поражением кожи и лимфатиче- ского аппарата;
- инфекционная болезнь, характеризующаяся очаговым серозным или серозно- геморрагическим воспалением кожи (слизистой оболочки), лихорадкой и интоксикацией;
+ инфекционное заболевание, которое протекает в виде быстро прогрессирующей формы влажной гангрены ли- ца, челюстей и тканей полости рта, возникающей на фо- не резкого снижения реактивности организма больного.
16. Возбудителем рожи является:
- стафилококк;
-бактероиды;
- вейлонеллы;
+ стрептококк;
- спирохеты;
- грибки;
- клостридиальные анаэробы;
- неклостридиальные анаэробы.
 Контрольные тесты обучения
Контрольные тесты обучения
12. ЛЕЧЕНИЕ ГНОЙНЫХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИИ МЯГКИХ ТКАНЕЙ
Важное значение имеет материал, из которого изготавливаются дренажи. При этом учи- тываются такие их свойства, как гигроскопичность, капиллярность, смачиваемость, водонепро- ницаемость, пористость, бактерицидность и др. (Н.Г. Поляков, 1978).
Широкое распространение имели резиновые трубки. Но следует отметить, что при дли- тельном их нахождении в ране возникает воспалительная реакция. А из-за внутренней шерохо- ватой поверхности резиновых трубок рана медленнее заживает, т. к. в порах трубки задержи- ваются микробы. Поэтому в последние годы широко применяются гладкостенные трубки из синтетического материала (полиэтиленовые, полихлорвиниловые, силиконовые).
Общеизвестно, что трубки, рассеченные по длине в виде желоба, и резиновые полоски не в состоянии обеспечить полноценное дренирование гнойного очага, поэтому их можно при- менять только для предотвращения слипания краев раны.

Рис. 12.1.2. Внешний вид сдвоенноготрубчатогодренажа:
 приводящая (1) и отводящая (3) трубки, рабочая часть (2), отверстия (4).
приводящая (1) и отводящая (3) трубки, рабочая часть (2), отверстия (4).
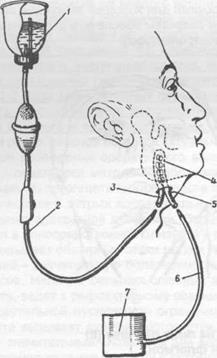
Рис. 12.1.3. Схемаактивногодренирования гной- ных очагов челюстно- лицевой области и шеи: флакон с антисептиком (1), система для одноразового введения растворов (2), приводящая (3) и отводящая (5) трубки дренажа, рабочая часть дренажа (4),
Вакуум- отсос (6,7).
Особое место занимает метод активного дре- нирования гнойных полостей путем создания в системе дренажа дозированного разрежения. Поэто- му он получил также название метода активной аспи- рации в системе проточно-ирригационного орошения гнойно- воспалительных очагов.
В настоящее время применяется метод актив- ного хирургического лечения гнойно-воспалительных очагов челюстно-лицевой области, который заключа- ется в широком рассечении гнойного очага, тщатель- ном иссечении некротизированных и нежизнеспособ- ных тканей, дренировании его сдвоенным трубчатым
дренажем, активном введении лекарственных растворов и принудительном отсасывании со- держимого, раннем закрытии раны первичными или вторичными швами. Для дренирования глубоко расположенных гнойных очагов с узким входом нами предложен Y- образный сдво- енный трубчатый дренаж, который изготавливается из эластичных трубок, применяемых в одноразовых системах для переливания крови. Трубки сгибаем вдвое, располагаем парал- лельно между собой и соединяем термическим способом, то есть при помощи скальпеля, по- догретого над пламенем горелки. Отверстия, которые делаются на рабочем конце приводя- щей и отводящей трубок дренажа, расположены на внутренне-боковой поверхности устрой- ства и не соприкасаются между собой. Отверстия, находящиеся на приводящей части дрена- жа, расположены между отверстиями на отводящей его части. Такое расположение отвер-
12.1. Хирургические методы
стий на рабочей части дренажного устройства исключает соприкосновение их с раневой по- верхностью и предохраняет от закупорки массами фибрина (авт. свид. N1292791 от 1986 г).
Учитывая то, что дренаж имеет Y- образную форму со слепо заканчивающейся рабочей частью, его легко можно вводить в труднодоступные участки мягких тканей дна полости рта, не боясь ранения сосудов. В одну из трубок при помощи системы для переливания крови вводится орошающий раствор, а другая соединена с отсасывающим аппаратом для отведения жидкости из раны (рис. 11.2.1.2, 12.1.3 и 12.1.4).

Рис. 12.1.4. Внешний вид больного с диагнозом: флегмона мягких тканей дна полости рта
Date: 2016-11-17; view: 523; Нарушение авторских прав