
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Реноваскулярная гипертония 5 page
|
|
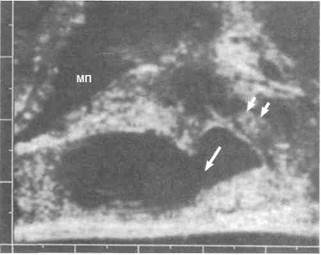
Рисунок46.10. УЗИ мошонки при варикоцеле. Варикозно расширенные вены выглядят как трубчатые анэхогенные структуры. В — вены, Я — яичко. McClure RD, Hricak H: Scrotal ultrasound in the infertile male. Detection of subclinical unilateral and bilateral varicoceles. J Urol 1986; 135:711.
Рисунок 46.11. УЗИ ректальным датчиком при бесплодии (больной со сниженным объемом эякулята, олигозооспермией и сниженной подвижностью сперматозоидов). Одинарной стрелкой показана киста семявыбрасывающего протока, парными — мочеиспускательный канал. МП — мочевой пузырь.
 742 Глава 46. Мужское бесплодие
742 Глава 46. Мужское бесплодие
Биопсия яичка особенно информативна при азооспермии. Дифференцировать отсутствие сперматогенеза и непроходимость семявыносящих путей другими способами часто бывает трудно. При подозрении на непроходимость семявыносящих. путей обследование начинают с генитографии. Для этого рентгеноконтрастное средство или краситель вводят в семявыносящий проток в направлении от мошонки к мочевому пузырю (рис. 46.12). Затем выполняют рентгенограмму таза, на которой в норме видны проксимальная часть семявы-носящего протока, семенные пузырьки и семявыбрасы-вающие протоки. Отсутствие контрастирования той или иной структуры — признак обструкции. До введения рентгеноконтрастного средства в семявыносящий проток можно взять для исследования его содержимое, чтобы выяснить, есть ли там сперматозоиды. Наличие сперматозоидов доказывает, что семявыносящие пути в яичке и его придатке проходимы.
Насколько нужна биопсия яичка при олигозооспер-мии, вопрос противоречивый. Встречается частичная непроходимость семявыносящих путей, причем этот
диагноз можно установить только при биопсии, однако такие случаи редки. Как правило, достаточно биопсии одного яичка, но при их асимметрии может требоваться биопсия обоих органов. Например, олигозооспер-мия бывает, когда с одной стороны яичко атрофировано, но семявыносящие пути проходимы, а с другой — сперматогенез сохранен, но есть обструкция. В таких случаях показана биопсия обоих яичек, так как ее результат поможет определить тактику лечения. Биопсия обоих яичек оправдана и при герминогенных опухолях, ведь у 5,5% больных во втором яичке возникают внут-риканальцевые опухоли. Однако возможно, что у бесплодных мужчин внутриканальцевые опухоли во втором яичке выявляются чаще.
С недавнего времени появилось еще одно показание к биопсии яичка — тестикулярная недостаточность в сочетании с атрофичными яичками и повышенным уровнем ФСГ. Биопсия помогает убедиться в том, что в извитых семенных канальцах есть сперматозоиды, пригодные для экстракорпорального оплодотворения с микроинъекцией сперматозоидов в цитоплазму яйцеклетки. По
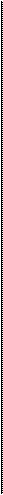
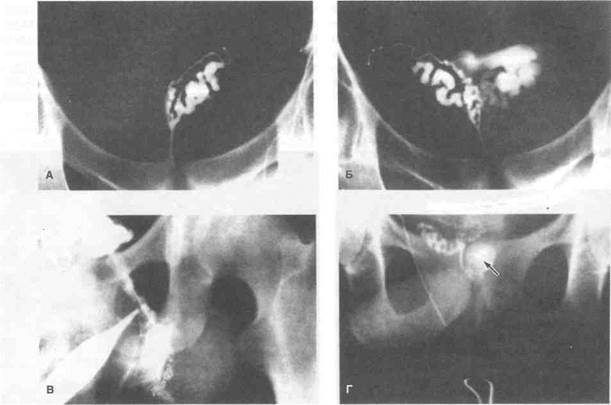
Рисунок 46.12. Генитограммы. А. Норма. Визуализируются неизмененные семявыносящий проток и семенные пузырьки. Б. Рефлюкс рентгеноконтрастного средства в мочевой пузырь свидетельствует о проходимости семявыносящего протока, В. При контрастировании придатка яичка видно, что рентгеноконтрастное средство с трудом поступает в яичко. Г. Причина азооспермии — киста семявыбрасывающего протока (показана стрелкой). McClure RD: Evaluation of the infertile male. In: DeVere White R (ed): Problems in Urology. Lippincott, 1987.
Глава 46. Мужское бесплодие
некоторым данным, при биопсии одного из яичек сперматозоиды находят у 30% мужчин с этой патологией. В настоящее время сперматозоиды, полученные из био-птата яичка, используют для экстракорпорального оплодотворения при тяжелом мужском бесплодии.
Пункционная разметка яичка
У 25—50% мужчин с тяжелой тестикулярной недостаточностью и проходимыми семявыносящими путями сперматозоиды для экстракорпорального оплодотворения получить при биопсии яичка не удается. И тогда от искусственного оплодотворения приходится отказываться, что несет огромное разочарование для бесплодных пар и делает все их финансовые затраты напрасными. Поскольку при тестикулярной недостаточности в яичке все же могут быть участки, где сперматогенез сохранен, для их поиска предложена пункционная разметка яичка. Эта методика позволяет обнаружить сперматозоиды у 60% мужчин с азооспермией и проходимыми семявыносящими путями, а также подтверждает, что сперматогенный эпителий в разных участках функционирует неодинаково и даже при тестикулярной недостаточности сперматогенез может быть частично сохранен.
Пункционную разметку яичка проводят амбулатор-но под местной анестезией. На кожу мошонки, окружающей яичко, предварительно систематически наносят метки, через которые вводят пункционную иглу для получения аспирата из извитых семенных канальцев (рис. 46.13). Полученный материал (5—10 мг) помещают на предметное стекло, фиксируют, окрашивают и исследуют под микроскопом. Наличие (или отсутствие) сперматозоидов исключает необходимость в более ин-вазивной процедуре — биопсии яичка. Кроме того, сразу выясняется, есть ли малейший шанс на успех экстракорпорального оплодотворения.
Посев спермы
При прохождении через мочеиспускательный канал в сперму обычно попадают обсеменяющие его бактерии. Поэтому положительный результат посева спермы (что наблюдается у 83% бесплодных мужчин) диагностически незначим. Посев спермы показан только при подозрении на явную или латентную инфекцию половых органов: 1) при наличии инфекции мужских половых органов в анамнезе; 2) отклонениях при исследовании секрета предстательной железы; 3) при концентрации патогенных бактерий в сперме более 1000 мл-1; 4) при числе лейкоцитов в сперме более 1 млн мл~' (лейкоци-тоспермия).
Самые частые возбудители инфекций мужских половых органов перечислены в табл. 46.10. На первом месте стоит Neisseria gonorrhoeae. Хламидиоз в 25% случаев протекает бессимптомно. От 1 до 5% негонококковых инфекций приходится на трихомоноз (возбудитель — Trichomonas vaginalis), который обычно вызывает характерные симптомы, 25% — на инфекцию, вызываемую
Ureaplasma urealyticum (в 3—50% случаев этот микроорганизм обнаруживают у здоровых мужчин, ведущих половую жизнь). Инфекция, вызываемая Escherichia coli, у молодых мужчин встречается редко, обычно никак не проявляется. Как она влияет на фертильность, не известно. В мужских половых органах часто встречаются и Mycoplasma spp. Влияет ли их присутствие на свойства сперматозоидов и фертильность, тоже не известно. Изредка инфекции мужских половых органов бывают вызваны анаэробами и микобактериями туберкулеза.
ПРИЧИНЫ МУЖСКОГО БЕСПЛОДИЯ
В зависимости от локализации патологии все многочисленные причины мужского бесплодия делят на три группы — претестикулярные, тестикулярные и постте-стикулярные.
Претестикулярные причины
К ним относят эндокринные нарушения (табл. 46.11).
Патология гипоталамуса
Date: 2016-11-17; view: 423; Нарушение авторских прав