
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Пороки развития мочевого пузыря 5 page
|
|
канала. При хронической задержке мочи может пальпироваться мочевой пузырь.
Лабораторные исследования. При подозрении на стриктуру мочеиспускательного канала нужно измерить объемную скорость мочеиспускания. Больного просят не мочиться до появления сильного позыва к мочеиспусканию, а затем во время мочеиспускания собирают среднюю порцию мочи при максимальной силе струи в течение 5 с и измеряют ее объем. Исследование повторяют 8—10 раз в течение нескольких дней, чтобы больной привык к нему, а затем рассчитывают среднюю максимальную объемную скорость мочеиспускания. При выраженных клинически значимых стриктурах этот показатель менее 10 мл/с (в норме 20 мл/с).
При необходимости проводят посев мочи. Средняя порция мочи обычно стерильна, а в первой порции мочи обнаруживают лейкоцитурию (8—10 лейкоцитов в поле зрения при микроскопии под большим увеличением). При простатите в секрете предстательной железы, полученном после ее массажа, присутствуют бактерии. При цистите бактерии находят во всех порциях мочи. Лучевая диагностика. Локализацию и протяженность стриктуры устанавливают при восходящей уретрогра-фии и микционной цистоуретрографии. Информативный метод — УЗИ уретральным датчиком. В отдельных случаях выявляют свищи и дивертикулы мочеиспускательного канала, а также камни, трабекулярность и дивертикулы мочевого пузыря.
Инструментальные исследования. Увидеть стриктуру позволяет уретроскопия. Через выраженную стриктуру не проходят даже уретроскопы малого диаметра. Осмотр и УЗИ уретральным датчиком помогают оценить степень и протяженность стриктуры. Кроме того, при уретроскопии можно выявить рубцы в соседних со стриктурой участках. Диаметр суженного участка определяют с помощью головчатых бужей (гл. 11).
Дифференциальная диагностика
Такие же симптомы, как при стриктуре мочеиспускательного канала, бывают при обструкции, обусловленной доброкачественными и злокачественными опухолями предстательной железы, а также при контрактуре шейки мочевого пузыря, возникшей после операций на предстательной железе. Дифференцировать стриктуру мочеиспускательного канала и патологию предстательной железы помогают пальцевое ректальное исследование, уретро- и цистоскопия. Причиной стриктуры может быть рак мочеиспускательного канала. В таких случаях опухоль выявляют при уретроскопии. Для подтверждения диагноза выполняют биопсию.
Осложнения
Среди осложнений следует отметить хронический простатит, цистит, рецидивирующие инфекции мочевых путей, гидронефроз, ХПН, дивертикулы и свищи мочеиспускательного канала, парауретральные абсцессы и рак мочеиспускательного канала. Из-за постоянного
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
Глава 40. Бо.
 | ||
 |
|
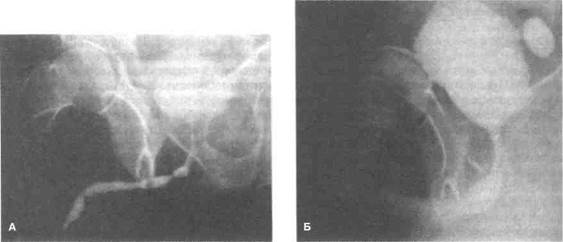
| Рисунок 40.5.Множественные стриктуры подвижного отдела мочеиспускательного канала. А. Уретрограмма до лечении. Б. Микционная цистоуретрограмма после уретропластики с использованием кожного лоскута длиной 14 см. Стриктуры в визуализируются. |
застоя мочи и инфекции в мочевом пузыре могут образовываться камни.
Лечение
Устранение стриктуры. Бужирование. Этот метод, как правило, не устраняет стриктуру, но разрывает рубцо-вую ткань и временно расширяет мочеиспускательный канал. После заживления стриктуры образуются вновь.
Бужирование целесообразно при хронической задержке мочи и присоединении осложнений. Слизистую мочеиспускательного канала предварительно обильно смазывают водорастворимым гелем. Через стриктуру в мочевой пузырь осторожно проводят нитевидный зонд (гл. 11). Затем на него навинчивают буж и постепенно расширяют просвет мочеиспускательного канала до диаметра около 22 F. После этого в мочевой пузырь устанавливают силиконовый катетер 16 F. Если вслепую провести нитевидный зонд не удается, это можно сделать под контролем уретроскопии.
Иначе мочеиспускательный канал можно бужиро-вать с помощью зондов Ван Барена. Но делать это должен опытный уролог, который точно знает, какова степень и протяженность стриктуры. Вначале в мочеиспускательный канал вводят зонд Ван Барена 22 F и под небольшим давлением пытаются осторожно провести его выше стриктуры. При неудачной попытке используют зонд 20 F. Более тонкие зонды лучше не применять, так как ими легко перфорировать стенку мочеиспускательного канала с образованием ложного хода. После бужирования часто отмечаются кровотечение и боль. Эндоскопическая уретротомия. Устранить сужение мочеиспускательного канала можно, рассекая рубцовую ткань во время уретроскопии под контролем зрения. Предварительно выше стриктуры проводят нитевид-
ный зонд, который используют во время дальнейших манипуляций в качестве направителя. Стриктуру, как правило, рассекают по дорсальной поверхности. Однако при выраженном сужении может потребоваться несколько разрезов. После уретротомии в мочевой пузырь должен легко проходить катетер 22 F. Его устанавливают ненадолго, чтобы предотвратить кровотечение и боль при мочеиспускании. Эндоскопическая уретротомия дает удовлетворительные ближайшие результаты у 70—80% больных. Отдаленные результаты гораздо хуже. Преимущества этого метода: 1) минимальная анестезия (в отдельных случаях достаточно местной анестезии в комбинации с транквилизаторами); 2) возможность повторения операции при рецидиве стриктуры; 3) безопасность и редкость осложнений.
Открытая уретропластика показана после неудачной эндоскопической уретротомии. Стриктуры небольшой протяженности (менее 2 см) в подвижном отделе мочеиспускательного канала иссекают полностью и накладывают первичный анастомоз. По возможности при иссечении захватывают по 1 см неизмененных тканей с каждой стороны от стриктуры, чтобы удалить склеро-зированные участки губчатого тела и улучшить заживление.
При более протяженных стриктурах выполняют уре-тропластику кожным лоскутом. Мочеиспускательный канал рассекают продольно по всей длине стриктуры и продлевают разрез проксимально и дистально на 1,5 см, Затем выкраивают полнослойный кожный лоскут (лучше из кожи полового члена) или лоскут из слизистой щеки. Подкожную клетчатку тщательно удаляют. Затем лоскут подгоняют по размерам в соответствии с дефектом и аккуратно вшивают в мочеиспускательный канал (рис. 40.5).
При выра: с плотными случаев успе лоскутом, вь члена. При с можно допог щеки. У взрс ка. После ис ют мочеиспу мостика на i области лук лоскутом из i оборачивают вого члена, ч жение.
Стриктур! го канала об Уретропласт ще всего из г денный учас между луков] кательного к бегают к рез(сопоставлен] ния. Изредк; вые кости це
Одномоме шие результ; зовать кожнт ляется сущее не менее в ел вают неизбе? Лечение осл< обусловленн ла,назначаю длительным до тех пор, п рауретральш THMHKpo6Haj го канала noi
Прогноз
Стриктуру с1 после операп тивности леч испускания г
Острокон мочеиспу<
Это редкая п; вует поражен человека, пер ле половым, выделения и: чаются гнойг кание. При о<
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
При выраженной стриктуре большой протяженности
I с плотными фиброзными стенками более чем в 80% случаев успешна уретропластика кожно-фасциальным лоскутом, выкроенным из дистального отдела полового члена. При стриктуре всего мочеиспускательного канала можно дополнительно использовать лоскут из слизистой щеки. У взрослых предпочтительна следующая методика. После иссечения стриктуры максимально мобилизуют мочеиспускательный канал. Его края сшивают в виде мостика на дорсальной или вентральной поверхности в области луковичной части, а затем дефект закрывают лоскутом из слизистой щеки или кожи полового члена, и оборачивают этот участок поверхностной фасцией полового члена, чтобы обеспечить максимальное кровоснабжение.
Стриктуры перепончатой части мочеиспускательного канала обычно бывают результатом травмы (гл. 19). Уретропластика в таких случаях технически сложна. Чаще всего из промежностного доступа иссекают поврежденный участок и накладывают анастомоз конец в конец между луковичной и предстательной частью мочеиспускательного канала (рис. 40.6). В отдельных случаях прибегают к резекции лобкового симфиза, чтобы улучшить сопоставление краев и наложить анастомоз без натяже-
1 ния. Изредка для этой цели приходится удалять лобко-
S вые кости целиком.
Одномоментные операции, как правило, дают хорошие результаты. При этом нет необходимости использовать кожные лоскуты с волосяным покровом, что является существенным недостатком двухмоментных. Тем не менее в сложных случаях двухэтапные операции бывают неизбежны.
Лечение осложнений. При инфекциях мочевых путей, обусловленных стриктурой мочеиспускательного кана-
1 ла, назначают антимикробную терапию с последующим длительным профилактическим приемом препаратов
| до тех пор, пока не проведена уретропластика. При па-рауретральных абсцессах показаны дренирование и антимикробная терапия. При свищах мочеиспускательно-
I го канала показано хирургическое лечение.
Прогноз
Стриктуру считают излеченной, если в течение 1 года после операции не возник рецидив. Для оценки эффективности лечения измеряют объемную скорость мочеиспускания и проводят уретрографию.
Остроконечные кондиломы мочеиспускательного канала
Это редкая патология, которой почти всегда предшествует поражение кожи. Возбудитель — вирус папилломы человека, передающийся контактным путем, в том чис-I ле половым. Самый частый симптом — кровянистые выделения из мочеиспускательного канала, реже отмечаются гнойные выделения и болезненное мочеиспускание. При осмотре наружного отверстия мочеиспуска-
тельного канала часто удается увидеть выступающее из него небольшое папилломатозное образование. При необходимости наружное отверстие мочеиспускательного канала несколько растягивают пальцами и осматривают дистальную часть мочеиспускательного канала, ведь именно здесь локализуются почти 90% остроконечных кондилом мочеиспускательного канала. Уретроскопия помогает исключить сопутствующую патологию.
Остроконечные кондиломы в области наружного отверстия мочеиспускательного канала иссекают маленькими ножницами под местной анестезией, для чего местный анестетик вводят в основание кондилом. Затем раневую поверхность коагулируют. Для иссечения кондилом в ладьевидной ямке может потребоваться меато-томия. Глубже расположенные кондиломы коагулируют с помощью резектоскопа или электрода Багби. В последнее время для разрушения остроконечных кондилом с успехом применяют углекислотный лазер. Лазерное излучение меньше повреждает слизистую мочеиспускательного канала, поэтому риск стриктуры, вероятно, ниже.
При множественных остроконечных кондиломах можно применять местно фторурацил (5% раствор или крем), 2 раза в неделю в течение 5 нед. Средство вводят в мочеиспускательный канал на 20 мин, при этом оно не должно попадать на кожу полового члена и мошонки, так как обладает сильным раздражающим действием.

Рисунок 40.6. Микционная цистоуретрограмма после уретро-пластики по поводу посттравматической стриктуры фиксированного отдела мочеиспускательного канала. Стрелкой указан свободно проходимый реконструированный участок.
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
 Остроконечные кондиломы могут инфицироваться и изъязвляться. В последнем случае для исключения рака выполняют биопсию. Редко встречаются гигантские кондиломы Бушке—Левенштейна с поражением головки полового члена и мочеиспускательного канала. При гигантских кондиломах также исключают рак, затем проводят их иссечение.
Остроконечные кондиломы могут инфицироваться и изъязвляться. В последнем случае для исключения рака выполняют биопсию. Редко встречаются гигантские кондиломы Бушке—Левенштейна с поражением головки полового члена и мочеиспускательного канала. При гигантских кондиломах также исключают рак, затем проводят их иссечение.
Обязательно обследуют и при необходимости лечат полового партнера.
Стеноз наружного отверстия мочеиспускательного канала
Подозрение на стеноз наружного отверстия мочеиспускательного канала у новорожденных возникает довольно часто. Его причиной считают дерматит после кругового обрезания крайней плоти, вызванный контактом с мочой. При обследовании обязательно проводят зондирование мочеиспускательного канала, так как его наружное отверстие может выглядеть уже, чем есть на самом деле. В мочеиспускательный канал должен свободно проходить кончик детского желудочного зонда 8 F. Какая степень сужения клинически значима, не известно. Однако при диаметре наружного отверстия мочеиспускательного канала менее 5 F у детей младше 10 лет выполняют меатотомию.
Тромбофлебит и лимфангиит полового члена
Воспалению могут подвергаться поверхностные вены и лимфатические сосуды на дорсальной поверхности тела полового члена проксимально от венца головки. При подробном расспросе обычно выясняется, что заболеванию предшествовала небольшая травма пораженного участка (например, при длительном половом акте). При физикальном исследовании обнаруживают болезненный плотный тяж в дистальном отделе тела полового члена. Возможна небольшая гиперемия. С практической точки зрения дифференцировать тромбофлебит и лимфангиит полового члена нет необходимости — в обоих случаях лечение не требуется. Достаточно успокоить больного.
ЛИТЕРАТУРА
Allen TD: Congenital microphallus. In: Kaufman JJ (editor): Current Urologic Therapy. Saunders, 1980.
American Academy of Pediatrics: Report of the Task Force on Circumcision [published erratum appears in Pediatrics 1989; 84:761]. Pediatrics 1989; 84:388.
Angermeier KW, Jordan GH, Schlossberg SM: Complex urethral reconstruction. Urol Clin North Am 1994; 21:567.
Aragona F et al.: Familial occurrence of congenital stricture of bulbar urethra. Urol Int 1991; 46:112.
Arap S et al.: Incontinent epispadias: Surgical treatment of 38 cases. J Urol 1988; 140:577.
Asopa HS: Newer concepts in the management of hypospadias and its complications. Ann R Coll Surg Engl 1998; 80:161.
Barry JM: Priapism: Treatment with corpus cavernosum to dorsal vein of penis shunts. J Urol 1976; 116:754.
Barry JM: Visual urethrotomy in the management of the obliterated membranous urethra. Urol Clin North Am 1989; 16:319.
Baskin LS, Duckett JW: Buccal mucosa grafts in hypospadias surgery. Br J Urol 1995; 76(Suppl 3):23.
Baskin LS, Duckett JW, Lue TF: Penile curvature. Urology 1996; 48:347.
Baskin LS et al.: Treating complications of circumcision. Pediatr EmergCare 1996; 12:62.
Bates DG, Lebowitz RL: Congenital urethroperineal fistula. Radiology 1995; 194:501.
Belman BA, Kass EJ: Hypospadias repair in children less than 1 year old. J Uroll982; 128:1273.
Ben-Chaim J, Gearhart JP: Current management of bladder exstrophy. Scand J Urol Nephrol 1997; 31:103.
Benet AE et al.: Surgical management of long urethral strictures. J Urol 1990; 143:917.
Bird V et al.: Traumatic thrombophlebitis of the superficial dorsal vein of the penis: An occupational hazard. Am J Emerg Med 1997; 15:67.
BrockGetal.: High flow priapism: A spectrum of disease. J Urol 1993; 150:968.
Brown WC, Dillon PW, Hensle TW: Congenital urethral-perineal fistula: Diagnosis and new surgical management. Urology 1990; 36:157.
Carson CC: Penile prosthesis implantation in the treatment of Peyronie's disease. Int J Impotence Res 1998; 10:125.
Chacho MS et al.: Influence of human papillomavirus on DNAploidy determination in genital condylomas. Cancer 1990; 65:2291.
Churchill BM et al.: The dartos flap as an adjunct in preventing urethrocutaneous fistulas in repeat hypospadias surgery. J Urol 1996; 156:2047.
Devine CJ Jr et al.: The surgical treatment of chordee without hypospadias in men. J Urol 1991; 146:325.
Diamond DA, Ransley PG: Male epispadias. J Urol 1995; 154:2150.
Duckett JW: Island flap technique for hypospadias repair. Uroi Clin North Am 1981; 8:503.
Duckett JW, Snyder HM III: Meatal advancement and glanuloplasty hypospadias repair after 1,000 cases: Avoidance of meatal stenosis and regression. J Urol 1992; 147:665.
El-Kasaby AW et al.: The use of buccal mucosa patch graft in the management of anterior urethral strictures. J Urol 1993; 149:276.
Ewalt DH, Bauer SB: Pediatric neurourology. Urol Clin North Am 1996; 23:501.
Fakjian N et al.: An argument for circumcision. Prevention ofbalanitis in the adult. Arch Dermatol 1990; 126:1046.
Fergusson DM, Lawton JM, Shannon FT: Neonatal circumcision and penile problems: An 8-year longitudinal study. Pediatrics 1988; 81:537.
Firlit RS, Firlit CF, King LR: Obstructing anterior urethral valves in children. J Urol 1978; 119:819.
Fralick RA et al.: Urethroscopy and urethral cytology in men with external genital condyloma. Urology 1994; 43:361.
Gad YZ et al.: 5 alpha-reductase deficiency in patients with micropenis. J Inherit Metab Dis 1997; 20:95.
Ganem JP et al.: Unusual complications of the vacuum erection device. Urology 1998; 51:627.
Gary R, Cass AS, Koos G: Vascular complications of transurethral incision of post-traumatic urethral strictures. J Urol 1988; 140:1539.
Gearhart JP et al.: Androgen receptor levels and 5 alpha-reductasc activities in preputial skin and chordee tissue of boys with isolated hypospadias. J Urol 1988; 140:1243.
Gearhart JP et al.: Endocrine evaluation of adults with mild hypospadias. J Urol 1990; 144:274.
Gelbard MK, Dorey F, James K: The natural history of Peyronie's disease. J Urol 1990; 144:1376.
Glenn JF: Eccentric flap repair of urethral fistulas. J Urol 1983; 129:510.
Golimbu M et al.: Anterior urethral valves. Urology 1978; 12:343.
Hamdy FC, Hastie KJ: Treatment for paraphimosis: The «puncture» technique. (See comments.) Br J Surg 1990; 77:1186.
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
 Hamre MRetal.: Priapism as a complication of sickle-cell disease. JUrol 1991; 145:1.
Hamre MRetal.: Priapism as a complication of sickle-cell disease. JUrol 1991; 145:1.
Hendren WH, Horton CE Jr: Experience with 1-stage repair of hypospadias and chordee using free graft of prepuce. J Urol 1988; 140:1259.
Hinman F Jr: Microphallus: Distinction between anomalous and endocrine types. J Urol 1980; 123:412.
Hinman F JR: The blood supply to preputial island flaps. J Urol 1991; 145:1232.
Hoebeke PB et al.: Membrano-bulbo-urethral junction stenosis. Posterior urethra obstruction due to extreme caliber disproportion in the male urethra. Eur Urol 1997; 32:480.
Hong AR et al.: Congenital urethral fistula with normal anus: A report of two cases. J Pediatr Surg 1992; 27:1278.
Hulbert WC et al.: The predictive value of ultrasonography in evaluation of infants with posterior urethral valves. J Urol 1992; 148:122.
Ilkay AK, Levine LA; Conservative management of high-flow priapism. Urology 1995; 46:419.
Johnston JH: Vesicoureteric reflux with urethral valves. Br J Urol 1979; 51:100.
Jordan GH, Angermeier KW: Preoperative evaluation of erectile function with dynamic infusion cavernosometry/cavernosography in patients undergoing surgery for Peyronie's disease: Correlation with postoperative results. J Urol 1993; 150:1138.
Kaefer M et al.: Continent urinary diversion: The Children's Hospital experience. J Urol 1997; 157:1394.
Kaplan GW, Lamm DL: Embryogenesis of chordee. J Urol 1975; 114:769.
Karnak I et al.: Rare congenital abnormalities of the anterior urethra. Pediatr Surg Int 1997; 12:407.
Kass EJ, Bolong D: Single stage hypospadias reconstruction without fistula. J Urol 1990; 144:520, 530.
Keating MA, Cartwright PC, Duckett JW: Bladder mucosa in urethral reconstructions. J Urol 1990; 144:827.
Kennedy HA et al.: Collateral urethral duplication in the frontal plane: Aspectrum of cases. J Urol 1988; 139:332.
Klugo RC, Cerny JC: Response of micropenis to topical testosterone and gonadotropin. J Urol 1978; 119:667.
Kogan SJ, Williams DI: The micropenis syndrome: Clinical observations and expectations for growth. J Urol 1977; 118:311.
Kramer SA, Kelalis PP: Assessment of urinary continence in epispadias: Review of 94 patients. J Urol 1982; 128:290.
Lakin MM et al.: Intracavernous injection therapy: Analysis of results and complications. J Urol 1990; 143:1138.
Langer JC, Coplen DE: Circumcision and pediatric disorders of the penis. Pediatr Clin North Am 1998; 45:801.
Levine JF et al.: Recurrent prolonged erections and priapism as a sequela of priapism: Pathophysiology and management. J Urol 1991; 145:764.
Lopez JA, Jarow JP: Penile vascular evaluation of men with Peyronie's disease. J Urol 1993; 149:53.
Lue TF, El-Sakka Al: Venous patch graft for Peyronie's disease. Part I: technique. J Urol 1998; 160:2047.
Lue TF et al.: Priapism: Refined approach to diagnosis and treatment. JUrol 1986; 136:104.
McAninch JW: Pubectomy in repair of membranous urethral stricture. Urol Clin North Am 1989; 16:297.
McAninch JW, Laing FC, Jeffrey RB Jr: Sonourethrography in the evaluation of urethral strictures: A preliminary report. J Urol 1988; 139:294.
McAninch JW, Morey AF: Penile circular fasciocutaneous skin flap in one-stage reconstruction of complex anterior urethral strictures. J Urol 1998; 159:1209.
Meriob P, Livne PM: Incidence, possible causes and follow-up of idiopathic prolonged penile erection in the newborn. J Urol 1989; 141:1410.
Mollard P et al.: Repair of hypospadias using a bladder mucosal graft in 76 cases. JUrol 1989; 142:1548.
Morey AF, McAninch JW: Reconstruction of posterior urethral disruption injuries: Outcome analysis in 82 patients. J Urol 1997a; 157:506.
Morey AF, McAninch JW: Reconstruction oftraumatic posterior urethral strictures. Tech Urol 1997b; 3:103.
Morey AF, McAninch JW: Ultrasound evaluation of the male urethra for assessment of urethral stricture. J Clin Ultrasound 1996a; 24:473.
Morey AF, McAninch, JW: When and how to use buccal mucosal grafts in adult bulbar urethroplasty. Urology 1996b; 48:194.
Mufti GR et al.: Corporeal plication for surgical correction of Peyronie's disease. J Urol 1990; 144:281.
Mulhall JP, Honig SC: Priapism: Etiology and management. Acad EmergMed 1996; 3:810.
Narborough GC, Elliott S, Minford JE: Congenital stricture of the urethra. Clin Radiol 1990; 42:402.
Niku SD, Stock JA, Kaplan GW: Neonatal circumcision. Urol Clin North Am 1995; 22:57.
O'Donnell PD: Results of surgical management of Peyronie's disease. J Urol 1992; 148:1184.
Olson C: Emergency treatment of paraphimosis. Can Fam Physician 1998; 44:1253.
Parkhouse HF, Woodhouse CR: Long-term status of patients with posterior urethral valves. Urol Clin North Am 1990; 17:373.
Patel AG, Mukherji K, Lee A. Priapism associated with psychotropic drags. Br J Hosp Med 1996; 55:315.
Perlmutter AD, Weinstein MD, Reitelman C: Vesical neck reconstruction in patients with epispadias-exstrophy complex. JUrol 1991; 146:613.
Peters CA et al.: The urodynamic consequences of posterior urethral valves. J Urol 1990; 144:122.
Peters CA, Gearhart JP, Jeffs RD: Epispadias and incontinence: The challenge of the small bladder. J Urol 1988; 140:1199.
Pryor JP: Correction of penile curvature and Peyronie's disease: Why I prefer the Nesbit technique. Int J Impotence Res 1998; 10:129.
Raveenthiran V: Reduction of paraphimosis: A technique based on pathophysiology. Br J Surg 1996; 83:1247.
Redman JF: Extended application of Nesbit ellipses in the correction of childhood penile curvature. J Urol 1978; 119:122.
Reinberg Y, de Castano I, Gonzalez R: Influence of initial therapy on progression of renal failure and body growth in children with posterior urethral valves. J Urol 1992; 148:532.
Reinberg Y, de Castano I, Gonzalez R: Prognosis for patients with prenatally diagnosed posterior urethral valves. J Urol 1992; 148:125.
Ricciardi R Jr et al.: Delayed high flow priapism: Pathophysiology and management. J Urol 1993; 149:119.
Rober PE, Perlmutter AD, Reitelman C: Experience with 81, 1-stage hypospadias/chordee repairs with free graft urethroplasties. J Urol 1990; 144:526.
Rock B, Shah KV, Farmer ER: A morphologic, pathologic, and viro-logic study of anogenital warts in men. Arch Dermatol 1992; 128:495.
Sayer J, Parsons CL: Successful treatment of priapism with intracor-poreal epinephrine. J Urol 1988; 140:827.
Scherz HC, Kaplan GW: Etiology, diagnosis, and management of urethral strictures in children. Urol Clin North Am 1990; 17:389.
Schreiter F: Mesh-graft urethroplasty: Our experience with a new procedure. Eur Urol 1984; 10:338.
Scott JE, Renwick M: Urological anomalies in the Northern Region Fetal Abnormality Survey. Arch Dis Child 1993; 68(1 SpecNo):22.
Shapiro RS: Superficial dorsal penile vein thrombosis (penile Mon-dor's phlebitis): Ultrasound diagnosis. J Clin Ultrasound 1996; 24:272.
Shapiro RH, Berger RE: Post-traumatic priapism treated with selective cavernosal artery ligation. Urology 1997; 49:638.
Silver RI et al.: Urolithiasis in the exstrophy-epispadias complex. JUrol 1997; 158(3 Pt 2): 1322.
Simpson ET, Barraclough P: The management of the paediatric foreskin. Aust Fam Physician 1998; 27:381.
Smith EP, Wacksman J: Evaluation of severe hypospadias. J Pediatr 1997; 131:344.
Somers KD et al.: Isolation and characterization of collagen in Peyronie's disease. J Urol 1989; 141:629.
Stormont TJ, Suman VJ, Oesterling JE: Newly diagnosed bulbar urethral strictures: Etiology and outcome of various treatments. J Urol 1993; 150:1725.
658 Глава 40. Болезни полового члена и мужского мочеиспускательного канала
Stull TL, LiPuma J J: Epidemiology and natural history of urinary tract infections in children. Med Clin North Am 1991; 75:287.
Takeda M et al.: Application of flexible renoureteroscope for antegrade urethroscopy in the treatment of congenital anterior urethral valve. Eur Urol 1992; 22:190.
Tanagho EA, Smith DR: Clinical evaluation of a surgical technique for the correction of complete urinary incontinence. J Urol 1972; 107:402.
Udall DA: Correction of 3 types of congenital curvature of the penis, including the first reported case of dorsal curvature. J Urol 1980; 124:50.
Volz LR, Carpiniello VL, Malloy TR: Laser treatment of urethral condyloma: A five-year experience. Urology 1994; 43:81.
Walther PC, Parsons CL, Schmidt JD: Direct vision internal urethrotomy in the management of urethral strictures. J Urol 1980; 123:497.
Webster GD: Perineal repair of membranous urethral stricture. Urol Clin North Am 1989; 16:303.
Webster GD, Ramon J: Repair of pelvic fracture posterior urethral defects using an elaborated perineal approach: Experience with 74 cases. J Urol 1991; 145:744.
Wessells H, Lue TF, McAninch JW: Penile length in the flaccid and erect states'. Guidelines for penile augmentation. J Urol 1996; 156:995.
Wessells H, Morey AF, McAninch JW: Single-stage reconstruction of complex anterior urethral strictures: Combined tissue-transfer techniques. J Urol 1997; 157:1271.
Wilson SA, Walker RD: Megalourethra and hypospadias. J Urol 1983; 129:556.
Winter CC, McDowell G: Experience with 105 patients with priapism: Update review of all aspects. J Urol 1988; 140:980.
Wirtshafter A et al.: Complete trifurcation of the urethra. J Urol 1980; 123:431.

Э. Танаго
БОЛЕЗНИ ЖЕНСКОГО
МОЧЕИСПУСКАТЕЛЬНОГО
КАНАЛА
ПОРОКИ РАЗВИТИЯ
Стеноз дистального отдела мочеиспускательного канала
Длительное время ошибочно считали, что у девочек с ночным недержанием мочи, рецидивирующим пиелонефритом и циститом в сочетании с пузырно-мочеточ-никовым рефлюксом имеется обструкция шейки мочевого пузыря. На ее устранение и было направлено эмпирическое лечение этой патологии. В настоящее время считается, что причиной этого состояния является стеноз дистального отдела мочеиспускательного канала.
У новорожденных девочек зондирование головчатыми бужами не выявляет сужения мочеиспускательного канала. Через несколько месяцев после рождения в дис-тальном отделе мочеиспускательного канала появляется фиброзное кольцо. Во время полового развития кольцо исчезает. Предполагают, что его появление связано с низкой секрецией эстрогенов. У девочек 2 лет фиброзное кольцо пропускает буж 14 F, у девочек 4—10 лет — буж 16 Е И хотя такое сужение не должно приводить к обструкции мочевых путей, большинство авторов признают, что в 80% случаев бужирование устраняет нарушения мочеиспускания и инфекцию мочевых путей. Предполагается, что все клинические проявления стеноза дистального отдела мочеиспускательного канала обусловлены не фиброзным кольцом, а рефлекторным спазмом сфинктера мочеиспускательного канала. В подтверждение этой гипотезы приводятся результаты мик-ционной цистоуретрографии (рис. 41.1).
Date: 2016-11-17; view: 447; Нарушение авторских прав