
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Пороки развития мочевого пузыря 4 page
|
|
УЗИ. При выраженной азотемии УЗИ выявляет гидро-уретер и гидронефроз, а также переполненный мочевой пузырь. Поскольку клапаны задней части мочеиспускательного канала, вызывающие обструкцию, приводят к двустороннему гидронефрозу еще в периоде внутриутробного развития, при УЗИ эти изменения, а также увеличенный мочевой пузырь плода выявляются уже на 28-й неделе беременности (рис. 40.3). Инструментальные исследования. При уретроскопии и цистоскопии под общей анестезией обнаруживают трабекулярность, реже дивертикулы мочевого пузыря. Шейка и треугольник мочевого пузыря бывают гипертрофирова-
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
|
|
|

|
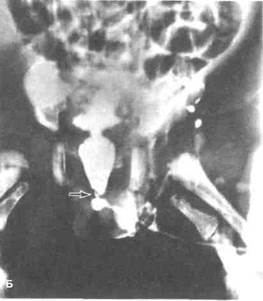
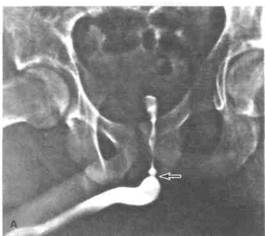
Рисунок 40.1. Стриктуры и клапаны задней части мочеиспускательного канала. А. Врожденная стриктура мочеиспускательного канала. На восходящей уретрограмме обнаружено перепончатое сужение мочеиспускательного канала. Б. Клапаны задней чаш мочеиспускательного канала. При микционной цистоуретрографии выявлены клапаны задней части мочеиспускательного канала. Стрелкой показан участок выраженного стеноза в дистальном отделе предстательной части мочеиспускательного канала, В. Клапаны задней части мочеиспускательного канала. На восходящей уретрограмме стрелкой показаны клапаны (больной не мочится самостоятельно). Г. То же, что на рис. В. При восходящей цистографии выявлены выраженный пузырно-мочеточнико-вый рефлюкс, трабекулярность и дивертикулы мочевого пузыря.
 Глава 40. Болезни полового члена и мужского мочеиспускательного канала 647
Глава 40. Болезни полового члена и мужского мочеиспускательного канала 647

|
|
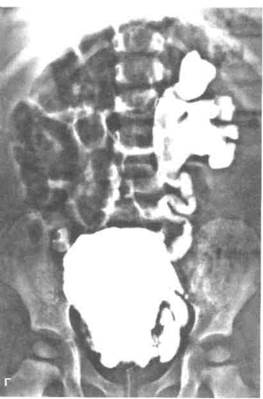
 Рисунок 40.2. Клапаны задней части мочеиспускательного канала. А. Расширение предстательной части мочеиспускательного канала, гипертрофия детрузора и треугольника мочевого пузыря в стадии компенсации, двусторонний гидроуретер из-за гипертрофии треугольника мочевого пузыря. Б. Истончение детрузора в стадии декомпенсации, выраженные расширение и извитость мочеточников, характерные для пузырно-мочеточникового рефлюкса.
Рисунок 40.2. Клапаны задней части мочеиспускательного канала. А. Расширение предстательной части мочеиспускательного канала, гипертрофия детрузора и треугольника мочевого пузыря в стадии компенсации, двусторонний гидроуретер из-за гипертрофии треугольника мочевого пузыря. Б. Истончение детрузора в стадии декомпенсации, выраженные расширение и извитость мочеточников, характерные для пузырно-мочеточникового рефлюкса.
ны. Окончательно диагноз подтверждает обнаружение клапанов в дистальном отделе предстательной части мочеиспускательного канала. При надавливании на мочевой пузырь сверху вниз видно, как клапаны вызывают обструкцию.
Лечение
Главная цель лечения — устранить клапаны мочеиспускательного канала, однако тактика зависит от степени обструкции и общего состояния ребенка. У детей с небольшой или умеренной обструкцией и минимальной азотемией, как правило, эффективна электрокоагуляция. Иногда клапаны разрушаются во время катетеризации, цистоскопии, а также бужирования мочеиспускательного канала. При более выраженной обструкции, осложненной гидронефрозом, тактику лечения определяют индивидуально. При уросепсисе и азотемии на фоне гидронефроза лечение начинают с антимикробной терапии, катетеризации мочевого пузыря и коррекции водно-электролитных нарушений. При наличии пузырно-мочеточникового рефлюкса и пороков развития почек может потребоваться эпицистостомия.
В самых тяжелых случаях эпицистостомии или разрушения клапанов мочеиспускательного канала бывает недостаточно, поскольку имеются атония мочеточников
или обструкция пузырно-мочеточниковых сегментов в результате гипертрофии треугольника мочевого пузыря. У таких больных сохранить функцию почек и уменьшить выраженность гидронефроза помогает уретероку-танеостомия. Как только функция почек стабилизируется, устраняют клапаны мочеиспускательного канала и восстанавливают непрерывность мочевых путей. Длительность отведения мочи, минуя мочевой пузырь, должна быть минимальной, иначе он может сморщиться.
Примерно у половины детей с клапанами задней части мочеиспускательного канала имеется пузырно-моче-точниковый рефлюкс. Прогноз наименее благоприятный при двустороннем рефлюксе. После устранения клапанов пузырно-мочеточниковый рефлюкс самопроизвольно исчезает примерно у трети больных, остальным показано хирургическое лечение.
Для профилактики рецидивирующих инфекций мочевых путей даже после устранения обструкции часто требуется длительное применение антимикробных средств.
Прогноз
Чем раньше поставлен диагноз, тем больше шансов сохранить функцию почек и мочевого пузыря. В связи с этим необходимы пренатальная диагностика с использованием УЗИ, тщательное физикальное исследование
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
Глава 40.
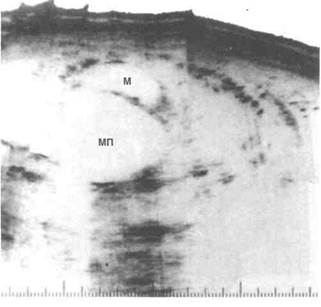
Рисунок 40.3. УЗИ плода на 32-й неделе беременности. Значительно увеличенный мочевой пузырь и расширенный мочеточник — типичные признаки клапанов задней части мочеиспускательного канала. М — мочеточник; МП — мочевой пузырь.
новорожденных, при котором обращают особое внимание на характер мочеиспускания, и полное урологическое обследование детей с инфекциями мочевых путей. О неблагоприятном прогнозе свидетельствуют стойкая азотемия и сохранение инфекции мочевых путей после устранения обструкции.
Клапаны передней части мочеиспускательного канала
Этот редкий порок развития проявляется расширением мочеиспускательного канала или образованием дивертикула проксимальнее клапанов, а также инфравези-кальной обструкцией, непроизвольным подтеканием мочи после мочеиспускания и инфекцией. Возможно ночное недержание мочи. Диагноз устанавливают при уретроскопии и микционной цистоуретрографии. Лечение — эндоскопическая электрокоагуляция клапанов.
Уретрально-прямокишечные и пузырно-прямокишечные свищи
Эти свищи встречаются редко и почти всегда сочетаются с атрезией заднего прохода. Они возникают в результате недоразвития мочепрямокишечной перегородки, которая в норме отделяет прямую кишку от мочеполового синуса (гл.. 2). У детей с такими свищами через мочеиспуска-
тельный канал отходят кал и газы. Если атрезии заднего прохода нет, из прямой кишки выделяется моча.
Свищевые отверстия, как правило, выявляют при I уретро- или цистоскопии. Атрезию заднего прохода и | прямой кишки отличают по расстоянию от слепого кон-1 ца прямой кишки до промежности при исследовании i пассажа бариевой взвеси по ЖКТ.
При атрезии заднего прохода показаны экстренная I проктотомия и устранение свища. При атрезии прямой кишки накладывают временную сигмостому, а позже уст-1 раняют сообщение прямой кишки с мочевыми путями. I
Гипоспадия
При гипоспадии наружное отверстие мочеиспускательного канала открывается на вентральной поверхности полового члена проксимально от самой дистальной час-ти головки (рис. 40.4).
Половая дифференцировка и развитие мочеиспуш- [ тельного канала происходят примерно между 8-й и 15-й неделями эмбриогенеза. Мужской мочеиспускательный канал формируется в результате сращения мочеполовых складок на вентральной поверхности полового члена в дистальном направлении вплоть до венш головки. Самая дистальная часть мочеиспускательного канала образуется за счет частичного рассасывания эк-тодермального тяжа, врастающего в головку полового члена по направлению к мочеполовым складкам (гл. 2). Гипоспадия возникает в результате неполного сращения этих складок.
Гипоспадия встречается у 1 из 300 новорожденных мальчиков. Риск гипоспадии повышает прием эстрогенов и прогестагенов будущей матерью во время беременности. Хотя признано, что существует наследственная предрасположенность к гипоспадии, ни тип наследования, ни генетический дефект, ответственный за эту патологию, не установлены.
Классификация
В зависимости от локализации гипоспадию делят на: 1) головочную, когда наружное отверстие мочеиспускательного канала открывается в проксимальной части головки полового члена; 2) околовенечную, когда наружное отверстие мочеиспускательного канала открывается у шейки головки полового члена; 3) стволовую; 4) члено-мошоночную; 5) промежностную. Примерно! 70% случаев диагностируют головочную и околовенечную гипоспадию.
Гипоспадия у мальчиков — признак феминизации, Члено-мошоночную и промежностную гипоспадию относят к наружным половым органам промежуточного типа, поэтому при их выявлении обязательны определение генетического пола и эндокринологическое обследование. Новорожденным с гипоспадией не следует выполнять круговое обрезание крайней плоти, так как ком крайней плоти может потребоваться для будущих реконструктивных операций.
 Глава 40. Болезни полового члена и мужского мочеиспускательного канала 649
Глава 40. Болезни полового члена и мужского мочеиспускательного канала 649

|
|
|
|
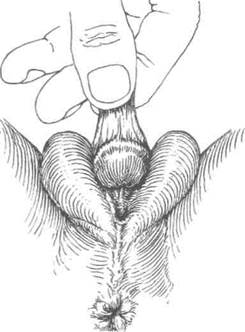
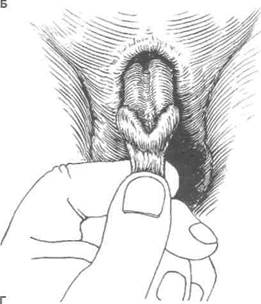
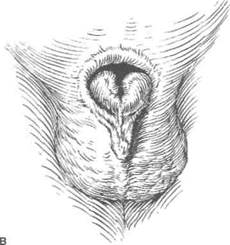
Рисунок 40.4. Гипоспадия и эписпадия. А. Члено-мошоночная гипоспадия. Избыток дорсальной части крайней плоти и недоста-токвентральной. Вентральное искривление полового члена. Б. Члено-мошоночная гипоспадия. Более выраженное вентральное искривление полового члена. Половой член небольших размеров. В. Эписпадия. Избыток вентральной части крайней плоти и отсутствие дорсальной. Выраженное дорсальное искривление полового члена. Г. Эписпадия выявляется при потягивании за крайнюю плоть.
Глава 40. Болезни полового члена и мужского мочеиспускательного канала


 Диагностика
Диагностика
Клиническая картина. У новорожденных и детей младшего возраста заболевание протекает бессимптомно. Дети старшего возраста и взрослые жалуются, что не могут направить струю мочи или что она разбрызгивается. Рубцы на вентральной поверхности полового члена вызывают его изгиб и искривление, из-за чего половой акт становится невозможным. Больные с промежност-ной и члено-мошоночной гипоспадией вынуждены мочиться сидя. Эти формы гипоспадии приводят к бесплодию. Почти все больные жалуются на необычный вид полового члена, который как бы прикрыт капюшоном из-за недоразвития или отсутствия вентральной части крайней плоти. Наружное отверстие мочеиспускательного канала при гипоспадии бывает сужено. При физи-кальном исследовании его тщательно осматривают и определяют диаметр. При стенозе показана меатотомия. Гипоспадии нередко сопутствует крипторхизм, поэтому обязательно уточняют положение яичек. Лабораторные и инструментальные исследования. Поскольку у ребенка с члено-мошоночной и промежност-ной гипоспадией часто встречаются расщепление мошонки и наружные половые органы промежуточного типа, обязательно исследуют кариотип. Чтобы уточнить, нормально ли развиты внутренние половые органы, прибегают к уретро- и цистоскопии. Также показана экскреторная урография, которая позволяет выявить сопутствующие пороки развития почек и мочеточников.
Хотя некоторые авторы считают экскреторную уро-графию обязательной у всех больных с гипоспадией, в легких случаях это исследование нецелесообразно, так как частота пороков развития верхних мочевых путей при этом не выше, чем в отсутствие гипоспадии.
Дифференциальная диагностика
Как уже упомянуто, любая форма гипоспадии — признак феминизации. При члено-мошоночной и промеж-ностной гипоспадии обязательно определяют генетический пол ребенка (исключают вирилизацию девочки). Разными методами оценивают состояние внутренних половых органов.
Лечение
Чтобы избежать психической травмы в будущем, коррекцию гипоспадии нужно провести до достижения ребенком школьного возраста. В большинстве случаев это делается до 2 лет.
Описано более 150 методик хирургической коррекции гипоспадии. В настоящее время все больше урологов предпочитают одномоментную пластику лоскутами из местных тканей на сосудистой ножке и свободными кожными лоскутами. Для пластики с успехом используют слизистую мочевого пузыря. По данным некоторых авторов, наилучшие результаты дает пластика лоскутами из слизистой щек. После реконструктивных операций в 15—30% случаев возникают свищи. Их устраняют обычно позже.
Обязательным этапом операции по поводу гипоспадии независимо от методики является иссечение Рубцовых тканей для выпрямления полового члена. Чтобы убедиться в том, что они иссечены полностью, после уретропластики на операционном столе у больного искусственно вызывают эрекцию. Для реконструкции мочеиспускательного канала лучше всего использовать кожу полового члена, в том числе крайнюю плоть. За последние годы хорошо отработана методика удлинения мочеиспускательного канала вплоть до головки полового члена с удовлетворительными косметическими результатами.
Прогноз
После реконструктивной операции большинство больных могут мочиться стоя и способны к половому акту. Основные задачи — улучшить косметические результаты и избежать послеоперационных свищей.
Врожденное вентральное искривление полового члена без гипоспадии
Причины этой редкой патологии — короткий мочеиспускательный канал и фиброз тканей вокруг губчатого тела полового члена. Наружное отверстие мочеиспускательного канала открывается в нормальном положении на головке полового члена, который искривляется только во время эрекции, что делает невозможным половой акт. При обследовании у больного вызывают естественную или искусственную эрекцию. В последнем случае на корень полового члена накладывают жгут, и в пещеристые тела вводят физиологический раствор. Этот же метод используют и во время реконструктивной операции, чтобы убедиться, что половой член выпрямлен.
У больных с половым членом нормальной длины вентральное искривление можно устранить разными способами. Один из них — иссечение на дорсальной поверх-ности полового члена по обеим сторонам от срединной линии овальных участков белочной оболочки с ушиванием дефектов в поперечном направлении. Кроме того, обязательно иссекают фиброзную ткань вокруг мочеиспускательного канала и губчатого тела.
Эписпадия
У мужчин полная эписпадия встречается с частотой j 1:120 000, у женщин — 1:450 000. При этом пороке раз- I вития мочеиспускательный канал смещен в дорсальном I направлении. Классификация эписпадии основана на I положении наружного отверстия мужского мочеиспус- I кательного канала. При головочной эписпадии моче- I испускательный канал открывается на дорсальной по- I верхности головки полового члена, более широкой, чем 1 в норме, и уплощенной. При стволовой форме наруж- I ное отверстие мочеиспускательного канала, часто ши-рокое и зияющее, расположено между лобковым симфизом и шейкой головки полового члена. Дистально I
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
 оно переходит в желобок на головке полового члена, где образуется остроугольная выемка. При члено-лобко-вой эписпадии мочеиспускательный канал открывается у места прикрепления полового члена к лобку, а желобок проходит вдоль всей дорсальной поверхности и головки полового члена.
оно переходит в желобок на головке полового члена, где образуется остроугольная выемка. При члено-лобко-вой эписпадии мочеиспускательный канал открывается у места прикрепления полового члена к лобку, а желобок проходит вдоль всей дорсальной поверхности и головки полового члена.
При головочной эписпадии недержание мочи наблюдается редко, при члено-лобковой и стволовой — у 95% и75% больных соответственно. У женщин с эписпадией наблюдается расщепление клитора и несращение половых губ. В большинстве случаев отмечается недержание мочи. Оно возникает из-за нарушения развития сфинктеров мочевого пузыря и мочеиспускательного канала. У мужчин эписпадии сопутствует дорсальное искривление полового члена из-за укорочения мочеиспускательного канала (рис. 40.4). Лобковые кости не сращены, как при экстрофии мочевого пузыря. По сути дела, эпи-спадию можно считать легкой формой экстрофии мочевого пузыря, в тяжелых случаях эписпадия и экстрофия сочетаются.
Лечение — хирургическое. Его цель — устранить недержание мочи, иссечь рубцовые ткани, чтобы выпрямить половой член, и удлинить мочеиспускательный канал до головки полового члена. Попытки реконструировать сфинктер мочеиспускательного канала, как правило, неудачны. Тем не менее некоторые авторы успешно устраняли недержание мочи, выкраивая из передней стенки мочевого пузыря лоскут и создавая из него трубку, которой соединяли мочевой пузырь и предстательную часть мочеиспускательного канала. Выпрямление полового члена за счет иссечения рубцовых тканей и уретропластика с удлинением мочеиспускательного канала до головки полового члена дают хорошие функциональные и косметические результаты. Если устранить недержание мочи с помощью пластики местными тканями не удается, может потребоваться цистопластика и имплантация искусственного сфинктера мочеиспускательного канала.
ПРИОБРЕТЕННАЯ ПАТОЛОГИЯ ПОЛОВОГО ЧЛЕНА И МУЖСКОГО МОЧЕИСПУСКАТЕЛЬНОГО КАНАЛА
Приапизм
Приапизм — это редкое состояние, для которого характерна длительная болезненная эрекция, не обусловленная половым возбуждением. В 60% случаев причина заболевания не известна (идиопатический приапизм), в 40% приапизм возникает на фоне системных заболеваний (лейкозы, серповидноклеточная анемия), опухолей или инфекций органов малого таза, после травмы полового члена или спинного мозга, а также при применении некоторых лекарственных средств. В последние годы приапизм в основном наблюдается как осложнение интракавернозных инъекций у больных с импотенцией.
Хотя идиопатическому приапизму нередко предшествует длительное половое возбуждение, в прочих случаях этот фактор этиологической роли не играет.
Выделяют приапизм с высоким и низким объемом шунтового кровотока. Приапизм с высоким объемом шунтового кровотока возникает после травм промежности с повреждением артерий полового члена. В пещеристых телах находится кровь с высоким Ра02 и нормальным РаС02. При ангиографии выявляют аневризмы артерий полового члена. После их эмболизации нормальная эрекция восстанавливается.
При приапизме с низким объемом шунтового кровотока больной обычно жалуется на многочасовую болезненную эрекцию. Головка полового члена и губчатое тело мягкие и не набухшие. Пещеристые тела полнокровны, напряжены и болезненны при пальпации. Хотя патогенез приапизма объясняют по-разному, большинство авторов считают, что ведущую роль в его развитии играет нарушение венозного оттока от полового члена. В результате в пещеристых телах скапливается вязкая кровь с низким Ра02 и высоким РаС02. Если приапизм продолжается несколько суток, неизбежны интерсти-циальный отек и фиброз пещеристых тел с последующей импотенцией.
Приапизм считается неотложным состоянием. Эрекция может исчезнуть после назначения транквилизаторов и клизм с ледяным физиологическим раствором. Применяют также эпидуральную и спинномозговую анестезию. Кровь удаляют при пункции пещеристых тел толстой иглой, введенной через головку полового члена. При промывании пещеристых тел рекомендуют добавлять в раствор адреностимуляторы. Чтобы убедиться в эффективности лечения, периодически измеряют давление в пещеристых телах. Еще один весьма эффективный метод — иссечение нескольких клиновидных участков ткани пещеристых тел с помощью био-псийной иглы, введенной через головку полового члена. Это создает шунты между головкой полового члена и пещеристыми телами. Чтобы поддерживать шунты проходимыми, тело полового члена периодически (каждые 15 мин) сдавливают. После завершения анестезии больной делает это самостоятельно.
Если этот метод лечения оказался неэффективным, применяют шунтирующие операции. Предложена простая методика — наложение анастомоза между поверхностной дорсальной веной полового члена и пещеристыми телами. Прочие операции — наложение анастомозов между пещеристыми телами и губчатым телом (промежностным доступом) или большой подкожной веной бедра.
При вторичном приапизме на фоне серповиднокле-точной анемии проводят массивное или обменное переливание крови. Также рекомендуют гипербарическую оксигенацию. Приапизм при лейкозах — показание к неотложной химиотерапии. В целом, при вторичном приапизме показано неотложное лечение основного заболевания. Если эрекция сохраняется в течение не-
Глава 40. Болезни полового члена и мужского мочеиспускательного канала
скольких часов, одновременно принимают те же меры, что и при идиопатическом приапизме.
Самое тяжелое осложнение приапизма — импотенция, которая особенно вероятна, если приапизм длится несколько суток. Избежать этого осложнения помогает ранняя диагностика и неотложное лечение.
Болезнь Пейрони
Болезнь Пейрони (фибропластическая индурация полового члена) впервые описана в 1742 г. Ею болеют мужчины среднего и пожилого возраста. Симптомы — болезненность полового члена при эрекции, его искривление и неполная эрекция дистальнее пораженного участка. Искривление полового члена бывает настолько выраженным, что делает невозможным половой акт. В отсутствие эрекции боль отсутствует.
При пальпации тела полового члена в белочной оболочке определяется плотная бляшка различных размеров. Как правило, бляшка располагается по срединной линии на дорсальной поверхности полового члена. Изредка встречаются множественные бляшки. В тяжелых случаях возникает их обызвествление и оссификация, что подтверждается при рентгенографии. Хотя этиология болезни Пейрони не ясна, при гистологическом исследовании бляшки обнаруживают признаки васкулита. Болезнь Пейрони нередко сочетается с контрактурой Дюпюитрена, причем гистологические изменения в ладонном апоневрозе схожи с теми, которые находят в бляшке при болезни Пейрони.
Патогенетического лечения не разработано. Однако почти в половине случаев наступает самопроизвольное излечение. Вначале ограничиваются наблюдением. В отсутствие самопроизвольного улучшения можно попробовать длительный (в течение нескольких месяцев) курс лечения аминобензойной кислотой или а-токоферолом внутрь. Впрочем, эти препараты редко бывают эффективны. В последнее время при неэффективности медикаментозного лечения прибегают к различным операциям. Хорошие результаты дает иссечение бляшки с пластикой дефекта кожным лоскутом или лоскутом из влагалищной оболочки яичка. Другие авторы после иссечения бляшки предлагают выполнять фаллопротези-рование. Среди прочих методов лечения — лучевая терапия, а также введение в бляшку глюкокортикоидов, диметилсульфоксида или терипаратида. Однако убедительных данных в пользу их эффективности нет.
Фимоз
Фимоз — это сужение крайней плоти, из-за чего невозможно обнажить головку полового члена. Основная причина фимоза — хроническая инфекция в результате несоблюдения личной гигиены. Как правило, фимоз возникает у необрезанных мужчин, хотя бывает и в тех случаях, когда при круговом обрезании крайней плоти оставляют избыток кожи. Под несмещаемой крайней
плотью могут образоваться камни или развиться плоскоклеточный рак. Фимоз встречается в любом возрасте, У пожилых больных хронический баланопостит и, как следствие, фимоз могут быть первым проявлением сахарного диабета. У мальчиков младше 2 лет истинный фимоз встречается редко. С возрастом относительно узкое отверстие в крайней плоти постепенно расширяется и позволяет обнажить головку полового члена. При истинном фимозе у детей круговое обрезание крайней плоти обрезания под общей анестезией лучше не выполнять, за исключением случаев рецидивирующей инфекции, и отложить операцию, пока ребенок не подрастет и не сможет перенести ее под местной анестезией.
Типичные жалобы, по поводу которых больной обращается к врачу, — отек, покраснение и болезненность крайней плоти, а также гнойное отделяемое из суженного отверстия. Лишь в редких случаях больные обращаются за помощью из-за того, что не могут обнажить головку полового члена.
При инфекции назначают антимикробные средства широкого спектра действия. Чтобы улучшить отток отделяемого, суженный участок крайней плоти рассекают по дорсальной поверхности. Круговое обрезание крайней плоти, если оно необходимо, выполняют только после устранения инфекции.
Парафимоз
Это заболевание, при котором смещенную с головки полового члена крайнюю плоть не удается вернуть«прежнее положение. Причины — хроническое воспаление крайней плоти, из-за чего она сужается (фимоз),. после обнажения головки полового члена охватываете! в виде ущемляющего кольца. В результате возникаетве-нозный застой и отек головки полового члена, что еще больше усугубляет сдавление. Без лечения возможны окклюзия артерий и некроз головки полового члена, Для устранения парафимоза бывает достаточно сильно сжать головку полового члена в течение 5 мин, чтобы уменьшить ее отек и, следовательно, размер. После этого обычно удается сместить крайнюю плоть в нормаль-ное положение. В отдельных случаях приходится прибегать к рассечению ущемляющего кольца под местной анестезией. Затем назначают антимикробные средств, а после стихания воспаления проводят круговое обрезание крайней плоти.
Круговое обрезание крайней плоти
Хотя в некоторых странах эту операцию выполняй всем новорожденным мальчикам, следуя религиозны'1 или культурным традициям, для соблюдения лично![ гигиены в целом и чистоты наружных половых органя в частности она не нужна. У необрезанных мужчин чат; встречается рак полового члена, но эти случаи обычно объясняются хронической инфекцией и несоблюдением личной гигиены. Круговое обрезание крайней плои
Глава 40. Болезни полового члена и мужского мочеиспускательного канала 653
показано при хронической инфекции, фимозе и парафимозе (см. выше).
Стриктуры мочеиспускательного канала
Приобретенные стриктуры мочеиспускательного канала у мужчин встречаются довольно часто, у женщин — редко (врожденные рассмотрены выше). Основные причины приобретенных стриктур — инфекция и травма. Хотя сейчас гонококковый уретрит приводит к стриктурам редко, все же роль инфекции, особенно ятрогенной в результате длительной катетеризации мочевого пузыря, в развитии этой патологии остается ведущей. Чем больше диаметр катетера или другого урологического инструмента, тем выше вероятность ишемии и травмы слизистой мочеиспускательного канала. При травме соседних структур, например костей таза, возможен полный или частичный разрыв перепончатой части мочеиспускательного канала, после которого образуются тяжелые и сложные для лечения стриктуры (гл. 19). Тупая травма промежности бывает причиной стриктуры луковичной части мочеиспускательного канала.
Стриктуры мочеиспускательного канала представляют собой участки фиброзной ткани. Фиброз, как правило, распространяется на губчатое тело полового члена, окружающее мочеиспускательный канал. Стриктура препятствует оттоку мочи, из-за чего проксимальный отдел мочеиспускательного канала и предстательные проточки расширяются. Типичное осложнение стриктуры мочеиспускательного канала — простатит. Возможна гипертрофия детрузора и накопление остаточной мочи. Выраженная длительная обструкция может приводить к недостаточности пузырно-мочеточникового сегмента и рефлюксу, гидронефрозу и ХПН. Постоянный застой мочи способствует инфекции. При длительно существующих выраженных стриктурах нередко развиваются свищи мочеиспускательного канала и парауретральные абсцессы.
Диагностика
Клиническая картина. Самый частый симптом — ослабление струи мочи. Нередко струя мочи раздваивается или разбрызгивается, а после мочеиспускания моча подтекает по каплям. Изредка больные обращаются к врачу из-за постоянных выделений из мочеиспускательного канала, что, скорее всего, обусловлено сопутствующим хроническим простатитом. Возможны острый цистит и другие инфекции мочевых путей. Острая задержка мочи наблюдается редко — преимущественно при присоединении инфекции или обструкции предстательных проточков. Первыми симптомами стриктуры могут быть учащенное и болезненное мочеиспускание.
При пальпации мочеиспускательного канала можно определить уплотнение в области стриктуры. Болезненные объемные образования по ходу мочеиспускательного канала — это, как правило, парауретральные абсцессы. Встречаются наружные свищи мочеиспускательного
Date: 2016-11-17; view: 717; Нарушение авторских прав