
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

J.Stuart Wolf, Jr., MD, Assistant Professor of Surgery, University of Michigan; Director, Michigan Center for Minimally Invasive Urology, University of Michigan К. Гилфрих 2 page
|
|
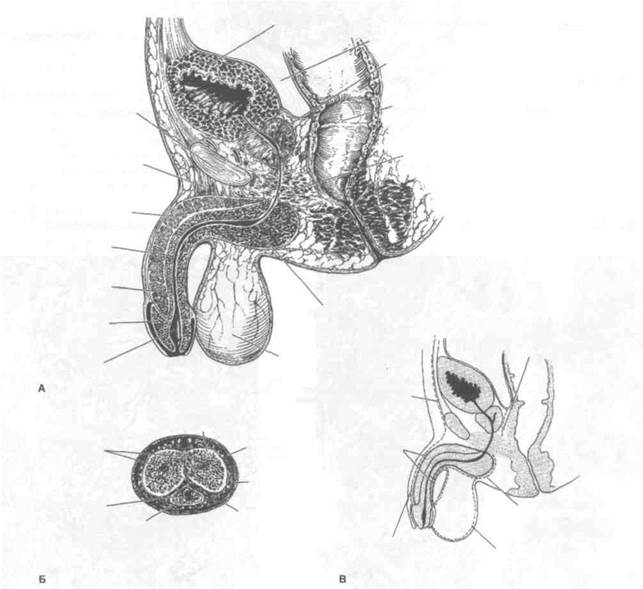
Рисунок 1.7. Анатомия и гистологическое строение мужских половых органов. А. Топография мочевого пузыря, предстательной железы, предстательной и перепончатой части мочеиспускательного канала и корня полового члена. Б. Гистологическое строение яичка. Извитые семенные канальцы окружены базальной мембраной. Она создает опору для клеток Сертоли и сперматоген-ного эпителия, клетки которого находятся на разных этапах дифференцировки. В. Яичко и придаток яичка в разрезе. КЛ — клетки Лейдига, КС — клетки Сертоли, СЭ — сперматогенный эпителий. Tanagho EA Anatomy of the lower urinary tract. In: Walsh PC et al. (eds.). Campbell's Urology (6th ed.) Saunders, 1992. Pp. 40—69.
Глава 1. Анатомия мочевых путей и половых органов
должение циркулярного слоя — сфинктер мочевого пузыря. Аденома чаще всего развивается в зоне сфинктера мочевого пузыря из парауретральных желез и в переходной зоне, рак — в периферической зоне предстательной железы.
Топография
Предстательная железа лежит позади лобкового симфиза. Сверху к ней прилежит мочевой пузырь, спереди фиксируют лобково-предстательные связки, снизу — мочеполовая диафрагма (рис. 1.6 и 1.7). Сзади предстательную
железу прободают семявыбрасывающие протоки, которые проходят в косом направлении и открываются на семенном холмике. Последний расположен на задней стенке предстательной части мочеиспускательного канала проксимально от сфинктера мочеиспускательного канала (рис. 1.12). К верхнезадней поверхности предстательной железы прилежат семенные пузырьки и семявыносящие протоки (рис. 1.7). От прямой кишки предстательная железа отделена двухслойной прямокишечно-пузырной перегородкой (фасцией или апоневрозом Денонвиллье), простирающейся до сухожильного центра промежности
|
| Мочевой пузырь |
| Прямокишечно-пузырное углубление |
| Предстательная железа |
| Прямая кишка |
| Лобковый симфиз |
| Связка, подвешивающая половой член |
| Мочеполовая диафрагма |
| Пещеристое тело |
| Мочеиспускательный канал |
| Губчатое тело |
| Губчатое тело |
| Головка полового члена |
| Прямокишечно-пузырная перегородка (апоневроз Денонвиллье) |
| Ладьевидная ямка |
| Перегородка мошонки |
| Глубокий листок поверхностной фасции живота (фасция Скарпы) |
| Белочная оболочка |
| Глубокая фасция полового члена |
| Глубокая фасция полового• члена |
| Пещеристые тела |
| Поверхностная фасция полового члена |
| Губчатое тело |
| Глубокий листок поверхностной фасции промежности (фасция Коллиса) |
| Кожа |
| Мочеиспускательный канал |
| Поверхностная фасция полового члена |
| Мясистая оболочка |
Рисунок 1.8. Анатомия мужских половых органов. А. Топография мочевого пузыря, предстательной железы, семенных пузырьков, полового члена, мочеиспускательного канала и мошонки. Б. Поперечный разрез полового члена. Парные пещеристые тела и губчатое тело, внутри которого проходит мочеиспускательный канал. В. Фасции полового члена, мошонки и нижних отделов передней брюшной стенки.
Глава 1. Анатомия мочевых путей и половых органов

|
| Яичник |
| Матка |
| Мочевой пузырь |
| Прямая кишка |
| Мочеиспускательный канал |
| Влагалище |
Рисунок 1.9. Топография мочевого пузыря, мочеиспускательного канала, яичников, матки, влагалища и прямой кишки.

|
|
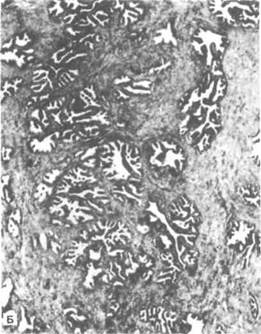
Рисунок 1.10. Гистологическое строение мочевого пузыря и предстательной железы. А. Мочевой пузырь. Стенка выстлана переходным эпителием. Обращает на себя внимание развитый подслизистый слой. Детрузор образован продольно и циркулярно ориентированными слоями гладких мышц. Б. Предстательная железа. Железы окружены соединительной и гладкомышечной тканью.
Глава 1. Анатомия мочевых путей и половых органов
и представляющей собой рудимент брюшины прямокишечно-пузырного углубления (рис. 1.8).
Гистологическое строение
Предстательная железа покрыта тонкой соединительнотканной капсулой. Строму органа образуют гладко-мышечная и рыхлая волокнистая соединительная ткань, которые окружают железы. Их выводные протоки (как правило, около 25) открываются на задней стенке мочеиспускательного канала между семенным холмиком и шейкой мочевого пузыря. Под эпителием предстательной части мочеиспускательного канала, в толще сфинктера мочевого пузыря находятся парауретральные железы (рис. 1.10, Б).
Иннервация
Предстательная железа иннервируется одноименным сплетением.
Кровоснабжение
Предстательную железу кровоснабжают ветви нижних мочепузырных, внутренних половых и средних прямокишечных артерий. Венозная кровь оттекает в предстательное венозное сплетение, а из него во внутренние подвздошные вены. Это венозное сплетение анастомо-зирует с глубокой дорсальной веной полового члена.
Лимфоотток
Лимфа от предстательной железы оттекает во внутренние подвздошные, крестцовые, околомочепузырные и наружные подвздошные лимфоузлы.
Семенные пузырьки
Анатомия
Семенные пузырьки расположены чуть выше предстательной железы, позади дна мочевого пузыря (рис. 1.6 и 1.7). Длина семенного пузырька 6 см, консистенция мягкая. Выделительный проток семенного пузырька сливается с семявыносящим протоком, образуя семя-выбрасывающий проток. Медиально от семенных пузырьков расположены мочеточники, позади — прямая кишка.
Гистологическое строение
Слизистая семенного пузырька выстлана многорядным эпителием. Подслизистый слой образует плотная соединительная ткань. Мышечный слой тонкий. Снаружи семенной пузырек практически полностью покрыт ад-вентицией.
Иннервация
Семенные пузырьки иннервируются сплетением семя-выносящего протока.
Кровоснабжение
Семенные пузырьки кровоснабжаются так же, как предстательная железа.
Лимфоотток
Лимфоотток от семенных пузырьков такой же, как от предстательной железы.

Рисунок 1.11. Анатомия предстательной железы по McNeal. Tanagho ЕА: Anatomy of the lower urinary tract. In: Walsh PC et al. (eds.). Campbell's Urology (6th ed.). Saunders, 1992. Pp. 40-69.

Рисунок 1.12. Фронтальный разрез предстательной железы. Видны предстательная часть мочеиспускательного канала, семенной холмик, гребень мочеиспускательного канала, отверстия предстательной маточки и семявыбрасывающих протоков. Предстательная железа заключена в капсулу, снаружи покрыта висцеральной фасцией таза. Мочеполовая диафрагма создает опору для предстательной железы. Tanagho EA Anatomy of the lower urinary tract. In: Walsh PC et al. (eds.). Campbell's Urology (6th ed.). Saunders, 1992. Pp. 40-69.
Глава 1. Анатомия мочевых путей и половых органов
Семенной канатик
Анатомия
Семенной канатик проходит от глубокого пахового кольца до яичка через паховый канал (рис. 1.1 и 1.7). В состав семенного канатика входят семявыносящий проток, яичковая артерия, артерия семявыносящего протока, лозовидное сплетение (формирующее яичковую вену), лимфатические сосуды и нервы. Все элементы семенного канатика окружены оболочками, среди которых находятся и волокна мышцы, поднимающей яичко. На большем протяжении семявыносящий проток идет прямо, перед слиянием с выделительным протоком семенного пузырька расширяется и приобретает веретенообразную форму.
Гистологическое строение
Семенной канатик и окружающие его сосуды и нервы снаружи покрыты фасцией, образованной рыхлой волокнистой соединительной тканью. Семявыносящий проток представляет собой узкую толстостенную трубку, состоящую из слизистой, подслизистого слоя, трех слоев гладких мышц и адвентиции.
Кровоснабжение
Оболочки семенного канатика кровоснабжает крема-стерная артерия — ветвь нижней надчревной артерии. В составе семенного канатика проходит яичковая артерия. Семявыносящий проток кровоснабжает артерия семявыносящего протока. Венозная кровь от яичка и оболочек семенного канатика оттекает в лозовидное сплетение, которое на уровне внутреннего пахового кольца образует яичковую вену.
Лимфоотток
Лимфа от семенного канатика оттекает в наружные подвздошные лимфоузлы.
Придаток яичка
Анатомия
Верхняя часть придатка яичка — головка — сообщается с яичком через выносящие канальцы яичка (рис. 1.7). Большая часть придатка яичка образована скрученным в виде спирали протоком придатка яичка, который продолжается в семявыносящий проток. Вблизи от головки придатка яичка лежит привесок придатка яичка — кис-тозное образование на широком основании или ножке.
Топографическая анатомия
Придаток яичка прилежит к заднебоковой поверхности яичка. Головка придатка непосредственно фиксирована к яичку, хвост связан с ним соединительнотканным тяжом. Позади и медиальнее придатка яичка лежит семявыносящий проток.
Гистологическое строение
Придаток яичка покрыт серозной оболочкой. Его проток выстлан многорядным призматическим эпителием.
Кровоснабжение
Придаток яичка кровоснабжают яичковая артерия и артерия семявыносящего протока. Венозная кровь оттекает в лозовидное сплетение, а затем в яичковую вену.
Лимфоотток
Лимфа от придатка яичка оттекает в поясничные лимфоузлы.
Яичко
Анатомия
Средние размеры яичка 4 х 3 х 2,5 см (рис. 1.7). Снаружи яичко покрыто плотной соединительной тканью — белочной оболочкой. На задней поверхности яичка она образует валикообразный вырост — средостение яичка, от которого отходят перегородки, разделяющие яичко примерно на 250 долек.
Топография
Спереди и сбоку яичко покрыто висцеральным листком влагалищной оболочки, который соединяется с париетальным листком. На верхнем полюсе яичка расположен привесок яичка — небольшое образование на ножке или широком основании, похожее на привесок придатка яичка. Заднебоковая поверхность яичка сращена с придатком яичка.
Гистологическое строение
Каждая долька яичка образована 1 —4 извитыми семенными канальцами длиной около 60 см. Они сливаются вблизи средостения яичка, образуя прямые семенные канальцы. Последние, в свою очередь, впадают в сеть яичка, которая расположена в его средостении. Базаль-ная мембрана извитых семенных канальцев образована волокнистой соединительной тканью. Она создает опору для клеток Сертоли и сперматогенного эпителия. В стро-ме яичка расположены клетки Лейдига (рис. 1.7, Б).
Кровоснабжение
Яичковые сосуды расположены рядом с почечными, поскольку оба органа формируются из одного зачатка. Яичковая артерия отходит от брюшной аорты тотчас ниже почечной артерии и проходит к яичку в составе семенного канатика. Яичковая артерия анастомозирует с артерией семявыносящего протока (ветвь внутренней подвздошной артерии). Венозная кровь от яичка оттекает в лозовидное сплетение, из которого на уровне внутреннего пахового кольца образуется яичковая вена. Правая яичковая вена впадает в нижнюю полую вену тотчас ниже правой почечной вены, левая — в левую почечную вену.
Глава 1. Анатомия мочевых путей и половых органов
Лимфоотток
Лимфа от яичек оттекает в поясничные лимфоузлы.
Мошонка
Анатомия
Под складчатой кожей мошонки находится мясистая оболочка. Глубже расположены 4 оболочки, образующиеся при опускании яичка из фасций и мышц передней брюшной стенки. Под ними находится влагалищная оболочка яичка. Соединительнотканная перегородка делит мошонку на две половины. Она не только представляет собой вместилище для яичек, но и за счет сокращения и расслабления мясистой оболочки поддерживает необходимую для их нормальной функции температуру.
Гистологическое строение
Мясистая оболочка состоит из гладкомышечной ткани. Фасциальные оболочки образованы соединительной тканью.
Кровоснабжение
Мошонку кровоснабжают ветви бедренной, внутренней половой и нижней надчревной артерий. Венозная кровь оттекает по венам, сопровождающим артерии.
Лимфоотток
Лимфа от мошонки оттекает в паховые лимфоузлы.
Половой член и мужской мучеиспускательный канал
Анатомия
Кожа полового члена не содержит подкожной клетчатки и легко смещается. Вокруг дистальной части полового члена — головки — она образует циркулярную складку — крайнюю плоть. Под кожей начиная от шейки головки полового члена и проксимально проходит поверхностная фасция полового члена. Она является продолжением глубокого листка поверхностной фасции промежности (фасции Коллиса) и глубокого листка поверхностной фасции живота (фасции Скарпы). Половой член состоит из парных пещеристых тел и непарного губчатого тела, каждое из которых покрыто белочной оболочкой. Вместе они окружены глубокой фасцией полового члена (фасцией Бака). Через губчатое тело проходит мочеиспускательный канал диаметром 8—9 мм. Губчатое тело лежит в углублении на вентральной поверхности пещеристых тел, его дистальная часть образует головку полового члена (рис. 1.8).
Проксимальные концы пещеристых тел — ножки полового члена — прикрепляются к нижним ветвям лобковых костей, губчатое тело — к мочеполовой диафрагме. В этом месте в губчатое тело входит мочеис-
пускательный канал. Здесь же губчатое тело охватывает луковично-губчатая мышца. Связка, подвешивающая половой член, начинается от белой линии живота и лобкового симфиза и вплетается в глубокую фасцию полового члена.
Гистологическое строение
Половой член
Губчатое и пещеристые тела образованы многочисленными соединительнотканными тяжами с примесью гладкомышечной ткани, которые окружают выстланные эндотелием ячейки, заполненные кровью. Мочеиспускательный канал
Дистальная часть мужского мочеиспускательного канала выстлана многослойным плоским, проксимальные отделы — переходным эпителием. Подслизистый слой образован соединительной и гладкомышечной тканью. В просвет мочеиспускательного канала открываются протоки многочисленных расположенных в подслизистом слое парауретральных желез (желез Литтре). Мышечная оболочка представлена внутренним продольным и наружным циркулярным слоями.
Кровоснабжение
Половой член и мочеиспускательный канал кровоснаб-жает парная внутренняя половая артерия. От каждой артерии отходят анастомозирующие глубокая артерия полового члена (к пещеристым телам), дорсальная артерия полового члена, артерия луковицы полового члена и уретральная артерия (к губчатому телу и мочеиспускательному каналу). Поверхностная дорсальная вена полового члена проходит над глубокой фасцией полового члена, глубокая — под ней, между дорсальными артериями полового члена. Обе вены впадают в предстательное венозное сплетение, откуда кровь оттекает во внутреннюю половую вену.
Лимфоотток
Лимфа от кожи полового члена оттекает в поверхностные и глубокие паховые, от головки полового члена — в глубокие паховые и наружные подвздошные, от проксимальных отделов мочеиспускательного канала — во внутренние и в общие подвздошные лимфоузлы.
Женский мочеиспускательный канал
Анатомия
Женский мочеиспускательный канал имеет длину около 4 см и диаметр 8 мм. Слегка изгибаясь, он проходит под лобковым симфизом спереди от влагалища.
Гистологическое строение
Слизистая женского мочеиспускательного канала в дистальной части выстлана многослойным плоским, в проксимальной — многорядным и переходным эпителием. Подслизистый слой состоит из соединительной ткани,
Глава 1. Анатомия мочевых путей и половых органов
богат венозными сплетениями, содержит многочисленные парауретральные железы (железы Скина). Особенно много их в дистальных отделах мочеиспускательного канала. Здесь некоторые железы сливаются вместе и образуют парауретральные протоки, которые открываются по обе стороны от наружного отверстия мочеиспускательного канала. Снаружи от подслизистого слоя расположен продольный слой мышечной оболочки, который является продолжением внутреннего слоя дет-рузора. Он, в свою очередь, окружен толстым циркулярным слоем гладких мышц, образующих сфинктер мочевого пузыря. В средней трети мочеиспускательный канал охватывают циркулярные поперечнополосатые мышечные волокна — сфинктер мочеиспускательного канала.
Кровоснабжение
Женский мочеиспускательный канал кровоснабжают нижние мочепузырные, влагалищные и внутренние половые артерии. Венозная кровь оттекает преимущественно по внутренним половым венам.
Лимфоотток
Лимфа от дистального отдела мочеиспускательного канала оттекает в поверхностные и глубокие паховые, от проксимального — во внутренние подвздошные лимфоузлы.
Иннервация мочевых путей и мужских половых органов — см. рис. 3.2, 3.3.
ЛИТЕРАТУРА
Aizenstein RI et al.: The perinephric space and renal fascia: Review of normal anatomy, pathology, and pathways of disease spread. J Magn Reson Imaging 1998; 8:517.
Allen KS et al.: Age-related changes of the prostate: Evaluation by MR imaging. AJR 1989; 152:77.
Amis ES Jr, Cronan JJ: The renal sinus: An imaging review and proposed nomenclature for sinus cysts. J Urol 1988; 139:1151.
Andersson KE: Neurotransmitters and neuroreceptors in the lower urinary tract. Curr Opin Obstet Gynecol 1996; 8:361.
Baker LL et al.: MR imaging of the scrotum: Normal anatomy. Radiology 1987; 163:89.
Banson ML: Normal M R anatomy and techniques for imaging of the male pelvis. Magn Reson Imaging Clin North Am 1996; 4:481.
Bergman LL: The regional anatomy of the inguinal canal. GP (Oct) 1962; 26:114.
Bruschini H, Schmidt RA, Tanagho EA: The male genitourinary sphincter mechanism in the dog. Invest Urol 1978; 15:284.
Busch FM, Sayegh ES: Roentgenographic visualization of human testicular lymphatics: A preliminary report. J Urol 1963; 89:106.
Chai TC, Steers WD: Neurophysiology of micturition and continence. Urol Clin North Am 1996; 23:221.
ChangAetal.: Adrenal gland: MRimaging. Radiology 1987; 163:123.
Chestbrough RM et al.: Gerota versus Zuckerkandl: The renal fascia revisited. Radiology 1989; 173:845.
CockettATK: Lymphatic network of kidney. 1. Anatomic and physiologic considerations. Urology 1977; 9:125.
Crowe R, Burnstock G: A histochemical and immunohistochemical study of the autonomic innervation of the lower urinary tract of the
female pig: Is the pig a good model for the human bladder and urethra? J Urol 1989; 141:414.
DeLancey JO: Structural aspects of the extrinsic continence mechanism. Obstet Gynecol 1988; 72:296.
Dillard JP, Talner LB, Pinckney L: Normal renal papillae simulating caliceal filling defects on sonography. AJR 1987; 148:895.
Elbadawi A: Functional anatomy of the organs of micturition. Urol Clin North Am 1996; 23:177.
Elbadawi A: Ultrastructure of vesicourethral innervation. 1. Neu-roefifector and cell junctions in male internal sphincter. J Urol 1982; 128:180.
Elbadawi A, Amaku EO, Frank IN: Trilaminar musculature of submucosal ureter: Anatomy and functional implications. Urology 1973; 2:409.
Emamian SA et al.: Kidney dimensions at sonography: Correlation with age, sex, and habitus in 655 adult volunteers. AJR 1993; 160:83.
Gooding GA: Sonography of the spermatic cord. AJR 1988; 151:721.
Gosling JA, Dixon DS: The structure and innervation of smooth muscle in the wall of the bladder neck and proximal urethra. Br J Urol 1975; 47:549.
Greene DR, Fitzpatrick JM, Scardino PT: Anatomy of the prostate and distribution of early prostate cancer. Semin Surg Oncol 1995; 11:9.
Hakky SI: Ultrastructure of the normal human urethra. Br J Urol 1979; 51:304.
Hanna MK et al.: Ureteral structure and ultrastructure. 1. Normal human ureter. J Urol 1976; 116:718.
Hoeltl W, Hruby W, Aharinejad S: Renal vein anatomy and its implications for retroperitoneal surgery. J Urol 1990; 143:1108.
Hricak H et al.: MR imaging of the prostate gland: Normal anatomy. AJR 1987; 148:51.
Hutch JA: Anatomy and Physiology of the Bladder, Trigone and Urethra Appleton-Century-Crofts, 1972.
Hutch JA' The internal urinary sphincter: A double loop system. J Urol 1971; 105:375.
Hutch JA, Rambo ON Jr: A study of the anatomy of the prostate, prostatic urethra and the urinary sphincter system. J Urol 1970; 104:443.
Juenemann KP et al.: Clinical significance of sacral and pudendal nerve anatomy. J Urol 1988; 139:74.
Kay R: Ureterocalicostomy. Urol Clin North Am 1988; 15:129.
Kikinis R et al.: Normal and hydronephrotic kidney: Evaluation of renal function with contrast-enhanced MR imaging. Radiology 1987; 165:837.
Klosterman PW, Laing FC, McAninch JW: Sonourethrography in the evaluation of urethral stricture disease. Urol Clin North Am 1989; 16:791.
Klutke С et al.: The anatomy of stress incontinence: Magnetic resonance imaging of the female bladder neck and urethra. J Urol 1990; 143:563.
Kneeland JB et al.: Perirenal spaces: CT evidence for communication across the midline. Radiology 1987; 164:657.
Koff SA et al.: Pathophysiology of ureteropelvic junction obstruction: Experimental and clinical observations. J Urol 1986; 136:336.
Korobkin M et al.: CT of the extraperitoneal space: Normal anatomy and fluid collections. AJR 1992; 159:933.
Lee JK, Rholl KS: MRI of the bladder and prostate. AJR 1986; 147:732.
Lindner HH, Feldman SE: Surgical anatomy of the perineum. Surg Clin North Am 1962; 42:877.
Mandell J et al.: Structural genitourinary defects detected in utero. Radiology 1991; 178:193.
McNeal JE: The prostate and prostatic urethra: A morphologic study. J Urol 1972; 107:1008.
Mills JL et al.: Early growth predicts timing of puberty in boys: Results of a 14-year nutrition and growth study. J Pediatr 1986; 109:543.
Mostwin JL: Current concepts of female pelvic anatomy and physiology. Urol Clin North Am 1991; 18:175.
Myers RP: Anatomical variation of the superficial preprostatic veins with respect to radical retropubic prostatectomy. J Urol 1991; 145:992.
Myers RP: Male urethral sphincteric anatomy and radical prostatectomy. Urol Clin North Am 1991; 18:211.
Глава 1. Анатомия мочевых путей и половых органов
Myers RP, Goellner JR, Cahill DR: Prostate shape, external striated urethral sphincter and radical prostatectomy: The apical dissection. J Urol 1987; 138:543.
Ohlson L: Normal collecting ducts: Visualization at urography. Radiology 1989; 170:33.
Older RA, Watson LR: Ultrasound anatomy of the normal male reproductive tract. J Clin Ultrasound 1996; 24:389.
Olesen KP, Grau V: The suspensory apparatus of the female bladder neck. Urol Int 1976; 31:33.
Osathanondh V, Potter EL: 1. Development of human kidney shown by microdissection. 2. Renal pelvis, calyces, and papillae. 3. Formation and interrelationships of collecting tubules and nephrons. 4. Formation of tubular portions of nephrons. 5. Development of vascular pattern of glomerulus. Arch Pathol 1963; 76:277, 290 and 1966; 82:391, 403.
Patten RM et al.: The fetal genitourinary tract. Radiol Clin North Am 1990; 28:115.
Peppercorn PD, Reznek RH: State-of-the-art С and MRI of the adrenal gland. Eur Radiol 1997; 7:822.
Potter EL: Development of the human glomerulus. Arch Pathol 1965; 80:241.
Prince M R: Renal M R angiography: A comprehensive approach. J Magn Reson Imaging 1998; 8:511.
Resnick MI, Pounds DM, Boyce WH: Surgical anatomy of the human kidney and its applications. Urology 1981; 17:367.
Rifkin MD, Dahnert W, Kurtz AB: State of the art: Endorectal sonography of the prostate gland. AJR 1990; 154:691.
Rizzo M et al.: Ultrastructure of the urinary tract muscle coat in man: Calices, renal pelvis, pelviureteric junction and ureter. Eur Urol 1981; 7:171.
Sampaio FJ: Anatomical background for nephron-sparing surgery in renal cell carcinoma. J Urol 1992; 147:999.
Sampaio FJ, Aragao AH: Anatomical relationship between the intrarenal arteries and the kidney collecting system. J Urol 1990; 143:679.
Sampaio FJ, Aragao AH: Inferior pole collecting system anatomy: Its probable role in extracorporeal Shockwave lithotripsy. J Urol 1992; 147:322.
Sampaio FJ et al.: Intrarenal access: 3-dimensional anatomical study. J Urol 1992; 148:1769.
Sandler CM, Corriere JN Jr: Urethrography in the diagnosis of acute urethral injuries. Urol Clin North Am 1989; 16:283.
Schlegel PN, Walsh PC: Neuroanatomical approach to radical cysto-prostatectomy with preservation of sexual function. J Urol 1987; 138:1402.
Schlesinger AE et al.: Normal standards for kidney length in premature infants: Determination with US. Work in progress. Radiology 1987; 164:127.
Takihara H et al.: Significance of testicular size measurement in and-rology: 2. Correlation of testicular size with testicular function. J Urol 1987; 137:416.
Tanagho EA: Anatomy of the lower urinary tract. In: Walsh PC et al. (eds): Campbell's Urology, 6th ed., vol. 1, p. 40. Saunders, 1992.
Tanagho EA: The ureterovesical junction: Anatomy and physiology. In: Chisholm GD, Williams DI (eds): Scientific Foundations of Urology. Heinemann, 1982.
Tanagho EA et al.: Observations in the dynamics of the bladder neck. BrJ Urol 1966; 38:72.
Tanagho EA, Miller ER: Functional considerations of urethral sphinc-teric dynamics. J Urol 1973; 109:273.
Tanagho EA, Pugh RCB: The anatomy and function of the ureterovesical junction. BrJ Urol 1963; 35:151.
Tanagho EA, Schmidt RA, de Araujo CG: Urinary striated sphincter: What is its nerve supply? Urology 1982; 20:415.
Tanagho EA, Smith DR: The anatomy and function of the bladder neck. BrJ Urol 1966; 38:54.
Ulmsten U: Some reflections and hypotheses on the pathophysiology of female urinary incontinence. Acta Obstet Gynecol Scand SuppI 1997; 166:3.
Vaalsti A, Hervonen A Autonomic innervation of the human prostate. Invest Urol 1980; 17:293.
Villers A et al.: Ultrasound anatomy of the prostate: The normal gland and anatomical variations. J Urol 1990; 143:732.
Wein A), Benson Gs, Jacobowitz D: Lack of evidence for adrenergic innervation of external urethral sphincter. J Urol 1979; 121:324.
Weiss RM, Bassett AL, Hoffman BF: Adrenergic innervation of the ureter. Invest Urol 1978; 16:123.
Wheeler TM: Anatomic considerations in carcinoma of the prostate. Urol Clin North Am 1989; 16:623.
Wishahi MM: Anatomy of spermatic venous plexus (pampiniform plexus) in men with and without varicocele: Intraoperative venographic study. J Urol 1992; 147:1285.
Wollin M et al.: Aberrant epididymal tissue: A significant clinical entity. J Urol 1987; 138:1247.
Zacharin RF: The anatomic supports of the female urethra. Obstet Gynecol 1968; 32:754.
Э. Танаго
Date: 2016-11-17; view: 700; Нарушение авторских прав