
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Результаты общего анализа крови 1 page
|
|
Гемоглобин Гематокрит Число эритроцитов Число тромбоцитов
ЛИТЕРАТУРА
Abuelo JG: Proteinuria: Diagnostic principles and procedures. Ann Intern Med 1983; 98:186.
Adams U: Evaluation of Ames Multistix-SG for urine specific gravity versus refractometer specific gravity. Am J Clin Pathol 1983; 80:871.
Baum N, Dichoso CC, Carlton CE Jr: Blood urea nitrogen and serum creatinine: Physiology and interpretations. Urology 1975; 5:583.
Berger RE et al.: Chlamydia trachomatis as a cause of acute «idiopathic» epididymitis. N Engl J Med 1978; 298:301.
Bolann BJ, Sandberg S, DigranesA: Implications of probability analysis for interpreting results of leukocyte esterase and nitrite test strips. ClinChem 1989; 35:1663.
Bradley M, Schumann GB, Ward PCJ: Examination of urine. In: Henry JB (editor): Clinical Diagnosis and Management by Laboratory Methods, 17th ed, Saunders, 1984.
Brody LH, Salladay JR, Armbruster K: Urinalysis and the urinary sediment. Med Clin North Am 1971; 55:243.
Carlton CE Jr, Scardino PT: Initial evaluation. In: Harrison IH et al. (eds): Campbell's Urology, 5th ed, vol 1, p. 276. Saunders, 1986.
Catalona WJ et al.: Evaluation of percentage of free serum PSA to improve specificity of prostate cancer screening. J AM A 1995; 274:1214.
Cavalieri ТА, Chopra A, Bryman PN: When outside the norm is normal: Interpreting lab data in the aged. Geriatrics 1992; 47:66.
Coudron PE et al.: Detection of Chlamydia trachomatis in general specimens by the Microtrak direct specimen test. Am J Clin Pathol 1986; 85:89.
DeCaestecker M Petal.: Localisation ofhaematuria by red cell analysers and phase contrast microscopy. Nephron 1989; 52:170.
Diamond JR, McLaughlin ML: Urinary parameters to assess renal function. Clin Lab Med 1988; 8:493.
Emanuel B, Aronson N: Neonatal hematuria. Am J Dis Child 1974; 128:204.
Fairley KF, Birch DF: Hematuria: A simple method for identifying glomerular bleeding. Kidney Int 1982; 21:105.
Fang LS: Urinalysis in the diagnosis of urinary tract infections. Clin Lab Med 1988; 8:567.
Felman YM, William DC: New 3-minute in vitro diagnostic test for gonorrhea in the male without use of conventional culture or Gram stain. Urology 1982; 19:252.
Friedman SA, Gladstone JL: The effects of hydration and bladder incubation time on urine colony counts. J Urol 1971; 105:428.
Gagnon RF, Tsoukas CM, Watters AK: Light microscopy of indinavir urinary crystals. Ann Intern Med 1998; 128:321.
Galambos JT, Hemdon EG Jr, Reynolds GH: Specific gravity determination: Fact or fancy. N Engl J Med 1964; 270:506.
Gavan TL: In vitro antimicrobial susceptibility testing: Clinical implications and limitations. Med Clin North Am 1974; 58:493.
Gillenwater JY et al.: Home urine cultures by the dip-strip method: Results in 289 cultures. Pediatrics 1976; 58:508.
Ginsberg JM et al.: Use of single voided urine samples to estimate quantitative proteinuria. N Engl J Med 1983; 309:1543.
Gleckman R: A critical review of the antibody-coated bacteria test. J Urol 1979; 122:770.
Gleckman R, Crowley M: Epididymitis as cause of antibody-coated bacteria in urine. Urology 1979; 14:241.
Hallander HO et al.: Evaluation of rapid methods for the detection of bacteriuria (screening) in primary health care. Acta Pathol Microbiol Immunol Scand (Sect B) 1986; 94:39.
Hardy JD, Fumell PM, Brumfitt W: Comparison of sterile bag, clean catch and suprapubic aspiration in the diagnosis of urinary infection in early childhood. Br J Urol 1976; 48:279.
Hart G: Factors associated with requesting and refusing human immunodeficiency virus antibody testing. Med J Aust 1991; 155:586.
Hubbell FA et al.: Routine admission laboratory testing for general medical patients. Med Care 1988; 26:619.
Kampmann J et al: Rapid evaluation of creatinine clearance. Acta Med Scand 1974; 196:517.
Kass EH: Asymptomatic infections of the urinary tract. Trans Assoc Am Physicians 1956; 69:56.
Kassirer JP, Harrington JT: Laboratory evaluation of renal function. In: Schrier RW, Gottschalk CW (eds): Diseases of the Kidney, 46th ed. Little, Brown, 1988.
Khanna OP, Son DL: Screening for urinary tract infection using Bac-T-Screen bacteriuria device. Urology 1986; 27:424.
KomaroffAL: Acute dysuria in women. N Engl J Med 1984; 310:368.
Kopp JB et al.: Crystalluria and urinary tract abnormalities associated with indinavir. Ann Intern Med 1997; 127:119.
Kunin CM, DeGroot JE: Self-screening for significant bacteriuria: Evaluation of dip-strip combination nitrite/culture test. JAMA 1975; 231:1349.
KuninCM, DeGroot JE: Sensitivity of a nitrite indicator strip method in detecting bacteriuria in preschool girls. Pediatrics 1977; 60:244.
Labovits ED et al.: «Benign» hematuria with focal glomerulitis in adults. Ann Intern Med 1972; 77:723.
Lawrence VA, Gafni A, Gross M: The unproven utility of the preoperative urinalysis: Economic evaluation. J Clin Epidemiol 1989; 42:1185.
Littlewood J M, Jacobs S1, Ramsden CH: Comparison between microscopical examination of unstained deposits of urine and quantitative culture. Arch Dis Child 1977; 52:894.
Lohr JAet al.: Making a presumptive diagnosis of urinary tract infection by using a urinalysis performed in an on-site laboratory. J Pediatr 1993; 122:22.
Madaio MP, Harrington JT: The diagnosis of acute glomerulonephritis. N Engl J Med 1983; 309:1299.
McLin PH, Tavel FR: Urine culture and direct drug disc sensitivity testing: A rapid simple method for use in the office. Clin Med (Dec) 1971; 78:16.
Merritt JL, Keys TF: Limitations of the antibody-coated bacteria test in patients with neurogenic bladder. JAMA 1982; 247:1723.
Messing EM et al.: Urinary tract cancers found by home-screening with hematuria dipsticks in healthy men over 50 years of age. Cancer 1989; 64:2361.
Глава 5. Лабораторные исследования
Mills SJ et al.: Screening for bacteriuria in urological patients using reagent strips. Br J Urol 1992; 70:314.
Morgan MG, McKenzie H: Controversies in the laboratory diagnosis of community-acquired urinary tract infection. Eur J Clin Microbiol Infect Dis 1993; 12:491.
Nanji AA, Adam W, Campbell DJ: Routine microscopic examination of the urine sediment: Should we continue? Arch Pathol Lab Med 1984; 108:399.
Nettleman MD et al.: Cost-effectiveness of culturing for Chlamydia trachomatis: A study in a clinic for sexually transmitted diseases. Ann Intern Med 1986; 105:189.
Pels RJ et al.: Dipstick urinalysis screening of asymptomatic adults for urinary tract disorders. 2. Bacteriuria. JAMA 1989; 262:1221.
Prodella M, Dorizzi RM, Rigalin F: Relative density of urine: Methods and clinical significance. CRC Crit Rev Lab Sci 1988; 26:195.
Sanford JP et al.: Evaluation of the «positive» urine culture: An approach to the differentiation of significant bacteria from contaminants. Am J Med 1956; 20:88.
Sarosdy MF et al.: Improved detection of recurrent bladder cancer using the Bard BTA stat test. Urology 1997; 50:349.
Sarosdy MF et al.: Results of a multicenter trial using the BTA test to monitor for and diagnose recurrent bladder cancer. J Urol 1995; 154:379.
Schmetter BS et al.: A multicenter trial evaluation of the fibrin/fibri-nogen degradation products test for detection and monitoring of bladder cancer. J Urol 1997; 158:801.
Soloway MS et al.: Use of a new tumor marker, urinary NMP22, in the detection of occult or rapidly recurring transitional cell carcinoma of the urinary tract following surgical treatment. J Urol 1996; 156:363.
Stamey ТА: Diagnosis, localization, and classification of urinary infections. In: Pathogenesis and Treatment of Urinary Tract Infections. Williams & Wilkins, 1980.
Stamey ТА, Kindrachuk RW: Urinary Sediment and Urinalysis: A Practical Guide for the Health Science Professional. Saunders, 1985.
Stamm WE et al.: Diagnosis of coliform infection in acutely dysuric women. N EnglJ Med 1982; 307:463.
Unni Mooppan MM et al.: Use of urinary hydroxyproline excretion as a tumor marker in diagnosis and follow-up of prostatic carcinoma. The Prostate 1983; 4:397.
Van der Poel HG et al.: QUANTICYT: Karyometric analysis of bladder washing for patients with superficial bladder cancer. Urology 1996; 48:357.
Wright DN, Saxon B, MatsenJM: Use of the Bac-T-Screen to predict bacteriuria from urine specimens held at room temperature. J Clin Microbiol 1986; 24:214.
Wyatt RJ, McRoberts JW, Holland NH: Hematuria in childhood: Significance and management. J Urol 1977; 117:366.
Wyker AW: Standard diagnostic considerations. In: Gillenwater JYet al. (eds): Adult and Pediatric Urology, 2nd ed. Year Book Medical Publishers, 1991.
О X. Грисак, В. Окуно ______________________
ЛУЧЕВАЯ ДИАГНОСТИКА
За последние десятилетия лучевая диагностика существенно изменилась благодаря появлению КТ, МРТ и УЗИ. Вместо открытых операций все чаще проводятся малоинвазивные вмешательства, постоянно повышаются точность и информативность исследований. УЗИ, КТ и М РТ дают гораздо более четкое изображение разнородных мягких тканей, чем рентгенография, и активно используются в диагностике урологических заболеваний. Внедрение в клиническую практику новых инструментальных исследований меняет привычную тактику обследования больных. Каждый метод имеет свои преимущества и недостатки, однако окончательный выбор, безусловно, зависит от технического оснащения лечебного учреждения и опыта врача, проводящего исследование. Лучевая диагностика урологических заболеваний постоянно совершенствуется и является неотъемлемой частью диагностики и лечения больных.
РЕНТГЕНОГРАФИЯ
Рентгеновское излучение — это электромагнитное ионизирующее излучение, занимающее спектральную область между ультрафиолетовым и у-излучением. Разные вещества и ткани по-разному поглощают рентгеновское излучение. Именно это явление лежит в основе всех рентгенологических исследований. Чтобы получить более четкое изображение мягких тканей, используют рент-геноконтрастные средства.
Хотя сегодня в диагностике урологических болезней все чаще применяют КТ, МРТ и УЗИ, во многих случаях не удается обойтись без обычной рентгенографии. В связи с этим каждый врач должен знать о возможностях современной рентгенографии и оборудования, на котором она проводится. В урологии применяют рентгенографию живота, экскреторную урографию, цистогра-фию, уретрографию и ангиографию. По показаниям проводят более информативные субтракционные исследования.
Оборудование и методы
Оборудование
Рентгенография. Для проведения рентгенографии необходимы высоковольтный электрогенератор, рентгеновская трубка, коллиматор, рентгеновская пленка и кассета. Кассету вставляют в подкассетник, встроенный в специальную стойку, стол или устройство для быстрой смены кассет.
Рентгеноскопия. Современные рентгеновские аппараты безопаснее старых, так как позволяют снизить лучевую нагрузку и одновременно проводить рентгеногра-
фию и рентгеноскопию. Оборудование для рентгеноскопии включает электронно-оптический преобразователь и систему его передачи на монитор. В клиническую практику постепенно входит цифровая запись изображений. Это облегчает их хранение и поиск, однако пока используется не во всех лечебных учреждениях. Электронно-оптические преобразователи появились примерно 40 лет назад и с тех пор стали обязательным элементом оборудования для рентгенографии. Их функция — усиление яркости изображения. Электронно-оптические преобразователи соединены с видеокамерой, с помощью которой изображение можно записать и просмотреть в любом месте, например в ординаторской или в операционной.
Запись изображения. Помимо изготовления рентгенограммы изображение в виде отдельных кадров или фильма можно записать с помощью кинокамеры, соединенной с электронно-оптическим преобразователем. Кинокамера с пленкой шириной 35 мм позволяет записать исследование в режиме реального времени, но при этом значительно увеличивается лучевая нагрузка. В настоящее время рентгенологические исследования чаще записывают на видеопленку, а затем воспроизводят запись в режиме реального времени. Это уменьшает лучевую нагрузку в 5 раз и позволяет записать 4 и более изображений в секунду.
Подготовка больного
Раньше перед экскреторной урографией ограничивали прием жидкости. Сейчас это не делают. Более того, обезвоживания нужно избегать у грудных детей, пожилых и истощенных больных, а также при почечной недостаточности, миеломной болезни, гиперурикемии и сахарном диабете. Мнения о необходимости подготовки кишечника перед рентгенологическими исследованиями мочевых путей противоречивы.
Рентгеноконтрастные средства
Рентгеноконтрастные средства значительно отличаются от тканей по поглощению рентгеновского излучения, что позволяет повысить контрастность изображения. Рентгеноконтрастные средства вводят разными способами, в том числе в/в и внутриартериально, и используют для исследования самых разных органов. Наиболее совершенными считаются низкоосмолярные йодсодержа-щие органические рентгеноконтрастные средства. Они статистически достоверно реже, чем высокоосмоляр-ные, оказывают побочное действие. Как их внедрение в клиническую практику повлияло на летальность рент-геноконтрастных исследований, не известно. Основной недостаток низкоосмолярных рентгеноконтраст-ных средств — высокая стоимость. Побочные действия. Риск побочных действий при внут-рисосудистом введении рентгеноконтрастных средств составляет примерно 5%. В большинстве случаев они легкие (тошнота, рвота, крапивница, сыпь, приливы) и не требуют лечения. Артериальная гипотония, отек лег-
Глава 6. Лучевая диагностика
ких, аритмии и анафилактоидные реакции возникают, как правило, без всяких предвестников и могут привести к летальному исходу. По данным крупного метаана-лиза, летальность после в/в или внутриартериального введения рентгеноконтрастных средств составляет 0,9 на 100 000 исследований. Предсказать побочное действие невозможно, поэтому нужно четко определять показания к рентгеноконтрастным исследованиям. Поскольку низкоосмолярные рентгеноконтрастные средства безопаснее, чем высокоосмолярные, они все шире применяются в клинической практике, особенно при высоком риске осложнений. В некоторых лечебных учреждениях от высокоосмолярных рентгеноконтрастных средств уже полностью отказались. При побочных действиях рентгеноконтрастных средств применяют Нгбло-каторы, адреналин, кровезаменители и другие средства для интенсивной терапии.
Если больному с реакциями на рентгеноконтрастные средства в анамнезе абсолютно показано рентгенокон-трастное исследование, применяют низкоосмолярные средства, перед исследованием назначают глюкокорти-коиды, Н,-блокаторы и реже Н2-блокаторы. Следует помнить, что перечисленные мероприятия эффективны не у всех больных.
Преимущества и недостатки
Рентгенография позволяет визуализировать большинство органов и тканей. Она дешевле КТ и МРТ, оборудование не занимает много места, а современные портативные аппараты можно установить у постели больного или в операционной. Кроме того, рентгенография доступна в любом лечебном учреждении, а не только в крупных клиниках. Главные недостатки рентгенографии — лучевая нагрузка и нечеткое изображение мягких тканей. На рентгенограммах без контрастирования видны только кальцификаты, изменения костей и крупные мягкотканные образования. Исследование мочевых путей почти всегда требует контрастирования.
Рентгенография живота
Рентгенография живота — самый простой метод исследования мочевых путей (рис. 6.1—6.3). Как правило, она выполняется перед любыми специальными рентгенологическими исследованиями, например экскреторной урографией или ангиографией. Рентгенографию живота чаще всего выполняют в положении больного лежа на спине, реже в других положениях. На рентгенограммах живота видны патология костей, кальцификаты и крупные мягкотканные образования.
В большинстве случаев на рентгенограммах живота видны контуры почек (исключение составляют худые люди, у которых не выражена околопочечная клетчатка), что позволяет определить их число, размер, форму и положение, а в некоторых случаях поставить предварительный диагноз. Так, если при ОПН обе почки умень-
шены, то почечная недостаточность обусловлена, скорее всего, заболеванием почек, а не двусторонней обструкцией мочеточников и больной нуждается в консультации нефролога. Размер почек достаточно индивидуален. Он зависит от возраста, пола и телосложения. На обзорной рентгенограмме удобнее измерять продольный размер почки. У взрослых он составляет в среднем 12—14 см, что примерно в 3—4,5 раза больше высоты тела позвонка L2. Левая почка несколько больше правой. У детей старше 2 лет продольный размер почки примерно равен расстоянию от верхнего края тела позвонка L1 до нижнего края тела позвонка L4.
По характеру обызвествления почек можно предположительно судить о его причине (рис. 6.2,6.3). Обызвествление в центральной или реже периферической части почки может наблюдаться при раке, обызвествление мозгового вещества характерно для нефрокальциноза.
Урография
Урография — это рентгеноконтрастное исследование чашечно-лоханочной системы, мочеточников и мочевого пузыря (рис. 6.4—6.10).
Экскреторная урография
Экскреторная урография — самое распространенное исследование в урологии, потому что оно технически просто, в большинстве случаев безопасно и высокоинформативно при многих болезнях мочевых путей (рис. 6.4—6.6). В последнее время вместо экскреторной урографии все чаще применяют УЗИ, КТ и МРТ. Тем не менее экскреторная урография остается основным исследованием при ограниченных поражениях мочевых путей — некрозе почечных сосочков, губчатой почке, опухолях почечной лоханки и мочевого пузыря, пиело-уретерокистозе.
Стандартная методика. Для исследования применяют быстро выводимые, преимущественно за счет клубоч-ковой фильтрации, рентгеноконтрастные средства. После рентгенографии живота в/в вводят рентгеноконтрастное средство и через определенные интервалы времени выполняют рентгенографию. Доза и способ введения рентгеноконтрастного средства (в/в струйно или ка-пельно), а также число и тип рентгенограмм зависят от лечебного учреждения, в котором проводится исследование, предположительного диагноза и состояния больного.
Модифицированные методики. Во время экскреторной урографии можно выполнить томографию. При этом визуализируются структуры, скрытые, например, тенями костей (рис. 6.7). Рентгеноскопия и видеозапись позволяют исследовать мочевые пути в режиме реального времени. Исследование сразу после струйного в/в введения рентгеноконтрастного средства (в нефрографи-ческой фазе) позволяет оценить состояние паренхимы, размер и форму почек. Сдавливая живот с помощью специальных приспособлений, замедляют отток мочи
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.1. Патологические тени на рентгенограммах живота. А. Двусторонний нефрокальциноз при почечном канальцевом ацидозе. Б. Коралловидные камни обеих почек (больная 37 лет с хроническим пиелонефритом, в анамнезе удаление коралловидного камня правой почки). В. Туберкулез почки (больной 74 лет, помимо почек поражены грудной и поясничный отделы позвоночника). Стрелками показана сморщенная, нефункционирующая, обызвествленная правая почка. Г. Рак правой почки (больная 22 лет обратилась к врачу по поводу безболезненного образования на шее). Выраженное обызвествление опухоли. Стрелками показаны множественные метастазы в легкие.
из верхних мочевых путей. При этом значительно улучшается контрастирование чашечно-лоханочной системы. Отсроченные рентгенограммы, выполненные через 12—24 ч после введения рентгеноконтрастного средства, позволяют определить уровень обструкции мочевых путей, выявить дивертикулы и другую патологию. При экскреторной урографии в положении больного стоя оценивают подвижность почек и скорость опорожнения чашечно-лоханочной системы. На рентгенограммах, выполненных сразу после мочеиспускания, в мочевом пузыре можно увидеть остаточную мочу. Серийные рентгенограммы в нефрографической фазе позволяют выявить стеноз почечной артерии, так как ишемизиро-ванная почка контрастируется позже, но сильнее, чем здоровая. Это исследование постепенно вытесняют более информативные методы диагностики реноваску-лярной гипертонии — магнитно-резонансная и КТ-ан-
гиография, а также сцинтиграфия почек после приема каптоприла.
Ретроградная пиелография
Ретроградная пиелография — инвазивный метод, поскольку подразумевает цистоскопию и катетеризацию мочеточников. Рентгеноконтрастное средство вводят в мочеточник или чашечно-лоханочную систему через катетер (рис. 6.8—6.10). Это исследование сложнее экскреторной урографии, поэтому его выполняют только урологи или специалисты по инвазивным рентгенологическим исследованиям. Показана местная или общая анестезия. Среди осложнений следует отметить инфекцию и повреждение мочевых путей. В связи с этим ретроградную пиелографию проводят при неинформативности экскреторной урографии, осложнениях при в/в введении рентгеноконтрастных средств в анамнезе, не-
Глава 6. Лучевая диагностика

Рисунок 6.2. Патологические тени на рентгенограммах живота. А. Забрюшинная дермоидная киста (больная 9 лет, кальцифика-ты под диафрагмой выявлены при рентгенографии грудной клетки по поводу бронхиальной астмы). Стрелками показаны костные включения. Б. Дермоидная киста яичника (больная 22 лет с объемным образованием малого таза). Округлое кистозное образование содержит рентгенонегативную жировую ткань (границы обозначены стрелками) и сформированные зубы. В. Мочеполовой шистосомоз (больной 19 лет из Йемена обратился к врачу по поводу гематурии и похудания). Стрелками показано обызвествление мочевого пузыря и левого мочеточника. Г. Мочеполовой синус (больная 4 лет). Крупный камень влагалища (большая стрелка) и мелкий, едва различимый камень мочевого пузыря (маленькая стрелка).
Глава 6. Лучевая диагностика

|
|
|

|
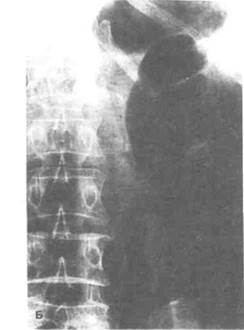
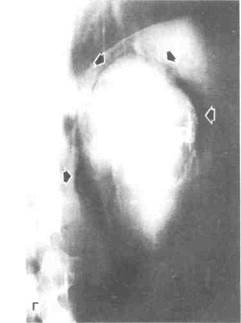
Рисунок 6.3. Патологические просветления на рентгенограммах живота. А. Эмфизематозный пиелонефрит (больной 58 лет с септическим шоком на фоне сахарного диабета, при обследовании выявлена лейкоцитурия). Полосовидные просветления в паренхиме левой почки (границы показаны стрелками) образованы газом. Такие же изменения выявлены в правой почке. Б. Инфекция мочевых путей, вызванная газообразующими бактериями (больная 50 лет с сепсисом на фоне сахарного диабета). Газом заполнены расширенные почечные чашечки, лоханка и мочеточник. В. Ангиомиолипома почки (больная 69 лет обратилась к врачу с жалобами на похудание и боль в пояснице слева). На томограмме в левой почке видно объемное рентгенонегативное образование (обозначено стрелками). Г. Эхинококкоз. На томограмме в условиях пневморетроперитонеума видны обызвествлен-ные кисты. Стрелками обозначен рентгенонегативный газ вокруг кист, расположенных в верхнем полюсе почки.
Глава 6. Лучевая диагностика

Рисунок 6.4. Экскреторная урограмма в норме (обследование перед взятием почки для трансплантации). Почки и чашеч-но-лоханочные системы имеют нормальные форму и размер, расположены обычно. Благодаря мочегонному действию введенного в большой дозе рентгеноконтрастного средства хорошо контрастированы мочеточники. Мочевой пузырь не изменен.
возможности проведения или неинформативности не-инвазивных исследований мочевых путей.
Разновидность ретроградной пиелографии — исследование мочевых путей у больных с пиело-, уретеростомой или проводником из тонкой или толстой кишки после введения рентгеноконтрастного средства через свищевое отверстие на коже.
Антеградная пиелография
Антеградную пиелографию проводят редко. Рентгено-контрастное средство вводят прямо в чашечно-лоханоч-ную систему после чрескожной пункции или через неф-ростому. Исследование проводят при неинформативности или противопоказаниях к экскреторной урографии и ретроградной пиелографии. При наличии нефростомы антеградная пиелофафия — самый простой и безопасный способ визуализации верхних мочевых путей.
Цистография и микционная цистоуретрография
Цистофафия бывает нисходящей (в конце экскреторной урофафии) и восходящей (рентгеноконтрастное средство вводят при катетеризации или надлобковой пункции мочевого пузыря) (рис. 6.11—6.14). Восходящая цистофафия показана при подозрении на патологию мочевого пузыря. Исследование проводят в режиме рентгенографии или рентгеноскопии. Рентгеноконтрастное исследование мочевого пузыря и мочеиспускательного канала во время мочеиспускания называют микционной цистоуретрографией. Цистографию и цистоуретрогра-фию применяют в диагностике не только органических, но и функциональных (например, пузырно-мочеточни-кового рефлюкса или недержания мочи при напряжении) заболеваний. В последнее время для выявления опухолей и повреждений мочевого пузыря используют КТ таза с контрастированием мочевого пузыря.
Уретрография
Уретрография тоже бывает восходящей и нисходящей, то есть микционной (рис. 6.14—6.17). При микционной уретрографии мочеиспускательный канал контрастиру-ется при мочеиспускании, когда рентгеноконтрастное средство поступает из мочевого пузыря (в конце цисто-графии или экскреторной урографии). Это исследование показано при подозрении на патологию фиксированного отдела мочеиспускательного канала у мужчин, например клапаны задней части мочеиспускательного канала. При заболеваниях подвижного отдела мочеиспускательного канала лучше выполнять восходящую уретрографию.
Генитография
Генитофафию обычно проводят при обследовании по поводу бесплодия (рис. 6.18). Рентгеноконтрастное средство вводят в семявыносящий проток, который обнажают через небольшой кожный разрез у основания мошонки, либо в семявыбрасывающий проток во время уретроскопии.
Лимфография
При лимфографии контрастируют один из лимфатических сосудов стопы и получают изображение паховых, тазовых и поясничных лимфатических сосудов и узлов (рис. 6.19). Применяют жирорастворимые рентгено-контрастные средства. Сейчас вместо лимфографии все чаще выполняют КТ или МРТ. Однако в некоторых клиниках до сих пор проводят лимфографию для определения стадии лимфом, особенно лимфогранулематоза, и опухолей яичка, если при КТ увеличение лимфоузлов не выявлено или результаты исследования сомнительны.
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.5. Экскреторные урограммы при патологии. А. Губчатая почка (больная 34 лет обратилась к врачу по поводу лихорадки с ознобами и боли в пояснице слева, аналогичные приступы наблюдались у нее и в прошлом). Стрелками показано выраженное расширение канальцев мозгового вещества правой почки. Такие же изменения имеются в верхнем полюсе левой почки. В расширенных канальцах с обеих сторон видны мелкие камни. Б. Туберкулез почки (больная 22 лет, в моче обнаружена Mycobacterium tuberculosis). Стрелка указывает на полость с неровными контурами в нижнем полюсе правой почки (каверна). В. Нейробласто-ма надпочечника (больная 12 лет, выявлены увеличение живота и экзофтальм справа). Крупное объемное образование с множественными мелкими кальцификатами, оттесняющее вниз правую почку. Г. Нефробластома (больная 1 года и 9 мес, отмечается выраженное увеличение живота). Гигантское объемное образование правой почки занимает весь живот, смещает кишечные петли (показано стрелками) и деформирует чашечно-лоханочную систему. Левая почка не изменена. О — объемное образование, П — почка, Ч — чашечно-лоханочная система.
Date: 2016-11-17; view: 501; Нарушение авторских прав