
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

J.Stuart Wolf, Jr., MD, Assistant Professor of Surgery, University of Michigan; Director, Michigan Center for Minimally Invasive Urology, University of Michigan К. Гилфрих 1 page
|
|
C. Барбор
Susan Barbour, RN, MS, CETN, Clinical Nurse Specialist, Department of Nursing, The Medical Center at the University of California, San Francisco Т. Берджер
Timothy G. Berger, MD, Chief, Department of Dermatology, San Francisco General Hospital; Clinical Professor, Residency Program, Department of Dermatology, University of California, San Francisco А. Блум
Allan I. Bloom, MD, Clinical Fellow, Vascular and Interventional Radiology, San Francisco General Hospital, San Francisco Д. Боултон
Damien M. Bolton, MD, FRACS, Senior Associate, Department of Surgery, University of Melbourne, Australia П. Бретан-младший
Peter N. Bretan, Jr., MD, Clinical Professor, University of California Medical Center, San Francisco P. Вильяме
Richard D. Williams, MD, Professor and Head, Rubin H. Flocks Chair, Department of Urology, University of Iowa, Iowa City Ф. Винсенти
Flavio G. Vincenti, MD, Professor of Clinical Medicine, Transplant Service, University of California, San Francisco Д. Воган-младший
E. Darracott Vaughan, Jr., MD, FACS, Chairman, Department of Urology; James J. Colt Professor of Urology, Department of Urology, The New York Presbyterian Hospital, Weill Medical College of Cornell University, New York С. Вольф-младший
J.Stuart Wolf, Jr., MD, Assistant Professor of Surgery, University of Michigan; Director, Michigan Center for Minimally Invasive Urology, University of Michigan К. Гилфрих
Christian P. Gilfrich, MD, Department of Urology, Johannes Gutenberg University Medical School, Mainz, Germany P. Гордон
Roy L. Gordon, MD, Professor and Chief of Interventional Radiology, University of California, San Francisco X. Грисак
Hedvig Hricak, MD, PhD, Professor of Radiology, Urology, and Radiation Oncology, and Obstetrics, Gynecology and Reproductive Sciences, University of California, San Francisco M. Грумбах
Melvin M. Grumbach, MD, DM (hon), Edward B. Shaw Professor of Pediatrics and Chairman Emeritus, Department
of Pediatrics, University of California School of Medicine, San Francisco Л. Дайрики-Шортлиф
Linda M. Dairiki Shortliffe, MD, Professor and Chair of Urology, Stanford University School of Medicine; Chief of Pediatric Urology, Lucile Packard Children's Hospital, Stanford, California P. Драйсер
Robert Dreicer, MD, MS, FACP, Assistant Professor, Departments of Internal Medicine and Urology, University of Iowa, Iowa City П. Карролл
Peter R. Carroll, MD, Professor and Chair, Department of Urology, University of California School of Medicine, San Francisco Б. Коган
BarryA Kogan, MD, Professor, Departments of Surgery and Pediatrics; Chief, Division of Urology, Albany Medical College, Albany, New York Ф. Конте
Felix A Conte, MD, Professor of Pediatrics, University of California, San Francisco К. Кредер-младший
Karl J. Kreder, Jr., MD, Professor, Department of Urology, University of Iowa Hospitals and Clinics, Iowa City Дж. Кригер
John N. Krieger, MD, Professor of Urology, University of Washington School of Medicine; Chief of Urology, VA Puget Sound Health Care System, Seattle M. Kpynn
Marcus A Krupp, AB, MD, Clinical Professor of Medicine, Emeritus, Stanford University School of Medicine, Stanford, California Дж. Купер
Jeffrey A Cooper, MD, Professor, Department of Radiology, Director, Nuclear Medicine, Albany Medical College, Albany, New York Т.Лю
Tom F. Lue, MD, Professor of Urology, University of California, San Francisco; Chief of Urology, Mount Zion Medical Center, University of California, San Francisco Дж. Маканинч
JackW. McAninch, MD, Professor, Department of Urology, University of California School of Medicine, San Francisco; Chief of Urology, San Francisco General Hospital, San Francisco С. Макрей
Simon N. McRae, MD, Resident, Department of Urology, Stanford University School of Medicine, Stanford, California M. Малоун Michael Malone, MD, Senior Staff Consultant, Department
of Urology, Lahey Clinic, Burlington, Massachusetts Ш. Мардер
Shelley R. Marder, MD, Assistant Clinical Professor, Department of Radiology, San Francisco General Hospital, San Francisco В. Окуно
Willaim Okuno, MD, Clinical Instructor, Department of Radiology, University of California, San Francisco Дж. Прести-младший
Joseph С. Presti, Jr., MD, Assistant Professor, Department of Urology, University of California, San Francisco; Chief, Urology Section, San Francisco VA Medical Center, San Francisco M. Роуч-третий
Mack Roach, III, MD, Assistant Professor, Departments of Radiation Oncology, Medical Oncology, and Urology, University of California, San Francisco Э. Смолл
Eric J. Small, MD, Associate Clinical Professor of Medicine and Urology, University of California, San Francisco Э. Coca
R. Ernest Sosa, MD, Associate Professor of Urology, The New York Presbyterian Hospital, New York Дж. Спейт
Joycelyn L. Speight, MD, PhD, Clinical Fellow, Department of Radiation Oncology, University of California, San Francisco
M. Стоуллер
Marshall L. Stoller, MD, Assistant Professor, Department of Urology, University of California, San Francisco Э. Танаго
Emil A. Tanagho, MD, Professor, Department of Urology, University of California School of Medicine, San Francisco Б. Тиррелл
J. Blake Tyrrell, MD, Clinical Professor of Medicine, Chief, Clinical Endocrinology and Metabolism, University of California, San Francisco П. Турек
Paul J. Turek, MD, Assistant Professor of Urology; Director, Male Reproductive Laboratory, University of California, San Francisco Й. Турофф
Joachim W. Thuroff, MD, Professor and Chairman, Department of Urology, Johannes Gutenberg University Medical School, Mainz, Germany Г. Уинфилд
Howard N. Winfield, MD, FRCS, FACS, Associate Professor of Urology, Stanford University School of Medicine, Stanford; Chief of Urology, Palo Alto VA Health Care, Palo Alto, California P. Хаттнер
Robert S. Hattner, MD, Associate Professor and Senior Attending Nuclear Physician, Department of Radiology, University of California School of Medicine, San Francisco
ПРЕДИСЛОВИЕ
Настоящее, 15-е издание «Урологии по Дональду Смиту» содержит полную информацию о патогенезе, диагностике и лечении урологических заболеваний. Мы стремились создать современную книгу, удобную для чтения и практического использования.
Это руководство полезно студентам, поскольку в нем представлены разносторонние четко и достаточно конспективно изложенные сведения по урологии. Молодые и уже практикующие урологи и терапевты тоже найдут «Урологию по Дональду Смиту» полезной, поскольку она содержит современные данные о диагностике и лечении болезней почек и мочевых путей.
Настоящее издание подверглось значительной переработке. По сравнению с предыдущим в него включены главы, посвященные лапароскопическим операциям (Г. Уинфилд), бактериальным инфекциям мочевых путей и половых органов (С. Макрей и Л. Дайрики-Шортлиф). Авторами переработанных глав 15-го издания стали Дж. Кригер («Заболевания, передающиеся половым путем»), Э. Смолл («Иммунология в ди-
агностике и лечении злокачественных опухолей мочевых путей и половых органов»), Дж. Пре-сти-младший («Опухоли предстательной железы», «Опухоли мужских половых органов»), С. Вольф-младший («Лазерная хирургия в урологии»), Дж. Спейт, М. Роуч-третий («Лучевая терапия злокачественных опухолей мочевых путей и половых органов») и П. Турек («Мужское бесплодие»). Мы глубоко признательны всем нашим авторам.
Текст руководства был полностью переработан с современных позиций. То же можно сказать и о нескольких сотнях рисунков, включая анатомические схемы и данные методов визуализации.
«Урология по Дональду Смиту» переведена на японский, польский, португальский, итальянский и испанский языки.
Мы благодарим нашего ответственного редактора Ш. Рейнхардта, чьи огромные опыт и терпение позволили этому изданию увидеть свет.
Э. Танаго,
Дж. Маканинч
Сан-Франциско, Калифорния
Э. Танаго
АНАТОМИЯ МОЧЕВЫХ ПУТЕЙ И ПОЛОВЫХ ОРГАНОВ
Урология изучает болезни почек, мочевых путей и мужских половых органов. В это руководство включены также сведения о хирургических болезнях надпочечников. Строение мочевых путей и мужских половых органов представлено на рис. 1.1 и 1.2.
Надпочечники
Анатомия
Надпочечник — парный орган массой 5 г — расположен над верхним полюсом почки и вместе с ней заключен в почечную фасцию (фасцию Героты). Правый надпочечник имеет треугольную форму, левый более округлый, похож на полумесяц. Надпочечник — эндокринная железа, состоящая из коркового и мозгового вещества. Функция коркового вещества регулируется гипофизом. Мозговое вещество образовано хромаффинной тканью.
Топография
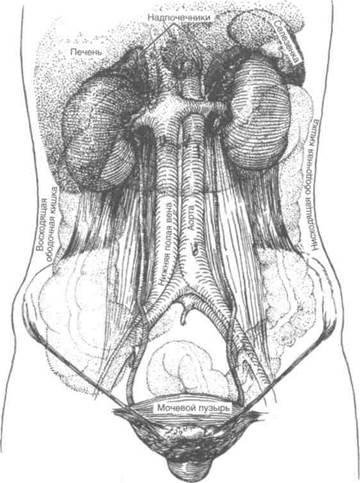
Правый надпочечник расположен между печенью и нижней полой веной. Левый надпочечник медиально прилежит к аорте, снизу и спереди — к поджелудочной железе, сверху и латерально — к селезенке (рис. 1.2).
Гистологическое строение
Корковое вещество надпочечников образует три зоны: наружную клубочковую, среднюю пучковую и внутреннюю сетчатую. В центре расположено мозговое вещество.
Кровоснабжение
Надпочечник питают три надпочечниковые артерии, отходящие: верхняя — от нижней диафрагмальной артерии, средняя — от аорты и нижняя — от почечной артерии. Венозная кровь оттекает через надпочечниковые вены. Правая надпочечниковая вена впадает в нижнюю полую вену, левая — в левую почечную вену.
Лимфоотток
Лимфатические сосуды идут вдоль надпочечниковых вен и направляются к поясничным лимфоузлам.
Почки
Анатомия
Почки занимают косое положение параллельно наружному краю больших поясничных мышц. Правая почка
сверху оттеснена печенью и поэтому лежит несколько ниже левой (рис. 1.2 и 1.3). В норме у взрослого почка весит около 150 г. Опору для почки создают околопочечная клетчатка, заключенная в почечную фасцию, почечные сосуды, мышечное ложе и внутрибрюшное давление. Подвижность почек зависит от каждого из этих факторов. При вдохе и переходе в положение стоя почка опускается на 4—5 см. Неподвижность почки — признак патологии (например, паранефрита). Чрезмерная подвижность бывает и в норме.
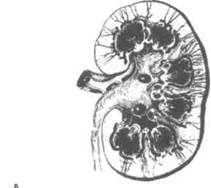
На продольном разрезе видно, что почка состоит из коркового и мозгового вещества. В центре расположена чашечно-лоханочная система (рис. 1.4, А). Корковое вещество имеет однородную структуру и распространяется между почечными пирамидами до чашечно-лоханоч-ной системы, образуя почечные столбы (столбы Берте -на). Мозговое вещество представлено почечными пирамидами, образованными прямыми канальцами и собирательными трубочками. В области почечных сосочков они открываются в малые почечные чашечки.
Топография
Топография почек представлена на рис. 1.2 и 1.3. Анатомическая близость и общность иннервации почек и органов брюшной полости отчасти объясняют, почему при урологических заболеваниях наблюдаются желудочно-кишечные нарушения.
Гистологическое строение
Нефрон
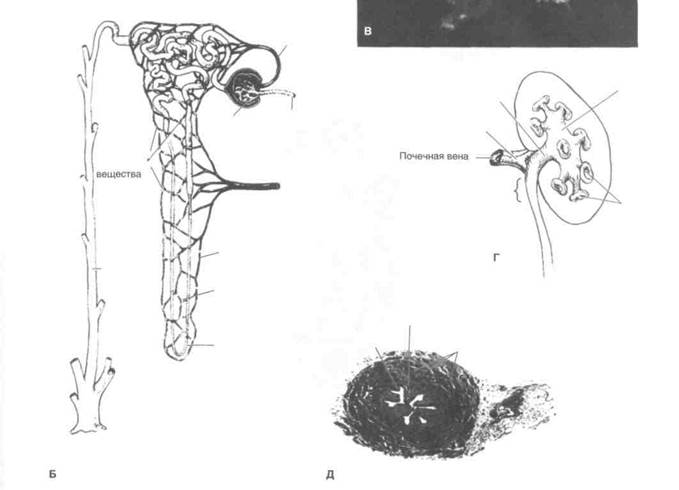
Функциональная единица почки — нефрон, образованный почечным тельцем и канальцами (рис. 1.4, Б). В корковом веществе расположены почечное тельце и извитые канальцы, в мозговом — петля Генле и собирательные трубочки. Почечное тельце состоит из клубочка и его капсулы (капсулы Боумена). Капсула клубочка продолжается в проксимальный извитой каналец, затем образуется петля Генле, которая переходит в дисталь-ный извитой каналец. Дистальный извитой каналец впадает в собирательную трубочку. Собирательные трубочки сливаются, образуя сосочковые протоки, которые открываются на вершине почечного сосочка в малую почечную чашечку.
Строма
Строма почки представлена рыхлой волокнистой соединительной тканью, в которой расположены нервы, кровеносные и лимфатические сосуды.
Иннервация
Нервы к почке идут от почечного сплетения по ходу почечных сосудов.
Кровоснабжение
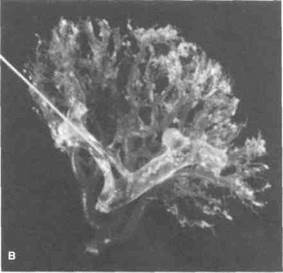
Почку питает почечная артерия, которая отходит от аорты и проходит между почечной лоханкой сзади и почечной веной спереди (рис. 1.2,1.4, В и Г). Почечная артерия может давать ветви еще до вхождения в ворота
Глава 1. Анатомия мочевых путей и половых органов

|
| Почки Верхние мочевые пути Почечные лоханки Мочеточники |
| Надпочечник |
| Надпочечник V |
| Сосуды почки |
| Яичковая (у женщин — яичниковая) артерия |
| Яичковая (у женщин — яичниковая) артерия |
| Яичковая (у женщин — яичниковая) вена |
| Яичковая (у женщин — яичниковая) вена |
| Большая поясничная мышца |
| Нижние мочевые пути Мочевой пузырь |
| Треугольник мочевого пузыря |
| Пещеристое тело |
| Семявыносящий проток Семенной пузырек Семенной холмик Предстательная железа Мочеиспускательный канал |
| Яичко |
Рисунок 1.1. Анатомия мочевых путей и мужских половых органов. У мужчин нижние мочевые пути являются частью половой системы.
Глава 1. Анатомия мочевых путей и половых органов
|
Рисунок 1.2. Топография почек, мочеточников и мочевого пузыря (вид спереди).
почки. При удвоении чашечно-лоханочной системы и мочеточника обе части почки обычно имеют самостоятельное кровоснабжение.
Почечная артерия делится на переднюю и заднюю ветви, которые разветвляются на сегментарные артерии (рис. 1.5). Задняя ветвь питает задний сегмент, передняя — верхний, нижний и передний сегменты почки. Все ветви почечных артерий представляют собой артерии концевого типа. От сегментарных артерий отходят междолевые артерии, которые проходят в почечных столбах и над основаниями почечных пирамид образуют дуговые артерии. От дуговых артерий отходят междольковые артерии, дающие начало приносящим клубочковым артериолам. Эти артериолы, в свою очередь, образуют клубочки. Из клубочков выходят выносящие клубочковые артериолы, которые направляются к почечным канальцам, вторично распадаются на капилляры, оплетающие их, и лишь после этого переходят в венулы.
Вены почки повторяют ход артерий, но в отличие от них образуют многочисленные анастомозы. У большинства людей имеются по одной почечной артерии и вене с каждой стороны. Однако встречаются и добавочные сосуды. Они могут сдавливать мочеточник, вызывая гидронефроз.
Лимфоотток
Лимфа от почки оттекает в поясничные лимфоузлы.
Чашечно-лоханочная система и мочеточник
Анатомия
Почечные чашечки
Пирамиды выступают в просвет 8—12 малых почечных чашечек (рис. 1.4, А). Малые почечные чашечки образуют 2—3 большие, которые сливаются в почечную лоханку.
Глава 1. Анатомия мочевых путей и половых органов
Почечная лоханка
Почечная лоханка может располагаться внутри почки или частично выступать наружу. Сужаясь вниз и медиально, почечная лоханка переходит в мочеточник. Мочеточник
У взрослого длина мочеточника зависит от роста, в среднем составляя около 30 см. Ход мочеточника напоминает букву S. Мочеточник имеет три сужения в лоха-ночно-мочеточниковом сегменте, в месте перекреста с подвздошными сосудами и в интрамуральной части.
Топография
Почечные чашечки
Почечные чашечки расположены внутри почки и сращены с ее паренхимой.
Почечная лоханка
Если почечная лоханка частично выступает из паренхимы, то она лежит на квадратной мышце поясницы вдоль латерального края большой поясничной мышцы позади почечных сосудов. Слева почечная лоханка находится на уровне позвонков LI—L2, справа — несколько ниже.
Мочеточник
Проксимально мочеточниклежит на большой поясничной мышце. Затем он проходит медиально от крестцо-во-подвздошного сустава, отклоняется латерально око-
ло седалищной ости, изгибается медиально и впадает в дно мочевого пузыря (рис. 1.2). Мочеточники покрыты спереди брюшиной, с которой сращены в дистальном отделе. У женщин околопузырная часть мочеточника перекрещивается с маточной артерией, расположена в забрюшинной клетчатке.
У мужчин рядом с мочеточником расположен семя-выносящий проток. Он выходит из внутреннего пахового кольца, поднимается вдоль стенки таза спереди от мочеточника и затем проходит медиально от последнего. Семявыносящий проток сливается с выделительным протоком семенного пузырька и образует семявыбра-сывающий проток, который прободает предстательную железу и открывается в предстательную часть мочеиспускательного канала (рис. 1.6).
Гистологическое строение
Стенки почечных чашечек, лоханки и мочеточника выстланы переходным эпителием, под которым расположены рыхлая волокнистая соединительная ткань (собственная пластинка слизистой) и подслизистый слой. Снаружи от подслизистого слоя расположена мышечная оболочка, представленная практически не разделенными продольным и циркулярным слоями гладких мышц. Адвентиция образована соединительной тканью (рис. 1.4, Д).

Рисунок 1.3. Топография почек (вид сзади). Контуры почек обозначены пунктирными линиями.
Глава 1. Анатомия мочевых путей и половых органов
|
|
|
| Выносящая клубочковая артериола |
| Большая почечная чашечка |
| Почечная лоханка |
| Приносящая клубочковая артериола |
| Капсула клубочка |
| Почечная артерия |
| Сосудистое сплетение / мозгового \ |
| Лоханочно- мочеточниковый сегмент |
| Венула |
| Малые почечные чашечки |
| Восходящая часть петли Генле |
| Собирательная трубочка |
| Нисходящая часть петли Генле |
| Собственная пластинка слизистой и подслизистый слой |
| Переходный эпителий |
| Петля Генле |
| Мышечная оболочка |
| Почечный сосочек (малая почечная чашечка) |
Рисунок 1.4. Анатомия и гистологическое строение почки и мочеточника. А. На продольном разрезе почки видны почечные чашечки и лоханка, мочеточник и почечные сосуды (вид сзади). Б. Строение и кровоснабжение нефрона (Merck, Sharp & Dohme: Seminar. 1947; 9). В. Слепок чашечно-лоханочной системы и артерий почки. Г. Почечные чашечки, лоханка и мочеточник (вид сзади). Д. Гистологическое строение мочеточника.
Глава 1. Анатомия мочевых путей и половых органов

|
| Междольковая артерия |
| Междолевая артерия |
| Дуговая артерия |
| Задняя сегментарная артерия |
| Сегментарная артерия |
| Бассейн задней ветви почечной артерии |
| Линия Бределя |
Рисунок 1.5. Кровоснабжение почки. А. Задняя ветвь почечной артерии, кровоснабжающая задний сегмент почки. Б. Передняя ветвь почечной артерии, кровоснабжающая верхний, нижний и передний сегменты почки. Сегментарные артерии делятся на междолевые, от которых отходят дуговые артерии. От дуговых артерий, в свою очередь, берут начало междольковые артерии. В. Линия Бределя. На 1 см позади латерального края почки проходит линия Бределя, обозначающая лишенную крупных сосудов зону на границе бассейнов передней и задней ветвей почечной артерии.
Глава 1. Анатомия мочевых путей и половых органов
Кровоснабжение
Почечные чашечки, лоханку и верхнюю треть мочеточника кровоснабжают почечная, среднюю треть мочеточника — яичковая (или яичниковая), нижнюю треть — ветви общей и внутренней подвздошных и мочепузыр-ные артерии. Венозная кровь от этих органов оттекает по венам, сопровождающим артерии.
Лимфоотток
Лимфа от почечных чашечек, лоханки и верхней трети мочеточника оттекает в поясничные, от средней трети мочеточника — в общие и во внутренние подвздошные, от нижней трети — в околомочепузырные и во внутренние подвздошные лимфоузлы.
Мочевой пузырь
Анатомия
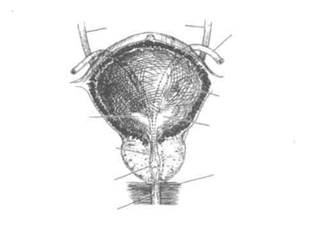
Мочевой пузырь — полый мышечный орган, служащий для накопления и эвакуации мочи. У женщин к задней стенке и верхушке мочевого пузыря прилежит матка. В норме у взрослого мочевой пузырь вмещает 400—500 мл мочи.
У взрослых пустой мочевой пузырь находится в малом тазу позади лобкового симфиза. У детей грудного и младшего возраста он расположен несколько выше. Наполненный мочевой пузырь поднимается над лобковым симфизом и доступен перкуссии и пальпации. При острой и хронической задержке мочи мочевой пузырь может заметно выбухать в гипогастрии.
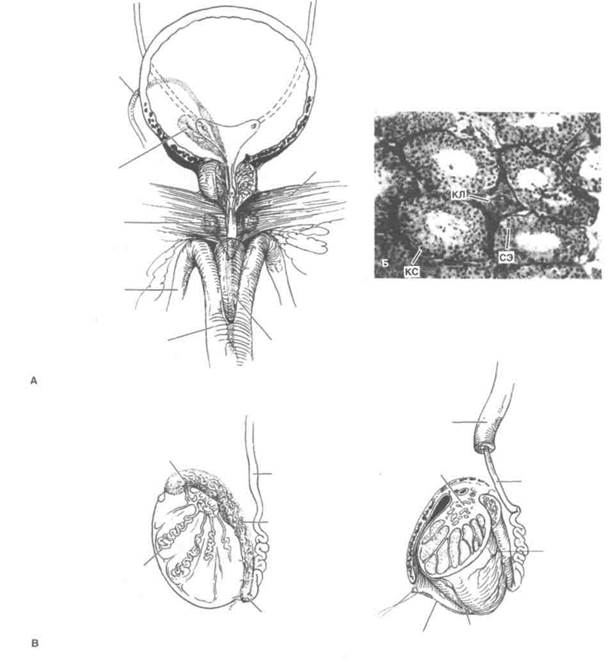
От верхушки мочевого пузыря к пупку идет срединная пупочная связка — фиброзный тяж, возникающий при облитерации мочевого протока. Мочеточники впадают в мочевой пузырь в косом направлении сверху вниз примерно в 5 см один от другого (рис. 1.6). Расстояние между устьями мочеточников — 2,5 см. Между ними расположена полулунная межмочеточниковая складка. Она образует основание треугольника мочевого пузыря. Его вершинами являются устья мочеточников и внутреннее отверстие мочеиспускательного канала.
В шейке мочевого пузыря расположен так называемый сфинктер мочевого пузыря. Это утолщение, образованное переплетающимися волокнами детрузора, которые дистально продолжаются в мышечную оболочку мочеиспускательного канала.
Топография
У мужчин к мочевому пузырю сзади прилежат семенные пузырьки, семявыносящие протоки, мочеточники и прямая кишка (рис. 1.6, 1.7, А и 1.8, А). У женщин между мочевым пузырем и прямой кишкой расположены матка и проксимальная часть влагалища (рис. 1.9). Сверху и сзади мочевой пузырь покрыт брюшиной. Здесь он контактирует с сигмовидной кишкой и петлями тонкой кишки. Пустой мочевой пузырь спереди прилежит к лобковому симфизу, наполненный — к передней брюшной стенке.
Гистологическое строение
Слизистая мочевого пузыря покрыта переходным эпителием. Под ней расположен развитый подслизистый слой, состоящий из соединительной ткани. Подслизистый слой отсутствует в области треугольника мочевого пузыря. Снаружи расположена мышечная оболочка, образованная детрузором. Он состоит из продольно и циркулярно ориентированных слоев гладких мышц. Лишь в основании мочевого пузыря, вблизи от внутреннего отверстия мочеиспускательного канала, формируются три мышечных слоя детрузора: внутренний продольный, средний циркулярный и наружный продольный (рис. 1.10, А).
Кровоснабжение
Мочевой пузырь кровоснабжают верхние, средние и нижние мочепузырные артерии — ветви внутренних подвздошных артерий, а также мелкие ветви запира-тельных и нижних ягодичных артерий. У женщин в кровоснабжении мочевого пузыря участвуют ветви маточных и влагалищных артерий. Вены мочевого пузыря образуют развитое венозное сплетение, из которого кровь оттекает во внутреннюю подвздошную вену.
Лимфоотток
Лимфа от мочевого пузыря оттекает в околомочепузырные и наружные, внутренние и общие подвздошные лимфоузлы.
Предстательная железа
Анатомия
|
| Семявыносящий проток |
| Мочеточники |
| Семенной пузырек |
| Устье мочеточника |
| Треугольник мочевого пузыря |
| Предстательная часть мочеиспускательного канала |
| Мочеполовая диафрагма и сфинктер мочеиспускательного канала |
| Семенной холмик |
| Перепончатая часть мочеиспускательного канала |
| Рисунок 1.6. Топография мочеточников, мочевого пузыря, предстательной железы, семенных пузырьков и семявынося-щих протоков (вид спереди). |
Предстательная железа — мышечно-железистый орган массой 20 г. По классификации Лоусли выделяют пять долей предстательной железы: переднюю, заднюю,
Глава 1. Анатомия мочевых путей и половых органов
среднюю и две боковые (правую и левую). Позже ще железы проходит предстательная часть мочеиспус-
Дж. Мак-Нил предложил различать периферическую, кательного канала длиной около 2,5 см. Продолжение
центральную и переходную зоны, передний сегмент, а внутреннего продольного слоя детрузора образует мы-
также зону сфинктера мочевого пузыря (рис. 1.11). В тол- шечный слой стенки мочеиспускательного канала, про-
|
| Семявыносящий проток |
| Мочеполовая диафрагма |
| Семенной пузырек |
| Бульбоуретральная железа (железа Купера) |
| Ножка полового члена |
| Пещеристое тело |
| Губчатое тело |
| Семенной канатик |
| Головка придатка яичка |
| Средостение яичка |
| Семявыносящий проток |
| Семявыносящий проток |
| Тело придатка яичка |
| Придаток яичка |
| Извитой семенной каналец |
| Хвост придатка яичка |
| Влагалищная оболочка |
| Белочная оболочка |
Date: 2016-11-17; view: 573; Нарушение авторских прав