
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Результаты общего анализа крови 3 page
|
|
В диагностике ряда болезней место УЗИ постепенн занимают более чувствительные и специфичные мето ды. Например, при подозрении на реноваскулярну гипертонию сейчас выполняют КТ- или магнитно-резонансную ангиографию либо сцинтиграфию почек после приема каптоприла. Наиболее информативным
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.19. Лимфограммы. А. Нормальные забрюшинные лимфоузлы (больная 15 лет, обследование по поводу лихорадки неизвестного происхождения). Б. Лимфогранулематоз (больная 52 лет). Почки и мочеточники смещены значительно увеличенными забрюшинными лимфоузлами. В. Филяриатоз (больной 42 лет, житель Окинавы, в течение последних 12 лет отмечается хилурия). На лимфограмме визуализируются расширенные извитые тазовые, поясничные и почечные лимфатические сосуды, а также обширная сеть коллатералей, развившаяся из-за нарушения лимфооттока. Г. Диссеминированная хориокарцинома яичка (больной 26 лет перенес орхифуникулэктомию по поводу хориокарциномы, при обследовании отмечено увеличение надключичного лимфоузла слева). Стрелками показаны увеличенные, частично замещенные опухолью поясничные лимфоузлы и лимфоузлы заднего средостения.
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.20. Аортограммы и селективная мезентериальная артериограмма. А. Брюшная аорта в норме (женщина 28 лет, обследование перед взятием почки для трансплантации). Катетер не виден из-за контрастирования аорты. Хорошо видны правая и левая почечные артерии и их ветви, а также селезеночная и общая печеночная артерии, отходящие от чревного ствола. Тень верхней брыжеечной артерии наложилась на тень аорты. Б. Кровоснабжение подковообразной почки (больной 42 лет с рецидивом мочекаменной болезни, в анамнезе пиелолитотомия слева). Каждую половину подковообразной почки питают по три артерии, две нижние из них кровоснабжают перешеек. В. Двусторонний стеноз почечной артерии (больная 58 лет в течение 16 лет страдает артериальной гипертонией, при аускультации выслушивается систолический шум над брюшной аортой). Типичные ангиографическая картина и локализация стеноза, обусловленного атеросклерозом (показан маленькими стрелками) и фибро-мышечной дисплазией (показан большими стрелками). Г. Варианты кровоснабжения при раке почки (больная 69 лет с эритро-цитозом). При контрастировании нижней брыжеечной артерии выявлено, что этот сосуд активно кровоснабжает опухоль верхнего полюса левой почки. Л — почечная лоханка, НБА — нижняя брыжеечная артерия, О — опухоль, ОПА — общая печеночная артерия, ППА — правая почечная артерия, СА — селезеночная артерия.
Глава 6. Лучевая диагностика 93

|

|

|

|
Рисунок 6.21. Кавограммы. А. Нижняя полая вена в норме (больная с гипертоническим нефросклерозом и ХПН). Стрелками показано необычное ретроградное заполнение неизмененных почечных вен. Оно обусловлено, вероятно, снижением кровотока в почечных венах при натуживании. Видны остатки рентгеноконтрастного средства в слепой кишке после ирригоскопии. Б. Окклюзия нижней полой вены опухолевым тромбом при раке почки (больной 60 лет с макрогематурией). Уровень окклюзии показан изогнутой стрелкой. Отток венозной крови осуществляется по поясничным венам (показаны прямыми стрелками). В. Удвоение нижней полой вены (больной 23 лет с синдромом Тауссиг—Снеллена—Альберса после орхифуникулэктомии по поводу смешанной герминогенной опухоли яичка). Стрелками показана удвоенная нижняя полая вена. Г. Ретрокавальный мочеточник (больная 17 лет с пиелонефритом в анамнезе). Правый мочеточник расположен позади нижней полой вены, что привело к гидронефрозу. Стрелка указывает на конец катетера, расположенный в нижнем изгибе расширенной и удлиненной проксимальной части мочеточника. М — мочеточник, НПВ — нижняя полая вена, СК — слепая кишка.
| 94Глава 6.Лучевая диагностика |

Рисунок 6.22. Селективные почечные флебограммы. А. Правая почечная вена в норме (больной 19 лет с гломерулонефритом и нефротическим синдромом). Почечная вена показана прямой стрелкой. Она короче левой. Правые надпочечниковая и яичко-вая вены впадают непосредственно в нижнюю полую вену. Изогнутой стрелкой отмечено контрастирование сегментарных вен из-за случайного попадания кончика катетера в ветвь почечной вены. Б. Левая почечная вена в норме (молодая больная с про-теинурией). В левую почечную вену (показана стрелкой) впадают левые надпочечниковая и яичниковая вены. В. Опухолевый тромб в нижней полой вене при раке почки (больной 68 лет с макрогематурией). Изогнутой стрелкой показан тромб в правой почечной вене, распространяющийся на нижнюю полую вену, прямыми — верхняя граница тромба в нижней полой вене. Г. Тромбоз левой почечной вены, охватывающей аорту (больной 54 лет с нефротическим синдромом, отеком ног и мошонки). Кончик катетера расположен в проходимой верхней части аномальной вены. Ее внутрипочечная (показана прямой стрелкой) и нижняя (показана изогнутой стрелкой) части тромбированы. Тромб распространяется на яичковую вену (показана двумя изогнутыми стрелками). НВ — надпочечниковая вена, НПВ — нижняя полая вена, ЯВ — яичковая (яичниковая) вена.
Глава 6. Лучевая диагностика

Рисунок 6.23. Ангиограммы мужских половых органов. А. Варикозное расширение вен полового члена и мошонки (больной 14 лет с длительно существующим варикозным расширением вен наружных половых органов и множественными флеболитами мошонки). Рентгеноконтрастное средство введено в одну из вен полового члена. Б. Варикоцеле (больной 31 года, перенесший операцию по поводу варикоцеле, обратился к врачу по поводу возобновления боли в мошонке). При контрастировании видны расширенные и извитые вены левого лозовидного сплетения. В. Кавернозограмма в норме (больной 57 лет, обследование по поводу импотенции). Рентгеноконтрастное средство введено в левое пещеристое тело. Правое пещеристое тело контрастировано в меньшей степени, чем левое, однако это не считается патологией. Г. Фиброз полового члена (больной 33 лет с искривлением полового члена после неудачного фаллопротезирования). На кавернозограмме видно, что левое пещеристое тело контрастируется нормально, а проксимальная часть правого (показана стрелкой) не контрастируется. Л — левое пещеристое тело, М — мошонка, П — правое пещеристое тело, ПЧ — половой член.
Глава 6. Лучевая диагностика

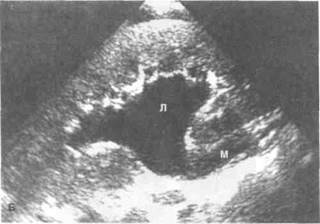

Рисунок 6.24. УЗИ почек. А. Нормальная почка. Б. Умеренный гидронефроз. Расширение почечной лоханки и проксимального отдела мочеточника. В. Выраженный гидронефроз пересаженной почки (продольное сканирование). Расширение почечных лоханки и чашечек. К — корковое вещество, Л — почечная лоханка, М — мочеточник, П — почечная пазуха, Ч — почечные чашечки.
исследованием при подозрении на камень мочеточника является спиральная КТ. Она безопасна, потому что не требует введения рентгеноконтрастных средств, позволяет быстро поставить диагноз и исключить другие причины боли, напоминающей почечную колику, — острый аппендицит и дивертикулит. При обследовании по поводу гематурии многие врачи по-прежнему выполняют рентгенографию живота и УЗИ. Однако недавно показано, что наиболее информативны в этом случае экскреторная урография и КТ.
УЗИ широко применяется при обследовании больных с патологией яичек. Их поверхностное расположение позволяет применять высокочастотные датчики (5—10 МГц), дающие качественное изображение мягких тканей. Одновременное проведение УЗИ и цветного допплеровского исследования — дуплексное УЗИ -дает возможность детально изучить строение органа и кровоток в нем. При этом можно дифференцировать объемные образования, исходящие из яичка и других структур мошонки, воспалительные заболевания, паховую грыжу и перекрут яичка. УЗИ мошонки показано всем больным с острым эпидидимитом при неэффективности антимикробной терапии в течение 2 нед.
УЗИ ректальным датчиком позволяет оценить размер предстательной железы и тем самым подтвердить (или опровергнуть) диагноз, установленный при пальцевом ректальном исследовании, а также определить стадию опухоли. Но для массовых обследований УЗИ ректальным датчиком не пригодно, так как в целом рак предстательной железы встречается не чаще чем в 1,6—7% случаев. Тем не менее с появлением УЗИ ректальным датчиком и автоматических биопсийных игл пункционная биопсия предстательной железы стала быстрой и почти безболезненной процедурой по сравнению с традиционной методикой (биопсия выполняется режущей иглой под контролем пальца). Кроме того, УЗИ ректальным датчиком позволяет безопасно проводить чрескожное дренирование предстательной железы, вводить в нее изотопы золота для внутритканевой лучевой терапии или кольца, заполненные жидким азотом, для криодеструкции. УЗИ абдоминальным датчиком позволяет оценить размер предстательной железы и степень ее выбухания в просвет мочевого пузыря, а также увидеть остаточную мочу и рентгеноне-гативные камни (при изменении положения больного камень перемещается), измерить толщину стенки мочевого пузыря. УЗИ также помогает увидеть камень в дистальном отделе мочеточника (особенно при наполненном мочевом пузыре, который смещает петли кишечника вверх и играет роль акустического окна), отложение солей на стентах и катетерах, дивертикулы и крупные злокачественные опухоли, а также получить изображение стента с J-образными кончиками. УЗИ используют для контроля при наложении эпицистостомы, Это особенно важно у больных, перенесших операции на нижнем этаже брюшной полости, когда к мочевому пузырю может быть подпаяна кишечная петля.
Глава 6. Лучевая диагностика

|
|

|

|
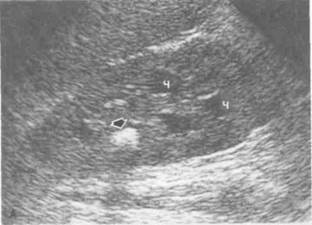
Рисунок 6.25. УЗИ почек при мочекаменной болезни. А. При продольном сканировании видны расширенные почечные чашечки и камень почки (показан стрелкой). Б. То же, что на рис. А (поперечное сканирование). В. Камень в шейке верхней почечной чашечки, вызывающий ее расширение (показан стрелкой). Г. Острая обструкция чашечно-лоханочной системы правой почки с самопроизвольным мочевым затеком в околопочечную клетчатку. Стрелкой показан камень почки. 3 — мочевой затек, П — почка, Ч — почечные чашечки.
УЗИ влагалищным или уретральным датчиком, применяется в диагностике патологии влагалища, мочеточников и мочевого пузыря (рис. 6.30). При раке мочевого пузыря такое УЗИ уретральным датчиком информативнее УЗИ абдоминальным датчиком. Цветное доппле-ровское исследование используется для оценки кровотока в половом члене при импотенции, дуплексное УЗИ — как вспомогательный метод при уродинамиче-ских исследованиях.
Преимущества и недостатки
Преимущества УЗИ заключаются в том, что это доступное во многих учреждениях, неинвазивное, не связанное с лучевой нагрузкой, относительно недорогое и технически простое исследование. Среди недостатков
следует отметить сложность выделения сигнала из шума и ограниченные размеры исследуемой области. Кроме того, изображение тканей при УЗИ неспецифично, а точность результатов зависит от опыта врача и телосложения больного.
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ Физические основы
При традиционных рентгенологических исследованиях применяется широкий пучок рентгеновского излучения, а изображение записывается на рентгеновскую пленку. При КТ изображение получают с помощью вращающегося вокруг лежащего больного узкого пучка рентгеновского излучения и круговой системы датчиков. Сигналы
Глава 6. Лучевая диагностика
|

|

|

|
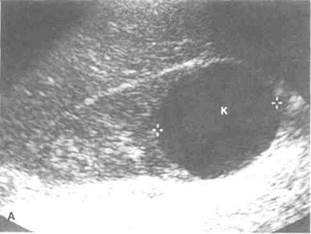
Рисунок 6.26. УЗИ при объемных образованиях почки. А. Простая киста почки. Визуализируется анэхогенное образование с четкими границами и дистальным усилением сигнала. Б. Многокамерная киста почки с толстой стенкой (показана стрелкой). В. Солидное объемное образование почки. Структура образования однородная, эхогенность выше, чем у нормальной почечной паренхимы. Г. Небольшое солидное объемное образование почки. Образование почти неотличимо от нормальной почечной паренхимы. Единственный его признак — выбухание по внешнему контуру органа. К — киста, О — объемное образование, П — почечная паренхима.
от датчиков поступают в компьютер, который с помощью специальных программ строит изображение поперечного слоя — томограмму. Томограммы просматривают на мониторе, распечатывают или хранят в памяти компьютера.
Относительно недавно появилась спиральная КТ. Она отличается тем, что сканирующая система движется непрерывно и гораздо быстрее, чем при обычной КТ. Одновременно движется и стол, на котором лежит больной. В результате пучок рентгеновского излучения описывает спиральную траекторию, что позволяет за короткое время получить объемное изображение исследуемого слоя. Так, для сканирования слоя толщиной 30 см при спи-
ральной КТ требуется всего 30 с (на это время больной может без труда задержать дыхание), а при обычной КТ — 2,5—4 мин. Кроме того, спиральная КТ позволяет получить изображение на фоне максимальной концентрации рентгеноконтрастного средства в исследуемом органе и выполнять КТ-ангиографию.
Клиническое применение
В урологии КТ обычно применяют в диагностике патологии почек, особенно при подозрении на опухоль (для уточнения стадии), абсцесс и травму. КТ почек обычно требует в/в введения йодсодержащих рентгеноконтра-
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.27. Сравнение УЗИ и других методов лучевой диагностики. А. Удвоение левой почки, эктопическое уретероцеле и камень в уретероцеле (показан стрелкой) (экскреторная урограмма). Б. То же, что на рис. А (УЗИ мочевого пузыря абдоминальным датчиком). В. Рак предстательной железы (УЗИ ректальным датчиком). Эхогенность опухоли (границы отмечены стрелками) ниже, чем эхогенность неизмененной периферической зоны предстательной железы. Г. То же, что на рис. В (МРТ, Т2-взвешен-ное изображение). Интенсивность сигнала от опухоли ниже, чем от нормальной ткани предстательной железы. Обратите внимание, что при МРТ опухоль выглядит крупнее, чем при УЗИ. МП — мочевой пузырь, ПЗ — периферическая зона предстательной железы.
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.28. УЗИ при патологии мочеиспускательного канала и яичек. А. Состояние после ТУР предстательной железы. Мочеиспускательный канал выше семенного холмика (показан стрелкой) расширен. Б. Предстательная часть мочеиспускательного канала расширена до перепончатой части (отмечена стрелкой). В. Семинома левого яичка. Правое яичко не изменено. Гипоэхогенное образование в левом яичке. Г. Эмбриональный рак правого яичка. В центре гипоэхогенного образования виден гиперэхогенный участок (показан толстой стрелкой). Тонкой стрелкой отмечена неизмененная ткань яичка. М К — мочеиспускательный канал, МП — мочевой пузырь, О — опухоль, ПЗ — периферическая зона предстательной железы, ПК-прямая кишка, ПЯ — правое яичко.
стных средств. Их не применяют при подозрении на кровотечение, мочевой затек и кальцификаты в почке или околопочечной клетчатке, так как изображение контрастированных участков может наложиться на изображение патологических очагов. Таким образом, для полноценного исследования почек необходимо проводить КТ как с контрастированием, так и без него (рис. 6.31—6.37). Рентгеноконтрастные средства вводят струйно или с помощью инфузии. Если нужно изучить структуру почечной паренхимы или измерить скорость кровотока в почечной артерии (время поступления рентгеноконтрастного средства из аорты в почку), рентгеноконтрастное средство лучше вводить струйно. Если нужно исключить окклюзию нижней полой вены,
предпочтительна инфузия. В норме сразу после струйного введения контрастируется почечная артерия, затем корковое вещество почки. Нефрографическая фаза с контрастированием мозгового вещества наступает через 60 с, изображение чашечно-лоханочной системы появляется через 2—3 мин.
При патологии мочеточников и мочевого пузыря КТ применяют в основном для уточнения стадии опухоли, причины и уровня обструкции мочеточника, выявления тазового абсцесса и мочевых затеков. КТ показана для уточнения стадии рака предстательной железы и при подозрении на абсцесс этого органа. КТ живота выполняют при крипторхизме, а также для уточнения стадии при опухолях яичка.
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.29. Двумерное УЗИ и допплеровское исследование при остром отторжении почечного трансплантата. А. Двумерное УЗИ демонстрирует исчезновение границы между корковым и мозговым веществом. Тонкой стрелкой показано скопление небольшого количества жидкости в почечной лоханке. Гипоэхогенные структуры, отмеченные толстыми стрелками, — наружные подвздошные сосуды. Б. Цветное допплеровское исследование почечного трансплантата. Толстыми стрелками показана наружная подвздошная артерия, длинной стрелкой — почечная артерия, короткой — междолевые артерии. В. То же, что на рис. Б. Г. Импульсное допплеровское исследование. Отмечается повышение индекса периферического сопротивления до 0,84. Это характерно, хотя и не патогномонично для острого отторжения трансплантата.
Преимущества и недостатки
КТ позволяет исследовать обширные анатомические области, выявлять малейшие различия в плотности тканей, уточнять топографию органов и пространственные соотношения между ними, а также получать трехмерную реконструкцию изображения. Кроме того, следует отметить, что разрешающая способность современных компьютерных томографов очень высока и достигает 0,5—1 мм. Преимущества КТ особенно заметны при исследовании забрюшинного пространства. Информатив-
ность КТ зависит от опыта врача, проводящего исследование, гораздо в меньшей степени, чем УЗИ. Однако наилучшие результаты получают, когда при выборе методики и исследуемого объекта учитывают предварительный диагноз и все клинические данные. Недостатки КТ заключаются в неспецифичности изображения тканей, невозможности различать мягкие ткани одинаковой плотности, а также в том, что изображение во фронтальной и сагиттальной плоскостях получают в результате компьютерной реконструкции. Кроме того, при КТ часто требуется контрастирование.
Глава 6. Лучевая диагностика

|
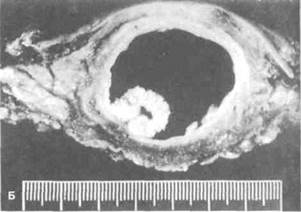
|
Рисунок 6.30. Рак мочевого пузыря с мультицентрическим ростом. А. УЗИ уретральным датчиком. Б. Макропрепарат после \ дикальной цистэктомии.
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ
Физические основы
Любые атомы с нечетным массовым числом (суммой числа протонов и нейтронов), в том числе содержащиеся во всех органах и тканях атомы водорода, ведут себя как крошечные магниты. Ядро атома водорода состоит из одного протона, имеющего собственный магнитный момент, или спин. В живом организме спины протонов ориентированы хаотично. Под действием внешнего постоянного магнитного поля (в магнитно-резонансном томографе его создает мощный магнит, смонтированный на специальной раме) спины протонов ориентируются вдоль его силовых линий. Если на эту систему воздействовать переменным магнитным полем определенной частоты, то протоны приобретут дополнительную энергию, а их спины изменят свою ориентацию. После прекращения действия переменного магнитного поля протоны возвращаются в исходное состояние, излучая электромагнитные волны (резонансное излучение). Это явление называется ядерно-магнитным резонансом и лежит в основе МРТ. Резонансное излучение улавливается специальными приборами, анализируется компьютером и представляется в виде изображения исследуемого объекта.
Получаемые при МРТ изображения отражают плотность атомов водорода в тканях, их физико-химические свойства, клеточный состав и содержание в них воды. В отличие от рентгеновского излучения, которое имеет строго определенное направление, резонансное излучение распространяется во всех направлениях. Чтобы уточнить его источник, используют специальные градиентные магнитные катушки, которые расположены внутри главного магнита.
Как магнитные диполи ведут себя не только протоны. Большой интерес для исследования представляют атомы фосфора, натрия, калия и некоторых других элементов. Однако их содержание в тканях гораздо ниже, а получаемое изображение хуже. Исследование резонанса этих и других атомов применяют при магнитно-резонансной спектроскопии, позволяющей анализировать химическое строение вещества. Исключительный интерес представляет прижизненная магнитно-резонансная спектроскопия, целью которой является исследование содержания отдельных химических веществ в живых тканях.
Клиническое применение
МРТ применяют в диагностике патологии почек, за-брюшинного пространства, мочевого пузыря, предстательной железы, яичек и полового члена (рис. 6.38—6.47). МРТ без контрастирования показана при подозрении на пороки развития почек, мочевых путей и половых органов, а также при раке почки для уточнения стадии. Исследование сосудов при МРТ не требует контрастирования, применяется для оценки состояния почечного трансплантата, выявления тромбоза почечной вены и стеноза почечной артерии.
Появление контрастного средства — гадолиния значительно расширило диагностические возможности метода. МРТ с контрастированием позволяет оценить не только структуру, но и функцию почек. Гадолиний, как и йодсодержащие рентгеноконтрастные средства, не проникает в клетки и выводится преимущественно путем клубочковой фильтрации, но в отличие от них неопасен при почечной недостаточности. Другое отличие — нелинейная зависимость между концентрацией гадолиния и интенсивностью сигнала: в низких концентрациях это вещество усиливает сигнал от тканей из-за укорочения
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.31. КТ надпочечников в норме и при патологии. А. Нормальные надпочечники (показаны стрелками) по форме напоминают перевернутую букву Y (больной 34 лет с вненадпочечниковой феохромоцитомой). Б. Двусторонняя феохромоцитома (больной 33 лет с множественной эндокринной неоплазией, в анамнезе аденома и рак паращитовидной железы, в семейном анамнезе медуллярный рак щитовидной железы). Опухоли показаны стрелками. В центре опухоли правого надпочечника имеется очаг пониженной плотности. В. Двустороннее поражение надпочечников при лимфоме (больной 53 лет с В-крупноклеточной лимфомой ЦНС обратился с жалобами на боль в животе). Увеличенные надпочечники (показаны стрелками) расположены спереди от неизмененных почек. Г. Рак правого надпочечника (больная 17 лет, при обследовании выявлены объемное образование в правой половине живота и асцит). На томограмме видны неизмененная левая почка и крупная кистозно-солидная опухоль правого надпочечника, расположенная позади печени. А — аорта, Ас — асцит, ЛП — левая почка, НПВ — нижняя полая вена, О — опухоль, П — печень.
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.32. КТ при патологии почек. А. Простая киста почки (больной 49 лет обратился к врачу по поводу боли в пояснице). Плотность кисты (помечена стрелкой) близка к плотности воды. Б. Двусторонняя киста почечной пазухи (больной 52 лет, при физикальном исследовании выявлено объемное образование в боковых отделах живота справа). Кисты отмечены стрелками. В. Гидронефроз (больная 54 лет, диагноз — рак яичников). Расширенная лоханка правой почки отмечена прямой стрелкой, скопление рентгеноконтрастного средства в расширенных почечных чашечках — изогнутой. Г. Гетеролатеральная дистопия и сращение почек (больной 14 лет, жалоб не предъявляет, объемное образование выявлено при медицинском осмотре в школе). Сращенная почка показана стрелкой.
Date: 2016-11-17; view: 602; Нарушение авторских прав