
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Рак желудка
|
|
Этиология и патогенез
В эксперименте убедительно показано влияние состояния желудочной секреции на канцерогенез. Снижение желудочной секреции путем применения специальной диеты, создание невроза, влияния на секрецию через эндокринную систему способствовали развитию рака желудка в эксперименте. Современные данные свидетельствуют о том, что нормальное функциональное состояние желудка — одно из основных условий, определяющих устойчивость слизистой оболочки к действию канцерогенных веществ. В свете современных экспериментальных данных о растормаживающем действии бласто-могенных факторов на вирусы пе исключена возможность такого же механизма развития и рака желудка. В условиях сниженной функциональной активности желудка вполне можно допустить более активное растормаживающее действие бласто-могенных факторов на вирусы, всегда находящиеся на слизистой оболочке желудка, и более легкое проникновение их в клетку. До настоящего времени остается неизвестным, что является главным и непосредственным фактором, трансформирующим эпителиальную здоровую клетку в раковую — вирус, химический канцероген или радиоактивные факторы.
Чрезвычайно важно, что развитие экспериментального рака желудка происходит на фоне гастрита или полипоза.
Патогенез. Патогенез рака желудка, т. е. механизм превращения обычных клеточных элементов слизистой оболочки желудка в опухолевые, также не вполне ясен. В основном рак не возникает внезапно на здоровой, неизмененной почве; злокачественному росту предшествует ряд изменений, которые в большей или меньшей степени могут быть названы предрако-выми.
Предраковые заболевания желудка. К предра-ковым заболеваниям желудка издавна причисляют хронический гастрит, полипоз, язву желудка, а также пернипиозную анемию, которая обычно сопровождается хроническим атрофи-ческим гастритом. К предраковым состояниям относят также атрофический гастрит, развивающийся в остающейся части желудка после его резекции.
Каждое из перечисленных состояний может существовать длительно п не всегда переходит в рак, т. е. эти состояния являются факультативными предраками, несмотря на то что полипоз и хронический гастрит относятся к необратимым процессам.
Хронический гастрит. Многочисленные наблюдения свидетельствуют о том, что рак желудка чаще всего развивается при явлениях атрофпческого гастрита. По мнению некоторых клиницистов (А. И. Савицкий, 1947; А. В. Мельников, 1954; А. И. Раков, 1961), 25—75% всех раков возникают на фоне гастрита. Другие авторы не склонны придавать хроническому гастриту столь большую роль в развитии рака, однако считают, что, как при гнперпластических, так и при атрофи-ческих гастритах, рак развивается примерно в 3 раза чаще, чем у здоровых людей.
В начале развития хронического гастрита отмечаются поверхностные изменения слизистой оболочки желудка, которые.после ряда промежуточных стадий заканчиваются атрофией. -Прогрессирующая атрофия слизистой оболочки желудка выражается постепенным исчезновением ее железистого аппарата с последующей перестройкой поверхностного эпителия по типу пплорического. Эти изменения являются проявлениями нарушения регенеративных процессов и сопровождаются атипиз-мом клеточных элементов слизистой оболочки. При сформировании атрофически-гипертрофического гастрита отмечается гиперплазия покровного и ямочного эпителия, видимая на фоне уменьшения дифференцированных клеток желез. Ю. М. Лозовский (1947) назвал эти изменения дизрегенера-торной гиперплазией.
Происходящая при хроническом гастрите перестройка слп-знстой оболочки с энтеролизацией в некоторых ее участках п очаговой пролиферацией в. других местах указывает не только на нарушение секреторной функции, но и на изменение нейротрофпческой регуляции процессов регенерации, что предрасполагает к опухолевому росту. Еще нет достоверных данных, позволяющих определять, в какой фазе хронический гастрит может переходить в рак, но наиболее вероятно, что этот процесс завершается в конечной стадии хронического гастрита — стадии «перестройки» и выраженной атрофически-гпперпластической фазы. Можно согласиться с видвинутой А. В. Мельниковым схемой развития рака на почве гастрита:
«Гипертрофический гастрит — зернистый гастрит — атрофический гастрит — аденоматозныи или полипозный гастрит — аденомы пли полипы — рак».
Эта схема показывает, что развитие рака желудка — длительный, поэтапный процесс. Однако часто встречается и другой путь развития рака на почве гастрита — без стадии полипоза,
Хронический диффузный гастрит—весьма распространенное заболевание, составляющее 50—60% всех случаев желудочной патологии. По характеру секреции выделяют гастриты с повышенной, пониженной, нормальной секрецией и кислотностью. Сочетание регенеративных гиперпластических, атрофических, фиброзных и язвенных процессов дает очень пеструю морфологическую картину гастрита, находящуюся в тесной зависимости от многочисленных экзогенных п эндогенных факторов.
Чаще встречается атрофическпй гастрит с явлениями перестройки поверхностного эпителия желез — «гастрит перестройки». Нередко наряду со сниженной кислотностью и секрецией наблюдается атрофическп-гиперпластический гастрит, когда на фоне явного истончения слизистой оболочки отмечаются участки усиленной регенерации эпителия в виде очаговых разрастаний, из которых чаще всего развивается рак жг-лудка. Предопухолевые гастриты составляют около 10% всех гастритов. Рак на фоне гастрита возникает у 9—12% больных. ему сопутствуют выраженные нарушения пищеварения, явления желудочного дискомфорта, неприятные ощущения в эпи-гастрии. Появление так называемого синдрома м а л ы х признаков заставляет расценить данное заболевание но только как бесспорно предраковое, но в ряде случаев и как
начальную форму рака. Хронический атрофический гастрит протекает, как правило, со значительным снижением кислотности и секреции желудочного сока. Рентгенологический метод позволяет выявить состояние слизистой оболочки желудка — ее рельеф. Эндоскопическая картина атрофического гастрита характеризуется бледностью и атрофией складок слизистой оболочки, резко выраженной сосудистой сетью, которая просвечивает через истонченную слизистую оболочку: нередки контактные кровотечения.
Гипертрофический гастрит дает довольно четкую эндоскопическую картину: ярко красная слизистая оболочка имеет бархатистый вид, утолщенные складки.
При хроническом диффузном гастрите прежде всего необходимы строгий режим питания, индивидуальная диета, предохранение от различных профессиональных и бытовых вредностей. Показано также.санаторио-курортное лечение. Все больные ахилическим гастритом должны находиться под диспансерным наблюдением, включающим рентгено-эндоскопические обследования. Огромное значение в диагностике имеет исследование желудочной секреции и кислотности.
При подозрении на рак желудка больной должен быть немедленно направлен в стационар для клинического обследования и лечения.
Хронический очаговый гастрит сопровождается^ как правило, поражением одного отдела желудка. Некоторые формы хронического гастрита выходной части желудка (ре-гндные антральные гастриты) часто являются почвой, на которой развивается рак. Отличить такой гастрит от инфиль-тративной формы рака довольно трудно даже при тщательном клинико-рентгенологическом обследовании. Одним из доказательств возможности превращения гастрита в рак является наблюдение над больными с болезнью Менетрие (рис. 57), или так называемым оиухолеспмулпрующим гастритом, складочным гастритом (А. В. Мельников, 1954,и ДР.).
Профилактика и лечебные мероприятия такие же, как и при диффузном гастрите. При отсутствии стойкого лечебного эффекта показана резекция желудка.
Роль врача в профилактике и лечении гастрита заключается не только в назначении медикаментозных средств, но если это возможно, и в устранении этнологических факторов, в особенности если имеют место профессиональные вредности (горячий цех, атмосфера хлопковой и металлический пыли, щелочных паров, жирных кислот, свинца). Все, что угнетает желудочную секрецию, содействует развитию гастрита и.депонированию вредных экзогенных факторов на желудочной стенке.
Язвенная болезнь желудка. Частота развития рака дз язвы желудка колеблется от 2 до 25%. Это объясняется тем, что в одних случаях авторы проводят вычисления на основе клинического течения болезни (данные терапевтов), в других — на основе гистологического исследования препаратов, удаленных оперативно, в третьих — по данным вскрытий. По материалам терапевтов, рак желудка из язвы возникает в 4,6% (П. В. Смотров)—8,5% (О. И. Гордон). Gudd и Priestley из 146 больных язвенной болезнью (леченных консервативно) наблюдали развитие рака у 14, т. е. в 9,6%.
По данным гистологического изучения резецированных желудков по поводу язвы, рак в среднем обнаруживается в 11,5%, а по данным вскрытий—в 5,5% (А. В. Мельников).
Наиболее убедительным критерием для суждения о развитии рака желудка из язвы (рис. 58) может служить лишь тщательное исследование резекционного материала при учете особенностеи клинического течения язвенной болезни и данных обследования, т. е. при контакте патоморфолога с клиницистом и рентгенологом. По данным А. С. Федореева, развитие рака из язвы при исследовании резецированных желудков по поводу рака выявлено в 10% (500 больных), а по данным резекций, проведенных по поводу язвы желудка,—в 15% (170 больных).
О возможности развития рака из язвы говорят и наблюдения за больными язвой желудка, у которых была произведена тастроэнтеростомия. Рак на месте язвы возникает в 1-—16,3%
(П. Н. Еланский, 1931; М. М. Левин, 1938; 3. Т. Сенчилло-Явербаум, 1958).
При злокачественном превращении язвы желудка отмечается изменение клинических проявлений, что выражается в исчезновении периодичности ц цикличности течения заболевания (исчезает сезонность приступов, сокращаются периоды ремиссий); боли становятся менее интенсивными и принимают постоянный характер, не зависящий от приема пищи, резко снижается аппетит, нарастает похудание; болезненность при пальпации уменьшается. Иногда наблюдается «синдром малых признаков». Злокачественное превращение каллезной язвы (рис. 59) наступает чаще всего в одном из ее краев, реже рост опухоли начинается в области дна или в глубине, под краем язвы. При рентгенологическом исследовании в таких случаях выявляются признаки озлокачествления язвы: изменение конфигурации и размеров язвенной ниши (неровность контуров, изменение вала), складки слизистой оболочки не конвергируют к нише, а обрываются; они ригидны, инфильтрированы, перистальтика в этой зоне может отсутствовать. Гастроскопия позволяет уточнить диагноз, дополнить его и получить морфологическое подтверждение (рис. 60). К прямым признакам озлокачествления язвы относится нечеткость ее краев, ограниченные мелко бугристые высыпания по окружности язвы, нависаппе опухолевидных разрастаний в просвет язвенного дефекта. Косвенными признаками считаются большие размеры язвы, наличие некротических изменений в области дна, ригидность складок слизистой оболочки, инфильтрация их вокруг язвы. Правильно выполненная биопсия из сомнительного участка подтверждает возникшее подозрение. В случае сомнения биопсия должна быть повторена.
Консервативное лечение нужно проводить с обязательным рентгенологическим и особенно гастроскопическим контролем, так как у 70—80% больных при развитии рака из язвы наблюдается кратковременное улучшение общего состояния в результате стихания гастритическпх явлений.
К профилактическим мероприятиям необходимо отнести систематическое соблюдение диеты, медикаментозное и сана-торно-курортпое лечение. Лица, страдающие язвенной болезнью желудка, должны находиться под постоянным диспансерным наблюдением. При отсутствии эффекта после консервативного лечения у больного с длительно существующей:
язвой рекомендуется резекция желудка. При каллезнои язве
хирургическое лечение обязательно.
Полипы п пол и поз желудка (см. «Доброкачественные эпителиальные опухоли желудка»).
Массовые профилактические осмотры населения. Рак желудка в далеко зашедшей стадии, как правило, не представляет значительных диагностических трудностей. Основной акцент делается на попытки выявления ранних форм злокачественного роста, дающих наиболее благоприятный прогноз при хирургическом лечении. Проблема состоит в поисках «маленького рака», когда его развитие не сопровождается клиническими проявлениями.
Введенное японским Обществом по раннему распознаванию рака. понятие «ранний рак желудка» относится к злокачественным новообразованиям, поражающим слизистую оболочку и подслизистый слой без вовлечения в процесс мышечного слоя п серозной оболочки желудка. По классификации рака желудка, рекомендуемой ВОЗ, такой объем поражения соответствует I стадии процесса.
При планировании мер профилактики рака желудка онкологи и практические врачи должны уделять внимание предупреждению и лечению предраковых заболеваний желудка. Лечение таких больных — реальный путь к снижению частоты раковых заболеваний желудка, а систематическое наблюдение, диспансеризация — залог того, что количество запущенных случаев будет неуклонно снижаться.
В последние годы наметилась тенденция к проведению профилактических осмотров групп повышенного риска, т. с. групп населения, у которых существует сравнительно большая опасность возникновения злокачественных опухолей.
В основу формирования группы повышенного риска по заболеваемости раком желудка положены представления о факультативном предраке. Такое научно-организационное поправление оказалось плодотворным, так как способствовало значительному увеличению случаев выявления начальных
стадий рака.
Происходит постоянная работа по совершенствованию принципов комплектации групп повышенного риска, а также улучшению организационно-методических основ массовых профи
лактических осмотров с использованием достижений эндоскопической и рентгенологической техники.
Патологическая анатомия. Рак желудка может развиваться в любом отделе, но наиболее часто встречается в дистальной трети..Так, по данным С. А. Холдпна (1952), основанным на анализе материалов многих хирургов, при раке желудка поражение пплорического отдела встречается у 60— 70% больных, малой кривизны у 10—15%, проксимального отдела желудка у 8—10%, передней и задней стенки у 2— 5%, большой кривизны у 1%, тотальйое поражение у 3—5%. При изучении В. В. Серовым (1970) 1067 резецированных по поподу рака желудков опухоль была обнаружена в пплорпче-ском отделе в 37,8%, по малой кривизне с переходом на переднюю п заднюю стенки— •'в 36,1%, кардпальной части—в 9%, па большой кривизне—в 2,9%, в области дна желудка— в 0,2%, тотальное поражение обнаружено в 11,8%, а муль-тицсчттрлческнн рост—в 2,2%. В. П. Нефедов (1977) на основании материалов изучения 500 случаев рака желудка выяш!:! следующую частоту локализации рака: пнлороант-ральиып рак—45,6%, малая кривизна—14%, карднальный отдел—18,6%, тело желудка, включая дно, большую кривизну. переднюю п заднюю стенки,—17,4% и тотальное поражение-4,4%.
Таким образом, большинство случаев рака желудка локализуется в дпстальных отделах, затем по частоте следует поражение малой кривизны, проксимального отдела и тела желудка п значительно реже — поражение большой кривизны, передней и задней стенок и тотальное поражение желудка.
Макроскопическая картина. Ф. П. Пожарнйскпй, основываясь на данных 500 вскрытий, различает две формы рака желудка: в виде узла и в виде инфильтрата. При этом первую форму он условно разделил на грибовидную и язвенную, а вторую — на ограниченно стенозирующую и инфильтрирующую весь желудок. Наибольшее распространение получила классификация, разработанная Borrmann (1926), на основании которой можно установить потенциальное распространенно опухолевого процесса. Автор различает четыре формы:
I—полипозпый рак, вдающийся в просвет желудка; II—изъязвленныи рак с приподнятыми краями, резко отграниченный от окружающей стенки желудка; 3—рак в виде глубокого кратера, по в отличие от предыдущего но имеющий четких границ, отличающийся по периферии резко выраженным пнфильтративпым ростом; IV — инфильтративпый рак, захватывающий значительный участок желудка, отождествляется с пластическим лпнитом. По этой классификации наиболее резко друг от друга отличаются I и IV формы, остальные имеют сходство — это рак, растущий в виде язвы с более или менее ограниченным периферическим ростом.
С. А. Холдин (1952) предложил классификацию, которая получила довольно широкое распространение в нашей стране:
А. Отграничение растущие формы рака (экзофитные): 1) полипообразные, грибовидные и капустообразные; 2) чашеподобные, или блюдцеобразные; 3) плоские бляшкообразные с поверхностным изъязвлением или без него.
Б. Инфильтративно растущие формы рака (эндофитные); 1) язвенно-инфильтративные; 2) диффузные: а) фиброзного характера, б) коллоидного характера.
В. Переходные формы (смешанные, неясные).
В. В. Серов (1970) предлагает выделить следующие анатомические формы рака желудка в зависимости от характера роста опухоли, степени прорастания желудочной стопки и выраженности вторичных изменений.
I. Раки с преимущественно экзофитным экспансивным ростом:
1) бляшковидный рак (начальный, преинвазивный, уплощенныи, поверхностный); 2) полипозпый или грибовидный рак (в том числе развившийся из полипов); 3) изъязвленный рак (злокачественные язвы); а) первично-язвенная форма рака; б) блюдцеобразный, или чашеподобный рак (paк-язвa); в) рак из хронической язвы (язва-рак).
II. Раки с преимущественно эндофитным, инфильтрирующим, ростом:
1) инфильтративнно-язвенный рак; 2) диффузный рак: а) с ограниченным поражением; б) с тотальным поражением желудка.
III. Раки с эндо-экзофитным смсшаным характером роста — переходные формы.
По мнению автора формы роста одновременно являются и фазами развития рака.
В. П. Нефедс-з (1977) в зависимости от характера рости различает:
1) раки с преимущественно экзофитным экспансивным ростом:
а) бляшковидный; б) полинозпый или грибовидный; 2) раки с преимущественно эндофитным, инфильтрирующим, ростом: а) инфильтративпо-язвенный; б) из хронической язвы (язва-рак); в) диффузный ограниченный; г) диффузный тотальный; 3) раки с экзо- и эндофитным смешанным характером роста: а) блюдцеобразный, б) неопределенный.
Ознакомление с приведенными классификациями показывает, что они все более и более усложняются, нередко од'ни и те же анатомические формы (как, например, блюдцеобразный рак) относят к различным типам опухолевого роста, выделяются переходные, смешанные, неклассифицирусмые формы, которые весьма трудно дифференцировать. Практически ни в одной из анатомических классификационных систем нет указаний на фазу развития рака в зависимости от величины и степени инвазии различных слоев желудочной стенки.
Несмотря на перечисленные недостатки, общим для всех классификаций является выделение по крайней мере двух самостоятельных, четко дифференцированных макроскопических типов: 1) ограниченно растущего, или экзофитного и
2) инфильтративно растущего, или эндофитного. В ОНЦ АМН СССР, основываясь на опыте хирургического лечения 2500 больных раком желудка, используют несколько видоизменеп-

Рис. 61. Анатомические формы рака желудка (схема).
Слои: 1—слизистая оболочка; 2—подслизистый слой; 3—мышечная оболочка;.
4—серозная оболочка; P1—Р4 (I—IV фазы соответственно).
ную и упрощенную классификацию рака желудка, соответственно которой различают три макроскопических типа опухоли.
1. Ограниченно растущие (экзофитные), которым мы назвали «выбухающий рак». 2. Инфильтративно растущие (эндофитные) формы, которые мы обозначили как плоский рак. 3. Изъязвленные формы, которые мы назвали «изъязвленный рак». Фазы развития в зависимости от степени инвазии желудочной стенки и возможности перехода различных форм по фазам представлены на схеме (рис. 61).
Ограниченно растущий рак имеет преимущественный рост в просвет желудка в виде отграниченного опухолевидного узла. Слизистая оболочка вокруг опухоли сохраняет складчатое строение.
К этому типу рака желудка относятся бляшковидный, полипозный или грибовидный.
Плоский рак растет в виде диффузного утолщения и уплотнения стенки. Границы опухоли часто трудно различимы. Складки слизистой оболочки утолщены, инфильтрированы и утрачивают свой обычный вид.
Изъязвленный рак представляется в виде изъязвленной округлой или продолговатой опухоли различной величины. Края опухоли могут иметь различную консистенцию, но иногда очень плотны. Слизистая оболочка желудка вблизи опухоли атрофичиа, складки сглажены.
Как видно из представленной схемы, начиная со II фазы возможен переход выбухающей и плоской формы рака желудка в изъязвленнную. Это в равной степени относится к III п IV фазам течения рака желудка.
Микроскопическая картина рака желудка довольно разнообразна, что зависит от степени дифференпировки желез, редакции стромы, секреции муцина и направления роста опухоли. -Все раки желудка по своему гистогенезу представляют разновидности аденокарцином из цилиндрических или кубических шлеток с различной степенью дифференцировки. Н. А. Краев-ский подчеркивает, что при заключении о морфологической структуре опухоли желудка необходимо обследовать многие участки или вернее ее значительную часть. Это связано с тем, что в одной и той же опухоли можно найти участки аденокар-циномы наряду с участками недифференцированного или солидного рака (рис. 62). В настоящее время все современные классификации рака желудка выделяют четыре основные гистологические формы:
1. Дифференцированная адспокарцпнома (папилдярная, тубулярная, ацинозно-кпстозная), которая может сопровождаться повышенным сли-зеобразованием. 2. Малодифферснцированная адспокарцинома — опухоль промежуточного строения, в которой способность к железистой диффе-ренцировке еще полностью не утрачена. Встречается часто в виде двух вариантов: трабекулярного и солидизирующего. К этой же группе следует отнести слизистый, или коллоидный рак, и его еще менее зрелый вариант — перстневидпоклеточную карциному. 3. Недифференцированный рак, полностью теряющий способность строить железистые структуры, крайне неблагоприятная форма. 4. Аденоакантома (смешанный железистый и плоскоклеточный рак), как и плоскоклеточный рак, встречающаяся крайне редко.
Распространение по желудочной стенке. Исходя из эпителия слизистой оболочки, опухоль недолго остается в самой слизистой оболочке, а захватывает все слои желудка. Распространение идет довольно равномерно по всем направлениям, но все же больше — к кардиальному отделу (особенности тока лимфы). Распространяясь вначале по внутренним лимфатическим сосудам, идущим между слизистой оболочкой и мышечным слоем, раковые клетки в дальнейшем переходят в наружную систему лимфатических сосудов, расположенных под серозной оболочкой желудка. При таком распространении выявляются тонкие беловатые тяжи или четкообразные цепочки на серозной оболочке (раковый лимфангит). Возможно образование отдельных раковых эмболов, которые называют внут-ристеночными «пылевыми» метастазами.
Местное распространение раковой опухоли происходит по типу инфильтрации, главным образом, в подслизистом слое.
В связи с этим макроскопическая и микроскопическая границы опухоли почти никогда не совпадают. При экзофитной опухоли раковые клетки определяются на расстоянии 2—3 см от макроскопически определяемой границы опухоли, при инфиль-тративной и смешанной — на 5—7 см и более, преимущественно в проксимальном направлении.
Особо важное значение имеет переход рака желудка на двенадцатиперстную кишку и пищевод. Прежняя точка зрения 'о том, что рак желудка не переходит в двенадцатиперстную 'кишку опровергнута (П. Е. Кульчинский, 1952; М. П. Горю-;нова, 1959; А. Г. Варшавский, 1961; Zinninger, Collins, 1949). -Рак желудка на двенадцатиперстную кишку распространяется наиболее часто по типу ракового лимфангита, реже — по чипу продолжающегося роста или «пылевых» метастазов в стенку кишки. Переход рака кардии на пищевод идет прямым путем, причем пищевод может быть вовлечен в процесс на расстоянии от 2 до 7 см от краев пальпируемой опухоли <Е. М. Масюкова, 1948; В. В. Петровский, 1950; Е. А. Цепь, 1960; Miller, 1962, и др.).
Эти особенности всегда необходимо учитывать при операциях прежде всего в плане предупреждения рецидивов рака желудка.
Одним из способов, позволяющих визуально контролировать истинные границы опухоли желудка, помимо срочного гистологического исследования ткани по линии операционного разреза, является метод трансиллюминации стенки желудка, предложенный М, С. Сигалом (1963).
Распространение на соседние органы. Переход опухоли на соседние органы происходит в результате прорастания всей желудочной стенки. Сопутствующий или предшествовавший воспалительный процесс, ведущий к укорочению и деформации связочного аппарата желудка, а следовательно, к сближению соседних органов, способствует этому. Симптомы, связанные с переходом процесса на соседние органы, относятся к поздним проявлениям болезни.
При распространении опухоли на тело и хвост поджелудочной железы, корень брыжейки поперечной ободочной или тонкой кишки, малый сальник отмечаются резкие боли, ирра-диирующие в спину, подреберное и межлопаточное пространства. Вовлечение в процесс париетальной брюшины сопровождается болезненностью и защитным напряжением мышц. Прорастание опухолью поперечной ободочной кишки может привести к картине толстокишечной непроходимости или образованию желудочно-ободочного свища. Распространение раковой опухоли на ворота печени или головку поджелудочной железы ведет к сдавлению желчных путей и появлению механической желтухи. Наконец, при сдавлении воротной вены или переходе процесса на брюшину присоединяется асцит.
Метастазирование. Метастазы при раке желудка встречаются часто. При вскрытии трупов больных, умерших от рака желудка, только у 15% не обнаруживаются регионарные или отдаленные метастазы. Операционные находки свидетельствуют, что у 45—55% больных, подвергшихся оперативному лечению, имеются метастазы в регионарных лимфатических узлах.
Метастазирование рака по лимфатическим путям является наиболее важным с клинической точки зрения. Оно происходит в соответствии с путями оттока из различных отделов желудка по четырем магистралям: в ретропилорический бассейн (по ходу a. gastroepiploica); по направлению к воротам печени (по ходу, a. gastrica dextra и a. hepatica), в малом сальнике (по ходу a. gastrica sinistra) и по большому сальнику в сторону ворот селезенки (А. В, Мельников, 1960; Е. А. Печат-никова, 1967). Для хирурга, оперирующего на желудке, особенно важно четкое знание особенностей регионарного лимфообращения и лимфооттока из этого органа. Наиболее удобной для практики является схема лимфооттока, предложенная А. В. Мельниковым. Механизм метастазирования и частота вовлечения определенных регионарных барьеров зависят от анатомического строения лимфатической системы желудка и нммунобиологических особенностей больного. Различают три основные типа строения лимфатической системы: магистральный, рассыпной и смешанный. При магистральном строении метастазпрованпе идет по более ограниченному руслу к строго определенным лимфатическим узлам. При ветвистом и смешанном строении пути метастазирования менее определенны и более разнообразны. В связи с блокадой ближайших узлов наблюдается ретроградное Метастазирование. Вследствие воспалительного процесса образуются спайки между желудком и соседними органами, способствующие образованию новых путей лимфооттока, а, следовательно', и метастазирования. В разных отделах желудка лимфооток имеет некоторые особенности и раковые опухоли, развивающиеся в разных отделах желудка, имеют также особенности метастазирования.
Согласно схеме А. В. Мельникова, в желудке можно определить четыре основных бассейна лимфооттока (рис. 63).
Первый бассейн собирает лимфу от пилороантрального отдела желудка, прилежащего к большой кривизне. Первым этапом метастазирования являются лимфатические узлы, расположенные в толще желу-дочпо-ободочнокишечной связки по большой кривизне, близко к привратнику. Второй этап — лимфатические узлы, расположенные по нижнему краю головки поджелудочной железы и за привратником. Третьим этапом метастазирования следует считать лимфатические узлы, расположенные в толще брыжейки тонкой кишки и четвертым — забргошшшые па-раортальные узлы. Во время радикальной операции возможно удаление лимфатических узлов только I и II этапов. Узлы III и IV этапов практически удалить невозможно и при их поражении радикальная операция невыполнима.
Второй бассейн собирает лимфу от части пилороантральвого отдела, прилежащего к малой кривизне и отчасти от тела желудка. Рет-ропилорические лимфатические узлы являются первым этапом метаста-зирования. Второй этап метастазирования — лимфатические узлы в малом сальнике, в дистальной части малой кривизны, в области привратника и двенадцатиперстной кишки и сразу же за привратником. Третий этап — лимфатические узлы, расположенные в толще печеночно-двенад-цатиперстной связки, удалить их во время операции чрезвычайно трудно, а чаще всего невозможно. Четвертым этапом метастазирования следует считать лимфатические узлы в воротах печени. Во время радикальной операции можно удалить лимфатические узлы, относящиеся к I и II этапам метастазирования, что и выполняется при дистальной субтотальной резекции желудка.
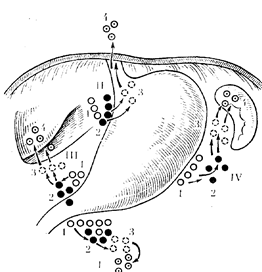 Рис. 63. Четыре коллектора лимфатических узлов, в которых развиваются метастазы при, раке желудка.
Рис. 63. Четыре коллектора лимфатических узлов, в которых развиваются метастазы при, раке желудка.
Третий бассейн. Является самым большим и основным руслом лимфооттока. Он наиболее богато снабжен крупными лимфатическими сосудами и узлами. Самый мощный отводящий сосуд располагается на малой кривизне, в толще желудочно-поджелудочной связки, по ходу левых желудочных артерии и вены. Этот бассейн собирает лимфу от тел» желудка и малой кривизны, прилегающих отделов передней и заднеи-стенок желудка, кардии, медиальной части свода и абдоминального отдела пищевода. Первый этап метастазирования — лимфатические узлы, расположенные в виде цепочки по ходу малой кривизны в клетчатке-малого сальника. Верхние узлы этой цепочки называются паракардиаль-ными; при раке кардии они поражаются в первую очередь. Лимфатические узлы по ходу левых желудочных сосудов в толще желудочно-поджелудочной связки являются вторым этапом метастазирования. Третий этап — лимфатические узлы по верхнему краю поджелудочной железы. и в области ее хвоста. Четвертый этап — лимфатические узлы в параэзо-фагеальной клетчатке выше и ниже диафрагмы. Необходимо отметить. большие возможности удаления лимфатических узлов при проксималь-ной резекции или гастрэктомии, выполняемых трансторакальпым доступом, при этом доступе возможно удалить параэзофагеальные лимфатиче-ческие узлы.
Четвертый бассейн— резервуар для оттока лимфы от вертикальной части большой кривизны желудка, прилегающих передней в
задней стенок и значительной части свода желудка. Лимфатические узлы, расположенные в желудочно-ободочнокишечной связке, являются дтервым этапом метастазирования. Второй этап — лимфатические узлы по ходу коротких желудочных артерий, третий — в воротах селезенки и четвертым этапом метастазирования А. В. Мельников считал поражение селезенки. Однако, как справедливо заметил С. А. Холдин, для высоких опухолей большой кривизны и свода желудка первый 'и второй этапы целесообразно объединить в один — первый. Не следует считать поражение селезенки четвертым этапом метастазпрования, так как при этом происходит поражение паренхимных, а не лпмфа-тпческих узлов.
Необходимо обратить внимание на особенности метастазирования рака проксималыюго отдела желудка с локализацией по большой кривизне и в своде желудка. Они заключаются в следующем: лимфоотток от дна желудка и селезенки осуществляется через лимфатические узлы у ворот селезенки и хвоста поджелудочной железы. Эти узлы следует
•считать вторым этапом метастазирования. Следующим этапом будут лимфатические узлы, расположенные ортоградно по ходу селезеночной артерии в направлении к чревной. Четвертым этапом следует признать параэзофагеальные и парааортальпые лимфатические узлы.
Изложенная схема лимфооттока не исключает метастазов в самые различные регионарные лимфатические узлы. Поэтому во время операции хирург обязан обследовать все возможные пути метастазирования и только после этого решать вопрос об объеме вмешательства. Распределение метастазов при всех локализациях рака желудка указывает па необходимость удаления малой кривизны, так как наибольшее число метастазов встречается в лимфатических узлах, расположенных по ходу ее и в толще желудочно-поджелудочной связки. Независимо от стадии опухолевого процесса обязательным является удаление желудочпо-поджелудочной связки с расположенными в ней лимфатическими узлами.
Таким образом, онкологическая операция на желудке по поводу рака в отличие от операции по поводу язвы желудка характеризуется не только большим объемом вмешательства на самом органе — желудке, но главным образом широтой удаления регионарных лимфатических узлов единым блоком с желудком. При любом виде радикального вмешательства по поводу рака желудка обязательно удаление регпонарных лимфатических узлов не только ближайшего бассейна, но и основного, третьего бассейна оттока, содержащего наиболее мощные узлы и магистральные лимфатические сосуды.
Отдаленные метастазы при раке желудка возникают лимфо-генно или гематогенно, а также путем имплантации. Метастазы в отдаленных лимфатических узлах могут развиваться как по обычному току лимфы, так и в ретроградном направлении. По току лимфы чаще других поражаются забрюшинные (па-рааортальные) и медиастинальные лимфатические узлы. Типичным для рака желудка является поражение лимфатических узлов в левой надключичной области (метастаз Вирхова) по току лимфы через грудной лимфатический проток. В далеко зашедшей стадии заболевания можно обнаружить метастазы рака в подмышечных, паховых и других отдаленных лимфатических узлах (В. В. Серов, 1970).
Ретроградный ток лимфы возникает в случае блокады и закупорки отводящих лимфатических путей метастазами. Классическим примером таких метастазов при раке желудка являются метастазы в яичниках (метастазы Крукенберга). Некоторые авторы (Ф. И. Пожарийский, 1931) объясняют возникновение этих метастазов имплантационным путем. Другим примером ретроградных метастазов являются метастазы в пупок, куда раковые клетки проникают по лимфатическим сосудам круглой связки.
Имплантапионные метастазы возникают или при контактном переносе опухолевых клеток, когда опухоль прорастает желудочную стенку, или при свободном перемещении опухолевых клеток по брюшной полости. В результате возникают множественные имплантационные метастазы по брюшине в виде мелкобугристых высыпаний — карциноматоз брюшины. Чаще всего эти свободные опухолевые клетки оседают на поверхности большого сальника или опускаются в малый таз, где образуют метастатические узлы в прямокишечно-пузырной (у мужчин) или прямокишечно-влагалищной (у женщин) складках (метастаз Шницлера).
Метастазирование рака желудка во внутренние органы и ткани идет главным образом по кровеносной системе (система воротной вены). Однако не исключается отдаленное метаста-зирование и лимфогематогенным путем, так как, помимо прямого впадения грудного лимфатического протока в венозное русло, существует тесная связь между венозной системой и главным лимфатическим коллектором в области поясничных позвонков и других местах (В. X. Фраучи). Из паренхиматозных органов наиболее часто метастазами поражается печень (около 30%); далее следуют поджелудочная железа, легкие,, кости, кожа, подкожная клетчатка.
Клиника. Клиническая картина рака желудка разнообразна и зависит от анатомической формы опухоли, ее локализации, темпа роста и метастазирования.
Описание симптоматики начальной формы развивающегося рака желудка — весьма трудная задача. Даже в выраженной фазе рака желудка нет закономерности проявления симптомов, которые обычно так ярко выступают у большинства больных язвенной болезнью. В каждом случае рака желудка имеется своеобразная «собственная» клиническая картина, в которой некоторые симптомы выступают более ярко, другие отсутствуют, либо выражены слабо. Иногда рак желудка протекает столь бессимптомно, что первым объективным его проявлением может оказаться метастаз Вирхова, случайно обнаруженный больным, или метастаз в пупок.
Все же рак желудка в большом числе случаев дает ряд симптомов, улавливаемых врачом при опросе, осмотре и пальпации живота. При настороженном и внимательном отношении к анамнезу и объективным данным диагноз рака желудка, заподозренный врачом при первичном обращении больного, нередко подтверждается в дальнейшем после дополнительного
обследования.
Ранние симптомы. Рак желудка в ранней стадии отличается большим разнообразием и пестротой проявлений. Это объясняется тем, что у большинства больных в анамнезе имеется длительно существующее хроническое желудочное заболевание. В зависимости от фона, на котором развивается рак желудка, принято различать три клинических типа заболевания: 1) рак, развившийся в здоровом желудке, без симптомов предшествующего заболевания; 2) рак, развившийся на фоне язвенной болезни желудка; 3) рак, развившийся на фоне гастрита и полппоза.
В ранней стадии рак желудка не имеет типичных признаков. К выявлению ранних признаков рака желудка А. И. Савицкий подходит с особой, оригинальной точки зрения. Он рекомендует противопоставлять «малую» клинику общеизвестной клинике рака желудка, характерной для развитой стадии и столь ярко описанной во многих руководствах. А. И. Савицкий подчеркивает, что в клинической картине развивающегося рака желудка необходимо искать ые отдельные подозрительные симптомы, а определенный симптомо-комплекс, обусловленный не грубыми анатомическими изменениями пораженного органа, а скорее всего нарушениями обменного порядка. Этот симптомокомплекс получил название «синдром малых признаков» и при раке желудка заключается в следующем: а) изменение самочувствия больного, выражающееся в появлении беспричинной слабости, снижении трудоспособности, быстрой утомляемости; б) немотивированно стойкое понижение аппетита, иногда полная потеря аппетита, вплоть до отвращения к пище; в) явления желудочного дискомфорта: потеря физиологического чувства удовлетворения от принятой пищи, ощущение переполнения желудка, распи-рание его газами, чувство тяжести, иногда болезненность в подложечной области, изредка тошнота, рвота; г) беспричинно прогрессирующее исхудание, замечаемое больными или окружающими, сопровождающееся бледностью покровов и другими признаками анемизапии, не объяснимыми нежелудочными расстройствами; д) психическая депрессия: потеря радости жизни, интереса к труду и окружающему, апатия, отчужденность.
Синдром малых признаков не содержит каких-либо необычных новых симптомов и сам по себе не решает проблему ранней диагностики рака желудка. Принципиально новой являет-
ся тактика врача, который должен при обосновании диагноза' ранних форм рака желудка отказаться от поисков симптомов. «большой» клиники этого заболевания. По данным А. И. Савицкого, синдром малых признаков при раке желудка выражен больше, чем в 80% случаев.
Следует подчеркнуть, что описанный симптомокомплекс может выявиться либо на фоне полного здоровья, либо на фоне' предшествовавшего длительного желудочного заболевания:
(гастрит, полипоз, язвенная болезнь), когда выделить черты, характеризующие начало нового заболевания, значительно труднее, как для больного, так и для врача.
Необходимо отметить, что существует так называемый бес-симптомный рак желудка — рак, который проявляется только. в далеко зашедшей стадии заболевания. Такие «немые» формы рака встречаются в 2—3% случаев.
Поздние симптомы. При локализации рака в антральном отделе желудка характерно нарушение проходимости' привратника. Вначале это проявляется чувством полноты,. иногда отрыжкой, изредка рвотой, съеденной только что пищей или желчью. С ростом опухоли эти симптомы усиливаются, приобретая характер стойкой задержки эвакуации в результате сужения выходного отдела желудка. Желудок расширяется, появляется усиленная перистальтика. После завтрака больной обычно испытывает небольшое чувство тяжести.. После обеда эта тяжесть увеличивается, так как не вся съеденная пища эвакуируется из желудка. К концу дня появляется рвота пищей, съеденной не только в течение дня, но п накануне. Эта рвота имеет постоянный характер, повторяясь ежедневно. Обильная рвота приносит облегчение. Больной резко худеет, организм обезвоживается, кожа становится сухой, теряет эластичность и после собирания в складку долго' не разглаживается.
Сужение привратника может достичь крайнеи степени, когда полностью прекращается поступление пищи в двенадцатиперстную кишку. Рвотные массы приобретают зловонный запах, появляется отрыжка тухлым. Желудок растягивается.. При поколачивании пальцами по передней брюшной стенке' выслушивается шум плеска.
Рак кардии длительное время ничем не проявляется. Однако по мере сужения входа в желудок и перехода процесса на пищевод появляются специфические симптомы дисфагии — задержка пищи при переходе ее из пищевода в желудок. Больные отмечают эту задержку во время еды. Вначале она проходит при покашливании или запивании водой, в дальнейшем' приобретает стойкий характер. Сужение может достичь резких степеней, вплоть до непроходимости жидкой пищи. Помимо затруднения глотания, появляется чувство давления и болей в грудной полости, зависящее от расширения пищевода над опухолью п застоя в нем пищи. Отмечается усиленное слюнотечение, срыгивание пищей и икота вследствие рефлекторного сокращения диафрагмы (раздражение ветвей диафрагмального нерва). Больные быстро худеют и истощаются.
Рак тела желудка (передняя и задняя стенки, большая кривизна) в отличие от рака входного и выходного отделов желудка сравнительно долго протекает без местных симптомов и относится к так называемым «немым» формам. Здесь на первое место выступают нарушения общего порядка: слабость, похудание, анемпзацпя, снижение аппетита, депрессия.
Явления стеноза пли дисфагип, а также выраженные болевые ощущения появляются при значительном распространении процесса, когда опухоль переходит на антральный или кардпальный отдел п на смежные органы.
Также длительно бессимптомно может протекать рак дна желудка, клинические проявления которого начинаются при переходе на диафрагму и плевру. Больные начинают жаловаться на боли типа стенокардитических, что в ряде случаев приводит к запоздалому или неправильному диагнозу.
Однократные пли повторные желудочные кровотечения особенно характерны для рака малой кривизны желудка, где проходят крупные ветви левой желудочной артерии. Кровавая рвота — нередко один из важных признаков подобных опухолей.
Как уже говорилось выше, клиническое проявление болезни зависит не только от локализации опухоли, но и от формы ее роста.
Экзофитные опухоли проявляются в основном кровопотерей, утомляемостью, снижением массы тела, аппетита, при этом местные симптомы выражены мало. Экзофитные опухоли также характеризуются лихорадочным состоянием, обусловленным распадом и пнфильтрированием опухолевых узлов, вдающихся в просвет желудка.
Язвенно-инфильтративные формы рака желудка, локализующиеся чаще в выходном отделе и по малой кривизне, наоборот, проявляются в первую очередь симптомами местного поражения — болями в области желудка, желудочным дискомфортом, рвотой пли дисфагией..
Боль при раке желудка возникает вскоре после еды н локализуется в подложечной области. Она нередко продолжается длительно, иногда вгсь день, может усиливаться при движе-'дпях. Приблизительно у половины больных боль отсутствует.
Боли при начальных формах рака желудка в отличие от язвенной болезни нерезкие, средней интенсивности. При раке желудка боли не имеют закономерности, не стихают после яриема пищи. При этом нет «голодных» и сезонных болей.
•Эти боли напоминают боли при гастрите с секреторной недостаточностью. Однако при гастрите они нестойкие и сравнительно легко поддаются терапевтическому лечению.
Боль ири раке желудка зависит от воспалительных явлений как в самой опухоли, так и в окружающей ее слизистой оболочке. Это подтверждают данные изучения операционных препаратов. Так, при скиррозных, эндофитно растущих раках,. когда опухоль не изъязвлена и мало воспалена, больные чаще-всего не жалуются на боль и у них отсутствует дискомфорт.
При далеко зашедших формах рака желудка боли могут иметь интенсивный характер. Наиболее резкие, опоясывающие-боли отмечаются при прорастании опухоли в поджелудочную железу. Боли, протекающие по типу болен, обусловленных частичной кишечной непроходимостью, зависят от прорастания брыжейки поперечной ободочной кишки или обширного мета-стазирования в брыжейку тонкой кишки.
Потеря аппетита. Жалобам на беспричинное снижение или потерю аппетита следует придавать первенствующее значение. Состоянию аппетита в диагностике рака желудка В. П. Образцов придавал большое значение,
Потеря аппетита в сочетании с беспричинной слабостью и похуданием являются симптомами, которые должны насторожить врача.
Нарушение аппетита при раке желудка наиболее часто наблюдается при экзофитных опухолях, которые рано инфицируются в связи с изъязвлением или распадом. Выраженная ахлоргидрия создает благоприятные условия для развития обильной бактериальной флоры.
При эндофитном раке желудка потери аппетита может не-быть, или же она выражена значительно слабее. Это отчасти можно объяснить зиянием привратника, обеспечивающим быструю эвакуацию пищевых масс. То же можно сказать и про-блюдцеобразную или смешанную форму рака желудка, при которой изъязвление нерезко выражено или нет полной ахлоргидрии.
Похудание при раке желудка обычно наблюдается при стенозирующих опухолях кардии или привратника.
Нередко похудание является первым признаком заболевания при ненарушенной функции желудка. При раке желудка похудание проявляется особенно резко у больных, длительно страдавших хроническим гастритом с секреторной недостаточностью, которому сопутствуют ухудшение переваривания,, ускоренное опорожнение желудка, ослабление бактерицидных свойств желудочного сока. Эти нарушения способствуют вовлечению в процесс других огранов пищеварения и в первую очередь кишечника и печени. Развитие на этом фоне рака желудка усугубляет указанные нарушения и ведет к быстрому похуданию, нередко до 15 кг за 3—5 мес.
При раке желудка, развившемся без улавливаемого клинически гастритического фона, похудание прогрессирует медленно и не представляется столь значительным. Похудание при раке желудка, особенно начальном, не следует всецело приписывать основному процессу. Ведь обычно больные прп появлении ощущений со стороны желудка и особенно при снижении аппетита ограничивают себя в еде задолго до обращения к врачу, придумывая собственную, нередко малокалорийную диету. Наступающий при этом пищевой дефицит, так же как и недостаточное питание при потере аппетита на почве канце-рофобии, не улучшает состояния и, в частности, не стабилизирует массу тела больного.
Классификация по стадиям. Группировка онкологических заболеваний по стадиям имеет большое значение с точки зрения выбора рационального лечения и учета отдаленных результатов. Установить стадию заболевания при опухолях внутренних органов па основании данных клинического обследования невозможно. При раке желудка это может быть выполнено во время операции и на основании данных гистологического исследования препарата. Без этих условий может быть определена лишь IV стадия рака желудка, например при установлении метастазов в легкие или при обнаружении метастазов Вирхова, Шнитцлера, Крукенберга, метастаза в пупок и других признаках диссеминации опухолевого процесса.
В клиническом течении рака желудка выделяют четыре стадии (классификация рака желудка, утвержденная Министерством здравоохранения СССР в 1956 г.):
Стадия I—небольшая, четко отграниченная опухоль, локализованная в толще слизистой оболочки и подслизистого слоя желудка: ре-
гионарных метастазов нет.
Стадия II—опухоль, врастающая в мышечные слои желудка, но не проросшая серозного покрова и не спаянная с соседними органами, желудок сохраняет подвижность; в ближайших региопарных зонах одиночные подвижные метастазы.
Стадия III—значительных размеров опухоль, выходящая за пределы стенки желудка, спаивающаяся и врастающая в соседние органы и резко ограничивающая подвижность желудка; такая же опухоль или меньших размеров с множественными региопарными метастазами.
Стадия IV — опухоль любых размеров и любого характера при наличии отдаленных метастазов.
Вопрос о раке желудка обсуждался 2—3 июля 1965 г. в Париже на заседании Международного противоракового союза и ВОЗ, Международного противоракового комитета по клинической классификации рака и прикладной статистике. Основным принципом классификации остается определение степени распространения опухолевого процесса с обозначением по системе TNM (классификация Международного противоракового союза).
При этой классификации весь желудок разделяется на 3 анатомических отдела: 1) проксняальный (верхняя часть); 2) тело желудка (средняя часть); 3) антральный (дистальная треть).
Опухоль следует относить к отделу, в котором располагается большая ее часть.
Классификация)ie предполагает стадийности, она использует TNM со следующими значениями:
Date: 2015-10-19; view: 1237; Нарушение авторских прав