
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Признаки поражения различных участков корково-мышечного пути
|
|
Повреждение прецентральной извилины коры большого мозга проявляется центральными параличами или парезами, которые чаще бывают ограниченными, с преобладанием поражения нижней или верхней конечности, или лица (монопарезы). При раздражении участка прецентральной извилины в соответствующих мышечных группах возникают локальные приступы корковой двигательной (джексоновской) эпилепсии.
Поражение лучистого венца может быть причиной возникновения центрального гемипареза иногда в сочетании с гемигипестезией на противоположной половине тела. Так как волокна в лучистом венце проходят не компактно, а веерообразно, то все они поврежденными быть не могут. Двигательные и чувствительные расстройства в таком случае в различных участках противоположной половины тела проявляются неравномерно. Возникают гемипарез и гемигипестезия, но с преимущественным поражением верхней или нижней конечности, лица.
При поражении внутренней капсулы возникает центральная гемиплегия (или гемипарез), а также парез мимических мышц и мышц языка по центральному типу с противоположной стороны. Во внутренней капсуле волокна пирамидного пути проходят компактно, поэтому степень патологических нарушений в верхней, нижней конечностях, в мышцах лица и языка будет почти одинаковая. Это приводит к формированию позы Вернике-Манна и гемипаретической спастической походки (см. рис. 29). Капсулярная гемиплегия нередко сочетается с гемигипестезией, иногда с гомонимной гемиа-нопсией (выпадением половин полей зрения).
Поражение волокон пирамидных путей в мозговом стволе приводит к появлению на противоположной стороне центрального гемипареза (геми-плегии). Обычно при этом также поражаются ядра или волокна черепных нервов, расположенные в области патологического процесса. Поэтому на стороне патологии возникает периферический парез мышц, иннервируемых соответствующим черепным нервом, а с противоположной стороны вследствие поражения пирамидных путей наблюдается центральная гемиплегия (или гемипарез). Такие синдромы характерны для поражения ножки мозга, моста и продолговатого мозга и называются альтернирующими (перекрестными). Подробнее о них будет описано в разделе 6.
Поражение бокового корково-спинномозгового пути в боковом канатике спинного мозга приводит к возникновению на стороне очага центрального паралича мышц ниже уровня поражения. При этом развивается паралич мышц, имеющих одностороннюю корковую иннервацию. При локализации процесса в грудном отделе спинного мозга на стороне поражения наблюдается паралич нижней конечности, в верхнем шейном - центральный паралич нижней и верхней конечностей.
Поперечное поражение спинного мозга в грудном отделе приводит к возникновению нижней центральной параплегии, в верхнем шейном (С1-С4 сегменты) - спастической тетраплегии с параличом диафрагмы. Если поперечник спинного мозга поврежден на уровне шейного утолщения (С5-Т1 сегменты), возникает периферический паралич верхних конечностей (поражены передние рога в этих сегментах) и центральный паралич нижних конечностей (поражены пирамидные пути). Двигательные нарушения в таких случаях будут сопровождаться расстройствами всех видов чувствительности по проводниковому типу ниже уровня поражения и нарушением функции тазовых органов по центральному типу.
При поперечном повреждении поясничного утолщения спинного мозга (L1-S2 сегменты) возникают периферический паралич нижних конечностей в сочетании с чувствительными нарушениями в нижних конечностях и в промежности, а также нарушение функции тазовых органов. В результате поражения конуса спинного мозга (S3-S5 сегменты) параличи отсутствуют, чувствительность нарушается в области промежности, возникают расстройства функций тазовых органов периферического типа (обычно истинное недержание мочи).
Изолированное повреждение мотонейронов передних рогов спинного мозга и двигательных ядер черепных нервов (особенно при остром полиомиелите), приводит к периферическому параличу мышц, иннервируемых данными сегментами. При раздражении патологическим процессом тел периферических мотонейронов в соответствующих мышцах наблюдаются фибриллярные подергивания (характерно для бокового амиотрофического склероза). Повреждение передних корешков спинного мозга также вызывает развитие периферических парезов или параличей мышц, иннервируемых ими. Раздражение патологическим процессом передних корешков может проявляться подергиваниями отдельных пучков мышечных волокон, носящих название фасцикуллярных подергиваний. Поражение нервных сплетений вызывает двигательные расстройства периферического типа, боль, расстройства чувствительности, иногда трофические нарушения в зоне иннервации пораженного сплетения или его части. При поражении периферического нерва возникает периферический паралич мышц, иннервируемых этим нервом, в сочетании с расстройствами чувствительности в зоне его иннервации. Двустороннее симметричное поражение периферических нервов в дистальных отделах конечностей приводит к возникновению полиневритического синдрома, который проявляется дистальным вялым парезом конечностей, нарушением всех видов чувствительности по полиневритическому типу и нередко вегетативно-трофическими расстройствами на кистях и стопах.
Поражение половины поперечника спинного мозга носит название синдрома Броун-Секара и состоит из проводниковых (поражение канатиков) и сегментарных (патология рогов спинного мозга) нарушений. Половина поперечника спинного мозга содержит белое вещество (боковой, задний и передний канатики) и серое вещество (передний, задний и боковой рога). Поэтому симптоматика поражения состоит из признаков повреждения этих структур и будет несколько отличаться в зависимости от уровня поражения спинного мозга. Однако всегда на стороне поражения возникают центральный паралич мышц из-за повреждения пирамидного пути в боковом канатике и проводниковое нарушение мышечно-суставного и вибрационного чувства вследствие поражения волокон глубокой чувствительности в заднем канатике спинного мозга. Поверхностная чувствительность нарушается с противоположной стороны по проводниковому типу из-за повреждения спинномозгово-таламического пути, содержащего волокна, уже осуществившие перекрест в передней белой спайке.
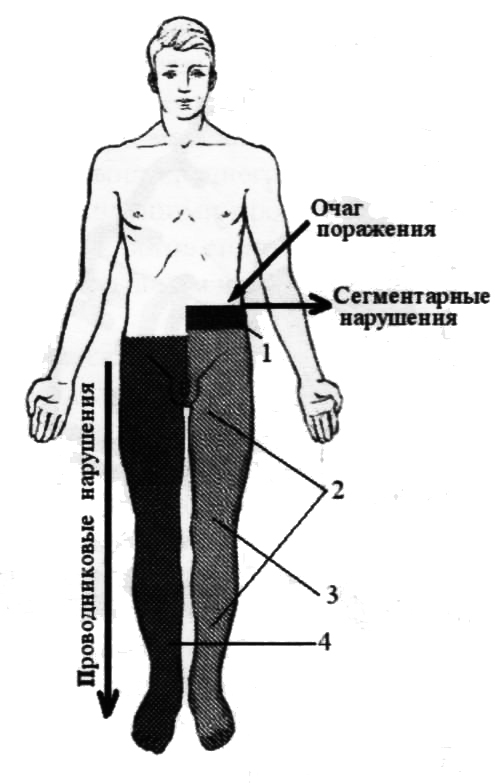
Синдром Броун-Секара:
1 - сегментарное нарушение болевой и температурной чувствительности; 2 - центральный паралич мышц нижней конечности; 3 - проводниковая батианестезия нижней конечности; 4 - проводниковое нарушение болевой и температурной чувствительности.
Поражение половины поперечника спинного мозга на уровне шейного утолщения (сегменты С5-Т1) на стороне поражения проявляется периферическим парезом верхней конечности вследствие повреждения мотонейронов переднего рога, а также центральным парезом нижней конечности из-за патологии пирамидного пути в боковом канатике. В этих конечностях нарушается также глубокая чувствительность, как результат повреждения заднего канатика, и возникает сенситивная атаксия. Поражение спинномозгово-таламического пути в боковом канатике приводит к нарушению поверхностных видов чувствительности по проводниковому типу с противоположной стороны. При этом верхняя граница чувствительных расстройств располагается на два сегмента ниже от уровня поражения. В паретичной верхней конечности на стороне поражения также наблюдается сегментарная диссоциированная анестезия болевой и температурной чувствительности, обусловленная патологией заднего рога. Повреждение симпатического цилиоспинального центра в боковом роге (сегменты С8-Т1) вызывает возникновение на стороне поражения синдрома Бернара-Горнера (частичный птоз верхнего века, миоз и энофтальм).
Экстрапирамидная система и синдромы ее поражения
ознательное сокращение мышц обеспечивает пирамидная система. Однако, выполняя то или иное произвольное движение, человек не задумывается над тем, какие мышцы необходимо сократить в данный момент. Обычные движения, осуществляемые благодаря согласованному действию многих мышц, выполняются автоматически, незаметно для внимания, а изменение одних мышечных сокращений другими непроизвольно. Наиболее совершенными являются автоматизированные движения. Они энергетически скупые, оптимальные по объему, времени, затратам энергии. Последовательность, продолжительность мышечных сокращений, совершенство движений обеспечивает экстрапирамидная система, которая по сравнению с пирамидной системой, является более древним в филогенетическом отношении моторно-тоническим аппаратом. Экстрапирамидная система создает предпосылки для выполнения двигательных реакций, фон, на котором осуществляются быстрые, точные, дифференцированные движения, готовит мышцы к действию, обеспечивает соответствующее распределение тонуса между различными группами мышц. Экстрапирамидная система принимает непосредственное участие в формировании определенной позы человека, двигательных проявлений эмоций, создает индивидуальное выражение человеческих движений. Она обеспечивает выполнение автоматизированных, заученных двигательных стереотипных актов, а также, безусловно-рефлекторных защитных движений.

Схема экстрапирамидной системы:
1 - кора большого мозга; 2 - хвостатое ядро; 3 - скорлупа; 4 - бледный шар; 5 - таламус; 6 - боковое преддверное ядро; 7 - ретикулярная формация; 8 - крыша среднего мозга; 9 - ядро Даркшевича (медиального продольного пучка); 10 - черное вещество; 11 - красное ядро; 12 - субталамическое ядро (Luysi); 13 - нисходящие стволово-спинномозговые пути.
К экстрапирамидной системе относятся многочисленные клеточные структуры, расположенные в головном и спинном мозге, а также их афферентные и эфферентные пути.
В экстрапирамидной системе можно выделить четыре уровня:
· корковые образования - премоторные зоны полушарий головного мозга;
· подкорковые (базальные) ядра: хвостатое ядро и чечевицеобразное ядро, состоящее из скорлупы, медиального и латерального бледного шара;
· основные стволовые структуры: черное вещество, красные ядра, сетчатое образование, субталамическое ядро, ядро медиального продольного пучка (Даркшевича), вестибулярные ядра, крыша среднего мозга;
· спинальный уровень представлен нисходящими проводящими путями, заканчивающимися около клеток передних рогов спинного мозга. Далее экстрапирамидные влияния направляются к мышцам через систему альфа-и гамма-мотонейронов.
В эволюционном плане по морфологическим и функциональным особенностям экстрапирамидную систему разделяют на две части - неостри-арную и паллеостриарную (или паллидонигральную). К неостриарной системе (неостриатум) относятся корковые структуры, хвостатое ядро и скорлупа. Паллеостриарную систему составляют латеральный и медиальный бледный шар, черное вещество, субталамическое ядро, ядро медиального продольного пучка, вестибулярные ядра, крыша среднего мозга и некоторые другие структуры. Неостриарную и паллеостриарную системы, функционирующих согласованно и уравновешивающих друг друга, условно объединяют в стриопаллидарную систему. Неостриарная система является более молодой, чем паллеостриарная, как в филогенетическом, так и в онтогенетическом отношении. Ее считают высшим подкорковым регуляторно-координационным центром организации движений, могучим тормозным регулятором моторной системы. Она тормозит паллеостриарную систему, которая активирует двигательную функцию.
Базальные ядра являются основными структурами экстрапирамидной системы. Они имеют большое количество связей с другими отделами нервной системы, обеспечивающими включение экстрапирамидных аппаратов в систему произвольных движений. Афферентные волокна несут информацию от таламуса, мозжечка, сетчатого образования. К неостриарной системе поступают афферентные связи от многих отделов коры большого мозга, особенно от двигательных зон лобной доли. Нисходящие импульсы от экстрапирамидной системы через структуры среднего и продолговатого мозга (красные ядра, вестибулярные ядра, сетчатое образование, пластинку четверохолмия, двигательные ядра черепных нервов) поступают на сегментарные аппараты, координируя тонус и двигательную активность мышц.
Функции экстрапирамидной системы осуществляются благодаря наличию в ее структурах нейротрансмиттеров. В черном веществе содержатся нейроны, вырабатывающие дофамин, который здесь формируется в гранулы. Дофамин по допаминергическому нигростриарному пути поступает в хвостатое ядро, где высвобождается в синаптических аппаратах. Дофамин тормозит функцию хвостатого ядра, блокируя выработку стриарными холи-нергическими нейронами медиатора возбуждения ацетилхолина. Таким образом, дофамин уменьшает тормозное влияние хвостатого ядра на моторику. Дофамин поступает и в лимбические структуры, гипоталамус, лобную долю головного мозга, обеспечивая контроль за настроением, поведением, началом двигательных актов. Уменьшение его содержания в этих структурах приводит к усилению тормозных влияний хвостатого ядра на двигательную активность с возникновением гипо- или акинезии, эмоциональных расстройств. Кроме того, в хвостатом ядре вырабатывается тормозной медиатор гамма-аминомасляная кислота (ГАМК), которая по гамкергическо-му стрионигральному пути передается в черное вещество и контролирует синтез дофамина. В структурах экстрапирамидной системы есть и другие нейротрансмиттеры - норадреналин, серотонин, глутаминовая кислота, нейропептиды. Функция всех медиаторных систем в норме сбалансирована, между ними существует равновесие. При его нарушении возникают различные патологические клинические синдромы.
Поражение черного вещества и дегенерация нигростриарного пути приводят к уменьшению синтеза и количества дофамина, что клинически проявляется картиной гипертонически-гипокинетического синдрома, или паркинсонизма. Такое название синдром получил от имени английского врача Джеймса Паркинсона (J. Parkinson, 1755-1824), который в 1817 г. описал наследственную болезнь с ригидностью мышц, акинезией и тремором, в дальнейшем получившую название болезни Паркинсона. Подобная симптоматика возникает также после черепно-мозговой травмы, отравления угарным газом, марганцем, после перенесенного летаргического энцефалита и по другим причинам. В таких случаях ее называют паркинсонизмом, указывая этиологию (токсический, постэнцефалитический, посттравматический и др.). При развитии паркинсонизма уменьшается действие дофамина на хвостатое ядро, которое в результате нарастания холинергической активности растормаживается и усиливает свое тормозное влияние на моторную деятельность. Возникают гипокинезия, ригидность мышц и статическое дрожание (тремор). Гипокинезия или акинезия (бедность движений) проявляются совокупностью симптомов - гипомимией, редким миганием, монотонностью речи (брадила-лия), микрографией, исчезновением содружественных движений, особенно в руках во время ходьбы (ахейрокинез), снижением общей двигательной активности, инициативы движения, нарушением процесса включения в движение. В таких случаях больные во время движений будто замирают, не могут сразу начать ходьбу, топчутся на месте. При ходьбе не могут сразу остановиться. Походка замедленная, мелкими шагами, шаркающая, со склонностью к ускорению. Во время ходьбы вперед больной не может внезапно остановиться, туловище как будто опережает нижние конечности, нарушается равновесие и больной может упасть. Такое явление носит название пропульсии. Так же больной не может внезапно остановиться во время ходьбы назад (ретропуль-сия) или в сторону (латеропульсия).
Ригидность мышц, возникающая при паркинсонизме, характеризуется повышением мышечного тонуса равномерно во всех группах мышц, по типу воскообразной или пластической ригидности. При проведении пассивных движений в конечностях иногда наблюдается своеобразная прерывистость, ступенчатость растягивания мышц, получившая название симптома "зубчатого колеса". Общая скованность, повышение мышечного тонуса обусловливают характерную позу больного: голова наклонена вперед, туловище согнуто, руки согнуты в локтевых суставах (поза просителя).

Акинетико-ригидный синдром (синдром паркинсонизма)
Дрожание имеет мелкоритмичный характер, с частотой 4-5 колебаний в 1 с, возникает в покое, усиливается при волнении, уменьшается или исчезает во время сна и произвольных движений. Сначала дрожание появляется в кисти одной руки (типа "счета монет" или "скатывания пилюль", "флексия-экстензия" пальцев). При прогрессировании болезни оно распространяется по гемитипу, охватывает голову (типа "да-да") или приобретает генерализованный характер. Часто возникают вегетативные нарушения в виде повышенного слюноотделения, сальности кожи, избыточной потливости, задержки опорожнения кишечника. У большинства больных с паркинсонизмом наблюдаются нарушение психики по типу безынициативности, вялости, характерная своеобразная вязкость, назойливость, склонность к повторению одних и тех же вопросов, депрессия, на поздних стадиях болезни может возникать деменция (слабоумие).
Иногда у больных с паркинсонизмом отмечаются парадоксальные кине-зии, когда они временно благодаря непродолжительному снижению мышечного тонуса могут быстро выполнять произвольные движения (танцевать, кататься на коньках и т. д.). Такой феномен, еще не нашедший окончательного объяснения, может наблюдаться после пробуждения, во время стрессовых ситуаций. Для больных с паркинсонизмом характерно возникновение так называемой фиксационной ригидности, которая приводит к усилению тонических постуральных рефлексов (рефлексов положения). Суть их заключается в том, что нарушается возвращение к исходной позиции части тела после выполненного движения. Так, в результате повышения пластического тонуса в мышцах шеи и проксимальных отделах верхних конечностей, поднятая врачом голова больного, лежащего на спине, будто застывает в таком положении, а потом медленно опускается (симптом «воздушной подушки»). Пассивно согнутая в коленном суставе нога больного, лежащего на животе, остается в таком положении и после прекращения раздражения, и медленно опускается. После резкого пассивного тыльного сгибания стопы, она некоторое время сохраняет это положение.
Для выявления скрытой экстрапирамидной мышечной гипертонии используют пробу Нойка-Ганева. При проверке мышечного тонуса в верхней конечности путем пассивных движений в локтевом суставе предлагают больному поднять ногу. Одновременное поднятие нижней конечности приводит к повышению тонуса в мышцах руки.
Коррекция медиаторных сдвигов при паркинсонизме проводится с использованием антихолинергических препаратов (циклодол, паркопан, амизил) и средств, стимулирующих дофаминергическую передачу (L-Dopa, си-немет, наком, мадопар, парлодел, юмекс, мидантан, симетрел и др.).
Симптомокомплекс поражения неостриарной системы и ее связей приводит к чрезмерному "облегчению" движений, вследствие чего возникает гиперкинетически-гипотонический синдром. Основными ^проявлениями этого синдрома являются эктрапирамидные гиперкинезы - разнообразные непроизвольные, насильственные движения, диффузные или в определенном участке тела, которые сочетаются с гипотонией или атонией мышц.
Разновидностями экстрапирамидных гиперкинезов являются хорея, атетоз, торсионная дистония, гемибаллизм, миоклония, тик. Хорея характеризуется полиморфными, быстрыми, неритмичными, беспорядочными насильственными движениями в различных группах мышц, которые усиливаются при волнении и исчезают во сне. Подергивание мышц лица приводит к появлению гримас, конечностей - к жестикуляции. Возникает нарушение походки (больной будто танцует), речи, письма. Пациент не может удержать высунутый язык из-за гиперкинезов языка, иногда его прикусывает, особенно при одновременном плотном закрывании глаз. При значительной мышечной гипотонии (chorea mollis) не вызываются рефлексы, возникают псевдопарезы. Если мышечный тонус в конечностях снижен незначительно, сухожильные рефлексы сохраняются. Можно наблюдать симптом Гордона-2. При вызывании коленного рефлекса из-за тонического напряжения четырехглавой мышцы бедра разогнутая голень на какой-то миг будто застывает в разогнутом положении, а также может выполнять несколько маятникообразных, постепенно затухающих движений (симптом маятника). Хореические гиперкинезы наблюдаются при хорее Гентингтона, малой хорее (хорея Сиденгама), хорее беременных.
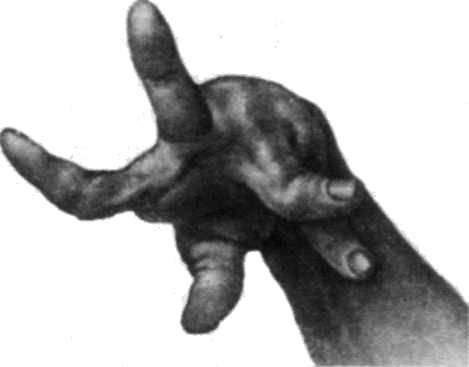
Атетоз возникает в результате тонической судороги в мышцах и харак-теризуется насильственными медлен-ными, червеобразными движениями в дистальных отделах конечностей с тенденцией к их переразгибанию, а также в мышцах лица, языка. Типичный атетоз пальцев рук, когда каждый палец осуществляет медленные вычурные движения самостоятельно, независимо от других. Атетоз в мышцах лица приводит к появлению разнообразных гримас, в языке - к неразборчивой речи. Атетоз возникает вследствие перенесенной в прена-тальном периоде нейроинфекции, при асфиксии плода или несоответствии резус-фактора матери и плода.
Date: 2015-07-02; view: 1030; Нарушение авторских прав