
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Произвольные движения и их патология
|
|
ктивные движения человека, которые формируются в процессе жизненного опыта и постоянно контролируются всей деятельностью мозга, называют произвольными, или сознательными. Двигательный акт является сложным рефлексом, который осуществляется при участии различных уровней нервной системы. Контролирующая роль в формировании движений принадлежит, главным образом, афферентным сигналам. Прежде чем возникнет запланированное движение, сенсорные системы коры большого мозга по чувствительным проводящим путям получают информацию об исходном состоянии суставно-мышечного аппарата, о готовности его к выполнению движения. Афферентные импульсы от проприорецепторов постоянно сообщают в кору о необходимости осуществления того или иного произвольного движения, о ходе его выполнения, производят своевременную коррекцию силы, продолжительности, последовательности мышечных сокращений, информируют о целесообразности прекращения движения или о его завершении. Чувствительная и двигательная зоны коры образуют единую сенсо-моторную систему, которая регулирует работу нижерасположенных нервных центров и осуществляет регуляцию двигательной активности человека. Действие проприоцептивного анализатора дополняется функционированием вестибулярного, зрительного, слухового анализаторов. Большую роль в создании точных, координированных движений играют многочисленные образования экстрапирамидной системы, мозжечок, промежуточный мозг.
Двигательные центры коры большого мозга расположены преимущественно впереди центральной борозды, т.е. в лобной доле мозга. Это прецентральная извилина, околоцентральная (парацентральная) долька и близлежащие участки лобной доли. В передних отделах лобных долей полушарий мозга (третичное проекционное поле) происходит интеграция всех информационных сигналов, формируется модель двигательного акта. Произвольные движения осуществляются также при участии премоторной области (вторичное проекционное двигательное поле). Реализация плана движения непосредственно осуществляется прецентральной извилиной и парацентральной долькой коры. Здесь в пятом слое коры большого мозга расположены гигантские пирамидные двигательные нервные клетки, описанные в 1874 г. киевским нейрогистологом В.А. Бсцом. Аксоны клеток Беца образуют пирамидный путь, который вместе с двигательными волокнами периферической нервной системы и мышечным аппаратом обеспечивают выполнение произвольного движения.
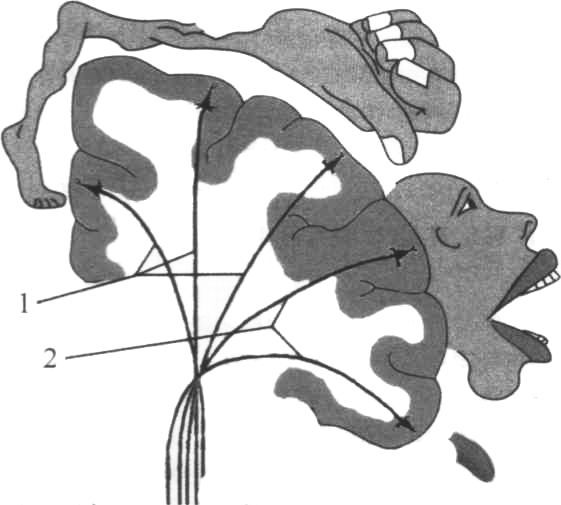
Соматотопическое представительство в двигательной зоне коры большого мозга:
1 - корково-спинномозговой путь; 2 - корково-ядерный путь.
Раздражение тел мотонейронов в прецентральной извилине приводит к появлению клони-ческих или тонических судорог, называемых джексоновской эпилепсией в честь английского ученого Д. Джексона (Jackson John Hughlings, 1835-1911), который их описал. Типичным для эпилепсии джексоновского типа является начало судорог из ограниченной группы мышц при ясном сознании больного. Иногда такие судороги генерализуются и переходят в общий судорожный приступ, при котором больной теряет сознание. Раздражение отдельных участков прецентральной извилины вызывает фокальные судороги в соответствующих группах мышц с противоположной стороны, поскольку каждый из отделов этой извилины связан с определенным участком тела (соматотопическое представительство двигательных функций). В парацентральной дольке и в верхней четверти прецентральной извилины находятся центры для иннервации мышц нижней конечности (сверху - стопы, ниже голени и бедра). В средних двух четвертях извилины располагаются центры для иннервации мышц верхней конечности (сверху плеча, предплечья, внизу кисти), в нижней четверти извилины проектируются мышцы лица, глотки, гортани, языка. Проекция мышц головы (включая мышцы глаза) локализуется в заднем отделе средней лобной извилины, а мышц туловища - в заднем отделе верхней лобной извилины. Площадь каждого из двигательных участков в коре зависит не от массы мышц, а от сложности и точности функций, которые они выполняют. Наибольшее представительство в коре имеют мышцы, выполняющие наиболее сложные дифференцированные движения мышцы кисти, пальцев рук, губ, языка.
Для осуществления произвольного движения импульсы, возникшие в коре большого мозга, должны дойти до соответствующих мышц и вызвать сокращение их мышечных волокон. Это обеспечивается с помощью общего двигательного пути, который неврологи назвали корково-мышечным. Этот путь состоит из двух нейронов - центрального и периферического Центральные нейроны • это тела пирамидных клеток (Беца) с их аксонами, периферические - тела и аксоны клеток передних рогов спинного мозга, двигательные ядра и волокна черепных нервов. По аксонам пирамидных клеток импульсы от коры большого мозга идут двумя путями: к мотонейронам передних рогов спинного мозга и к двигательным ядрам черепных нервов, образуя пирамидный путь. Поэтому пирамидный путь состоит из двух пучков нервных волокон - корково-спинномозгового пути (tractus corticospinalis), идущего от коры к спинному мозгу, и корково-ядерного пути (tractus corti-conuclearis), направляющегося от коры к двигательным ядрам черепных нервов. Пирамидные пути располагаются под корой в виде лучистого венца, а дальше, постепенно сближаясь друг с другом, проходят между подкорковыми ядрами, образуя колено и передние две трети задней ножки внутренней капсулы (см. рис. 5). Далее волокна пирамидного пути идут через основание ножек мозга, варолиева моста и продолговатого мозга, на передней поверхности которого они образуют два заметных валика - пирамиды. На границе продолговатого мозга со спинным корково-спинномозговые волокна частично перекрещиваются. Большая, перекрещенная, часть волокон переходит в боковые канатики спинного мозга, образуя боковой перекрещенный корково-спинномозговой путь (tractus corticospinalis lateralis seu tractus pi-ramidalis lateralis), меньшая, неперекрещенная, часть переходит в передние канатики спинного мозга, формируя передний неперекрещенный корково-спинномозговой путь (tractus corticospinalis anterior seu tractus piramidalis anterior). Пучки волокон корково-спинномозгового пути, постепенно истончаясь, заканчиваются на альфа-мотонейронах передних рогов спинного мозга всех сегментов, которым они передают двигательные импульсы (рис. 26). Волокна переднего корково-спинномозгового пути переходят на противоположную сторону на уровне сегментов спинного мозга в составе передней белой спайки. Предполагают, что в шейных и грудных сегментах спинного мозга некоторые из этих волокон соединяются с клетками переднего рога своей стороны, благодаря чему мышцы шеи и туловища получают корковую иннервацию с обеих сторон. Аксоны периферических мотонейронов передних рогов сначала выходят в составе передних корешков спинного мозга, далее - в составе нервных сплетений и периферических нервов направляются к скелетным мышцам.
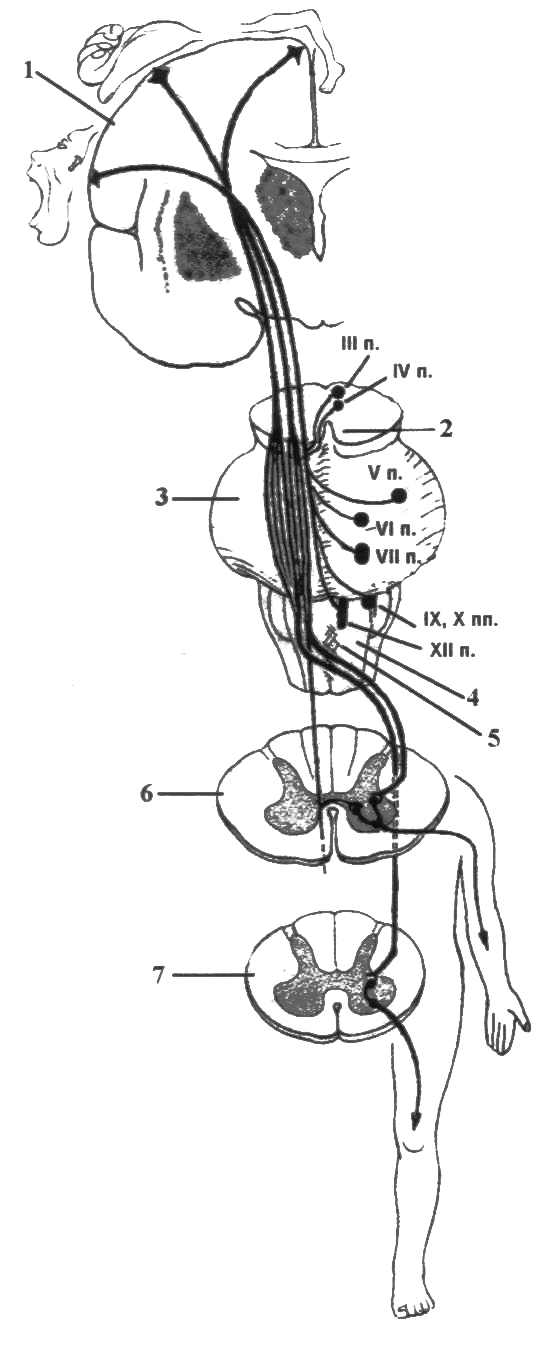
Схема хода корково-спинномозгового и корково-ядерного путей:
1 - прецентральная извилина; 2 - ножка мозга; 3 - мост; 4 - продолговатый мозг; 5 - перекрест пирамид; 6 - шейное утолщение спинного мозга; 7 - поясничное утолщение спинного мозга
Волокна корково-ядерного пути, заканчивающиеся на двигательных ядрах черепных нервов мозгового ствола, передают импульсы на моторные клетки этих ядер. Аксоны этих клеток образуют двигательные волокна черепных нервов, иннервирующие соответствующие мышцы. Волокна корково-ядерного пути также осуществляют частичный перекрест над ядрами черепных нервов (см. рис. 26). Только волокна, идущие к нижней части ядра лицевого нерва и к ядру подъязычного нерва, осуществляют полный надъядерный перекрест. Благодаря неполному перекресту пирамидного пути обеспечивается двусторонняя корковая иннервация мышц. Но она не во всех группах мышц представлена одинаково. Более всего она выражена в мышцах, иннервируемых черепными нервами, в мышцах шеи, туловища, промежности, и менее всего - в мимических мышцах нижней части лица, мышцах языка и конечностей. Поэтому эти мышцы получают преимущественно одностороннюю корковую двигательную иннервацию из противоположного полушария головного мозга. Поэтому при одностороннем поражении пирамидного пути исчезают движения с противоположной стороны именно в мышцах конечностей, языка и нижней половины лица. Тогда как функция большинства мышц, иннервируемых черепными нервами, мышц шеи, туловища и промежности при этом не нарушается.
Таким образом, первые нейроны общего двигательного пути осуществляют связь двигательной области коры с сегментарными аппаратами спинного мозга и мозгового ствола. Весь комплекс нейронов, с помощью которых осуществляется эта связь, называется пирамидной системой. Функции пирамидной системы: принимает участие в выполнении произвольных движений, посылая импульсы от коры большого мозга к стволовым и спинальным сегментарным аппаратам; регулирует функции сегментарных аппаратов - активизирует большие альфа-мотонейроны передних рогов спинного мозга и тормозит деятельность рефлекторных дуг, ограничивает распространение импульсов местного возбуждения по нейронам спинного мозга; тормозит рефлекторные автоматизмы подкоркового, стволового и спинального уровней.
Если двигательный корково-мышечный путь поражается на любом уровне, соответствующие мышцы не получают иннервацию от коры, произвольные движения в этих мышцах становятся невозможными, мышцы перестают сокращаться, возникает их паралич (плегия). При частичном повреждении двигательного пути наблюдается парез - неполная потеря произвольных движений, ограничение их объема, обусловленное нарушением иннервации мышц. Поскольку клетки Беца с их длинными аксонами, образующими пирамидный путь, носят название центральных нейронов, то паралич или парез мышц, возникающий при их повреждении, называется центральным. Мотонейроны передних рогов спинного мозга и двигательных ядер черепных нервов с их аксонами называются периферическими нейронами, поэтому паралич, возникающий при их поражении, называют периферическим. Таким образом, вид паралича определяется названием пораженного нейрона.
Для выявления пареза или паралича и определения их вида тщательно исследуют двигательную функцию больного. Во время осмотра обращают внимание на положение больного (активное, пассивное, вынужденное), наличие искривлений и деформаций позвоночника, грудной клетки, конечностей, которые могут быть следствием поражения мышц, обнаруживают мелкие мышечные подергивания (фибриллярные сокращения отдельных мышечных волокон), определяют наличие мышечных атрофии (уменьшение объема мышц). Нарушение движений может возникнуть не только при нарушении иннервации мышц. Патология костно-суставного аппарата, рубцовые изменения в мышцах, значительные нарушения проприоцептивной чувствительности, боль также могут ограничивать или делать невозможными движения. Поэтому необходимо исключить эту патологию. Для выявления парезов или параличей у пациента определяют возможность и объем активных и пассивных движений в различных суставах, силу мышц, их тонус, проверяют рефлексы. Активные движения пациент проводит сам, выполняя указания врача. Проверяют активные движения мышц глаз, лица, глотки, языка, шеи, жевательных мышц, а также объем активных движений во всех суставах конечностей. Для выявления легкого пареза используют верхнюю и нижнюю пробы Барре. Больной с закрытыми глазами поднимает вытянутые вперед руки. При слабости руки, она отстает при подъеме вверх и постепенно опускается вниз. Больному, лежащему на спине, предлагают поднять ноги. Паретич-ная конечность отстает от здоровой или опускается.

слева: Выявление пареза верхней конечности при верхней пробе Барре
справа: Выявление пареза нижней конечности при нижней пробе Барре
Пассивные движения выполняет врач в различных суставах больного, который максимально расслабил мышцы, не помогает и не оказывает сопротивление движениям. Исследование пассивных движений в конечностях проводят для выявления изменений в суставах, которые могут ограничивать движения, а также для определения мышечного тонуса. Состояние мышечного тонуса определяется также ощупыванием мышц, находящихся в покое и полностью расслабленных. При атонии или гипотонии мышцы на ощупь дряблые, при пассивных движениях экскурсии в суставах очень свободные, даже чрезмерные, не ощущается мышечное сопротивление. При наличии гипертонии мышцы напряжены, твердые, пассивные движения в конечностях встречают значительное сопротивление, для преодоления которого необходимо определенное усилие. Поражение пирамидного пути приводит к повышению мышечного тонуса по спастическому типу, или по типу складного ножа -сопротивление, которое оказывают мышцы пассивным движениям, в начале движения большое, а в дальнейшем уменьшается. При патологии экстрапирамидной системы мышечный тонус повышается по пластическому типу (см. подраздел «Экстрапирамидная система и синдромы ее поражения»).
Проверяют силу мышц, т.е. выявляют степень их слабости. Сила определяется способностью больного активно оказывать сопротивление пассивным движениям, проводимым врачом, в том или ином суставе. В кистях силу мышц можно исследовать также с помощью динамометра. Мышечную силу в конечностях оценивают по пятибалльной системе. Сила мышц достаточная - 5 баллов, легкое снижение силы - 4 балла, умеренное снижение мышечной силы при полном объеме движений - 3 балла, значительное снижение силы и уменьшение объема движений 2 балла, едва заметные движения - 1 балл, отсутствие активных движений - 0 баллов.
Исследование рефлексов позволяет определить характер пареза или паралича, а также установить уровень поражения нервной системы.
Паралич (парез) одной конечности носит название моноплегии (монопареза), обеих конечностей с одной стороны гемиплегии (геми-пареза), симметричных конечностей - верхней или нижней параплегии (парапареза), четырех конечностей - тетраплегии (тетрапареза). Центральный и периферический парезы или параличи клинически существенно отличаются друг от друга.
Особенности центрального паралича (пареза):
1. Поражение центральных нейронов охватывает целые пучки волокон пирамидного пути. Поэтому обычно возникает центральный паралич не отдельных мышц, а целых их групп.
2. Центральный паралич (парез) называется спастическим, так как сопровождается повышением мышечного тонуса. При повреждении центральных нейронов снимается контроль пирамидной системы над тонической деятельностью сегментарного аппарата, над функцией спинальных рефлекторных дуг. Преимущественно мышечный тонус повышается в разгибателях (экстензорах) нижней конечности и сгибателях (флексорах) верхней конечности. Это приводит к возникновению характерной позы Вернике - Манна (особенно при поражении внутренней капсулы). При ней парализованная верхняя конечность приведена к туловищу, пронирована и согнута в локтевом суставе, кисть и пальцы также согнуты, а нижняя конечность разогнута в тазобедренном и коленном суставах, как будто вытянута и «удлиненная». Во время походки больной этой ногой описывает полукруг, чтобы не задевать пол носком разогнутой ноги (рис. 29).
3. Повышаются сухожильные и периостальные рефлексы. Это объясняется растормаживанием деятельности рефлекторных дуг на уровне сегментарного аппарата. При этом в результате значительной сухожильной гиперрефлексии появляется клонус надколенника, стопы, кисти.
4. Снижаются брюшные, подошвенные рефлексы, появление которых связано с формированием пирамидных путей.
5. Появляются патологические рефлексы: наличие стопных сгибатель-ных или разгибательных патологических знаков свидетельствует о поражении корково-спинномозговых волокон, а выявление рефлексов орального автоматизма - о двустороннем поражении корково-ядерных путей.
6. В результате растормаживания сегментарно-рефлекторного аппарата усиливаются спинальные автоматизмы (защитные движения), появляются патологические синкинезии.
7. Центральный паралич мышц нередко сопровождают расстройства мочеиспускания и дефекации. Центры этих функций расположены в сером веществе спинного мозга - в боковых рогах S2-S4 сегментов. Сознательный контроль над мочеиспусканием обеспечивается благодаря связям этих центров с корой полушарий большого мозга. Корковая иннервация тазовых органов осуществляется волокнами пирамидных путей. Их двустороннее поражение сопровождается расстройствами тазовых функций. Возникает периодическое недержание мочи (периодическое рефлекторное опорожнение мочевого пузыря при растяжении его мочой без сознательного контроля), иногда задержка мочи, императивные позывы к мочеиспусканию.
Особенности периферического паралича (пареза):
1. Поражение периферического нейрона на любом его участке приводит не только к перерыву общего двигательного корково-мышечного пути, но и ведет к разрыву сегментарной рефлекторной дуги в ее эфферентном звене. Поэтому при наличии периферического паралича становятся невозможными как произвольные, так и рефлекторные движения. Выявляется отсутствие или снижение рефлексов, замыкающихся на уровне поражения.
2. Наблюдается мышечная атония или гипотония, так как вследствие разрыва спинальной рефлекторной дуги мышечные волокна не получают тонических импульсов, поэтому периферический паралич получил название вялого.
3. Через 2-3 нед после начала повреждения периферических нейронов в соответствующих мышцах развивается атрофия, так как к ним в результате разрыва рефлекторной дуги не поступают трофические влияния.
4..Три характерных признака периферического паралича - арефлексия, атония и атрофия мышц могут дополняться другими симптомами. При хронических прогрессирующих процессах в передних рогах спинного мозга или в двигательных ядрах черепных нервов происходит раздражение тел периферических мотонейронов и в мышцах, которые они иннервируют, наблюдаются фибриллярные подергивания.
5. Распространение периферического паралича большей частью ограничено, так как поражаются преимущественно отдельные участки передних рогов, отдельные передние корешки или периферические нервы.
6. Периферический паралич характеризуется возникновением реакции перерождения или дегенерации, которая проявляется изменениями реакций на электрический ток пораженных нервов и иннервируемых ими мышц.
Периферические параличи возникают при поражении передних рогов спинного мозга, двигательных ядер черепных нервов и их корешков, передних корешков спинного мозга, шейного, плечевого, поясничного и крестцового сплетений, а также периферических нервов.
Date: 2015-07-02; view: 1474; Нарушение авторских прав