
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Результаты общего анализа крови 4 page
|
|
Глава 6. Лучевая диагностика

|
|

|
|
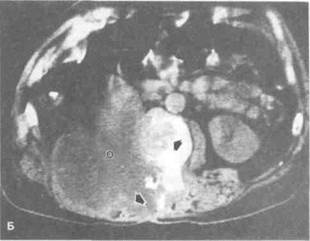
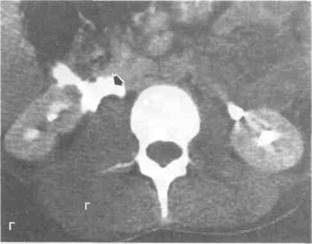
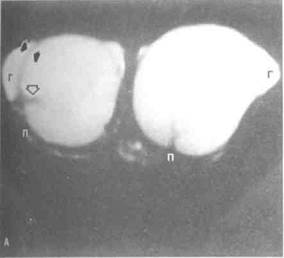
Рисунок 6.33. КТ при патологии почек. А. Рак левой почки (больной 61 года, в анамнезе нефрэктомия справа по поводу рака почки). Опухоль левой почки (показана стрелкой) с некрозом в центре. Аорта обызвествлена вследствие атеросклероза. Б. Рецидив рака почки (больной 51 года, в анамнезе нефрэктомия справа по поводу рака почки). Крупная рецидивная опухоль врастает в мягкие ткани поясничной области и разрушает тела позвонков (отмечено стрелками). В. Множественные ангиомиолипомы почки (больная 35 лет с ангиомиолипомами обеих почек). В левой почке множественные объемные образования (показаны стрелками), по плотности соответствующие жировой ткани. Г. Разрыв лоханки правой почки (больной 22 лет с ножевым ранением). Стрелкой показаны затеки рентгеноконтрастного средства. Тень большой поясничной мышцы увеличена из-за гематомы. Г — гематома, О — опухоль, П — печень.
Глава 6. Лучевая диагностика

|
|
|

|
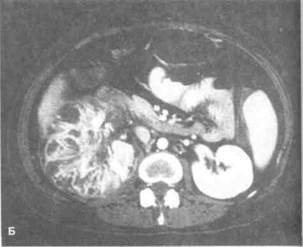
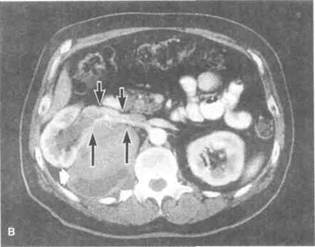
Рисунок 6.34. Спиральная КТ при патологии почек. А. Тяжелый острый пиелонефрит (больная 42 лет). В паренхиме верхнего полюса правой почки видны скопления жидкости, разделенные остатками почечной паренхимы (КТ с контрастированием). Нижняя полая вена смещена вперед увеличенными лимфоузлами пониженной плотности (отмечены стрелками). Б. То же, что на рис. А. Визуализируются выраженная деструкция паренхимы средней части правой почки и множественные скопления жидкости. В. Рак правой почки. Срез на уровне средней части правой почки. Видна крупная опухоль, оттесняющая почку латерально. Почечная артерия (показана длинными стрелками) и почечная вена (показана короткими стрелками) лежат на передней поверхности опухоли. Почечная вена проходима. Г. То же, что на рис. В. На срезе через нижний полюс видно, что опухоль исходит из почки. Почечная паренхима (показана короткими стрелками) и контрастированная чашечно-лоханочная система (показана длинными стрелками) оттеснены опухолью.
Глава 6. Лучевая диагностика

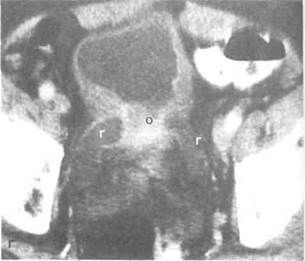
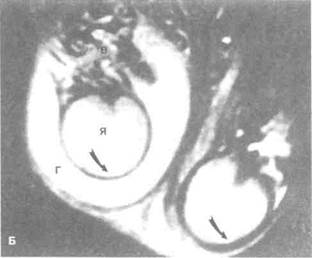
Рисунок 6.35. КТ-ангиография при раке почки (уточнение стадии). Видно объемное образование диаметром 5 см, не выходящее за пределы коркового вещества правой почки. Почечные лоханка, артерия (показана белой стрелкой) и вена (показана черной стрелкой) не изменены. А — аорта, Л — почечная лоханка, НПВ — нижняя полая вена, О — опухоль, П — печень.
времени релаксации Т1, а в высоких — ослабляет из-за укорочения времени релаксации Т2. МРТ с контрастированием позволяет выявить обструкцию мочевых путей при сомнительных результатах других исследований, дает ценную информацию при опухолях почки. Как уже отмечалось выше, магнитно-резонансная ангиография не
требует контрастирования. Однако применение гадолиния бывает полезно при подозрении на стеноз почечной артерии и обследовании перед взятием почки для трансплантации (рис. 6.43).
При патологии мочевого пузыря МРТ применяют в основном для уточнения стадии опухоли, а также для дифференциальной диагностики гипертрофии стенки и эндофитной опухоли. Четкое изображение разнородных тканей в разных плоскостях делает МРТ очень ценным исследованием при болезнях предстательной железы, в частности пороках развития и опухолях. При патологии яичек МРТ показана при неинформативности других исследований, в первую очередь УЗ И, при подозрении на крипторхизм, травму, эпидидимоорхит или опухоль.
Последовательность «градиентное эхо» позволяет выявить даже небольшое количество жировой ткани, что используется в дифференциальной диагностике опухолей надпочечников (рис. 6.47). Жировую ткань содержат только миелолипома и аденома надпочечников, поэтому ее выявление в объемном образовании однозначно свидетельствует о его доброкачественной природе.
При магнитно-резонансной урографии получают изображения, похожие на экскреторные урограммы, однако контрастные средства при этом не используются. Это исследование информативно при подозрении на гидронефроз и особенно полезно, если рентгенокон-трастные средства противопоказаны (при почечной недостаточности или непереносимости). Сейчас изучается информативность магнитно-резонансной урографии при опухолях почечной лоханки, мочеточника и мочевого пузыря.
|
|
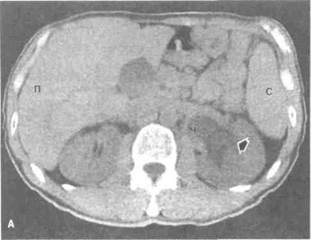
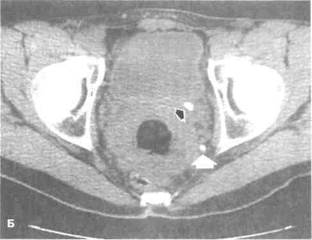
Рисунок 6.36. Спиральная КТ без контрастирования при патологии почек (больной 42 лет обратился к врачу с жалобами на боль в пояснице). А. Левая почка больше правой, чашечно-лоханочная система левой почки расширена, в средней части левой почки имеется камень (показан стрелкой). Б. На срезе через дно мочевого пузыря виден камень диаметром 8 мм (показан маленькой стрелкой) в устье левого мочеточника. Большой стрелкой показан флеболит диаметром 5 мм. П — печень, С — селезенка, Ч — чашечно-лоханочная система.
Глава 6. Лучевая диагностика
|

|
|
|
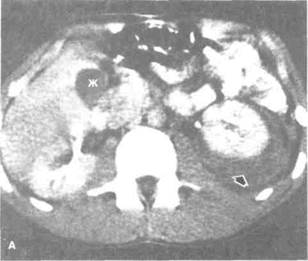
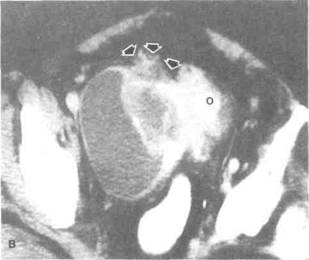
Рисунок 6.37. КТ забрюшинного пространства и таза. А. Гематома в околопочечной клетчатке (больной 16 лет с острым гломеру-лонефритом, после биопсии левой почки появились субфебрильная температура и боль в пояснице слева). Гематома (показана стрелкой) смещает левую почку вперед. Б. Метастазы семиномы в поясничные лимфоузлы (больной 46 лет). Конгломерат лимфоузлов оттесняет почки латерально, а кишечные петли — вперед. Стрелкой отмечена деструкция тела позвонка. В. Рак мочевого пузыря. Отмечается врастание в дивертикул мочевого пузыря и околопузырную клетчатку (показано стрелками). Г. Рак мочевого пузыря, осложненный двусторонним гидроуретером. Г — гидроуретер, Ж — желчный пузырь, О — опухоль.
Глава 6. Лучевая диагностика 109

|
|
|
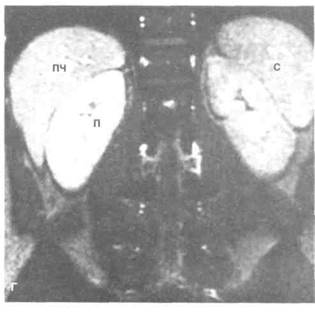
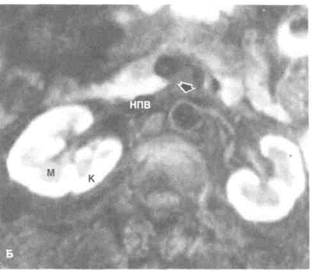
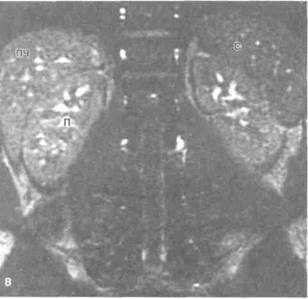
Рисунок 6.38. МРТ почек в норме. А. Т1 -взвешенное изображение с последовательностью «спиновое эхо». Хорошо дифференцируются корковое и мозговое вещество почки. Сигнал от коркового вещества интенсивнее. Визуализируются левая почечная (отмечена стрелкой) и нижняя полая вена. Б. Т1-взвешенное изображение с последовательностью «спиновое эхо» с подавлением сигнала от жировой ткани. Четче видна граница между корковым и мозговым веществом. В. МРТ с последовательностью «градиентное эхо» без контрастирования (на фоне задержки дыхания). Г. То же, что на рис. В, после введения гадолиния. Сигнал от обеих почек одинаков. Усиление сигнала также от печени и селезенки. К — корковое вещество, М — мозговое вещество, НПВ — нижняя полая вена, П — почка, ПЧ — печень, С — селезенка.
| Глава 6. Лучевая диагностика |
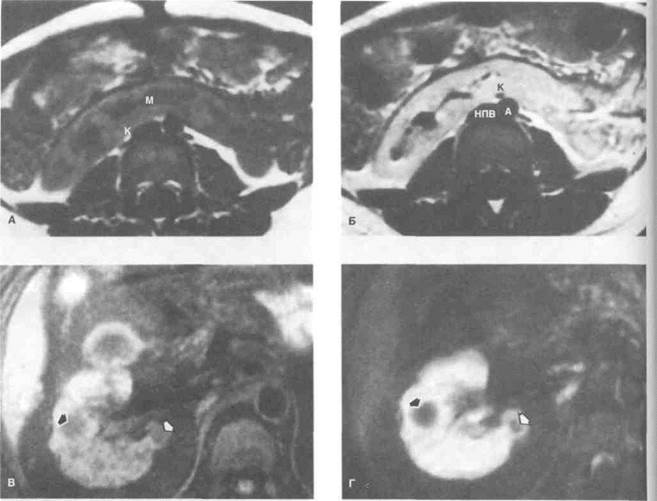
Рисунок 6.39. МРТ при патологии почек. А. Подковообразная почка (Т1-взвешенное изображение без контрастирования). Б. То же, что на рис. А, после введения гадолиния. Отмечается однородное усиление сигнала от коркового вещества. Спереди от аорты и нижней полой вены расположена функционирующая почечная паренхима. В. Кисты почки (Т1-взвешенное изображение с подавлением сигнала от жировой ткани без контрастирования). Видны кисты, расположенные по латеральной (показана черной стрелкой) и медиальной (показана белой стрелкой) поверхности почки. Г. То же, что на рис. В, после введения гадолиния. Граница между кистами и почечной паренхимой стала четче. А — аорта, К — корковое вещество, М — мозговое вещество, НПВ -нижняя полая вена.
Глава 6. Лучевая диагностика
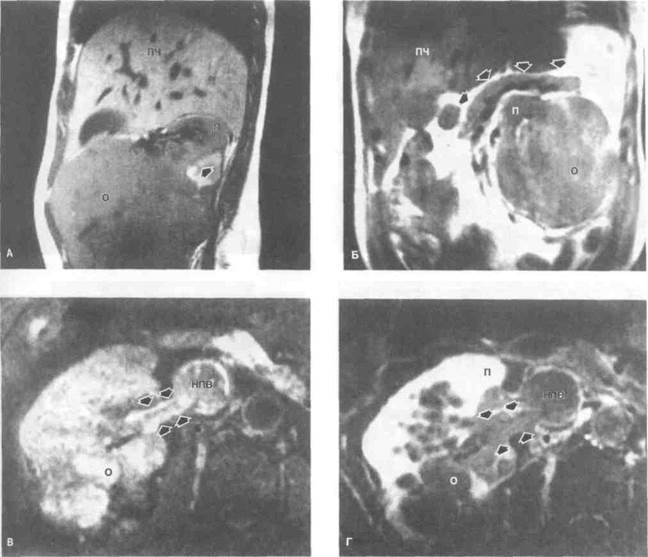
Рисунок 6.40. М РТ при раке почки. МРТ позволяет получить изображение в любой плоскости и при использовании контрастного средства четко определить границы опухоли. А. Т1 -взвешенное изображение (сагиттальный срез). Видна крупная опухоль, исходящая из нижнего полюса правой почки. Стрелкой показано прорастание в околопочечную клетчатку. Б. Фронтальный срез. Почти тотальное замещение левой почки опухолью. Поджелудочная железа смещена вверх (показано стрелками). В. Изображение с подавлением сигнала от жировой ткани без контрастирования. Опухоль дает сигнал неоднородной интенсивности, распространяется на почечную (показано стрелками) и нижнюю полую вену. Г. То же, что на рис. В, после введения гадолиния. После контрастирования неоднородность сигнала от опухоли становится более заметной. НПВ — нижняя полая вена, О — опухоль, П — почка, ПЧ — печень.
Глава 6. Лучевая диагностика
|

|
|

|
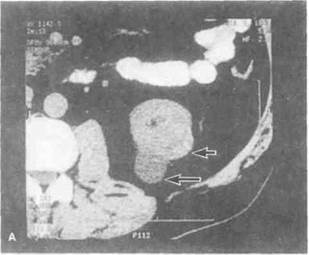
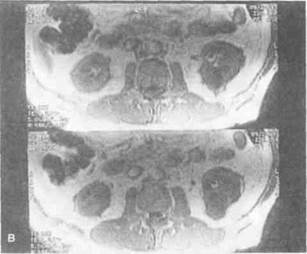
Рисунок 6.41. КТ и МРТ при сочетании кисты и рака левой почки. А. До контрастирования на КТ визуализируются выраженное выбухание по заднему контуру почки, образованное кистой (показана длинной стрелкой), и деформация по заднебоково-му контуру органа, обусловленная злокачественной опухолью (показана короткой стрелкой). В солидной опухоли определяются крошечные кальцификаты. Б. После контрастирования плотность кисты не изменилась, а солидного образования увеличилась. В центре последнего выявлены скопления жидкости. В. Т1-взвешенное изображение без контрастирования. Интенсивность сигнала от кисты, опухоли и нормальной почечной паренхимы одинакова. Г. После контрастирования интенсивность сигнала от кисты (обозначена длинной стрелкой) не изменилась. Сигнал от опухоли (отмечена короткими стрелками) усилился, в результате чего стали четко видны ее границы и скопления жидкости.
Глава 6. Лучевая диагностика
|

|
|

|
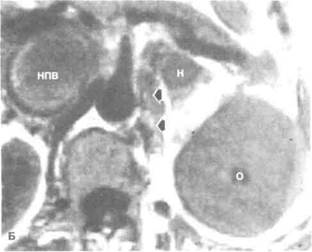
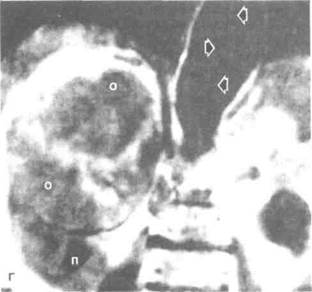
Рисунок 6.42. МРТ при раке почки (уточнение стадии). А. Т1-взвешенное изображение. Видны метастазы в лимфоузлы. Лимфоузлы оттесняют левую почечную артерию (показано маленькими стрелками) вверх. Увеличены лимфоузлы между аортой и нижней полой веной. Интенсивность сигнала от лимфоузлов выше, чем от сосудов (показаны большими стрелками), поэтому они четко различимы. Б. Прорастание опухоли почки в левый надпочечник и нижнюю полую вену. Стрелками отмечены увеличенные лимфоузлы. В. Сагиттальный срез. Крупный опухолевый тромб в нижней полой вене, распространяющийся в правое предсердие (показано стрелкой). Г. При обследовании по поводу рака правой почки выявлена расслаивающая аневризма аорты (показана стрелками), которая стала причиной смерти больного. А — аорта, Л — лимфоузлы, Н — надпочечник, НПВ — нижняя полая вена, О — опухоль, П — почка.
Глава 6. Лучевая диагностика
|

|
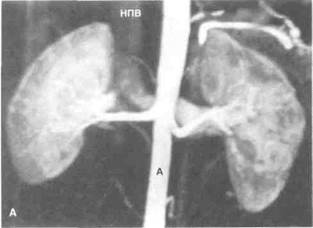
Рисунок 6.43. Магнитно-резонансная ангиография почечных сосудов с гадолинием. А. Норма (мужчина 22 лет, обследование перед взятием почки для трансплантации). Б. Стеноз почечных артерий (больной 56 лет, предположительный диагноз — ренова-скулярная гипертония). Видны атрофированная левая почка, окклюзия левой (показана короткой стрелкой) и выраженный стеноз правой (показан длинной стрелкой) почечной артерии. А — аорта, НПВ — нижняя полая вена.
 Преимущества и недостатки
Преимущества и недостатки
Преимущества МРТ — возможность получать изображение в любой плоскости (чаще в горизонтальной, сагиттальной и во фронтальной), возможность исследования обширных анатомических областей и мягких тканей, отсутствие лучевой нагрузки и независимость результатов от опыта врача, проводящего исследование. Среди недостатков следует отметить большую продолжительность исследования (в результате изображение часто искажается из-за движений больного) и меньшую четкость изображения по сравнению с КТ. При МРТ возможны незначительные изменения на ЭКГ и нагревание тканей. Исследование затруднено у больных с клаустрофобией. МРТ абсолютно противопоказана при наличии гемостатических клипс в полости черепа (если не известно, из какого материала они изготовлены; наличие титановых клипс не является противопоказанием к МРТ), металлических глазных импланта-тов и инородных тел глазницы, любых других механических, электрических и магнитных имплантатов (в том числе электрокардиостимулятора, имплантированного стимулятора спинного мозга, кохлеарного им-плантата и др.). При относительных противопоказаниях, например беременности, МРТ выполняют только в случае крайней необходимости.
СРАВНЕНИЕ МЕТОДОВ ЛУЧЕВОЙ
ДИАГНОСТИКИ
На рис. 6.48—6.51 сравниваются разные методы лучевой диагностики. Широкое внедрение новых методов в клиническую практику меняет привычные диагностические
алгоритмы. Так, с появлением УЗИ, КТ и МРТ реже стали проводиться экскреторная урография, ретроградная пиелография и лимфография, а ангиографию почек и надпочечников теперь выполняют в основном перед эн-доваскулярными вмешательствами. Эти тенденции объясняются несколькими причинами. Во-первых, при некоторых болезнях мочевых путей новые методы лучевой диагностики информативнее старых. Во-вторых, все доступнее становится современное оборудование, появляется все больше обслуживающего персонала и врачей, прошедших специальное обучение. В-третьих, в последнее время отдается предпочтение неинвазивным и не связанным с лучевой нагрузкой методам.
Не всегда просто выбрать такой метод исследования, чтобы при минимальной стоимости получить максимальную информацию и избежать осложнений. Например, при небольших опухолях почечной лоханки, мочеточника и мочевого пузыря УЗИ, КТ и МРТ менее информативны, чем экскреторная урография. Методом выбора при дифференциальной диагностике кистозных и солидных образований почки является неинвазивный и относительно недорогой метод — УЗИ, а при исследовании забрюшинного пространства предпочтительна КТ. Кроме того, результаты УЗИ зависят от опыта врача, проводящего исследование. При патологии почек КТ и МРТ одинаково информативны, при болезнях надпочечников предпочтительна КТ, а при патологии органов малого таза — МРТ. Есть все основания полагать, что в будущем МРТ найдет в урологии более широкое применение.
И последнее — при обследовании не нужно тратить время (и деньги больных) на методы, которые дублируют один другой и не дают дополнительной информации.
Глава 6. Лучевая диагностика

|
|
|
|
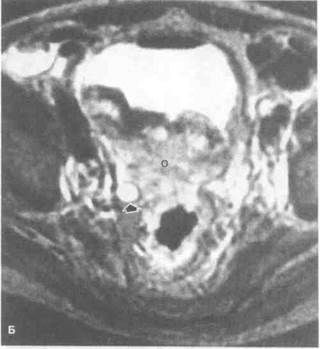
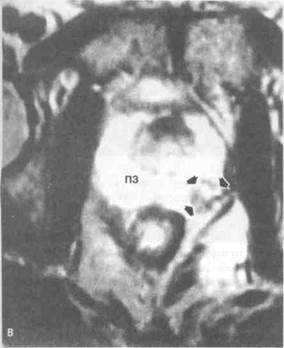
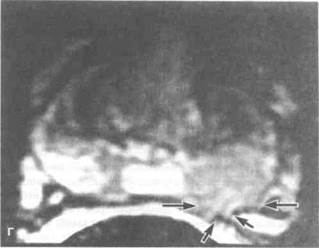
Рисунок 6.44. МРТ при раке мочевого пузыря и предстательной железы (уточнение стадии). А. Рак мочевого пузыря (горизонтальный срез, Т1 -взвешенное изображение). Крупная опухоль мочевого пузыря, выходящая за пределы органа. Стрелкой показан расширенный правый мочеточник. Б. То же, что на рис. А (Т2-взвешенное изображение). В. Рак предстательной железы (Т2-взвешенное изображение). Интенсивность сигнала от опухоли (отмечена стрелками) ниже, чем от неизмененной ткани периферической зоны. Г. Рак предстательной железы, стадия С1 по классификации Уитмора—Джуэтта (Т2-взвешенное изображение). В левой доле предстательной железы видна опухоль с низкой интенсивностью сигнала. Визуализируются дефект капсулы предстательной железы (отмечен длинными стрелками) и прорастание сосудисто-нервного пучка (отмечено короткими стрелками). О — опухоль, ПЗ — периферическая зона предстательной железы.
Глава 6. Лучевая диагностика
|
|

|

|
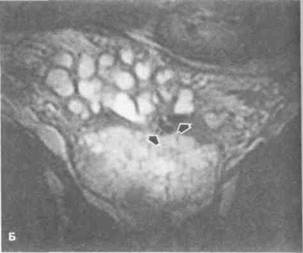
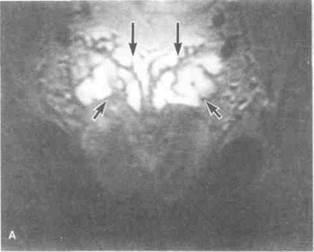
Рисунок 6.45. МРТ таза в норме и при патологии. А. Семенные пузырьки и семявыносящие протоки в норме (Т2-взвешенное изображение). Длинными стрелками показаны ампулы семявыносящих протоков. Латеральнее от них расположены семенные пузырьки (показаны короткими стрелками), прилежащие сверху и сзади к предстательной железе. Интенсивность сигнала от всех структур высокая. Б. Камни семенного пузырька и семявыносящего протока (фронтальный срез, Т2-взвешенное изображение) (больной с простатитом в анамнезе, отмечаются гемоспермия и боль в промежности). В проксимальной части левого семявыносящего протока и по медиальной поверхности левого семенного пузырька видны камни (показаны стрелками). В. Предстательная железа и семявыбрасывающие протоки в норме (горизонтальный срез, Т2-взвешенное изображение). Интенсивность сигнала от периферической зоны предстательной железы высокая, от центральной зоны — низкая. Семявыбрасывающие протоки (показаны стрелками) определяются как небольшие участки высокой интенсивности сигнала в центральной зоне. Г. То же, что на рис. А (горизонтальный срез, Т2-взвешенное изображение). Стрелкой показан камень в правом семявыбрасы-вающем протоке. Интенсивность сигнала от камня низкая.
Глава 6. Лучевая диагностика
|
|
|
|
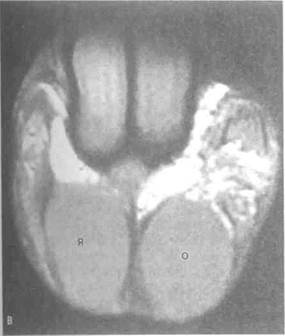
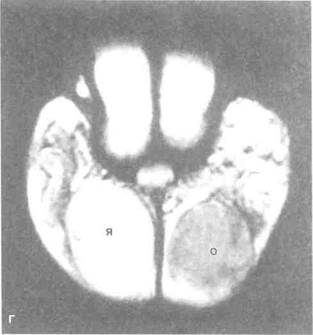
Рисунок 6.46. МРТ мошонки. А. Яички в норме (Т2-взвешенное изображение). Сигнал от ткани яичка однородный, высокой интенсивности. Белочная оболочка (показана маленькими стрелками), средостение яичка (показано большой стрелкой) и придаток яичка дают сигнал низкой интенсивности. Имеется небольшое гидроцеле. Б. Гидроцеле и варикоцеле справа (Т2-взвешенное изо-бражение). Гидроцеле характеризуется сигналом высокой интенсивности. Стрелками отмечена белочная оболочка. В. Опухоль яичка (средневзвешенное изображение). Оба яичка выглядят одинаково. Г. То же, что на рис. В (Т2-взвешенное изображение). Интенсивность сигнала от опухоли меньше, чем от нормальной ткани яичка. В — варикоцеле, Г — гидроцеле, О — опухоль, П — придаток яичка, Я — яичко.
Глава 6. Лучевая диагностика

|

|

|

|
Рисунок 6.47. КТ и МРТ при аденоме надпочечников. А. При КТ с контрастированием в левом надпочечнике видно объемное образование диаметром 3 см (показано стрелкой). Его плотность из-за контрастирования 35 Н (при аденоме надпочечников она ниже). В связи с этим больному была выполнена МРТ. Очаг пониженной плотности в печени — метастаз рака толстой кишки. Б. Фронтальный срез, Т1 -взвешенное изображение. Стрелкой показано объемное образование левого надпочечника. В. Последовательность «фазовое градиентное эхо». Стрелкой показано объемное образование левого надпочечника. Интенсивность сигнала от него ниже, чем от расположенной рядом селезенки. Г. Последовательность «противофазовое градиентное эхо». Интенсивность сигнала от объемного образования (отмечено стрелкой) левого надпочечника снизилась, и теперь оно выглядит темнее, чем селезенка. Ослабление сигнала при использовании последовательности «противофазовое градиентное эхо» характерно для аденомы надпочечников. ЛП — левая почка, М — метастаз, П — печень, С — селезенка.
Глава 6. Лучевая диагностика
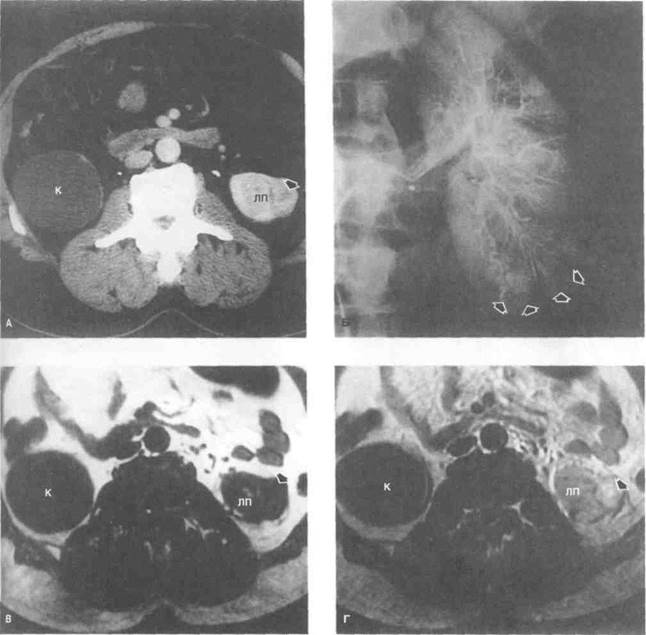
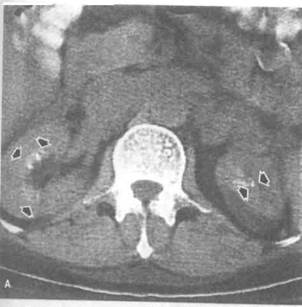
Рисунок 6.48. Сравнение разных методов лучевой диагностики при раке почки. А. На КТ видно кистозное образование правой и небольшое образование (показано стрелкой) левой почки. Характер объемного образования левой почки не ясен. Б. На ангио-грамме в нижнем полюсе левой почки видны аномальные сосуды (показаны стрелками). В. MPT, T1-взвешенное изображение без контрастирования. Г. MPT, T1 -взвешенное изображение после контрастирования. Сигнал от кистозного образования не изменился. Интенсивность сигнала от образования левой почки (показано стрелкой) значительно увеличилась, что характерно для опухолей. Этот пример доказывает преимущества МРТ в дифференциальной диагностике объемных образований почки. К — киста, Л П — левая почка.
Глава 6. Лучевая диагностика
|

|

|
|
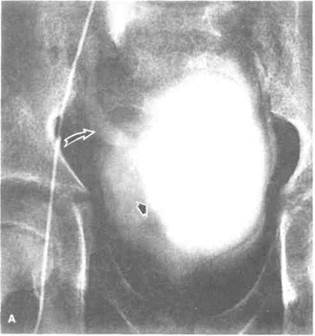
Рисунок 6.49. Сравнение разных методов лучевой диагностики при диссеминированной вненадпочечниковой феохромоцитоме. У больного 10 лет с артериальной гипертонией после пальпации живота возникли судороги. Мать больного страдает вненадпочечниковой феохромоцитомой. А. Экскреторная урограмма. Дистальный отдел правого мочеточника расширен и смещен вверх (изогнутая стрелка). Отмечается сдавление извне правой стенки мочевого пузыря (прямая стрелка). Б. Ангиограмма. Контрастированы подвздошные артерии справа. Стрелкой показано контрастирование объемного образования, расположенного рядом с мочевым пузырем. В. КТ таза. Видна опухоль, деформирующая контур мочевого пузыря (показана стрелками). Г. КТ таза после операции (выполнена в связи с подозрением на рецидив феохромоцитомы). Стрелкой показана рецидивная опухоль в стенке мочевого пузыря. В этом случае данные всех исследований дополняли друг друга. Однако небольшие метастазы в печень были выявлены только при ревизии брюшной полости во время операции. МП — мочевой пузырь, О — объемное образование, ПК — прямая кишка.
Глава 6. Лучевая диагностика 121

|
|
|
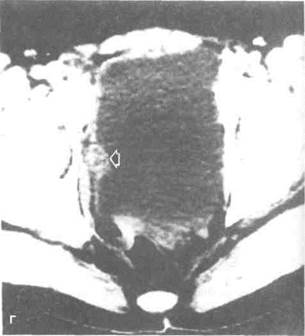
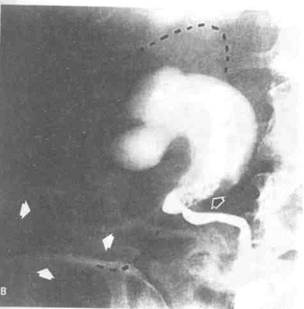
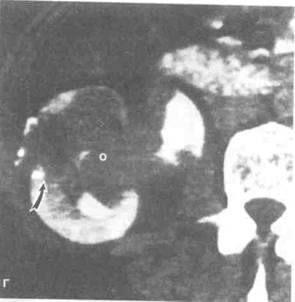
Рисунок 6.50. Сравнение разных методов лучевой диагностики при нефрокальцинозе и раке почечной лоханки. А. Нефрокаль-циноз. На КТ кальцификаты в мозговом веществе почки видны как мелкие образования с высокой плотностью (показаны стрелками). Б. То же, что на рис. А. При УЗИ кальцификаты визуализируются как гиперэхогенные очаги (показаны стрелками). В. Рак почечной лоханки и обызвествленная киста почки (больная 45 лет с гематурией). На ретроградной пиелограмме видны дефекты наполнения в лоханочно-мочеточниковом сегменте (показаны черной стрелкой), соответствующие опухоли, и кальцификаты (отмечены белыми стрелками) в объемном образовании нижнего полюса почки. Нижние почечные чашечки не контрастируются. Г. То же, что на рис. В. На КТ четко видно, что обызвествленное образование является кистой (показана изогнутой стрелкой), а опухоль занимает весь нижний полюс почки и расширенную лоханку. О — опухоль.
Глава 6. Лучевая диагностика

|
|
|
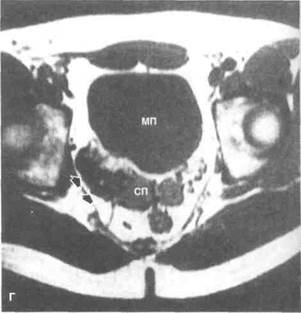
|
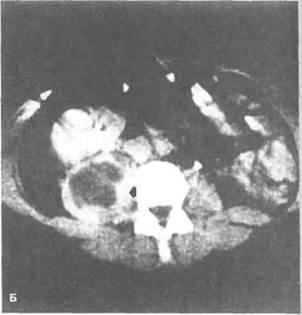
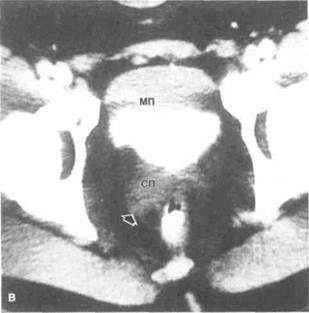
Рисунок 6.51. Сравнение разных методов лучевой диагностики при псоас-абсцессе и артериовенозном свище семенного пузырька. А. Псоас-абсцесс. На экскреторной урограмме правая почка смещена, тень большой поясничной мышцы расширена. Б. То же, что на рис. А. При КТ четко виден псоас-абсцесс (показан стрелкой). КТ особенно информативна при патологии забрюшин-ного пространства. Абсцесс был дренирован под контролем КТ. В. Артериовенозный свищ правого семенного пузырька. На КТ определяется увеличенный правый семенной пузырек (показан стрелкой). Причина увеличения не ясна. Г. То же, что на рис. В. При М РТ выявлены расширенные сосуды (показаны стрелками). Интенсивность сигнала от крови ниже, чем от ткани семенного пузырька. МП — мочевой пузырь, СП — семенной пузырек.
Date: 2016-11-17; view: 603; Нарушение авторских прав