
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Карта коронарного риска 1 page
|
|
Карта коронарного риска
Первичная профилактика ИБС
Степень риска
Очень высокий] Высокий Средний Умеренный Низкий

Выше 40% 20-40% 10-20% 5-10% Ниже 5%
Некурящие
мг%
150 200 250 300
-1-1-г—1—
ММОЛЬ/л 4 5 6 7
т
т
Т
о
о а>
т
§ о
О

80 60-40 20
80 60 40 20
ММОЛЬ/л 4 5 6 7 8 мг% 150 200 250 300 Холестерин
Риск ИБС
мг% ммоль/л
Курящие
150 200 250 300
70 лет
60 лет
—1 50 лет

Холестерин
40 лет
180 160 140 -|120
180 160 140
I-
о о
3"
§ о
О
- 120
30 лет
| Г г | - | |||
| ...........I...... | ||||
| I 1 | 140 120 | |||
| t! |
ммоль/л 4 5 6 7 8 мг% 150 200 250 300 Холестерин
Рис. 3-1. Карта коронарного риска развития ИБС в течение 10 лет для мужчин.
Профилактика ИБС
Карта коронарного риска
Первичная профилактика ИБС -
Женщины.
Степень риска
| Очень высокий ЩШШ | Выше 40% | |
| Высокий ИЦ | 20-40% | |
| Средний | 10-20% | |
| Умеренный | 5-10% | |
| Низкий | Ниже 5% |
а.
ф о
о
CD т S
§
г-
о О
мг% ммоль/л
80-60-40 20
80-60 40 20
80 60 40 20
80 60 40 20
80 60 40 20
Некурящие
1 50 200 250 300
-I-1-1-1—
4 5 6 -т—
1-г
_1_L
5 6 7 J_1_
ммоль/л
мг% 150 200 250""Збб"
Холестерин
Риск ИБС
Курящие
мг% 150 200 250 300 ммоль/л
■
1-г
г - -
1—I—г
Холестерин
70 лет
180 160 - 140 120
60 лет
50 лет
40 лет
30 лет

ммоль/л 4
мг% 150 200 250 300"
Холестерин
Рис. 3-2. Карта коронарного риска развития ИБС в течение 10 лет для женщин.
60 ВНУТРЕННИЕ БОЛЕЗНИ Глава 3
Абсолютный риск ИБС< 20% Общий холестерин > 5 ммоль/л (190 мг%)
Изменение образа жизни
\
Уменьшение содержания общего холестерина < 5 ммоль/л, холестерина ЛПНП < 3 ммоль/л
Контроль через 5 лет
Абсолютный риск ИБО 20%
Определение уровня общего холестерина, холестерина ЛПВП, холестерина ЛПНП, триглицеридов
Изменение образа жизни. Повторные анализы через 3 мес
Общий холестерин
< 5 ммоль/л (190 мг%) и/или холестерин ЛПНП
< 3 ммоль/л (115 мг%)
Общий холестерин > 5 ммоль/л (190 мг%) и/или холестерин ЛПНП >3 ммоль/л (115 мг%)
Контроль 1 раз в год
Начать лекарственную терапию
Рис. 3-3. Алгоритм «Рекомендации по контролю за липидами» (рекомендации Международных обществ по коронарной профилактике, 1998).
(190 мг%) и холестерина ЛПНП ниже 3 ммоль/л (115 мг%) с последующим контролем каждые 5 лет.
Первичную профилактику проводят у лиц с повышенным риском развития ИБС. Мероприятия по первичной профилактике ИБС заключаются в изменении образа жизни и воздействии на факторы риска. Они аналогичны вышеизложенным мерам вторичной профилактики ИБС.
Определение уровня общего холестерина
ГШ 4
АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ
В этой главе рассмотрены артериальные гипертензии различного генеза и гипертонический криз.
АРТЕРИАЛЬНЫЕ ГИПЕРТЕНЗИИ
Артериальная гипертензия — состояние, при котором систолическое АД составляет 140 мм рт. ст. и выше и/или диастолическое АД 90 мм рт. ст. и выше при том условии, что эти значения получены в результате как минимум трёх измерений, произведённых в различное время на фоне спокойной обстановки, а больной в этот день не принимал ЛС, изменяющих АД.
Если удаётся выявить причины артериальной гипертензии, то её считают вторичной (симптоматической).
При отсутствии явной причины гипертензии она называется первичной, эссенциальной, идиопатической, а в России — гипертонической болезнью.
Изолированная систолическая артериальная гипертензия диагностируется при уровне систолического АД выше 140 мм рт. ст. и диастолического АД ниже 90 мм рт. ст.
Артериальную гипертензию считают злокачественной при уровне диастолического АД выше 120 мм рт. ст.
Распространённость
Артериальной гипертензией страдают 20—30% взрослого населения. С возрастом распространённость увеличивается и достигает 50—65% у лиц старше 65 лет, причём в пожилом возрасте больше распространена изолированная систолическая артериальная гипертензия, которая в возрасте до 50 лет встречается менее чем у 5% населения. До 50-летнего возраста артериальная гипертензия чаще бывает у мужчин, а после 50 лет — у женщин. Среди всех форм артериальной гипертензии на долю мягкой и умеренной приходится около 70— 80%, в остальных случаях наблюдают выраженную артериальную гипертензию.
Вторичные артериальные гипертензии составляют 5— 10% всех случаев артериальной гипертензии, остальные
62 ВНУТРЕННИЕ БОЛЕЗНИ Глава 4
случаи — гипертоническая болезнь. Вместе с тем, по данным специализированных клиник, с помощью сложных и дорогостоящих методов исследования вторичные артериальные гипертензии можно выявить у 30—35% больных.
Регуляция артериального давления
Основные факторы, определяющие уровень АД, — сердечный выброс и общее периферическое сосудистое сопротивление (ОПСС). Увеличение сердечного выброса и/или ОПСС ведёт к увеличению АД, и наоборот. В развитии артериальных гипертензии имеют значение как внутренние гуморальные и ней-рогенные (ренин-ангиотензиновая система, симпатическая нервная система, баро- и хеморецепторы), так и внешние факторы (чрезмерное потребление поваренной соли, алкоголя, ожирение). К вазопрессорным гормонам относят ренин, ангиотензин II, вазопрессин, эндотелии. Вазодепрессорными считают натрийуретические пептиды, калликреин-кининовую систему, адреноме-дуллин, оксид азота, простагландины (Пг12, простациклин).
В последние годы активно изучаются генетические механизмы артериальной гипертензии. Достоверно установленные генетические аномалии, способствующие развитию артериальной гипертензии: мутации ангиотензинового гена, мутации, приводящие к экспрессии фермента альдостеронсинтазы, мутации /3-субъ-единиц амилоридчувствительных натриевых каналов почечного эпителия.
Увеличенная активность СНС
Ожирение
Стресс
Генетические факторы
Избыточное потребление соли
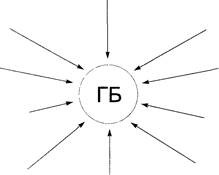
Мембранные нарушения
Нарушение выделения натрия
РАС
Эндотелии
Баро- и хеморецепторы
Рис. 4-1. Факторы, участвующие в развитии гипертонической болезни. ГБ — гипертоническая болезнь, РАС — ренин-ангиотензиновая система, CHC — симпатическая нервная система.
Выделяют ряд факторов, участвующих в развитии гипертонической болезни (рис. 4-1). Основные факторы, определяющие уровень АД, — сердечный выброс и ОПСС.
Классификации
В настоящее время применяют несколько клинических классификаций артериальной гипертензии. В России наиболее распространена классификация гипертонической болезни, представленная в табл. 4-1 (классификация ВОЗ, 1962).
Артериальные гипертензии 63
I стадия — повышение АД более 160/95 мм рт. ст. без органических изменений сердечно-сосудистой с истемы
II стадия — повышение АД более 160/95 мм рт. ст. в сочетании с изменениями органов-мишеней (сердце, почки, головной мозг, сосуды глазного дна), обусловленными артериальной гипертензией, но без нарушения их функций _
III стадия — артериальная гипертензия, сочетающаяся с поражением органов-мишеней (сердце, почки, головной мозг, глазное дно) с нарушением их функций _
Таблица 4-2. Классификация артериальной гипертензии
| Категория | Систолическое АД, мм рт. ст. | Диастолическое АД, мм рт. ст. |
| Оптимальное | < 120 | <80 |
| Нормальное | <130 | <85 |
| Высокое нормальное | 130-139 | 85-89 |
| I степень (мягкая) | 140-159 | 90-99 |
| подгруппа: пограничная | 140-149 | 90-94 |
| II степень (умеренная) | 160-179 | 100-109 |
| III степень (выраженная) | >180 | >110 |
| Изолированная систолическая | >140 | <90 |
| подгруппа: пограничная | 140-149 | <90 |
Примечание. При определении степени следует использовать наибольшее значение АД, например 140/100 мм рт. ст. — II степень артериальной гипертензии. _
ВОЗ и Международное общество гипертензии в 1999 г. предложили следующую классификацию артериальной гипертензии по уровню АД (табл. 4-2).
Органы-мишени и группы риска
Одним из последствий длительного повышения АД является поражение внутренних органов, так называемых органов-мишеней. _К нимотносят сердце, головной мозг, почки, сосуды. Поражение сердца при артериальнЪйгипер-тензийГможёт проявляться гипертрофией левого желудочка, стенокардией, инфарктом миокарда, сердечной недостаточностью и внезапной сердечной смертью; поражение головного мозга — тромбозами и кровоизлияниями, гипертонической энцефалопатией и церебральными лакунами; почек — микроальбуминурией, протеинурией, хронической почечной недостаточностью (ХПН); сосудов — вовлечением в процесс сосудов сетчатки глаз, сонных артерий, аорты (аневризма). У нелеченых пациентов с артериальной гипертензией 4/5 летальных исходов обусловлены сердечными причинами, из них 43% — хронической сердечной недостаточностью, 36% — недостаточностью венечных артерий. Цереброваскулярные и почечные причины летального исхода менее часты — 14 и 7% соответственно.
Сердце при артериальной гипертензии
В связи с выраженностью и высокой частотой появления изменений сердца при артериальной гипертензии (у 50% больных) в последнее время стали применять термины «гипертоническая болезнь сердца» и «гипертоническое
Таблица 4-1. Классификация гипертонической болезни
64 ВНУТРЕННИЕ БОЛЕЗНИ Глава 4
сердце», под которыми подразумевают весь комплекс морфологических и функциональных изменений. Е.Д. Фролих (1987) выделяет четыре стадии гипертонической болезни сердца.
I стадия — нет явных изменений сердца, но имеются признаки нарушения диастолической функции (по данным эхокардиографии) — см. главу 10 «Сердечная недостаточность». Нарушение диастолической функции левого желудочка при артериальной гипертензии может развиться раньше нарушения систолической и быть самостоятельным фактором риска развития сердечной недостаточности.
II стадия — увеличение левого предсердия (по данным эхокардиографии и ЭКГ).
III стадия — наличие гипертрофии левого желудочка (по данным ЭКГ, эхокардиографии, рентгенографии). Гипертрофия левого желудочка — наиболее частое осложнение артериальной гипертензии, причём это осложнение является крайне неблагоприятным прогностическим признаком. Так, у больных артериальной гипертензией с гипертрофией миокарда в 4 раза выше риск развития сосудистых катастроф (инфаркт миокарда, инсульт), а риск смерти от сердечно-сосудистых заболеваний в 3 раза выше по сравнению с таковым у больных с артериальной гипертензией без гипертрофии левого желудочка. У нелеченых больных с резко выраженной артериальной гипертензией и гипертрофией левого желудочка двухлетняя смертность составляет 20%.
• Эхокардиография — наиболее точный метод выявления гипертрофии левого желудочка. По данным эхокардиографии, гипертрофия левого желудочка развивается более чем у 50% больных артериальной гипертензией. Информативность рентгенологического исследования невысока, так как позволяет выявить только значительную гипертрофию с дилатацией полости левого желудочка.
IV стадия — развитие хронической сердечной недостаточности, возможное присоединение ИБС. Хроническая сердечная недостаточность является классической «конечной точкой» артериальной гипертензии, т.е. состоянием, неизбежно возникающим при артериальной гипертензии (если больной не умирает раньше) и приводящим в итоге к летальному исходу. В связи с этим необходимо знать клинические проявления сердечной недостаточности и методы её своевременного выявления (см. главу 10 «Сердечная недостаточность»).
ИБС может возникнуть не только вследствие поражения венечных артерий (их эпикардиальных отделов), но и из-за микроваскулопатии.
Почки при артериальной гипертензии
Почки занимают одно из центральных мест в регуляции АД, что связано с выработкой вазоактивных веществ. О функции почек суммарно судят по скорости клубочковой фильтрации. При неосложнённой артериальной гипертензии она обычно нормальная. При резко выраженной или злокачественной артериальной гипертензии скорость клубочковой фильтрации значительно снижается. Поскольку постоянное избыточное давление в клубочках приводит к нарушению функции клубочковых мембран, считают, что скорость клубочковой фильтрации при длительно существующей артериальной гипертензии зависит от уровня АД: чем выше АД, тем она ниже. Кроме того, при сохранении повышенного АД возникает констрикция почечной артерии, что приводит к ранней ишемии проксимальных извитых канальцев с нарушением их функции, а затем и к повреждению всего нефрона.
Артериальные гипертензии 65
Гипертонический нефросклероз — характерное осложнение артериальной гипертензии — проявляется снижением выделительной функции почек. Основные предрасполагающие факторы к развитию нефросклероза: пожилой возраст, мужской пол, сниженная толерантность к глюкозе.
Основные показатели вовлечённости почек в патологический процесс при артериальной гипертензии — содержание креатинина в крови и концентрация белка в моче.
• Концентрация креатинина в крови коррелирует с уровнем АД, а также с риском развития сердечно-сосудистых заболеваний в последующем. Высокий клиренс креатинина, отражающий клубочковую гиперфильтрацию, можно расценивать как клинический маркёр ранней стадии гипертонического поражения почек.
• При микроальбуминурии количество выделяемого белка достигает 300 мг/сут. Выделение белка более 300 мг/сут расценивают как проте-инурию.
Сосуды при артериальной гипертензии
Увеличенное ОПСС играет одну из ведущих ролей в поддержании высокого АД; вместе с тем сосуды одновременно являются и одним из органов-мишеней: поражение мелких артерий головного мозга (окклюзии или микроаневризмы) может привести к возникновению инсультов, артерий почек — к нарушению их функций.
Гипертоническая ретинопатия. Исследование глазного дна (офтальмоскопия) — информативный метод определения поражённости сосудов при артериальной гипертензии, что имеет большое значение в прогнозе заболевания. По классификации Кейта—Вагнера выделяют четыре стадии гипертонической ретинопатии:
• I стадия — небольшое сужение артериол, ангиосклероз.
• II стадия — более выраженное сужение артериол, артериовенозные перекресты, ретинопатии нет.
• III стадия — ангиоспастическая ретинопатия («ватные фокусы»), кровоизлияния, отёк сетчатки.
• IV стадия — отёк диска зрительного нерва и значительное сужение сосудов.
При офтальмоскопии артерии и артериолы сетчатки имеют более прямолинейный ход, чем обычно, выявляют многочисленные артериовенозные перекресты. Стенка артерии уплотнена, давит на подлежащую вену, вызывая сужение её просвета в месте перекреста. В некоторых случаях, особенно у пожилых, артериолы сильно сужаются и бледнеют («симптом серебряной проволоки»), появляются извитость и расширение вен (симптом Гвиста).
На развившуюся артериальную гипертензию указывает застой в вене ди-стальнее артериовенозного перекреста. На поздних стадиях изменения сетчатки осложняются ретинопатией с появлением кровоизлияний и экссудатов. Кровоизлияния часто возникают в области жёлтого пятна. При внезапном повышении диастолического АД может развиться истинный инфаркт сетчатки, который выглядит, как комочек ваты (хлопковидный экссудат). Может возникать неоваскуляризация сетчатки и зрительного нерва. При злокачественной артериальной гипертензии развивается отёк зрительного нерва, в области жёлтого пятна могут появляться отложения твёрдого экссудата в виде звезды.
66 ВНУТРЕННИЕ БОЛЕЗНИ Глава 4
Стратификация риска
По мере накопления эпидемиологических данных о естественном течении заболевания стало очевидным постоянное повышение риска сердечно-сосудистой заболеваемости и смертности по мере повышения АД. Однако чётко разграничить нормальный и патологический уровень АД оказалось невозможным. Риск осложнений повышается при увеличении АД даже в пределах нормы. При этом абсолютное большинство сердечно-сосудистых осложнений регистрируется у лиц с небольшим повышением АД.
У больных с артериальной гипертензией прогноз зависит не только от уровня АД. Наличие сопутствующих факторов риска, степень вовлечения в процесс органов-мишеней, а также наличие ассоциированных клинических состояний имеют не меньшее значение, чем степень повышения АД, в связи с чем в современную классификацию введена стратификация больных в зависимости от степени риска.
Стратификация больных по степени риска основывается на традиционной оценке поражения органов-мишеней и сердечно-сосудистых осложнений. Она позволяет качественно оценить индивидуальный прогноз (чем выше риск, тем хуже прогноз) и выделить группы для преимущественной социально-медицинской поддержки.
Для количественной оценки риска используют методики расчёта риска ИБС в течение 10 лет, предложенные Европейским обществом кардиологов, Европейским обществом по атеросклерозу и Европейским обществом по гипертонии и описанные в докладе российских экспертов по изучению артериальной гипертонии (ДАГ1). Общий риск сердечно-сосудистых осложнений рассчитывается с учетом риска ИБС (риск ИБС умножают на коэффициент 4/3. Например, если риск ИБС составляет 30%, то риск сердечно-сосудистых осложнений — 40%).
Клинические проявления сердечно-сосудистых заболеваний и поражения органов-мишеней рассматривают как более значимые прогностические факторы по сравнению с традиционными факторами риска. Такой подход предоставляет врачам упрощенный метод определения уровня риска для каждого отдельного пациента, даёт чёткое представление о долговременном прогнозе и облегчает принятие решения о сроках начала, характере антигипертензивной терапии и целевом уровне АД. Особая ценность описанного подхода заключается в том, что уровень АД утрачивает главенствующую роль при выборе тактики лечения. Это представляется крайне важным, учитывая значительную вариабельность АД, особенно у пациентов, не получавших регулярного лечения, и неизбежные трудности при отнесении пациента к той или иной группе риска только на основании значений АД. Принципиальное значение изменения подхода к ведению пациентов с артериальной гипертензией, определяемого степенью риска, в известной мере обусловлено наметившимся в начале 90-х годов замедлением снижения сердечно-сосудистой заболеваемости и смертности больных артериальной гипертензией.
КРИТЕРИИ СТРАТИФИКАЦИИ
Критерии стратификации риска приводятся ниже.
Группа низкого риска
Эта группа включает мужчин и женщин моложе 55 лет с артериальной гипертензией I степени при отсутствии факторов риска, поражения органов-мишеней и сопутствующих сердечно-сосудистых заболеваний. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет составляет менее 15%.
Артериальные гипертензии
Группа среднего риска
Эта группа включает в себя пациентов с широким диапазоном АД. Принципиальным признаком принадлежности к этой группе является наличие факторов риска (у мужчин возраст старше 55 лет, у женщин — старше 65 лет, курение, холестерин более 6,5 ммоль/л, семейный анамнез ранних сердечнососудистых заболеваний) при отсутствии поражения органов-мишеней и/или сопутствующих заболеваний. Иными словами, эта группа объединяет пациентов с небольшим повышением АД и многочисленными факторами риска и пациентов с выраженным повышением АД. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет составляет 15—20%.
Группа высокого риска
К этой категории относятся пациенты, имеющие поражение органов-мишеней (гипертрофия левого желудочка по данным ЭКГ, эхокардиографии; про-теинурия или креатининемия 1,2-2 мг/дл, генерализованное или очаговое сужение артерий сетчатки), независимо от степени артериальной гипертензии и сопутствующих факторов риска. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет превышает 20%.
Группа очень высокого риска
К этой группе относят пациентов, у которых имеются ассоциированные заболевания (стенокардия и/или перенесённый инфаркт миокарда, перенесенная операция реваскуляризации, сердечная недостаточность, перенесённые мозговой инсульт или транзиторная ишемическая атака, нефропатия, хроническая почечная недостаточность, поражение периферических сосудов, ретинопатия III-IV степени), независимо от степени артериальной гипертензии. В эту группу включают также больных с высоким и нормальным АД при наличии сахарного диабета. Риск развития сердечно-сосудистых осложнений в ближайшие 10 лет превышает 30%.
Клиническая картина и диагностика
Клиническая картина неспецифична и определяется поражением органов-мишеней. При обследовании пациентов с артериальной гипертензией необходимо придерживаться известных клинических принципов диагностики любого заболевания: идти от простого исследования к сложному, обследование не должно быть «горше самого заболевания».
ЦЕЛИ ДИАГНОСТИЧЕСКИХ МЕРОПРИЯТИЙ ПРИ АРТЕРИАЛЬНОЙ ГИПЕРТЕНЗИИ
1. Определение возможной причины артериальной гипертензии (от правильного диагноза зависит тактика ведения пациента).
2. Выявление сопутствующих заболеваний (могут повлиять на течение артериальной гипертензии, а назначаемое лечение может повлиять на течение сопутствующего заболевания).
3. Выявление факторов риска ИБС (см. главу 3 «Профилактика ИБС»). Поскольку сама артериальная гипертензия — один из факторов риска ИБС, наличие другого фактора риска ещё больше увеличивает вероятность развития ИБС; кроме того, назначаемое лечение может серьёзно
68 ВНУТРЕННИЕ БОЛЕЗНИ Глава 4
* Аускультацию почечных артерий проводят немного выше и латеральнее пупка.
повлиять на факторы риска — например, диуретики и /3-адреноблокаторы при наличии дислипидемий и инсулинорезистентности могут усугубить эти нарушения.
4. Выявление вовлечения органов-мишеней в гипертензивный процесс. Их поражение самым серьёзным образом сказывается на прогнозе заболевания и подходах к его лечению.
ЖАЛОБЫ И АНАМНЕЗ
Несмотря на высокие значения АД, жалобы могут отсутствовать. У части пациентов при повышении АД возможны головные боли, головокружение, тошнота, мелькание «мушек» перед глазами, боли в области сердца, сердцебиение, быстрая утомляемость, носовые кровотечения. Расспрос больного должен включать выяснение следующих важных обстоятельств:
• Семейный анамнез артериальной гипертензии, сахарного диабета, нарушений липидного обмена, ИБС, инсульта, болезней почек.
• Продолжительность артериальной гипертензии и предыдущий уровень АД, результаты и побочные действия предыдущего антигипертензивного лечения.
• Наличие и течение ИБС, сердечной недостаточности, перенесённого инсульта, других заболеваний у данного больного (подагра, бронхоспастиче-ские состояния, дислипидемий, сексуальные дисфункции, болезни почек).
• Выяснение симптомов предположительно вторичных артериальных гипертензии (см. ниже в главе 3 раздел «Основные виды артериальных гипертензии и их дифференциальная диагностика»).
• Детальный расспрос о приёме лекарств, повышающих АД (пероральные контрацептивы, нестероидные противовоспалительные средства — НПВС, амфетамины, эритропоэтин, циклоспорины, глюкокортикоиды).
• Оценка образа жизни (потребление поваренной соли, жиров, алкоголя, курение, физическая активность).
• Личные, психосоциальные и внешние факторы, влияющие на АД (семья, работа).
ОСМОТР И ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ
Осмотр и физикальное обследование обычно не дают каких-либо специфических данных, но могут помочь в выявлении вторичной артериальной гипертензии и признаков поражения органов-мишеней. Так, при проведении осмотра можно выявить признаки некоторых эндокринных заболеваний, сопровождающихся артериальной гипертензией: гипотиреоза, тиреотоксикоза, синдрома Кушинга, феохромоцитомы, акромегалии. Пальпация периферических артерий, аускультация сосудов, сердца, грудной клетки, живота позволяет предположить поражение сосудов как причину артериальной гипертензии, заподозрить заболевания аорты, предположить реноваскулярную артериальную гипертензию*. Однако основным методом исследования и диагностики артериальной гипертензии остаётся измерение АД.
Артериальные гипертензии 69
Условия и правила измерения АД
• Измерение необходимо проводить после некоторого времени полного покоя (не менее 5 мин). По крайней мере за 30 мин до этого не рекомендуют приём пищи, употребление кофе, алкоголя, физическую нагрузку, курение. Ноги при измерении не должны быть скрещены, ступни должны находиться на полу, спина — опираться на спинку стула. Для руки необходим упор, мочевой пузырь до измерения нужно опорожнить. Несоблюдение этих условий может привести к завышению АД: после приёма кофе — на 11/5 мм рт. ст., алкоголя — на 8/8 мм рт. ст., курения — на 6/5 мм рт. ст., при переполненном мочевом пузыре — на 15/10 мм рт. ст., при отсутствии упора для спины — систолическое на 6—10 мм рт. ст., отсутствии опоры для руки — на 7/11 мм рт. ст.
• Плечо должно находиться на уровне IV—V межреберья (низкое положение локтя завышает систолическое АД в среднем на 6 мм рт. ст., высокое — занижает АД на 5/5 мм рт. ст.). Плечо не должно сдавливаться одеждой (тем более недопустимо измерение через одежду) — систолическое давление может быть завышено на 5—50 мм рт. ст. Нижний край манжеты должен быть на 2 см выше локтевого сгиба (неправильное наложение манжеты может привести к завышению АД на 4/3 мм рт. ст.), и она должна плотно прилегать к плечу. Воздух в манжету следует нагнетать на 30 мм рт. ст. выше исчезновения пульса на лучевой артерии. Стетоскоп должен быть установлен в локтевой ямке. Момент появления первых звуков соответствует I фазе тонов Короткова и показывает систолическое АД. Скорость понижения давления в манжете — 2 мм/с (медленная декомпрессия завышает АД на 2/6 мм рт. ст., быстрая декомпрессия — завышает диастолическое АД). Момент исчезновения последних звуков будет соответствовать V фазе тонов Короткова — диастолическое АД.
• Измеряемые показатели следует указывать с точностью до 2 мм рт. ст. При измерении необходимо выслушивать область локтевой ямки до снижения давления в манжете до нулевой отметки (следует помнить о возможной недостаточности аортального клапана, других патологических состояниях с большим пульсовым давлением, большим ударным объёмом сердца). Во время каждого осмотра больного АД измеряют не менее 2 раз на одной и той же руке и записывают средние значения. Во время первого осмотра давление измеряют на обеих руках, в последующем — на той руке, где оно было выше. Разница АД на левой и правой руке не должна превышать 5 мм рт. ст. Более значительные различия должны настораживать в отношении патологии сосудов верхних конечностей.
• При измерении АД в положении больного лёжа его рука должна быть несколько приподнята (но не на весу) и находиться на уровне середины грудной клетки.
• Повторные замеры следует проводить в тех же самых условиях. Измерять АД у больного в двух положениях — лёжа и сидя — нужно у пожилых, при сахарном диабете, у пациентов, принимающих периферические ва-зодилататоры (для выявления возможной ортостатической артериальной гипотензии).
ЛАБОРАТОРНЫЕ И СПЕЦИАЛЬНЫЕ МЕТОДЫ ИССЛЕДОВАНИЯ
В обычных (неосложнённых) случаях бывает достаточно провести небольшое количество исследований, позволяющих исключить симптоматические ар
ВНУТРЕННИЕ БОЛЕЗНИ Глава 4
термальные гипертензии, выявить факторы риска и степень вовлечения органов-мишеней.
• Общий анализ крови (анемии, эритроцитоз, лейкоцитоз, повышение СОЭ — вторичные артериальные гипертензии).
Date: 2016-05-25; view: 503; Нарушение авторских прав