
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Коленный сустав
|
|
В образовании коленного сустава (рис.) принимают участие три кости: нижний конец бедренной кости (суставные поверхности мыщелков и надколенниковая поверхность) (1), верхний конец большеберцовой кости (2) и надколенник(3). Верхние суставные поверхности мыщелков большеберцовой кости не соответствуют кривизне суставных поверхностей мыщелков бедренной кости. Это несоответствие выравнивают располагающиеся между мыщелками бедренной и большеберцовой костей межсуставные хрящи – медиальный и латеральный мениски.
Коленный сустав имеет две оси движения:фронтальную, вокруг которой происходит флексия – экстензия (размах 120-160°) и вертикальную, вокруг которой происходит наружная (45°) и внутренняя (10-20°) ротация.
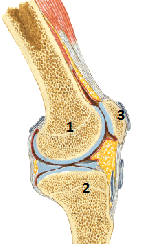
Рис.63 Коленный сустав.
1-бедренная кость; 2-большеберцовая кость; 3-надколенник.
Артикуляционная техника на коленном суставе №1
Положение пациента: лежа на спине.
Положение врача: стоя сбоку со стороны дисфункции.
Положение рук врача: каудальной рукой врач захватывает стопу со стороны подошвы и сгибает ногу в тазобедренном и коленном суставах. Ладонь цефалической руки укладывается на вентральную поверхность дистальной части бедра, пальцы контролируют суставную щель коленного сустава (Iпалец с латеральной стороны, II, III и IV пальцы с медиальной). (рис.64, 65)
Врач прижимает к своему корпусу бедро и колено пациента.
Рис.64.
Коррекция: каудальной рукой, предварительно, создав небольшую компрессию врач последовательно производит следующие движения голенью: наружную и внутреннюю ротацию, подковообразные (U-образные) движения из нейтрального положения, положения приведения голени, положения отведения голени.
Затем те же самые движения врач производит из положения флексии (рис.66) и экстензии (рис.67) в коленном суставе. Найдя параметры ограничения врач совершает артикуляцию в их неправлении.
Рис.65.
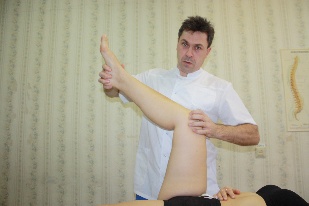
Рис.66. Рис.67.
Артикуляционная техника на коленном суставе №2 (рис.68)
Положение пациента: лежа на спине близко к краю стола, нижняя конечность со стороны дисфункции свешена со стола.
Положение врача: врач берет нижнюю конечность пациента, отводит ее и располагает нижнюю треть голени между своими бедрами; затем подавшись своим телом назад создает небольшую тракцию по оси нижней конечности.
Положение рук врача: тенары обеих рук укладываются на бедренную кость выше коленного сустава, гипотенары располагаются на большеберцовой кости с двух сторон ниже коленного сустава. Предплечья
| Рис.68. |
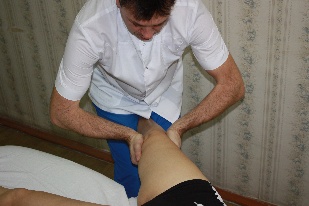 врача перпендикулярны коленному суставу пациента и параллельны полу.
врача перпендикулярны коленному суставу пациента и параллельны полу.
Коррекция: сохраняя небольшую тракцию по оси нижней конечности, врач совершает легкую (5°) флексию в коленном суставе. Совершая движения своим тазом, врач производит все возможные движения проксимального конца большеберцовой кости в коленном суставе (циркумдукцию, приведение–отведение, флексию–экстензию, тракцию –компрессию), диагностирует направление, в котором движение ограничено и артикулирует в сторону ограничения.
Голеностопный сустав
Голеностопный сустав (рис.69) образован суставными поверхностями дистальных концов большеберцовой (нижняя суставная поверхность (1) и суставная поверхность медиальной лодыжки (2) и малоберцовой (суставная поверхность латеральной лодыжки (3)) костей и суставной поверхностью блока таранной кости (4). В результате скольжения таранной кости и «вилки» костей голени друг относительно друга по окружности вперед и назад происходит тыльная и подошвенная флексия стопы.
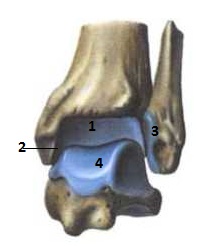
Рис.69. Голеностопный сустав. 1-нижняя суставная поверхность большеберцовой кости; 2-суставная поверхность медиальной лодыжки; 3-суставная поверхность латеральной лодыжки; 4-суставная поверхность блока таранной кости.
Артикуляционная техника на голеностопном суставе (рис.70)
Положение пациента: лежа на спине.
Положение врача: стоя сбоку со стороны дисфункции на уровне голеностопного сустава.
| Рис.70. |
 руки на тыльную поверхность стопы, а пальцы на внутренний свод, врач захватывает таранную кость первым межпальцевым промежутком и создает небольшую компрессию по направлению к столу, блокируя тем самым пяточную кость. Цефалическую руку врач помещает на большеберцовую кость, захватив первым межпальцевым промежутком «вилку» наружной и внутренней лодыжек, и также совершает компрессию к столу, зафиксировав тем самым проксимальный рычаг артикуляции. (рис.71).
руки на тыльную поверхность стопы, а пальцы на внутренний свод, врач захватывает таранную кость первым межпальцевым промежутком и создает небольшую компрессию по направлению к столу, блокируя тем самым пяточную кость. Цефалическую руку врач помещает на большеберцовую кость, захватив первым межпальцевым промежутком «вилку» наружной и внутренней лодыжек, и также совершает компрессию к столу, зафиксировав тем самым проксимальный рычаг артикуляции. (рис.71). 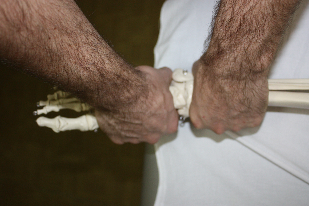
Рис.71.
Коррекция: каудальной рукой, индуцируя от тела, врач совершает движения таранной кости относительно «вилки» наружной и внутренней лодыжек: подошвенную флексию (совершается с элементом тракции по типу «разламывания»; при этом врач сгибает свою каудальную ногу в колене и переносит на нее вес своего тела), тыльную флексию (переносит вес тела на цефалическую ногу) и переднезадний шифт стопы (переднезадний шифт возможен, а иногда и более удобен за счет движения цефалической руки). Найдя параметры ограничения врач совершает мобилизацию в их направлении.
Перемещая кисти рук, врач будет иметь возможность артикулировать между таранной и ладьевидной, ладьевидной и клиновидными, кубовидной и плюсневыми, клиновидными и плюсневыми костями.
Декоаптационная техника на голеностопном суставе №1 (рис.72)
Положение пациента: лежа на спине.
Положение врача: стоя у каудального конца кушетки.
Положение рук врача: медиальной рукой врач держит стопу, 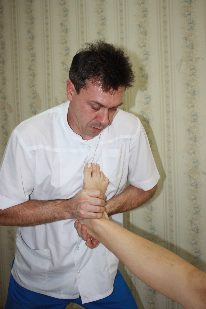 охватывая ее свод – пальцы на тыльной поверхности стопы, ладонь – на медиальной. Латеральной рукой врач поддерживает пятку, охватывая ее с латеральной стороны стопы и не сдавливая при этом ахиллово сухожилие.
охватывая ее свод – пальцы на тыльной поверхности стопы, ладонь – на медиальной. Латеральной рукой врач поддерживает пятку, охватывая ее с латеральной стороны стопы и не сдавливая при этом ахиллово сухожилие.
| Рис.72. |
Декоаптационная техника на голеностопном суставе №2 (рис.73)
Положение пациента: лежа на спине.
Положени е врача: стоя сбоку со стороны дисфункции, ставит цефалическую ногу, согнутую в коленном суставе, на кушетку коленом и верхней третью голени. Голень пациента врач укладывает себе на бедро и помещает между своим плечом и корпусом.
Положение рук врача: локтем своей цефалической руки врач
| Рис.73. |
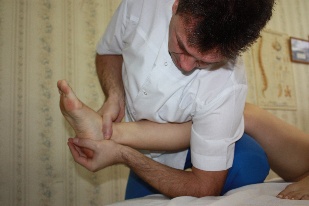 упирается в кушетку, а дистальной частью плеча в свое бедро и колено, укладывая пятку пациента себе на ладонь. Первым межпальцевым промежутком каудальной руки врач захватывает таранную кость, предплечье каудальной руки расположено вертикально.
упирается в кушетку, а дистальной частью плеча в свое бедро и колено, укладывая пятку пациента себе на ладонь. Первым межпальцевым промежутком каудальной руки врач захватывает таранную кость, предплечье каудальной руки расположено вертикально.
Коррекция: врач переносит вес тела на свои кисти и тем самым опускает их к кушетке, «освобождая», таким образом, таранную кость из вилки голеностопного сустава.
Стопа (рис.74)
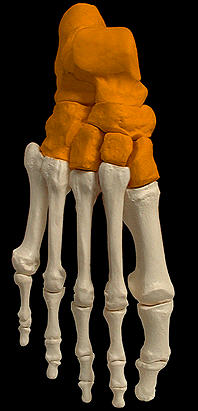
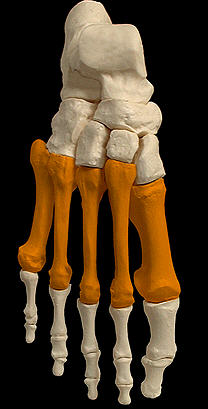
Рис.74. Стопа. Выделены предплюсна и плюсна
Мобилизационная техника на подтаранный сустав (рис.75)
Положение пациента: лежа на боку. Нижняя конечность на стороне дисфункции согнута в коленном суставе под углом 90°, стопа на краю кушетки, пяточная кость вне стола.
Положение врача: стоя со спины пациента на уровне стопы лицом к голове пациента.
Положение рук врача: медиальной рукой врач фиксирует дистальную часть голени, голеностопный сустав и таранную кость (создав в голеностопном суставе угол 90°), латеральной – захватывает пяточную кость.
Коррекция: врач движением латеральной руки книзу, индуцируемым 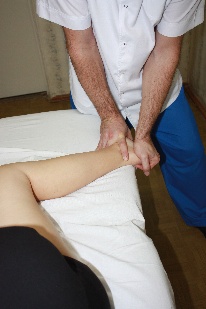 движением своего корпуса вперед, осуществляет движение в подтаранном суставе.
движением своего корпуса вперед, осуществляет движение в подтаранном суставе.
| Рис.75. |
Артикуляционная техника «восьмерки» на стопе
Положение пациента: лежа на спине, стопы у каудального края кушетки.
Положение врача: стоя у каудального края кушетки, фиксировав подошвенную поверхность стопы пациента к своему бедру.
Положение рук врача: врач охватывает стопу II-IVпальцами обеих рук с медиальной, подошвенной и латеральной сторон, а первыми – с тыльной стороны.
Коррекция: прижав подошвенную поверхность стопы пациента к своему бедру, а пятку к кушетке, врач совершает своим телом движения по траектории «восьмерки» (поочередно флексионно-циркумдационные (рис.76) и экстензионно-циркумдационные (рис.77)), которые, соответственно, будут передаваться на стопу. В результате, врач совершает все возможные движения в стопе (тыльная флексия –пронация – отведение (рис.76), подошвенная флексия – супинация – приведение(рис.77)), ищет параметры ограничения и акцентирует артикуляцию в направлении этих параметров.
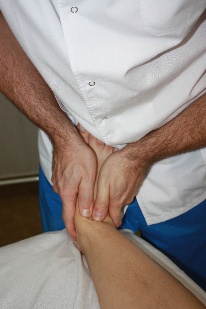
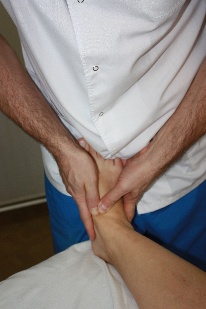
Рис.76. Рис.77.
В вышеописанном виде техника является глобальной для стопы. Но создав первыми пальцами своих рук точку фиксации на определенной кости, врач может сделать эту технику специфической.
Например, создав точку фиксации на таранной кости (рис.78), врач в этой технике совершает движения стопой, обеспечиваемые движением таранной кости в голеностопном (флексию и экстензию) и в подтаранном (супинацию –пронацию, приведение – отведение) суставах.
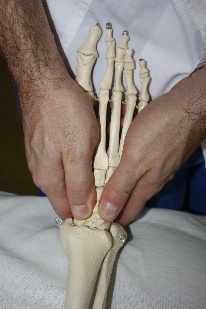
Рис.78.
Создав точку фиксации на ладьевидной кости (рис.79), врач совершает артикуляцию в поперечном суставе (его медиальной части), ладьевидно-кубовидном, ладьевидно-клиновидных суставах.
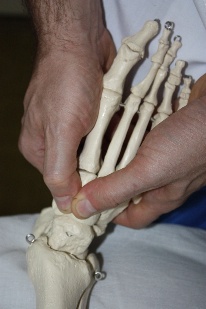
Рис.79.
Точка фиксации на кубовидной кости позволяет артикулировать на всех ее соединениях: латеральной части поперечного сустава, ладьевидно-кубовидном суставе, кубовидно плюсневых суставах.
Создавая точки фиксации на клиновидных и плюсневых костях, врач сможет «проработать» их соединения.
Date: 2015-07-24; view: 893; Нарушение авторских прав