
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Общие особенности антимикробных препаратов
|
|
АМП – это ЛС, избирательно угнетающие жизнедеятельность микроорганизмов. Под избирательностью понимается: (1) активность только в отношении возбудителей инфекции, при сохранении жизнеспособности клеток хозяина, и (2) действие на определенные роды и виды микроорганизмов. Они подразделяются на антибактериальные, противовирусные и противогрибковые.
Все АМП объединяет ряд уникальных свойств:
- мишень (рецептор) АМП находится не в тканях человека, а в микроорганизме;
- активность АМП может снижаться со временем, что обусловлено развитием лекарственной устойчивости (резистентности).
Резистентные возбудители представляют опасность не только для пациента, от которого они были выделены, но и для других людей. Борьба с резистентностью является глобальной задачей.
АМП делятся на природные (собственно антибиотики: пенициллин), полусинтетические (модификация природных молекул: амоксициллин, цефазолин) и синтетические (сульфаниламиды, нитрофураны). Сегодня такая систематизация утратила актуальность, так как ряд природных АМП получают путем синтеза (хлорамфеникол), а некоторые антибиотики (фторхинолоны), являются синтетическими соединениями.
АМП подразделяются на отдельные группы и классы. Неверно рассматривать все препараты, входящие в один класс или поколение, как взаимозаменяемые. Так, среди цефалоспоринов III поколения, клинически значимой активностью в отношении синегнойной палочки обладают только цефтазидим и цефоперазон, а из фторхинолонов лучше всего на нее действует ципрофлоксацин.
На протяжении многих лет АМП классифицировались по широте спектра своей антимикробной активности. С позиций сегодняшнего дня деление на препараты широкого и узкого спектра действия является условным. При оценке спектра активности необходимо учитывать приобретенную антибиотикорезистентность. Например, тетрациклины, которые изначально были активны в отношении большинства клинически значимых микроорганизмов, «потеряли» значительную часть своего спектра активности из-за развития резистентности у пневмококков, стафилококков, энтеробактерий и др. Цефалоспорины III поколения обычно рассматриваются как препараты с широким спектром активности. Однако они не действуют на метициллинорезистентные стафилококки, энтерококки, многие анаэробы, хламидии, микоплазмы.
Выделяют следующие основные механизмы резистентности бактерий к АМП (рис. 26.1):
а) изменение мишени действия антибиотиков;
б) ферментативная инактивация антибиотика;
в) активное выведение антибиотика из микробной клетки (эффлюкс);
г) нарушение проницаемости микробной клетки для антибиотика;
д) формирование метаболических «шунтов».
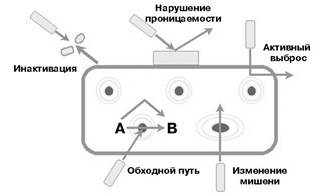 |
Рис. 26.1. Механизмы резистентности к антибактериальным препаратам.
Механизмы резистентности можно наблюдать на примере различных групп антибиотиков:
а) изменение мишени действия макролидов и линкозамидов вследствие метилирования на рибосомах (этот механизм обеспечивает развитие устойчивости стрептококков);
б) выработка b-лактамаз – ферменты, разрушающие b-лактамные антибиотики. При этом наиболее опасны b-лактамазы расширенного спектра (БЛРС), которые чаще наблюдаются у бактерий из рода Klebsiella и E. coli. Они способны разрушать пенициллины и цефалоспорины всех поколений;
в) транспортные системы для выведения антибиотика из микробной клетки (эффлюкс) у P.aeruginosa обеспечивают снижение ее чувствительности к карбапенемам;
г) снижение проницаемости микробной клетки ведет к формированию устойчивости одновременно к нескольким группам антибиотиков;
д) появление у бактерий фермента дигидрофолатредуктазы, нечувствительного к ингибированию триметопримом, который входит в состав ко-тримоксазола, препятствуют блоку синтеза фолиевой кислоты и обусловливает резистентность бактерий и к ко-тримоксазолу.
Резистентность к антибиотикам не носит универсальный характер и зависит от места возникновения инфекции (дом, стационар), типа стационара (чаще в отделении реанимации и интенсивной терапии, гнойной хирургии), предшествующего приема антибиотиков и пр.
Планирование применения антибиотиков должно опираться на глобальные данные, региональные и локальные данные о резистентности. Например, в стационарах России S. aureus часто характеризуются высокой метициллинорезистентностью (до 40%). Также отмечено распространение полирезистентной, то есть с приобретенной устойчивостью как минимум к трем антибиотикам, P. aeruginosa.
Date: 2015-07-01; view: 602; Нарушение авторских прав