
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Течение аффективных расстройств циркулярного круга
|
|
В случае типичных фазовых аффективных расстройств возможно униполярное/монополярное течение, когда встречаются только депрессивные или (в 3 раза реже) только маниакальные фазы — однократное (однофазовое) или рекуррентное (многофазовое) течение. При биполярном течении депрессии сменяются маниями/гипоманиями (болезнь чаще дебютирует депрессией).
Средний возраст начала - 30—40 лет для униполярных и 20—30 лет для биполярных форм. Большинство депрессивных и маниакальных фаз развиваются без явного внешнего повода, однако в 5—25% случаев толчок к началу заболевания дает соматическая патология и/или психотравмирующее воздействие (например утрата близких). Фазовые аффективные расстройства могут возникать сезонно.
Длительность депрессивных фаз в 40—50% случаев не превышает 3 мес. В остальных 25—30% наблюдений депрессия длится до года и в 20—25% случаев — свыше года. При длительности фазы свыше 2 лет речь идет о хронической депрессии (как правило, о дистимии), при которой интенсивность симптомов может колебаться. Маниакальная фаза короче, чем депрессивная; в 10% случаев она следует непосредственно за депрессивной ("гипоманиакальный всплеск").
Длительность интервалов между фазами составляет в среднем при униполярном течении от 4 до 5 лет, при биполярном — 3—4 года. В процессе течения светлые промежутки (интермиссии) могут сокращаться и сменяться неполными ремиссиями; в ряде случаев наблюдается переход в континуальное течение с непрерывным чередованием фазовых аффективных расстройств. Прогноз циклотимии в основном благоприятный, однако у 1/3 больных регистрируются эмоциональная лабильность, астенические изменения, нарушения социальной адаптации; 10-12% больных погибают от суицидов.
Дистимия протекает длительно: полноценная ремиссия наступает только у 3% больных; в остальных случаях между эпизодами всегда присутствует дистимическая симптоматика. У 96% больных дистимическое расстройство продолжается не менее 3 лет, у 73% — 5 лет и более; почти у 50% — свыше 10 лет.
1.5. Диагностика, дифференциальная диагностика, терапия
Диагностика. Основной метод обследования - расспрос, в ходе которого обращают внимание на жалобы больного, отражающие изменения настроения (тоска, угнетенность, чувство безнадежности, апатия и др.). Не должны оставаться незамеченными облик и общий стиль поведения пациента, выражение лица, мимические движения, темп речи. Общение с депрессивным пациентом позволяет выявить неловкость и замедленность движений, невыразительность жестов, безразличие (вплоть до неряшливости) к внешнему виду; гипоманиакальный больной чрезмерно говорлив, излишне подвижен, возбужден. Следует учитывать и такие объективные признаки аффективных расстройств, как патологический суточный ритм, при депрессии максимально выраженный по утрам (улучшение состояния к вечеру); симптомы психомоторной заторможенности, ажитации либо возбуждения; симптомокомплексы депрессивной девитализации, сопровождающиеся нарушением сна (раннее пробуждение) и аппетита; похудание (не менее 5 % от исходного веса в течение месяца) либо гипоманиакальное снижение потребности в сне.
Дополнительными признаками могут быть наследственная отягощенность (аффективная патология, суициды среди ближайших родственников), конституциональный склад (личностные расстройства аффективного круга, тревожное расстройство личности) и аффективные расстройства в анамнезе. Следует иметь в виду возможное влияние на проявления болезни особенностей психического развития и жизненных ситуаций, а также органических повреждений.
При распознавании аффективной патологии в общемедицинской сети, где преобладают стертые, атипичные формы (дисти-мии, психогенные, нозогенные депрессии и др.), наибольшие трудности вызывает диагностика депрессий, симптоматика которых маскирована соматизированными расстройствами, а также депрессий, сосуществующих с соматическим заболеванием. Клиническая картина депрессий в этих случаях включает ряд соматовегетативных симптомокомплексов, характерных как для аффективной патологии, так и для соматического страдания. В ряду таких общих для депрессии и соматического заболевания симптомов стоят астения, похудание с бледностью и сухостью кожных покровов, нарушения сна, головокружение, мидриаз, тахи- и брадикардия, повышение артериального давления (АД), тремор, боли в грудной клетке, диспноэ, диспепсические явления (горечь, сухость во рту, запоры, метеоризм).
Распознавание предменструальных депрессий облегчает использование следующих критериев:
* чувство безнадежности, иногда - с суицидальными мыслями;
* тревога с внутренним напряжением;
* аффективная лабильность со слезливостью и/или конфликтностью;
* утомляемость, сонливость или инсомния;
* прихоти аппетита (переедание или потребность в несъедобной или необычной пище);
* расстройства соматической сферы (головные боли, боли в суставах и мышцах) и особые ощущения: напряжение или боли в молочных железах, чувство "разбухания" собственного тела (одежда и обувь давят, слишком плотно прилегают).
Дифференциальная диагностика. Чаще всего возникает необходимость отграничения расстройств аффективного спектра от шизофрении. Дифференциация с шизофренией, как правило, основывается на исключении (или констатации) как психопатологических расстройств, свойственных прогредиентному эндогенному процессу, так и признаков шизофренического дефекта. Даже стертые симптомы галлюцинаторно-бредового регистра (оклики, слуховые обманы комментирующего или императивного характера, звучащие или насильственные мысли, гаптические галлюцинации, рудиментарные идеи воздействия, преследования, особого значения), присутствующие в картине актуальной депрессии, значительно облегчают диагностику шизофрении.
У пожилых больных сложно отдифференцировать депрессии от атрофических процессов головного мозга, что особенно актуально, когда на первый план выступают жалобы на дезориентацию, потерю памяти, трудности концентрации внимания. В части случаев эти нарушения не являются признаком деменции, а связаны с аффективной патологией ("депрессивная псевдодеменция") и редуцируются по мере обратного развития аффективного расстройства. При диагностике целесообразно ориентироваться на следующие клинические признаки, свидетельствующие о возможности ослабоумливающего процесса:
* мнестико-интеллектуальные нарушения: расстройства памяти с эпизодами амнестической дезориентации; нарушения концентрации внимания; снижение критики, способности к абстрагированию;когнитивные дисфункции, чаще усиливающиеся вечером и ночью;
* проявления афазии;
* затяжной характер аффективных расстройств с раздражительностью, суетливостью, вспышками грубости и отсутствием озабоченности своим состоянием при стремлении возместить несостоятельность памятными заметками;
* идеи нигилистического содержания (непрохождения пищи, гниения внутренних органов) при преобладании в структуре синдрома тревожно-ипохондрических проявлений;
* резистентность к психофармакотерапии.
Атипичные и хронические гипомании чаще формируются при вялотекущей шизофрении. В общемедицинской практике нередко возникает необходимость разграничения гипомании, формирующейся в рамках аффективных заболеваний, и эйфории, наблюдающейся при органических поражениях ЦНС или явлениях реконвалесценции после тяжелых соматических заболеваний. В отличие от гипоманиакальной активности, речевого напора эйфорию характеризует пассивное умиление, благодушие.
Симптомы дисфории и повышенная утомляемость в предменструальный период могут быть связаны с обострением соматического заболевания (эндокринные расстройства, онкологическая патология, системная красная волчанка, анемии, эндометриоз, различные инфекции).
Диагностика соматизированных депрессий и депрессий, коморбидных соматическому заболеванию, опирается на данные анамнеза, лабораторных тестов, физикального обследования и выявление значимых симптомов депрессии при отсутствии объективных признаков соматического заболевания или при таких неопределенных диагнозах, как, например, "вегетососудистая дистония", "остеохондроз", "тиреоидит".
Терапия. Психофармакотерапию депрессивных фаз осуществляют с учетом представленного ниже алгоритма (схема 2). Антидепрессанты назначают в адекватных суточных дозах (150—250 мг -ТЦА, 20—40 мг — СИОЗС). Предпочтительно назначение препаратов 2-го и последующих поколений; при выявлении признаков резистентности или тенденции к затяжному течению назначают ТЦА и другие антидепрессанты 1-го поколения, в том числе — стратегии внутривенного капельного введения ТЦА или комбинированную терапию с использованием высокопотенциальных транквилизаторов или современных атипичных нейролептиков; при отсутствии эффекта применяют такие "стрессовые" методы, как электросудорожную терапию (понятно, что внутривенные инфузии психотропных средств, а также использование шоковых методов возможно лишь в условиях специализированного стационара).
В случае маниакальных фаз назначают транквилизаторы и нейролептики, рекомендуемые для использования в общемедицинской практике — производные фенотиазинового ряда:алимемазин-терален, сонапакс-меллерил; тиоксантены: труксал-хлорпротиксен, а также атипичные средства этого класса. Предпочтительны атипичные нейролептики последнего поколения, дающие минимальные побочные эффекты, поскольку азалептин-лепонекс, например, у больных с тенденцией к гипотонии может вызвать коллапс. Соли лития также оказывают антиманиакальное действие благодаря седативным свойствам и отличаются хорошей переносимостью. Однако у соматических больных их следует применять с осторожностью в связи с высоким риском побочных эффектов; при комбинации препаратов лития с нейролептиками возможны вегетативные расстройства, тремор, гипокинезия.
Схема 2. Психофармакотерапия депрессивных расстройств
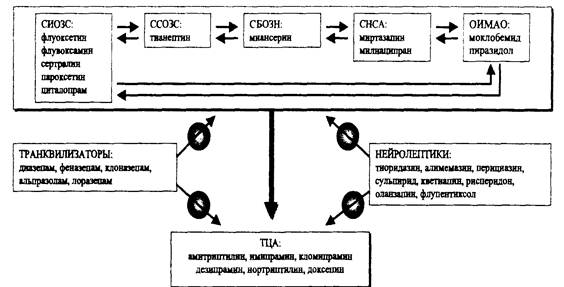
Примечание.
ТЦА - трициклические антидеприсанты; СИОЗС -селективные ингибиторы обратного захвата серотонина, ССОЗС - селективные стимуляторы обратного захвата серотонина; СБОЗН - селективные блокаторы обратного захвата норадреналина;
СНСА- селективные серотонинергические и норадренергические антидеприсанты; ОИМАО - обратимые ингибиторы моноаминооксидазы;
* круг со стрелой -возможна комбинированная терапия с препаратом одной из указанных групп (транквилизатором или нейролептиком).
Превентивная терапия назначается уже после 2-й маниакальной фазы и 2-й депрессивной (если ремиссия не превышает 5 лет). При монополярном течении циклотимии рекуррентными депрессиями или при дистимии может проводиться длительная поддерживающая тимолептическая терапия. Предпочтительны антидепрессанты 2-го и последующих поколений с высоким индексом безопасности — это позволяет снизить риск повторных депрессивных эпизодов; в профилактических целях такая терапия должна продолжаться неопределенно долго.
Для профилактики биполярных расстройств используют соли лития и карбамазепин, что дает возможность хотя бы отчасти предотвратить рецидивы или продлить ремиссию, сократить длительность и снизить интенсивность расстройства у 70% больных. Необходимая концентрация лития в крови - 0,6-0,8 ммоль/л - достигается путем тщательного постепенного подбора суточной дозы (от 300 до 1200 мг) при непременном лабораторном контроле содержания препарата в сыворотке крови (через 12 ч после последнего приема). В связи с рядом противопоказаний (болезни сердца, органов кровообращения, почек, болезнь Аддисона, эпилепсия, миастения, гипотиреоз), высоким риском тератогенного эффекта, неблагоприятным взаимодействием с диуретиками, тиазидом, антагонистами кальция. теофиллином и другими соматотропными препаратами или неэффективностью терапии рекомендуется переход на карбамазепин, уровень которого в сыворотке крови должен составлять 4-10 мг/л, что достигается при назначении препарата в дозах 200-800 мг/сут. Противопоказания: атриовентрикулярная блокада высокой степени и тяжелые нарушения функции печени. Осложнения: агранулоцитоз, апластическая анемия.
ГЛАВА 2. НЕВРОТИЧЕСКИЕ РАССТРОЙСТВА (НЕВРОЗЫ)
Определение и классификация. Невротические расстройства (неврозы) — группа болезненных состояний, связанных с воздействием психотравмирующих факторов (события, требующие сложных альтернативных решений, ситуации, порождающие неопределенность положения, представляющие угрозу для будущего) либо манифестирующих без видимых внешних поводов. Существенный вклад в формирование невротических расстройств вносит конституциональное предрасположение. Невротические расстройства имеют ряд общих свойств: непсихотический характер, парциальность, эгодистонность многообразных клинических проявлений, не нарушающих самосознания личности и осознания болезни, несмотря на достаточно высокий риск негативного влияния на качество жизни.
К невротическим расстройствам относятся психопатологические образования с преобладанием обсессивно-фобической, истерической (конверсионной) и астенической симптоматики (схема 3).
Date: 2016-11-17; view: 418; Нарушение авторских прав