
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

ТЕМА: Физиология эритроцитов.
|
|
Формы:дискоцит (двояковогнутый, их количество до 76% в крови), эхиноцит (выглядит как морской еж, с отростками), сфероцит (сферической формы), стоматоцит (напоминает альвеолярную дугу) и другие. Если в поле зрения микроскопа встречается много форм эритроцитов (эритроциты неправильной формы, чаще всего их появление связано с активацией перекисного окисления липидов), то такое явление называют пойкилоцитозом.
Размеры:в норме эритроциты имеют следующие размеры – диаметр 7,0-7,7 мкм, толщина 2,0-2,1 мкм, объем 76-100 мкм, площадь поверхности 140-150 мкм2 (такие эритроциты называют нормоцитами); если диаметр меньше – микроциты (до 15%), если больше – макроциты (около 16%). Если в поле зрения присутствуют эритроциты разного размера (из-за дефицита витаминов группы В, фолиевой кислоты, железа), то в таком случае говорят об анизоцитозе.
Гемолиз: разрушение мембраны эритроцитов в гипотонических растворах, показателем, характеризующим это свойство эритроцитов, является осмотическая резистентность (способность противостоять осмотическим силам), величина которой в норме составляет от 0,32 до 0,48% раствора хлорида натрия.
СОЭ (скорость оседания эритроцитов) -в норме у мужчин от 1 до10 мм/час, у женщин – от 2 до 15 мм/час. СОЭ зависит от концентрации фибриногена, увеличивается при беременности. У новорожденных СОЭ – 1-2 мм/час, у годовалого ребенка – 4-10 мм/час, у стариков обоего пола до 15-20 мм/час.
Количество эритроцитов: в норме у мужчин от 4,5 до 5,0х1012/л, а у женщин – 3,7-4,5х1012/л, эритроцитоз (увеличение количества эритроцитов, может быть физиологическим – у новорожденных, при физической работе, при подъеме на высоту), эритропения (уменьшение количества эритроцитов, может быть физиологической – при беременности).
Гемоглобин: в норме у мужчин 130 -180 г/л, у женщин 120-160 г/л; у новорожденных до 200 г/л, у беременных может уменьшатся до 110 г/л. Гемоглобин взрослого состоит из фракции А – 95-98%, фракции А2 – 2-3%, гемоглобина F (фетальный – плода) - 1-2%.
Цветной показатель: относительная величина, характеризующая степень насыщения эритроцитов гемоглобином, в норме от 0,75 до 1,0 (нормохромные эритроциты), если он больше 1,0 – гиперхромные, если меньше 0,75 – гипохромные.
Функции эритроцитов: транспортная (перенос кислорода, углекислого газа, аминокислот, полипептидов, белков, углеводов, ферментов, гормонов, жиров, холестерина, микроэлементов и других), защитная (иммунитет, гемостаз, фибринолиз), регуляторная (регуляция рН крови, ионного состава плазмы, водно-солевого обмена, эритропоэза, желчеобразования).
Эритропоэз: живут эритроциты от 60 до 120 дней, образуются в костном мозге, погибают в печени и селезенке.
Регуляция эритропоэза: специфический путь (связан с наличием цитокинов, среди них наибольшее значение имеет эритропоэтин – образуется в почках, матке, слюнных железах; гемопоэтины – интерлейкины); неспецифический путь (микроэлементы – железо, медь, фтор, кобальт; витамины – группы В – В12, В6,В2; витамины С, А, Е.; гормоны – эритропоэтический, АКТГ, СТГ, глюкокортикоиды, адреналин, тироксин, мужские половые – усиливают эритропоэз, женские половые – уменьшают его).
В стоматологической практике можно встретиться с анемиями (малокровием), обусловленными патологией слюнных желез.
ТЕМА: Лейкоциты. Защитные функции крови, связанные с лейкоцитами.
Количество лейкоцитов: в норме от 4,5 до 9,0х109/л, у новорожденных до 20,0х109/л (в течение суток может даже увеличится), в грудном возрасте колеблется от 6,0 до 12,0х109/л, к 9-10 годам приближается к норме взрослых; увеличение количества лейкоцитов – лейкоцитоз (может быть физиологическим при приеме пищи, мышечной нагрузке, эмоциональном напряжении, при беременности), уменьшение – лейкопения (при инфекциях, облучениях, действии ряда лекарств).
Лейкоцитарная формула: базофилы – 0-1%, эозинофилы – 1-4%, нейтрофилы – 50-70% (юные – 0-1%, палочкоядерные – 1-5%, сегментоядерные – 50-65%), лимфоциты – 25-40%, моноциты – 2-8%. Увеличении в крови юных и палочкоядерных нейтрофилов называется сдвиг формулы влево (омоложение крови), при их снижении – сдвиг вправо (старение крови). У детей на 5-6 день жизни количество нейтрофилов равняется количеству лимфоцитов (42-45%) – первый перекрест. Затем количество лимфоцитов больше, чем нейтрофилов.В 5-6 летнем возрасте вновь их количество выравнивается и наблюдается второй перекрест.
Нейтрофилы: образуются в костном мозге, живут 8-10 часов, часть из них находится в циркуляции, часть в краевом стоянии и значительная часть покидает сосудистое русло и погибает в тканях; нейтрофилы принимают участие в фагоцитозе, запускают апоптоз, образуют цитокины, принимают участие в иммунитете, митозе клеток, репарации тканей, гемопоэзе, свертывании крови и фибринолизе; нейтрофилез – увеличение, нейтропения – уменьшение числа нейтрофилов.
Базофилы: образуются в костном мозге, живут до 12 часов; они вырабатывают гепарин (антикоагулянт), гистамин, гиалуроновую кислоту (принимает участие в проницаемости мембран), фактор активации тромбоцитов, тромбоксаны, лейкотриены, простагландины. Увеличение – базофилия (наблюдается при стрессе, аллергии, лейкозах, менструациях, воспалениях).
Эозинофилы: образуются в костном мозге, живут от 4 до 12 дней, в кровотоке находятся несколько часов, проникают в ткань где и разрушаются; обладают фагоцитозом, разрушают токсины, активируют компоненты калликреин-кининовой системы; увеличение их количества – эозинофилия (наблюдается при аллергиях и глистной инвазии), уменьшение – эозинопения (при тяжелых инфекциях).
Моноциты: образуются в разных органах кроветворения (костном мозге, лимфатических узлах, соединительной ткани), живут около 36-104 часов, уходят в ткани и образуют там семейство макрофагов; обладают фагоцитозом, содержат монокины, влияющие на лимфоциты, обеспечивают противоинфекционное и противораковое действие, принимают участие в свертывании крови и фибринолизе, в синтезе компонентов комплемента; увеличение в крови получило название – моноцитоз (наблюдается при инфекциях, нагноительных процессах, глистной инвазии, туберкулезе).
Лимфоциты: образуются в костном мозге и поступают в циркуляцию, где дифференцируются в вилочковой железе (тимус) в Т-лимфоциты (до 40-70% от общего числа лимфоцитов, ответственны за клеточный иммунитет); в тонком кишечнике, миндалинах, аппендиксе, костном мозге (прообраз сумки Фабрициуса у птиц, бурса) в В-лимфоциты (до 20-30% от общего числа лимфоцитов,, обеспечивают образование иммунноглобулинов, имеют отношение к клеточному и гуморальному иммунитету; не проходящие дифференциации в органах иммунной системы – 0-лимфоциты (нулевые, до 10-20%, секретируют белки, способные пробуравливать отверстие в мембране чужеродных клеток и изливая в них протеолитические ферменты, разрушая их).
Защитные функции лейкоцитов: неспецифическая (защита направлена на уничтожение любого чужеродного агента, к ней относят – фагоцитоз – это поглощение чужеродных частиц и клеток и их дальнейшее уничтожение; систем комплемента – специальная ферментативная система, состоящая из белков и разрушающая чужеродные и старые клетки; гуморальные факторы защиты – это лизоцим - белок, подавляет рост и развитие возбудителей, разрушают бактерии; интерферон - глобулин плазмы крови, содержится в лимфоцитах, обеспечивает противовирусную защиту, задерживает рост злокачественных клеток); специфическая защита – иммунитет (это комплекс реакций, направленных на поддержание гомеостаза при встрече организма с антителами, которые расцениваются как чужеродные), различают клеточный (направленный на уничтожение клеток и тканей и связан с действием Т-киллеров и гуморальный иммунитет (обеспечивается образованием антител и связан главным образом с В-лимфоцитами, при инфицировании организма бактериями).
Регуляция лейкопоэза: специфический путь (действие специальных веществ – лейкопоэтинов – образуются в селезенке, печени, тимусе, почках) и неспецифический путь (витамины С и В; гормоны – АКТГ, щитовидной железы и половые; микроэлементы – особенно медь.
Защитные функции полости рта, связанные с лейкоцитами: в полости рта есть лизоцим, интерферон, протеолитические ферменты, секреторный иммуноглобулин А, сывороточный иммуноглобулин А, Е и G, компоненты системы комплемента. В слюне определяют лейкоцитарную формулу: 95-97% составляют нейтрофилы, 1-2%- лимфоциты и 2-3% моноциты.
ТЕМА: Тромбоциты. Сосудисто-тромбоцитарный (микроциркуляторный) гемостаз.
Тромбоциты: образуются из мегакариоцитов, их диаметр колеблется в пределах от 2 до 4-х мкм, объем около 6-9мкм3, имеют много гранул; альфа-гранулы (содержат более 30 белков, имеющих отношение к гемостазу и другим реакциям), плотные гранулы (содержат биологически активные вещества, имеющие отношение к тонусу сосудов и гемостазу), лизосомы (содержат киназы и ферменты).
Количество тромбоцитов: в норме от 150 до 350х109/л, увеличение числа тромбоцитов - тромбоцитоз (физиологический – при болевой реакции, стрессе, физической нагрузке; патологический – при заболеваниях селезенки), уменьшение – тромбоцитопения (у женщин при менструации, заболеваниях крови, лучевой болезни). Кровоточивость возникает при резком снижении тромбоцитов до критического уровня (25-30х109/л) У новорожденных около 200х109/л.
Функции тромбоцитов: ангиотрофическая (питание сосудистой стенки), защитная (фагоцитоз, содержат иммуноглобулины, являются источником лизоцима, цитокинов), участие в сосудисто-тромбоцитарном гемостазе (остановке кровотечения из мелких кровеносных сосудов) и свертывании крови (при повреждении крупных кровеносных сосудов).
Сосудисто-тромбоцитарный гемостаз: осуществляется в три этапа (стадии) - первая – временный спазм кровеносных сосудов (сразу же после повреждения сосудов через доли секунды наблюдается первичный спазм сосудов, обусловленный выбросом адреналина и норадреналина на боль, затем наступает вторичный спазм, обусловленный активацией тромбоцитов и отдачей в кровь сосудоактивных веществ – серотонина, адреналина, тромбоксанов; вторая – образование тромбоцитарной пробки (происходит за счет адгезии – прикрепления тромбоцитов к поврежденной поверхности к коллагену с помощью гликопротеидов, фактора Виллебранда и других веществ и агрегации – склеивания тромбоцитов друг с другом, за счет АДФ, адреналина, фактора Виллебранда, фибриногена и других веществ), на этом этапе агрегация носит обратимый характер (может наступить дезагрегация), при увеличении концентрации в крови простагландинов и тромбоксанов (выделяются из тромбоцитов) возникает необратимая агрегация (в результате образуется тромбоцитарный тромб; третья – ретракция тромбоцитарного тромба (под влиянием тромбостенина тромбоцитов). В условиях нормы остановка кровотечения из мелких сосудов осуществляется за 2-4 минуты и такой показатель в клинике называют временем кровотечения. Оно характеризует все этапы микроциркуляторного гемостаза в целом.
Регуляция тромбоцитопоэза: специфический путь (тромбоцитопоэтины, интерлейкины) и неспецифический путь (гормоны- АКТГ, адреналин).
Сосудисто-тромбоцитарный гемостаз в полости рта: в полости рта повреждения сосудов микроциркуляции происходят ежедневно при приеме пищи, в случае нормального сосудисто-тромбоцитарного гемостаза кровотечения быстро останаваливаются, при его же патологии- ротовые (десневые) кровотечения (тромбоцитопатии, тромбоцитопении различного происхождения).
ТЕМА: Свёртывание крови.
Свертывание крови -это ферментативный процесс, в котором принимают участие различные факторы (плазменные, клеточные, тканевые).
Плазменные факторы свертывания крови: I фибриноген (белок, образуется в печени, норма 2-4 г/л; II протромбин (гликопртеин, образуется в печени в присутствии витамина К, норма 0,1-0,15 г/л; III тромбопластин (входит в состав мембран многих клеток, состоит из белка и комплекса фосфолипидов); IV ионы кальция (норма 0,03-0,04 г/л); V акцелератор-глобулин (белок, образуется в печени, норма до 0,01 г/л); VII проконвертин (гликопротеин, образуется в печени с участием витамина К, норма около 0,005 г/л; VIII антигемофильный глобулин (гликопротеин, образуется в печени, селезенке, сосудистой стенке, норма 0,01-0,02 г/л, при его отсутствии – гемофилия А); IX фактор Кристмасса (гликопротеин, образуется в печени при участии витамина К, в норме около 0,003 г/л, при его отсутствии – гемофилия В; X фактор Стюарт-Прауэра (гликопротеин, образуется в печени при участии витамина К, норма около 0,01 г/л; XI плазменный предшественник тромбопластина (гликопротеин, образуется в печени, норма около 0,005 г/л); XII фактор Хагемана или контакта (белок. Активируется заряженной отрицательно поверхностью, адреналином, норма около 0,03 г/л); XIII фибриназа или фибринстабилизирующий фактор (глобулин, синтезируется фибробластами, мегакариоцитами, норма 0,1-0,02 г/л); Фактор Флетчера (прекалликреин) -белок, норма около 0,05 г/л; Фактор Фитцджеральда, норма около 0,06 г/л.
Факторы свертывания форменных элементов крови: тромбоцитарные (тромбоциты содержат около 30 различных веществ, влияющих на свертывание крови; некоторые из них имеют цифровое обозначение – арабскими цифрами, по разным источникам так обозначены от 5 до 15 факторов, главным из них является фосфолипид тромбоцитов или фактор 3 – принимает участие в образовании протромбиназы по внутреннему пути); эритроцитарные (не имеют цифрового обозначения, очень похожи на тромбоцитарные, имеют важное значение при гемолизе эритроцитов, резус-конфликте); лейкоцитарные (играют важную роль при значительном увеличении в крови той или иной формы лейкоцитов при лейкозах).
Тканевые факторы свертывания крови: все ткани (клетки) содержат факторы свертывания крови – основной из них тканевой фактор, который при повреждении сосудистой стенки, выделяясь в кровоток активирует свертывание крови (чем больше травма тканей, тем сильней и быстрей активируется свертывание крови по внешнему пути образования протромбиназы); разные органы имеют неодинаковую активность этих факторов, что позволяет говорить о тромбоопасных или геморрагически опасных органах (геморрагии местного или органного происхождения, например, сопровождают повреждение тканей щитовидной, предстательной железы).
Этапы (фазы, стадии) свертывания крови: 1. Образование протромбиназы (может осуществляться по внешнему и внутреннему пути: по внешнему – при повреждении тканей выделяется тканевой фактор, который активирует фактор VII, последний переводит в активное состояние фактор Х, в последующем Ха переводит фактор V в активное состояние – фактор III+IV+Xa+Va и есть комплексное соединение, получившее название протромбиназы; по внешнему пути протромбиназа образуется очень быстро – за несколько секунд; по внутреннему – инициатором является активация поврежденной поверхностью фактора XII,его активная форма переводит фактор XI в активное состояние, он переводит фактор IX в активное состояние, он действует совместно с фактором VIII и переводит в активную форму фактор Х; дальше все происходит также как и при внешнем пути образования протромбиназы; этот путь более продолжителен и занимает 5-6 минут ). 2. Переход протромбина в тромбин (под влиянием протромбиназы) происходит очень быстро – за 10-20 секунд. 3. Переход фибриногена в фибрин (вначале под влиянием тромбина от фибриногена отщепляются два фибринопептида А и два фибринопептида В, в результате образуется фибрин-мономер, последний под влиянием активного фактора XIII происходит переход фибрин-мономера на фибрин-полимера, образовавшийся плотный фибриновый сгусток еще более уплотняется под влиянием тромбостенина и наступает ретракция фибринового сгустка.
Защитная роль системы свертывания крови в полости рта: во время еды или попадании в полость рта посторонних тел нередко возникают травмы, сопровождающиеся кровотечениями, тем более это возможно при травмах челюстей, оперативных вмешательствах – в значительной мере остановка таких кровотечений связана с действием на кровь слюны, которая содержит тканевой фактор и другие факторы, подобные плазменным; особое значение факторы свертывания крови слюны имеют при заболеваниях, связанных с нарушением этого процесса генетического характера (например, гемофилия и тромбофилии).
ТЕМА: Дифференциальная коагулограмма. ДВС – синдром.
В клинической практике встречаются кровотечения, которые имеют различное происхождение. В каждом конкретном случае (в зависимости от локализации кровотечения, его степени, клинической картины) это требует разного подхода к лабораторной диагностике нарушения свертывания крови (т.е. постановке таких лабораторных тестов, которые могут дать квалифицированный ответ на возникший вопрос о причине кровотечения). Например, при напряженных и болезненных кровоизлияниях в полости суставов, мышц, подкожную клетчатку и забрюшинное пространство можно говорить о гематомном типе кровоточивости (наблюдается при гемофилии, передозировке антикоагулянтов). При капиллярной же кровоточивости, появлении петехий на коже, десневых и носовых кровотечениях можно говорить о микроциркуляторном (петехио-пятнистом) кровотечении (наблюдается при всех формах тромбоцитопений, дефектах тромбоцитов – тромбоцитопатий). Может быть и смешанный (микроциркуляторно-гематомный) тип кровоточивости, характерными признаками которых являются петехиально-пятнистая кровоточивость в сочетании с болезненными, напряженными гематомами в подкожной клетчатке, забрюшинной и брюшной полости, во внутренних органах (наблюдается при болезни Виллебранда, при комплексном дефиците ряда плазменных факторов свертывания крови обусловленными болезнями печени).
Нередко в клинической практике возникает кровотечение на почве диссеминированного внутрисосудистого свертывания (ДВС) крови. ДВС – явление, которое развивается при многих (большинстве) заболеваний, оно неспецифично, универсально и практически катастрофичное. При его острых формах летальность достигает до 60% (у новорожденных до 90%). В развитии ДВС-синдрома различают три стадии: гиперкоагуляция (избыток плазменных факторов, увеличение количества тромбоцитов, гемолиз эритроцитов, повреждение тканей и выход в кровоток тканевого фактора); переходная (с нарастающей коагулопатией и тромбоцитопенией, разнонаправленные сдвиги в тестах); гипокоагуляция (вплоть до несвертываемости), сопровождающаяся кровоточивостью, кровоподтеками, гематомами.
ДВС в стоматологии: такие реакции в полости рта как Артюса, Санарелли-Шварцмана и другие, связанные с заболеваниями слюнных желез – типичные примеры ДВС-синдрома.
ТЕМА: Антикоагулянты и фибринолиз.
Антикоагулянты – вещества, препятствующие свертыванию крови, их подразделяют на: первичные (всегда присутствующие в крови: антитромбопластины – предотвращают образование протромбиназы, вырабатываются в эндотелии сосудистой стенки, к ним относят витамин-К-зависимый протеин С и протеин S, тромбомодуллин; антитромбины - вещества, ингибирующие действие тромбина, к ним относят также α1-антитрипсин и α2-макроглобулин; ингибиторы третьей фазы –ингибиторы самосборки фибрина – это полипептиды, образующиеся в разных тканях и действующие на фибрин-мономер или фибрин-полимер) и вторичные (это отработанные факторы свертывания крови и продукты деградации фибриногена или фибрина, препятствующие внутрисосудистому свертыванию крови).
Среди естественных антикоагулянтов наибольшее значение имеют антитромбины: антитромбин III (белок глобулиновой природы, образуется в печени, почках, селезенке, легких, кровеносных сосудах; его концентрация уменьшается с возрастом; у беременных женщин; при питании с большим количеством белков и жиров; является кофактором гепарина); гепарин (является антитромбином немедленного действия, трансформирует антитромбин III, повышая его активность; в крови содержится в базофилах, в сосудах – в тучных клетках).
Фибринолиз – растворение фибринового сгустка, всегда сопровождает процесс свертывания крови, является защитной реакцией, направленной на предотвращение закупорки кровеносных сосудов фибриновыми сгустками, а также реканализации сосудов после остановки кровотечения; компоненты фибринолиза играют важную роль в удалении внеклеточного матрикса, регулирует рост и деление клеток, заживление ран, регенерацию мышц, рост и метастазирование опухолей.
Основным ферментом, разрушающим фибрин, является плазмин (находится в циркуляции в неактивном виде – плазминоген), переход плазминогена в плазмин осуществляется под влиянием активаторов плазминогена (содержатся в тканях – тканевой активатор плазминогена или ТАП, в форменных элементах крови, в моче – урокиназа). Кроме активаторов плазминогена в плазме находятся ингибиторы этого процесса – важнейший из них ингибитор первого типа (ИТАП-1).
Фибринолиз, как и процесс свертывания крови, осуществляется в три фазы. Первая – образование и выделение активаторов плазминогена; вторая – переход плазминогена в плазмин (осуществляется по внутреннему пути - с участием и без участия фактора Хагемана,под влиянием других протеинов; по внешнему пути – осуществляется под влиянием ТАП, урокиназы и других факторов; третья – плазмин действует на фибрин (появляются вначале ранние продукты деградации фибрина – крупномолекулярные, а потом поздние – низкомолекулярные; первые влияют на агрегацию тромбоцитов и свертывание крови, усиливая их, вторые – обладают антикоагулянтными свойствами и усиливают реакции фибринолиза.
Фибринолитическая активность слюны -имеет большое значение для очищения тканей полости рта от продуктов распада и фибринозных налетов в полости рта, а также влияет на скорость заживления раневой поверхности слизистой полости рта при ее повреждении.
ТЕМА: Регуляция сосудисто-тромбоцитарного гемостаза, свёртывания крови и фибринолиза.
Молекулярный уровень – это поддержание гемостатического баланса отдельных факторов, влияющих на сосудисто-тромбоцитарный гемостаз, свертывание крови и фибринолиз, такой баланс постоянно существует между: простациклином и тромбоксаном, прокоагулятнами и антикоагулянтами, активаторами и ингибиторами плазминогена. Этот уровень регуляции контролируется иммунной системой с помощью образования антител к активированным факторам свертывания крови и фибринолиза, генетически –контроль над продукцией факторов, обеспечивающих образование и растворение кровяного сгустка.
Клеточный уровень регуляции – клетки, продуцирующие факторы свертывания крови и фибринолиза несут на себе рецепторы к этим веществам.
Органный уровень регуляции -каждый орган продуцирует больше или меньше факторов, влияющих на гемостаз и фибринолиз. Такое явление свойственно и парным органам (кровь, оттекающая от парных органов отличается по активности факторов свертывания крови и фибринолиза и это создает условия для возникновения функциональной асимметрии гемостаза и фибринолиза. Свертывание крови, полученной из вен конечностей, у правшей и левшей имеет отличия – у правшей более активен процесс гемостаза в правой руке, у левшей – в левой).
Нервная регуляция – контролирует состояние гемостаза и фибринолиза от молекулярного до органного уровня, она связана с вегетативной нервной системой (оба отдела вегетативной нервной системы – парасимпатический и симпатический активируют свертывание крови и фибринолиз)
Гуморальная регуляция – это действие гормонов, медиаторов, витаминов и других веществ (гормоны - кортикостероиды, адреналин, АКТГ, СТГ, тироксин, паратгормон – активируют свертывание крови; медиаторы – норадреналин, ацетилхолин и другие – активируют свертывание крови; витамины – имеют разное отношение к процессу гемостаза – витамин А (угнетает свертывание крови и активирует фибринолиз), витамин Е (усиливает свертывание крови и ингибирует фибринолиз), витамин РР (ускоряет свертывание крови и активирует фибринолиз), витамин В12 (усиливает свертывание крови и ингибирует фибринолиз), витамин С (ускоряет свертывание крови).
Гиперкоагуляция – повышенная свертываемость крови (в основном связана с уменьшением времени образования протромбиназы по внутреннему пути).
Гипокоагуляция – пониженная свертываемость крови (может быть связана с увеличением времени любой фазы свертывания крови).
ТЕМА: Физиологические свойства сердечной мышцы.
В своей работе сердечная мышца отличается рядом особенностей в сравнении со скелетной и гладкой мускулатурой. Основными свойствами работы сердечной мышцы являются:
Автоматия – это способность к самовозбуждению под влиянием импульсов, возникающих в самом сердце. Ее природа до конца не выяснена, но есть данные о том, что она связана с функцией атипичных мышечных клеток пейсмекеров (водителей ритма), заложенных в узлах сердца. Главным центром автоматии сердца является синусный узел. Биопотенциалы синусного узла имеют такие особенности, которые заключаются в том, что фаза реполяризации не заканчивается восстановлением мембранного потенциала, а переходит во вторичную (диастолическую) деполяризацию, которая, достигая величины порогового потенциала, вызывает появление нового потенциала действия. Автоматией обладают все элементы проводящей системы сердца, она убывает по мере продвижения импульса от основания сердца к его верхушке (правило, градиент Гаскелла): в синоатриальном узле частота импульсов у взрослого человека в состоянии покоя – 60 – 80 в минуту, в атриовентрикулярном узле – 40 -50, пучке Гиса – 30 – 40, в волокнах Пуркинье – менее 20.

Рис. 6. Проводящая система сердца.
Возбудимость сердечной мышцы имеет также свои особенности. В ответ на пороговые раздражители сердечная мышца сокращается с максимальной силой (т.е. не зависит от силы раздражения). Сократительный миокард обладает возбудимостью, но он не обладает автоматией. В период диастолы мембранный потенциал покоя этих клеток стабилен и его величина выше, чем в клетках водителей ритма. Потенциал действия клеток рабочего миокарда состоит из фазы быстрой деполяризации, переходящей в фазу медленной реполяризации и фазы быстрой конечной реполяризации. Важной особенностью работы сердечной мышцы является то, что длительность потенциала действия кардиомиоцитов составляет 300-400 мс, что соответствует длительности сокращения миокарда. Большую часть потенциала действия занимает фаза плато, которой соответствует фаза абсолютной рефрактерности. У миокарда она длится 0,27 секунды, что значительно дольше, чем у любых других возбудимых тканей. Тем самым обеспечивается возможность завершить полностью одигочное мышечное сокращение.
Сопряжение между возбуждением и сокращением – инициатором сокращения миокарда является потенциал действия, фаза деполяризации совпадает с фазой абсолютной рефрактерности, но так как она в сердченой мышце очень продолжительна (до 0,3 с), то возбудимость сердечной мышцы отсутствует во время всего периода сокращения (укорочения). Поэтому сердечная мышца не дает гладкого тетануса. Период же ее расслабления совпадает с фазой быстрой реполяризации и фазой относительной рефрактерности, в связи с этим она не дает и зубчатого тетануса. Во время фазы относительной рефрактерности сверхпороговые раздражители могут вызвать возбуждение сердечной мышцы и в ответ наступает внеочередное ее сокращение – экстрасистола. После экстрасистолы возникает более продолжительная пауза, которая получила название компенсаторной паузы. Она возникает потому, что очередной импульс формируется в синусном узле в фазу абсолютной рефрактерности во время очередной систолы.
Сократимость сердечной мышцы. С ердечная мышца: выполняет одиночные сокращения (нет титанических), подчиняется закону «все» или «ничего», закону Франка - Старлинга (чем сильнее растянуто сердце во время диастолы, тем оно сильнее сокращается во время систолы), «лестницы» Боудича - с увеличением частоты сокращений увеличивается и их сила, эффекту Анрепа – сила сокращений увеличивается при повышении давления в аорте.
Проводимость сердечной мышцы – это способность проводить возбуждение как по волокнам рабочего миокарда, так и проводящей системы, скорость проведения волны возбуждения в сердце по мышечным сократительным волокнам предсердий составляет до 1,0 м/с, в атриовентрикулярном узле – 0,02-0,05 м/с, в пучке Гиса – 1,0-1,5 м/с и в волокнах Пуркинье – 3,0-4,0 м/с. Медленное проведение возбуждения в атриовентрикулярном узле называют атриовентрикулярной задержкой (0,04-0,06 с). Она обеспечивает возможность поочередного сокращения предсердий и желудочков и одновременного перехода волны возбуждения на желудочки для их синхронного сокращения (систолы).
ТЕМА: Регистрация электрокардиограммы (ЭКГ).
Распространение возбуждения от водителя ритма по проводящей системе сердца и в самой сердечной мышце сопровождается возникновением на поверхности клеток отрицательного потенциала. В связи с этим наблюдается синхронный разряд большого количества возбужденных единиц, их суммарный потенциал настолько велик, что может регистрироваться далеко за пределами сердца на поверхности тела. Электрическая волна, которая регистрируется при этом, имеет сложный характер и характеризует возникновение в миокарде деполяризации и реполяризации, а не его сокращение.
Электрокардиография – метод графической регистрации колебаний разницы потенциалов, возникающих на поверхности возбудимой ткани или среды вокруг сердца при распространении волны возбуждения по сердцу.
Электрокардиограмма (ЭКГ) – проекция динамики суммарного вектора возбуждения на протяжении сердечного цикла на ось отведения.
При регистрации ЭКГ используют два электрода, соединенных соответственно с положительным полюсом гальванометра (положительный или активный электрод) и отрицательным полюсом (отрицательный электрод). Точка поверхности тела, на которую накладывают электрод, называется позицией электрода. Отведения -это способ выявления разницы потенциалов между двумя участками тела. ЭКГ- отведения бывают двуполюсными и однополюсными. Двуполюсные регистрируют разницу потенциалов между двумя точками тела, однополюсные – отражают разницу потенциалов какого-то участка тела и потенциала, постоянного по величине, условно принятого за ноль. Для образования нулевого потенциала используют объединенный электрод Вильсона (индифферентный), который образуется при соединении проводами трех конечностей – правой и левой руки и левой ноги.
Общепринятая система электрокардиографических отведений включает: три стандартных (I,II,III), три однополюсных от конечностей (aVR, aVL, aVF), шесть однополюсных грудных (V1-V6).
Стандартные отведения от конечностей – I отведение регистрирует разницу потенциалов между правой рукой (отрицательный электрод) и левой рукой (положительный электрод); II отведение регистрирует разницу потенциалов между правой рукой (отрицательный электрод) и левой ногой (положительный электрод); III отведение регистрирует разницу потенциалов между левой ногой (положительный электрод) и левой рукой (отрицательный электрод).
При записи усиленных однополюсных отведений от конечностей один электрод (индифферентный), потенциал которого близок к нулю, присоединяют к негативному полюсу гальванометра. Другой электрод – активный – располагают на одной из конечностей: aVR – усиленное отведение от правой руки; aVL – усиленное отведение от левой руки; aVF – усиленное отведение от левой ноги.
Все, вышеназванные отведения, дают возможность регистрировать разницу потенциалов во фронтальной плоскости.
Грудные отведения -являются однополюсными; индифферентный (объединенный) электрод присоединяют к отрицательному полюсу гальванометра, а активный – помещают в разные точки грудной клетки (они обозначаются арабскими цифрами) и соединяют с положительным полюсом гальванометра, регистрируют 6 грудных отведений: V1 – четвертое межреберье по правому краю грудины; V2 - четвертое межреберье по левому краю грудины; V3 –между V2 и V4; V4 – в пятом межреберье слева по среднеключичной линии; V5 - в пятом межреберье слева по левой передней подмышечной линии; V6 – в пятом межреберье по левой средней подмышечной линии.
Грудные отведения позволяют регистрировать разницу потенциалов в горизонтальной плоскости. Иногда для более тщательной диагностики патологии сердца используют дополнительные грудные отведения: V7 - на левой задней подмышечной линии на уровне пятого межреберья; V8 - на левой лопаточной линии на уровне пятого межреберья; V9 - на левой околопозвоночной линии на уровне пятого межреберья.
ЭКГ – это периодически повторяющаяся кривая, которая отражает распространение процесса возбуждения сердца во времени. Отдельные ее элементы – зубцы, сегменты, интервалы и комплексы – имеют соответствующие обозначения и каждый элемент ЭКГ имеет временную (сегменты, интервалы, зубцы, комплексы – в секундах) и высотную (зубцы – в мм и мВ) характеристику.
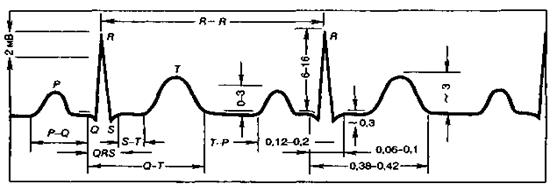
Рис. 7. Электрокардиограмма.
ТЕМА: Анализ электрокардиограммы.
Анализ ЭКГ производят по следующей схеме:
1. Определяют правильность сердечного ритма -диагноз нормального синусового ритма устанавливают на основании следующих критериев: наличие зубца Р синусового происхождения, который постоянно находится перед комплексом QRS; продолжительность интервала PQ 0,12-0,20 сек; постоянная форма зубца Р во всех отведениях; частота ритма 60-80 ударов в минуту; постоянный интервал Р-Р- или R-R.
2. Подсчет частоты сердечных сокращений – для этого устанавливают продолжительность одного сердечного цикла (интервал RR) и подсчитать, сколько таких циклов содержится в одной минуте. ЧСС=60 сек / интRR(сек)
3. Изучение продолжительности отдельных элементов ЭКГ:
зубец Р – характеризует возбуждение предсердий, восходящая часть – правого, нисходящая – левого предсердия (в норме его продолжительность от 0,07 до 0,11 сек, амплитуда – от 0,12 до 0,16 мВ), в III стандартном отведении он может отсутствовать, быть двухфазным или отрицательным, в положениях V1,V2 он положительный, V3,V4 – постепенно увеличивается, в однополюсных отведениях от конечностей aVR – он отрицательный, а в aVL и aVF – положительный;
сегмент PQ – это отрезок прямой на изоэлектрической оси (от конца зубца Р до начала зубца Q), он характеризует время атриовентрикулярной задержки (в норме ее продолжительность от 0,04 до 0,1 сек); интервал PQ – участок ЭКГ от начала зубца Р до начала зубца Q, характеризует распространение возбуждения от предсердий к желудочкам (продолжительность этого интервала от 0,12 до 0,21 сек);
зубец Q – характеризует возбуждение межжелудочковой перегородки и папиллярной мускулатуры (его продолжительность от 0,02 до 0,03 сек, высота до 0,1 мВ), он может отсутствовать в первом стандартном отведении;
зубец R – характеризует возбуждение основной мускулатуры желудочков (его продолжительность от 0,02 до 0,07 сек, высота 0,8-1,6 мВ), в грудных отведениях V1, V2 он маленький, в положениях V3, V4 – возрастает, в положении V5, V6 – он вновь уменьшается;
зубец S – характеризует возбуждение в отдаленных участках желудочков (его продолжительность до 0,02-0,03 сек, высота до 0,1 мВ), иногда он отсутствует в первом стандартном отведении, в грудных отведениях V1,V2 – он глубокий, далее уменьшается, а в положении V5,V6 – может отсутствовать;
сегмент ST – отрезок прямой на изоэлектрической линии от конца зубца S до начала зубца Т и характеризует тот момент, когда оба желудочка одновременно возбуждены (его продолжительность от 0,1 до 0,15 сек);
зубец Т – характеризует процесс реполяризации миокарда (его высота от 0,4 до 0,8 мВ и продолжительность от 0,1 до 0,25 сек), в стандартном положении I – положительный, во II – часто положительный, в III – может быть положительным, двухфазным и отрицательным, в положении V1, V2 - иногда он отрицательный, а в положении aVF – отрицательный;
интервал ТР - характеризует общую паузу сердца (ее продолжительность составляет 0,4 сек);
интервал RR - характеризует полный сердечный цикл (его продолжительность составляет 0,8 сек);
комплекс Р – предсердный; комплекс QRST - желудочковый.
Определение положения электрической оси во фронтальной плоскости: электрическая ось сердца - это среднее направление электродвижущей силы сердца за время всего периода деполяризации, она образует угол (угол α) с осью I стандартного отведения (если размер угла от 0 до 290 – положение электрической оси – горизонтальное; если угол от 30 до 690 – нормальное; если 70-900 – вертикальное; если угол больше 900- это отклонение оси вправо; если угол больше 00 – это отклонение оси влево. Определение электрической оси сердца можно осуществить и с помощью однополюсных отведений (при доминировании положительного зубца R в отведении aVL электрическая ось сердца считается горизонтальной, если в отведении aVF комплекс QRS имеет форму QS или rS;при доминировании положительного зубца в отведении aVF электрическая ось сердца считается вертикальной, если в отведении aVL комплекс QRS имеет форму QS или rS.
Определение поворотов сердца относительно продольной оси в горизонтальной плоскости: повороты сердца вокруг продольной оси, условно проведенной через верхушку и основание сердца, определяются по конфигурации комплекса QRS в грудных отведениях, оси которых расположены в горизонтальной плоскости (для этого необходимо установить локализацию переходной зоны - это то грудное отведение, где амплитуда зубцов R и S приблизительно одинакова); в большинстве случаев переходная зона отмечается в отведениях V3,V4.При повороте сердца вокруг продольной оси по часовой стрелке переходная зона смешается влево (в область отведения V5, в отведении V6 регистрируется выраженный зубец S), при повороте сердца вокруг продольной оси против часовой стрелки переходная зона смещается вправо к отведению V2.
ТЕМА: Определение физиологических свойств сердечной мышцы по ЭКГ.
Определение автоматии синусного узла: состояние автоматии синусного узла определяют по частоте и ритму сердечных сокращений (при нарушении автоматиии синусного узла возникают аритмии). Различают синусовую тахикардию (водителем ритма является синусовый узел, ритм правильный, частота сердечных сокращений превышает 80 в минуту, зубцы ЭКГ обычно не отличаются от нормы, расстояние RR одинаковое, укороченное, укорочен и интервал ТР), которая может быть связана с повышением тонуса симпатического отдела вегетативной нервной системы, понижением тонуса блуждающего нерва, поражением синусного узла при его ишемии, инфекции; синусовую брадикардию (характеризуется замедлением синусового ритма, когда частота сердечных сокращений от 40 до 60 в минуту, ритм правильный, водителем ритма является синусный узел, автоматизм которого понижен, зубцы ЭКГ обычно не изменены, интервалы RR одинаковы и удлиненные), которая может быть связана с повышением тонуса блуждающего нерва, понижением тонуса симпатического отдела вегетативной нервной системы, местным воздействием на синусный узел вследствие гипоксии, инфаркта, инфекции; синусовую аритмию (является следствием нерегулярной деятельности синусового узла, что приводит к неравномерному образованию в нем импульсов возбуждения, это вызывает чередующиеся периоды учащении и урежения ритма; расстояние RR между различными комплексами QRS не одинаковое и разница в продолжительности самого короткого и самого продолжительного интервала RR превышает 10% от среднего расстояния RR), которая может быть дыхательной (изменение частоты сердечных сокращений во время дыхания могут быть связаны с колебаниями тонуса симпатического и блуждающего нервов в связи с фазами дыхания) и недыхательной (чаще бывает дыхательная аритмия).
Определение наличия экстрасистол: при наличии дополнительного очага возбуждения в сердце возможно временное подавление синусового ритма с образованием внеочередного импульса и последующего сокращения сердца – экстрасистолы.
Предсердные экстрасистолы – характерным для ЭКГ является деформация зубца Р, комплекс QRS не изменен, после предсердной экстрасистолы наступает компенсаторная пауза.
Желудчковые экстрасистолы – отмечается уширение и деформация комплекса QRS, отсутствует связь с зубцом Р, наблюдается полная компенсаторная пауза. Для левожелудочковой экстрасистолы характерен высокий зубец R в V1-2 и глубокий зубец S в V5-6. Для правожелудочковой экстрасистолы характерен высокий зубец R в V5-6 , глубокий зубец S V1-2.
Определение функции проводимости миокарда: нарушение проводимости может быть на разных уровнях:
синоатриальная блокада – импульс от синусового узла не проводится к предсердиям (импульс не образуется в синусовом узле, слабый импульс), она может быть I степени (замедление образования импульса в синусном узле или замедление его проведения – на ЭКГ не улавливается), II степени (часть импульсов не доходит до предсердий, выпадают сокращения предсердий и желудочков – на ЭКГ укорочение интервала РР, за ним длительная пауза), III степени (полная блокада, на ЭКГ выпадение зубца Р, комплекса QRS и зубца Т, регистрируется изолиния)
атриовентрикулярная блокада – задержка или прекращение проведения импульсов из предсердий через атриовентрикулярный узел, она может быть также: I степени (на ЭКГ отмечается удлинение интервала PQ, комплекс QRS не изменен), II степени (когда один или несколько импульсов из синусного узла не могут быть проведены к желудочкам, вследствие чего выпадает одно или больше сокращений желудочков – на ЭКГ постепенное ухудшение атривентрикулярной проводимости проявляется в прогрессирующем удлинении интервала PQ от комплекса к комплексу с последующим выпадением желудочкового комплекса), III степени (полная поперечная блокада, характеризуется тем, что ни один импульс из предсердий не проходит к желудочкам; предсердия возбуждаются под влиянием синусового узла, желудочки – антиовентрикулярного: зубцы Р не связаны с желудочковым комплексом, наслаиваются на различные моменты систолы и диастолы желудочков, предсердия сокращаются чаще, чем желудочки, расстояние РР меньше RR.
Блокада ножек пучка Гиса – нарушение или полное прекращение проведения возбуждения по правой или левой ножке пучка Гиса (блокада правой ножки диагностируется по грудным отведениям, имеются изменения и в стандартных отведениях; блокада левой ножки также характеризуется изменениями как в грудных, так и в стандартных отведениях).
ТЕМА: Насосная функция сердца (фазы сердца). Тоны сердца. Фонокардиография (ФКГ).
Сердце работает по принципу насоса. Во время сокращения (систолы) сердца кровь выходит из него, а во время расслабления (диастолы) – входит в него. Началом работы сердца является систола предсердий (во время этой фазы в правом предсердии давление повышается до 5-8 мм.рт.ст., в левом – до 8-15 мм.рт.ст., что приводит к выталкиванию крови через открытое атриовентрикулярное отверстие в желудочки), она длится 0,1 сек.
Систола желудочков начинается с фазы напряжения (длится до 0,08 сек, в пределах 0,05 сек наблюдается асинхронное сокращение – когда не все участки миокарда охвачены сократительным процессом и в этот момент еще не происходит повышения давления в полостях желудочков; далее следует изометрическое сокращение – до 0,03 сек, когда сократительный процесс охватывает основную массу миокарда; давление в полостях желудочков начинает значительно возрастать – до 15-20 мм.рт.ст. в правом и 70-90 мм.рт.ст. – в левом желудочке), вследствие повышения внутрижелудочкового давления атриовентрикулярные клапаны быстро захлопываются, полулунные клапаны также закрыты, полость желудочков оказывается замкнутой и объем крови в ней остается постоянным.
Период изгнания крови начинается с открытием клапанов аорты и легочной артерии и состоит из фазы быстрого (0,05-0,12 сек) и медленного (0,13-0,20 сек) изгнания крови из желудочков. Открытие аортальных клапанов происходит при достижении давления в полости левого желудочка до 80 мм.рт.ст, легочной артерии – до 15 мм.рт.ст. Сокращение миокарда способствует дальнейшему подъему давления в полостях соответственно в правом до 30 мм.рт.ст. и левом – до 120-150 мм.рт.ст. В результате такого повышения давления кровь вначале очень быстро изливается в сосуды, по мере наполнения сосудов кровью градиент давления уменьшается и кровь изливается медленней.
Вся систола желудочков длится 0,3-0,33 сек.
Диастола желудочков (0,47-0,5 сек) состоит из следующих фаз: протодиастолической (длится до 0,05 сек), когда кровь, находящаяся в сосудах, обратным током захлопывает полулунные клапаны (атривентрикулярные клапаны тоже закрыты) и желудочки продолжают расслабляться, пока давление в них не станет ниже, чем в предсердиях – наступает период изометрического расслабления (0,08 сек). В этот момент предсердия полностью заполнены кровью, когда же давление в желудочках оказывается чуть меньше, чем в предсердиях, раскрываются атриовентрикулярные клапаны и начинается период наполнения. Вначале происходит быстрое наполнение желудочков (в течение 0,05 сек), а затем медленное (0,25 сек). В заключение происходит наполнение кровью желудочков за счет систолы предсердий (0,1 сек).
Систолический объем (СО) – количество крови, которое выбрасывается сердцем при каждом сокращении (65-70 мл у мужчин, 50-60 мл у женщин).
Минутный объем (МО) – СО умноженный на частоту сердечных сокращений (в покое 4,5-5,0 л, при нагрузке до 20-30 л).
Тоны сердца: звуковые явления, возникающие во время работы сердца. Различают: I тон – систолический (выслушивается на верхушке сердца и в месте проекции митрального клапана; образуется колебаниями створок атривентрикулярных клапанов, колебаниями миокарда в период изометрического сокращения и колебаниями начальных отделов аорты и легочной артерии; продолжительность тона 0,08-0,25 сек, частота 15-500 Гц); II тон – диастолический (выслушивается во втором межреберье слева и справа от грудины; образуется за счет колебаний, возникающих в начале диастолы при захлопывании створок клапана аорты и легочной артерии и за счет колебаний стенок начальных отделов этих сосудов; длительность 0,08-0,11 сек, частота 500-1250 Гц); III тон – желудочковый галоп (выслушивается на верхушке сердца в положении лежа, в области грудины в стоячем положении; обусловлен колебаниями мышечной стенки желудочков, возникающими при их быстром пассивном наполнении кровью из предсердий во время диастолы; возникает через 0,15-0,12 сек от начала второго тона); IV тон- предсердный галоп (выслушивается редко, обусловлен колебаниями стенок предсердий при их систоле).
Фонокардиограмма (ФКГ) – графическая регистрация звуков, возникающих при работе сердца (в норме на ФКГ обнаруживаются колебания, соответствующие I и II тонам сердца, могут обнаруживаться III и редко IV тоны).

Рис. 8. Соотношение зубцов ЭКГ и тонов сердца на ФКГ при их синхронной регистрации
На ФКГ I тона различают начальные низкоамплитудные и низкочастотные колебания, связанные с сокращением желудочков; главный сегмент этого тона, состоящий из относительно высокочастотных колебаний, возникает вследствие закрытия митрального и трихуспидального клапанов; конечная часть – низкоамплитудные, низкочастотные колебания, связаны с открытием полулунных клапанов аорты и легочной артерии и колебаниями их стенок.
На ФКГ II тона различают аортальный и легочной компоненты (аортальный – возникает чуть раньше, амплитуда его выше).
ФКГ III тона - представлена 1-2 низкоамплитудными, низкочастотными колебаниями (чаще всего регистрируется у детей).
ФКГ IV тона – 1-2 низкочастотные колебания низкой амплитуды.
В клинической практике для характеристики тонов нередко используется метод аускультации (выслушивания). Наиболее часто сердце выслушивается с помощью фонендоскопа и стетофонендоскопа в положении лежа, стоя и после физической нагрузки. Для правильной оценки данных аускультации используют точки наилучшего выслушивания клапанов (для митрального клапана – область верхушечного толчка; для клапанов аорты – второе межреберье справа по краю грудины; для клапанов легочного ствола – второе межреберье слева по краю грудины; для трехстворчатого клапана – нижний край грудины, основание мечевидного отростка).
ТЕМА: Артериальное давление и пульс.
Давление крови -сила, с которой кровь давит на стенки сосуда (оно зависит от работы сердца, сопротивления сосудов, их диаметра и длины, вязкости крови).
Систолическое (максимальное) давление – регистрируется во время систолы (в норме в плечевой артерии его величина от 110 до 140 мм.рт.ст., зависит преимущественно от работы сердца).
Диастолическое (минимальное) давление – регистрируется во время диастолы (в норме составляет около 60-90 мм.рт.ст., зависит преимущественно от состояния сосудов).
Пульсовое давление -разница (математическая) между величиной систолического и диастолического давления (чем дальше от сердца, тем пульсовая разница давления уменьшается - в артериолах исчезает). Норма 30 - 50 мм.рт.ст.
Среднединамическое давление -выражает энергию, с которой движется кровь, оно обеспечивает движение крови по сосудам (является результирующей всех колебаний давления по ходу сосудистой системы, в норме от 90 до 100 мм рт.ст.).
Артериальный пульс – или толчок, колебание артериальной стенки, обусловленное систолическим повышением давления в аорте. Исследуется пальпаторно и с помощью прибора сфигмографа. При пальпаторном исследовании это надо делать на двух руках одновременно и в одном и том же положении пациента от первоначального исследования. На сфигмограмме - различают: подъем – анакроту (соответствует систоле желудочков), катакроту (соотвествует в самом начале медленному изгнанию крови из желудочков, остальная часть – диастоле желудочков), дикроту (на катакроте есть дикротический подъем, обусловленный возвратом крови к сердцу во время диастолы и ударом ее о полулунные клапаны).
Клиническая характеристика пульса: складывается из ряда показателей:
частоты (количество ударов в минуту, в норме 60-80; по частоте пульс может быть частый – тахикардия, редкий – брадикардия; частый наблюдается при физической нагрузке, увеличении температуры; редкий – наблюдается у спортсменов, у тренированных людей; частота изменяется с возрастом; у новорожденных – 130-140 ударов в минуту), определяется пальпаторно и по сфигмограмме, ЭКГ и других показателях работы сердечно-сосудистой системы;
ритма пульса – при одинаковых интервалах между пульсовыми волнами пульс называется ритмичным; при разных интервалах – аритмичным (нерегулярным), аритмия может возникнуть у практически здоровых людей при интенсивной мышечной нагрузке, термальных процедурах (ритм пульса можно оценить пальпаторно и на сфигмограмме);
скорость пульса – это интенсивность, с которой повышается давление в артерии во время подъема пульсовой волны и вновь снижается во время спада; различают быстрый пульс (может быть при физической работе) и медленный (наблюдается при обмороке); определяется на сфигмограмме;
высота пульса - различают высокий (он же быстрый) и низкий (он же медленный) пульс; определяется на сфигмограмме, зависит от наполнения и напряжения;

Рис. 8.Артериальный пульс (сфигмограмма) в сонной артерии. 1 — анакрота, 2 — катакрота (вся нисходящая часть), 3 — дикрота.
напряжение пульса – определяется пальпаторно, это сила или степень сопротивления сосудистой стенки сдавливанием ее пальцев; различают твердый и мягкий пульс;
наполнение пульса – складывается из величины высоты пульса и его напряжения (чем больше систолическое давление, плюс объем крови и высота пульса, тем сильнее его наполнение – такой пульс называют полным; если пульс малый по величине, он, как правило, является и пустым; при массивном кровотечении, коллапсе, шоке пульс может стать нитевидным), определяют наполнение пульса пальпаторно.
Капиллярный пульс – пульс Квинке или псевдопульс – ритмические колебания мелких артериол при систоле (его легко обнаружить при прикладывании и оставлении стеклянной пластинки от губ).

|
Венный пульс – колебания давления и объема в венах за время одного сердечно цикла, связанные с динамикой оттока крови в правое предсердие в разные фазы систолы и диастолы. Эти колебания передаются ретроградно и их можно обнаружить в крупных, близко расположенных к сердцу венах – обычно полых и яремных (скорость такого пульса 1-3 м/с). Этот пульс регистрируется прибором и такая кривая называется флебограммой.
Рис. 9. Флебограмма (объяснение в тексте)
На ней различают три волны: первая волна – «а» – возникает во время систолы правого предсердия, в этот момент отток крови из вен к сердцу прекращается и давление в них возрастает, когда предсердие расслабляется и кровь снова начинает поступать в его полость, давление в вене падает и кривая возвращается к исходному уровню, однако падение давления прерывается новой волной – «с» – по времени она совпадает с пульсом соседней сонной артерии и отражает колебание ее стенки; после такого кратковременного подъема давление продолжает равномерно падать, что происходит в связи с непрерывным оттоком в предсердие, находящееся в это время в диастоле; после заполнения предсердий давление в венах вновь начинает повышаться и все это вызывает появление третьей пологой волны –«v».
ТЕМА: Роль сосудов в кровообращении. Законы гемодинамики.
Физиологическая (функциональная) классификация сосудов. И сходя и функционального назначения сосуды подразделяют на: эластические – это аорта, легочная артерия и другие крупные сосуды; мышечные – средние и мелкие артерии; резистивные – сосуды сопротивления – концевые артерии и артериолы; обменные – капилляры и емкостные – вены.
Движение крови по сосудам подчиняется закономерностям, в основе которых используются законы гидродинамики; раздел гидродинамики, который изучает причины, условия и механизмы движения крови в системе кровообращения называют гемодинамикой или законами гемодинамики.
Одностороннее движение крови по сосудам -обеспечивается разностью давления в начале и в конце сосудистой системы.
Непрерывность кровотока – связана с эластичностью сосудов.
Ламинарный кровоток – кровь движется отдельными слоями параллельно оси сосуда.
Турбулентный кровоток – кровь движется с характерными завихрениями (в местах разветвлений и сужений сосудов, в участках изгибов сосудов).
Объемная скорость -характеризует количество крови, протекающее через поперечное сечение сосуда за единицу времени (в разных регионах она разная и изменяется в связи с функциональным состоянием органов), измеряется в мл/мин.
Линейная скорость – передвижение частиц крови вдоль сосуда при ламинарном кровотоке, выражается в м/с (средняя скорость в аорте – 40 см/с; артериях – 20 мм/с; в капиллярах – 0,5-1,0 мм/с; в венах – до 5 см/с, в полой вене 5-20 см/с).
Скорость кругооборота -отражает время, за которое частица крови проходит большой и малый круг кровообращения (в среднем она равна 20-23 с).
Капиллярный кровоток -предназначен для транскапиллярного обмена; движение жидкости через капиллярную стенку происходит в результате разности гидростатического давления крови и окружающей ткани, а также под действием разности онкотического давления крови и межклеточной жидкости (скорость фильтрации жидкости в норме практически должна быть равной скорости ее реабсорбции). Если онкотическое давление снижено (например, при голодании), то преобладает давление фильтрации и жидкость поступает в ткани, вызывая развитие отеков.
Венозный кровоток – осуществляется за счет разности давления в артериальном и венозном конце системы кровообращения, остаточной силы сердца, присасывающего действия грудной клетки (дыхательный насос), сокращения скелетных мышц (мышечный насос), давления диафрагмы.
Реограмма – кривая, характеризующая кровенаполнение сосудов; заостренная или зазубренная вершина волны указывает на значительное повышение тонуса сосудов. Закругленные и уплощенные реографические волны, сглаженность или отсутствие дополнительных волн на нисходящей части кривой, нерегулярность появления, указывает на потерю сосудистой стенкой эластических свойств; высокая венозная волна, превышающая по высоте артериальный подъем кривой, указывает на появление венозного застоя.
Метод оценки гемодинамики пульпы зуба называется реодентографией, а тканей пародонта – реопародонтографией.

Рис. 10. Одновременно записаны: 1 - ЭКГ, 2 – реоэнцефалограмма (РЭГ).
А — анакрота (восходящая часть РЭГ), В- вершина РЭГ, I - инцизура за которой находится дикротический зубецъ, К - катакрота (вся нисходящая часть РЭГ).
ТЕМА: Регуляция деятельности сердца.
Деятельность сердца регулируется нервным и гуморальным путем.
Нервный путь регуляции включает в себя: условно-рефлекторный и безусловно-рефлекторный.
Условно-рефлекторный – представляет собой изменения в работе сердца в ответ на те или раздражители в процессе становления организма (например, изменение работы сердца в предэкзаменационной ситуации, у болельщиков на стадионе и т.п.).
Безусловно-рефлекторный - может осуществляться по механизму внутрисердечной и экстракардиальной нервной регуляции.
Внутрисердечная нервная регуляция является автономной (осуществляется метасимпатической нервной системой сердца), результатом деятельности ее более 20 медиаторов является изменение ритма сердечных сокращений, поддержание стабильности наполнения кровью артериальной системы. Внутрисердечные рефлексы выполняют защитную роль в организме.
Экстракардиальная нервная регуляция - обеспечивается специальными механизмами, в которых задействованы различные отделы мозга (кора, ствол, продолговатый, спинной мозг) и вегетативная нервная система (от ее функциональной активности, в конечном счете, зависит работа сердца). Парасимпатические влияния: отрицательный хронотропный эффект (замедление сердечного ритма), отрицательный инотропный эффект (снижение амплитуды сокращений), отрицательный батмотропный эффект (снижение возбудимости сердечной мышцы), отрицательный дромотропный эффект (снижение скорости проведения), отрицательный тонотропный эффект (снижение тонуса миокарда).
Симпатические влияния: все эти же эффекты, но только положительные.
К рефлексам, которые регулируют деятельность сердца можно отнести целую группу реакций, связанных с работой различных рецептивных зон: от рецепторов растяжения в устье полых вен – рефлекс Бейнбриджа (при повышении давления крови в полых венах возникает рефлекторное уменьшение тонуса блуждающего нерва и усиление тонуса симпатического, что и приводит к усилению работы сердца); от рецепторов брюшины – рефлекс Гольца (вагусный рефлекс с проявлением замедления сердечной деятельности); от рецепторов глазных яблок – рефлекс Данини-Ашнера (вагусный рефлекс, приводит к замедлению сердечной деятельности).
Гуморальный механизм регуляции сердца -осуществляется биологически активными веществами, выделяющимися в кровь из эндокринных желез (адреналин, глюкагон, тироксин, кортикостероиды), а также ионным составом межклеточной жидкости(ионы кальция – возбуждают, ионы калия – снижают работу сердца).
ТЕМА: Регуляция кровообращения.
Базальный
Date: 2016-11-17; view: 517; Нарушение авторских прав