
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Lt;8> Лоскутные операции
|
|
Лоскутные операции проводят с целью ликвидации патологических зубодесневых и кост- ных карманов, коррекции дефектов края десны, восстановления разрушенных тканей, ликвида- ции подвижности зубов.
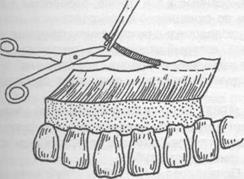
Радикальная лоскутная операция по Цешинскому - Видману - Нейману. Независимо друг от друга методика операции описана А. Цешинским в 1914 г., Л. Видманом - в 1918 г. и Р. Ней- маном - в 1920 г. После анестезии проводят два вертикальных разреза от края десны до пере- ходной складки по краям патологического очага (разрезы не должны проходить через десневые сосочки), а затем делают горизонтальный разрез по краю десны с вестибулярной и язычной (нёбной) стороны. Иссекают измененный край десны шириной до 2 мм. Отслаивают слизисто - надкостничный лоскут. Удаляют грануляционную ткань, зубные камни, обрабатывают край аль- веолярной кости, полируют корень зуба. Мобилизуют слизисто - надкостничный лоскут, уклады- вают его на место и пришивают в межзубных промежутках швами, которые снимают на 6-7 день после операции (рис. 15.2.5).
В.Р. Гольбрайх (1964) рекомендует создавать вокруг каждого зуба "муфты - манжеты" пу- тем накладывания П- образных швов.
В.А. Киселев (1970) предложил радикальную гингивоостеопластику, которая заключа- ется в том, что после вертикальных разрезов (на глубину костных карманов) и отслаивания слизисто - надкостничного лоскута удаляют поддесневые зубные отложения, грануляции, про- водят кюретаж, делают гемостаз, а затем проводят деэпителизацию слизисто - надкостничного лоскута. Остеопластику осуществляют лиофилизированной костной мукой (закладывают в ко- стные карманы), накладывают швы. Отличительная особенность этой методики заключает- ся в сохранении патологически измененного десневого края и деэпителизации лоскута (с раневой поверхности) острой фрезой.
15.2. Методы хирургического лечения

 а) в)
а) в)
б)
Рис. 15.2.5. Радикальная лоскутная операция по Цешинскому - Видману - Нейману:
а) линия проведения разрезов;
б) отслоение слизисто - надкостничного лоскута и иссечение измененного края десны;
в) внешний вид послеоперационной раны после наложения швов.
Т.В. Никитина и соавт. (1976) предлагают проводить радикальную гингивоостеопластику с применением костных аллотрансплантатов, консервированных в 0,5% растворе формалина.
В.И. Лукьяненко (1977) предлагает модификацию разреза при выполнении лоскутных операций. Автор не проводит вертикальные разрезы слизистой оболочки. Горизонтальные разрезы (вестибулярный и оральный) делают по краю десны до кости под углом 35° к ней, сохраняя конфигурацию десневого края (таким путем проводят деэпителизацию патологи- ческих карманов).
В.П. Пюрик (1993) для заполнения костных карманов использует смесь костного мозга и коллагеновой губки. В эксперименте на животных автором подтверждена функция костного моз- га в соединении с коллагеном. Доказано преимущество такого трансплантата по сравнению с пе- ресадкой только коллагена. Автор указывает на высокую эффективность используемой смеси.
Мы используем, с хорошими результатами, керамический гидроксиапатит "Кергап" для заполнения межзубных промежутков при гингивоостеопластике. "Кергап" - это порошок белого или бледно - розового цвета в виде гранул с размером частиц до 63 мкм, от 63 до 80 мкм, от 80 до 100 мкм, от 100 до 250 мкм, от 250 до 400 мкм, от 400 до 600 мкм. После отслоения слизи- сто - надкостничного лоскута и некротомии проводим заполнение образовавшихся кост- ных полостей биокерамикой, замешанной на физиологическом растворе или антисепти- ке. Порошок уплотняем шпателем. Мобилизуем слизисто - надкостничный лоскут. Рану тщательно ушиваем, накладываем десневую повязку. Швы снимаем не ранее 9-10 суток. Необходимо знать, что остеотропную биокерамику следует применять на ограниченных участ- ках (в пределах 3-4 зубов).
<8> Формирование преддверия полости рта (вестибулопластика)
В настоящее время известно большое количество операций, предложенных для углубле- ния преддверия полости рта и перемещения уздечки. Френотомия - рассечение уздечки, кото- рая применяется чаще в грудном возрасте при укороченной уздечке языка или губы. Френэк- томия - иссечение уздечки языка или губы. Френэктомия применяется при диастеме, укорочен- ной уздечке. Диастема - это чрезмерно широкий промежуток между центральными резцами (истинная диастема наблюдается по окончанию прорезывания всех зубов; ложная диастема - при незаконченном прорезывании зубов). При френэктомии необходимо двумя полуовальными разрезами иссечь уздечку, провести вертикальную компактостеотомию между центральными резцами, мобилизовать края раны, сблизить их и наложить швы. Если сближение швов невоз- можно, то на слизистой оболочке выкраивают треугольные лоскуты по Лимбергу, проводят их перемещение и рану зашивают (френулопластика).
15. ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПАРОДОНТА
J. Nicolas (1970) разделил способы углубления преддверия полости рта на 4 группы, взяв за основу ПРИНЦИП шажения маргинальной части пародонта:
1) операции, позволяющие после углубления преддверия закрыть обнаженную костную поверх- ность лоскутом слизистой оболочки;
2) операции углубления преддверия рта, при которых костная поверхность альвеолярного от- ростка остается открытой для эпителизации;
3) оперативные методы, при которых костная поверхность остается закрытой только надкостницей;
4) операции "смешанной техники".
V.T. Braun, H. Sponholz (1977) классифицировали оперативные методы углубления пред- дверия рта на основании послеоперационного состояния раны. Выделены "открытые" методы с образованием открытой раневой поверхности и "закрытые", предусматривающие закрытие ран на альвеолярном отростке и губе. Операции, отнесенные к 1-й группе, разделены в свою очередь на две подгруппы, в зависимости от тактики по отношению к прикрепленной десне (с сохранением и без сохранения ее). Методика вестибулопластики с сохранением прикрепленной десны предусматривает формирование лоскута тканей, который может иметь питающую ножку на альвеолярном отростке или на губе. Во 2-й группе выделены операции типа "туннеля", а так- же вмешательства, при которых возникающую раневую поверхность закрывают свободными трансплантатами.
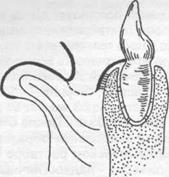
Углубление преддверия полости рта по Кларку (1963). Делают разрез слизистой оболочки по переходной складке до надкостницы на протяжении мелкого преддверия, отсепарируют сли- зистый лоскут на губе и подшивают его у свода нового (углубленного) преддверия к надкостни- це (рис. 15.2.6). накладывают йодоформную турунду, фиксируют к зубам.
Вестибулопластика по методу Иванова B.C. и Почивалова В.П. (1981). Углубление пред- дверия полости рта проводится с одновременным перемещением уздечки. Двумя сходящимися разрезами до надкостницы в месте прикрепления уздечки формируют лоскут. Тупым путем от- сепарируют слизистую оболочку в апикальном направлении на необходимую глубину. Край ее подшивают к надкостнице у свода вновь сформированного преддверия (рис. 15.2.7). На слизис- тую оболочку губы накладывают 1-2 направляющих шва. Мышцы губы авторы рекомендуют от- секать от надкостницы, вместе со слизистой оболочкой перемещать и подшивать к надкостни- це. Заживление раны происходит вторичным натяжением под йодоформным тампоном. По данным авторов, эпителизация наступает через 2 недели.

а) б)
Рис. 15.2.6. Углубление преддверия полости рта по Кларку:
а) показано место проведения разреза и отсепарирование слизистого лоскута на губе; б) углубление преддверия рта, лоскут пришит к надкостнице.
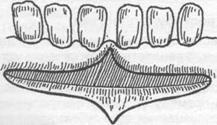
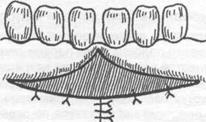
а) б)
Рис. 15.2.7. Вестибулопластика по методу Иванова B.C. и Почивалова В.П.: а) линия проведения разреза и место отделения слизисто - надкостничного лоскута; б) внешний вид послеоперационной раны после наложения швов.
15.2. Методы хирургического лечения
Howe (1966), Kethley и Gamble (1978) модифицировали метод вестибулопластики по У.Н. Kazanijan (рис. 15.2.8). Суть его заключается в следующем: выполняют разрез слизистой обо- лочки (мелкого преддверия рта), начиная от верхнего отдела губы до края альвеолярного отро- стка челюсти, которая отсепарируется от подлежащих тканей; затем делают горизонтальный разрез надкостницы в области альвеолярного края, отслаивают ее от кости и пришивают над- костницу к краю слизистой оболочки губы, которую заранее мобилизуют; в дальнейшем обнаженную кость закрывают лоскутом слизистой оболочки преддверия полости рта и подши- вают к надкостнице.
Подслизистая вестибулопластика по У.Н. Obweqeser (1959) осуществляется при неизме- ненной слизистой оболочке преддверия полости рта (рис. 15.2.9). Делают вертикальный разрез длиной около 1 см по уздечке губы, ножницами туннелируют под слизистой оболочкой на губе и определяют подвижность слизистой. Необходимо, чтобы слизистая оболочка была подвижна для того, чтобы в дальнейшем можно было погрузить ее на необходимую глубину. Второй тун- нель делают по вестибулярному краю челюсти на требуемую для создаваемого преддверия полости рта глубину. Соединяют два туннеля в единый и погружают подвижную слизистую обо- лочку на заданную глубину. Фиксируют вновь созданную глубину преддверия рта с помощью стенса или съемного протеза в течение 10 дней.
При наличии мелкого преддверия рта на большом протяжении возможно проведение до- полнительных вертикальных разрезов в боковых участках. Проводя данную операцию в облас- ти нижней челюсти следует заботиться о том, чтобы не повредить нервно - сосудистый пучок.
Известно большое количество операций вестибулопластики при поражении пародонта. Некоторые из операций представляют лишь исторический интерес, другие являются методом выбора. Наиболее перспективными являются вмешательства, которые дают возможность пол- ноценно решить такую сложную проблему, как создание оптимальных физиологических усло- вий для пародонта. Возможности этого направления не исчерпаны. Поиски новых решений при- вели к разработке методики вестибулопластики, основанной на рациональном использовании тканей губы, преддверия полости рта, которая предусматривает полное закрытие раневой по- верхности на губе вместе с максимальным щажением тканей пародонта.
Кручинский Г.В. и Артюшкевич А.С. (1980,1985) предложили (рис. 15.2.10, 15.2.11) два ва- рианта операции вестибулопластики, разновидность операций зависит от наличия или отсутст- вия уздечки нижней губы. Первый вариант применяют при мелком преддверии в пределах всего фронтального отдела нижней челюсти, второй - при частично мелком преддверии в сочетании с высоко прикрепленной уздечкой губы.

в) г) д)
Рис. 15.2.8. Модифицированный метод вестибулопластики по Kazanijan (этапы операции): а) разрез слизистой оболочки от верхнего отдела губы до края альвеолярного отростка; б) отделение слизистой от подлежащих тканей;
в) после проведения горизонтального разреза надкостницы она отделена от кости; г) надкостница пришита к слизистой губы;
д) обнаженная кость закрыта лоскутом слизистой оболочки преддверия полости рта.
15. ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПАРОДОНТА
Углубление преддверия полости рта в предложенном способе происходит в результате прироста тканей в передне - заднем направлении за счет перемещения слизистой оболочки с боковых отделов нижней губы. Это позволяет углубить преддверие, полностью без натяжения закрыть раневую поверхность на губе и на альвеолярном отростке и тем самым создать более благоприятные условия для заживления раны и предупредить рецидивы мелкого преддверия.
Первый вариант операции по Кручинскому Г.В.. Артюшкевич А.С. Дугообразным разре- зом рассекают только слизистую оболочку (рис. 15.2.10) альвеолярного отростка ниже деснево- го края на 0,5 см на протяжении от клыка до клыка. Второй разрез делают параллельно, отсту- пив 0,5-0,8 см от края красной каймы, длиной равной первому разрезу. Третий косой, соеди- няющий два предыдущих разреза, производят в средней части губы под углом 70° от второго разреза в проекции центрального резца одной стороны к первому резцу в проекции централь- ного резца с другой стороны. Образованные два лоскута широко отслаивают в подслизистом слое. После этого отсепарируют мышцы подбородка, формирующие дно преддверия полости рта, от альвеолярного отростка на глубину 1-1,5 см. В случае необходимости более радикаль- ной отслойки мышц, при очень мелком преддверии (менее 4 мм) производят "окно" в надкост- нице (фенестрацию) с перемещением вниз мышц подбородка. Для этого надкостницу рассе- кают от клыка до клыка. Край ее вместе с вплетающимися мышцами распатором отсепарируют вниз на 1-1,5 см у взрослых и на 0,5-1 см у детей. Затем лоскуты слизистой оболочки сдвигают по отношению друг к другу с таким расчетом, чтобы наиболее широкие части переместились к средней линии, обеспечив тем самым прирост тканей на месте мелкого преддверия. Лоскуты слизистой оболочки фиксируют швами из лавсана. Тупой угол при этом раскрывается и транс- формируется в прямую линию (рис. 15.2.10).
Второй вариант операции по КРУЧИНСКОМУ Г.В.. Артюшкевич А.С. Основной разрез (рис. 15.2.11) делают по гребню уздечки от места ее прикрепления не доходя до края красной каймы на 0,5 см. Два дополнительных разреза производят под углом не менее 70-80° от краев основного: один по альвеолярному отростку, а второй по слизистой оболочке губы. У детей же учитывая возрастные анатомические особенности строения зубочелюстной системы, разрезы делают несколько меньших размеров 1,5-2,0 см. После этого слизистые треугольные лоскуты в подслизистом слое отсепарируют, перемещают вниз мышцы подбородка, и если необходимо, то образуют "окно" в надкостнице. После этого лоскуты взаимно перемещают и фиксируют швами. Важной деталью операции, по мнению авторов, является формирование лоскутов с оп- тимальными углами (70-80°).
 а)
а)
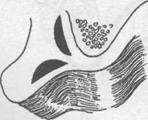
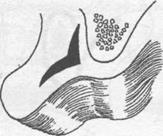
Рис. 15.2.9. Подслизистая вестибулопластика
по Obwegeser (этапы операции):
а) туннелирование под слизистой оболочкой; б) два туннеля: под слизистой оболочкой и вдоль альвеолярного края челюсти;
в) туннели соединены между собой;
г) сформировано новое преддверие полости рта.
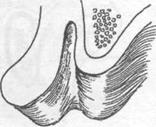
б) В) Г)
В результате использования больших по своим размерам лоскутов с углами 70-80° про- исходит максимальный прирост тканей в передне - заднем направлении, ликвидируется натя- жение уздечки губы и одновременно углубляется преддверие полости рта. С целью формиро- вания равномерного по глубине преддверия непосредственно после операции накладывают
15.2. Методы хирургического лечения
назубную формирующую пластинку. В дальнейшем проводят ее коррекцию. Швы снимают на 6- 7 сутки, а пластинку носят еще неделю. Авторы рекомендуют после снятия формирующей пла- стинки проводить гидромассаж десен, назначать парафиновые аппликации, кератопластиче- ские средства.
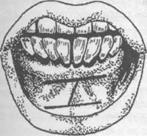

а) б) в)
Рис. 15.2.10. Первый вариант вестибулопластики по Кручинскому Г.В. и Артюшкевич А.С. (а,б,в - этапы операции).
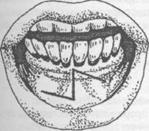

а) б) в)
Рис. 15.2.11. Второй вариант вестибулопластики по Кручинскому Г.В. и Артюшкевич А.С. (а,б,в -этапы операции).
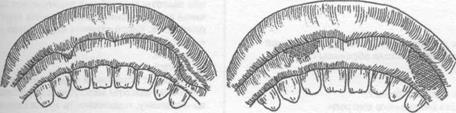
а) б)
Рис. 15.2.12. Наш способ устранения послеоперационных (посттравматических) Рубцовых деформаций преддверия полости рта: а) до операции; б) после ее проведения.
При ограниченных послеоперационных (посттравматических) рубцовых деформациях преддверия полости рта во фронтальных и боковых отделах мы рекомендуем производить по- луовальный или дугообразный (угловой) разрез слизистой оболочки, вершиной обращенной к альвеолярному краю челюсти (рис. 15.2.12). Глубина разреза - до надкостницы. Края раны от- слоенной слизистой оболочки укрепляются швами к надкостнице на необходимую глубину преддверия. На послеоперационную рану накладывается йодоформная турунда, которая фик- сируется лигатурной проволокой к зубам и удерживается 7-10 дней. Вместо тампонады йодо- формной марлей, необходимую глубину преддверия можно удерживать при помощи пластинки, изготовленной из быстротвердеющей пластмассы, которая в послеоперационном периоде под- вергается коррекции.
Лечение поражений пародонта должно проводиться строго индивидуально, после оценки причинных факторов, с учетом общего состояния больного. Предпочтение тому или иному ме- тоду хирургического лечения может быть отдано только после решения вопроса о состоянии трофики пародонта, его функциональной оценки. Оценить глубину функциональных поражений пародонта позволяют методы функциональной диагностики, реопародонтография, полярогра- фия, УЗ- остеометрия (Прохончуков А.А. и др., 1974, 1987; Никитина Т.В., 1975; Рыбаков А.И., 1978, 1989 и др.).
15. ХИРУРГИЧЕСКИЕ МЕТОДЫ ЛЕЧЕНИЯ ПАРОДОНТА
КОНТРОЛЬНЫЕ ТЕСТЫ ОБУЧЕНИЯ
"+" - правильный ответ;
1. Глубина зубодесневого кармана при пародонтите легкой степени?:
- до 2,0 мм;
+ до 3,5 мм;
- до 5,0 мм.
2. Глубина зубодесневого кармана при пародонтите средней степени?:
- до 2,0 мм;
-д о 3,5 мм;
+ до 5,0 мм;
- до 7,0 мм;
- более 7 мм.
3. Патологическая подвижность зубов Ml степени наблюдается при пародонтите:
-легкой степени;
+ средней степени;
- тяжелой степени.
4. Резорбция костной ткани межзубной перегородки при пародонтите средней степени составляет:
- V, высоты перегородки;
-V 4 высоты перегородки;
- от V, до V, высоты перегородки;
+ от Ч, до V, высоты перегородки;
-
5. Формы клинического течения гингивита:
- катаральная, эрозивная, язвенная, гипертрофическая;
+ катаральная, язвенная, гипертрофическая;
- катаральная, эрозивная, язвенная;
- эрозивная, язвенная, гипертрофическая.
6. Показанием к кюретажу является глубина зубо- десневого кармана:
- до 2 мм;
- до 3 мм;
+ до 4 мм;
- до 5 мм;
- до 6 мм.
7. Показанием к гингивотомии могут ли являться одиночные пародонтальные абсцессы?:
- нет, не могут;
+ могут.
8. Недостаток гингивотомии?:
- проводится без визуального контроля;
+ ретракция десневого края;
- частые кровотечения;
~ инфицированность послеоперационной раны.
9. Показания к радикальной гингивэктомии:
- наличие зубодесневых карманов глубиной более 3 мм;
-отсутствие костных карманов;
+ неравномерная резорбция альвеолярного отростка с наличием десневых и костных карманов;
- горизонтальная атрофия кости;
- гипертрофический гингивит.
10. При какой гингивэктомии разрез делают на 2 мм ниже глубины костных карманов?:
- простой гингивэктомии по Губману в модификации Гликмана;
-частичной гингивэктомии по В.Е. Крекшиной;
+ радикальной гингивэктомии по Мюллеру.
11. Кто предложил при лоскутных операциях созда- вать вокруг каждого зуба "муфты - манжеты" путем наложения П- образных швов?:
- Цешинский;
- Видман;
- Нейман;
- Киселев В.А.;
+ Гольбрайх В.Р.;
- Никитина Т.В.;
-Лукьяненко В.И. 382
-" - неправильные ответы.
12. Кто предложил заполнять костные карманы сме- сью коллагеновой губки и костного мозга?:
- Лукьяненко В.И.
-Никитина Т.В.;
- Солнцева Т.А.;
+ Пюрик В.П.
13. Френотомия - это:
- иссечение уздечки языка или губы;
+ рассечение уздечки языка или губы;
- выкраивание треугольных лоскутов с последующим их перемещением.
14. При вестибулопластике проводится ли рассече- ние или отслаивание надкостницы от кости?:
+ не проводится;
- проводится рассечение и отслаивание надкостницы от кости.
15. Какой разрез проводится при устранении огра- ниченных (послеоперационных) деформаций пред- дверия полости рта, образовавшихся во фронталь- ном отделе?:
- горизонтальный;
+ полуовальный;
- угловой;
-вертикальный.
16. Истинная диастема наблюдается:
+ по окончанию прорезывания постоянных зубов;
- при незаконченном прорезывании зубов;
- при молочном прикусе.
17. Ложная диастема наблюдается:
- по окончанию прорезывания постоянных зубов;
+ при незаконченном прорезывании зубов.
18. У больного имеется обнажение шеек и корней зубов до 1/3 их длины, на рентгенограмме - сниже- ние высоты межзубных перегородок на 1/3 их вели- чины и разрушение окаймляющих кортикальных пластинок. Какой степени пародонтоз у больного?:
+ легкой;
- средней;
- тяжелой.
19. Имеется обнажение корня зуба на 1/2 его длины, снижение высоты межзубных перегородок на такую же величину, подвижность зубов I степени. Какой степени пародонтоз у больного?:
-легкой;
+ средней;
- тяжелой.
20. Имеется обнажение корня зуба более половины его длины, снижение высоты межзубных перегоро- док наполовину и более, подвижность зубов II-III степени. Какой степени пародонтоз у больного?:
-легкой;
- средней;
+ тяжелой.
21. Пародонтоз какой степени не осложняется вос- палением десны?:
+ легкой;
- средней;
- тяжелой.
22. Синдром Папийона - Лефевра - это:
+ генерализованный пародонтит, прогрессирующий ос- теолизис альвеолярного отростка челюстей, который прекращается с выпадением зубов, сопровождающийся гиперкератозом ладоней, подошв и их шелушением;
- генерализованный пародонтит, сопровождающийся несахарным диабетом, экзофтальмом, опухолевыми образованиями в костях, задержкой в росте и развитии;
- генерализованный пародонтит, сопровождающийся лихорадкой, адинамией, бледностью кожных покровов, потерей аппетита, похудением, гепато-
и спленомегалией.
Контрольные тесты обучения
23. Болезнь Хенда - Шюллера - Крисчена - это:
- генерализованный пародонтит, прогрессирующий ос- теолизис альвеолярного отростка челюстей, который прекращается с выпадением зубов, сопровождающийся гиперкератозом ладоней, подошв и их шелушением;
+ генерализованный пародонтит, сопровождающийся несахарным диабетом, экзофтальмом, опухолевыми образованиями в костях, задержкой в росте и развитии;
-генерализованный пародонтит, сопровождающийся лихорадкой, адинамией, бледностью кожных покровов, потерей аппетита, похудением, гепато-
и спленомегалией.
24. Болезнь Люттерера - Зиве - это:
- генерализованный пародонтит, прогрессирующий ос- теолизис альвеолярного отростка челюстей, который прекращается с выпадением зубов, сопровождающийся гиперкератозом ладоней, подошв и их шелушением;
- генерализованный пародонтит, сопровождающийся несахарным диабетом, экзофтальмом, опухолевыми образованиями в костях, задержкой в росте и развитии;
+ генерализованный пародонтит, сопровождающийся
лихорадкой, адинамией, бледностью кожных покровов, потерей аппетита, похудением, гепато-
и спленомегалией.
25. Недостатком кюретажа является:
+ проводится без визуального контроля;
- ретракция десневого края;
-частые кровотечения;
- инфицированность послеоперационной раны.
26. При каких заболеваниях происходит поражение тканей пародонта?:
- гипертонической болезни;
+ сахарном диабете;
- гриппе;
-ангине;
- стенокардии.
27. Фенестрация надкостницы - это:
- её рассечение;
- рассечение и отслоение надкостницы;
+ создание в надкостнице отверстия («окна»).
А.А. Тимофеев, "Руководство по челюстно-лицевой хирургии и хирургической стоматологии"
16. НЕОГНЕСТРЕЛЬНЫЕ ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ ЧЕЛЮСТНО-ЛИЦЕВОЙ ОБЛАСТИ
16.1. ОБЩАЯ ХАРАКТЕРИСТИКА ТРАВМ
16.2. ПОВРЕЖДЕНИЯ МЯГКИХ ТКАНЕЙ
<8> Ушибы
|
16.3. ХИРУРГИЧЕСКАЯ ОБРАБОТКА РАН
® Организационные принципы оказания медицинской помощи
16.4. ОСЛОЖНЕНИЯ ПОВРЕЖДЕНИЙ МЯГКИХ ТКАНЕЙ
<8> Асфиксия
<8> Кровотечение
® Дыхательная недостаточность
® Келоидные рубцы
® Оссифицирующий миозит
Date: 2016-11-17; view: 1558; Нарушение авторских прав