
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Мочевой резервуар и искусственный мочевой пузырь 1 page
|
|
Методик создания мочевого резервуара и искусственного мочевого пузыря, избавляющих больных от необходимости носить мочеприемник, множество. Эти методики не только дают хорошие функциональные результаты, но и оказывают минимальную психическую травму. Мочевой резервуар и искусственный мочевой пузырь состоят из трех сегментов: приводящего сегмента (мочеточни-ково-кишечный анастомоз), собственно резервуара и отводящего сегмента, снабженного механизмом удержания мочи. Искусственный мочевой пузырь можно I создать только при условии сохранности мочеиспуска- I тельного канала и его сфинктера, который позволяет I удерживать мочу и регулировать ее выведение. И у женщин, и у мужчин с поражением мочеиспускательного I канала механизм удержания мочи формируют из аппендикса или короткого конически суженного участка I кишки, который инвагинируют или имплантируют в резервуар.
Решение о создании искусственного мочевого пузы
ря принимают исходя из риска рецидива рака в мочеис- I
пускательном канале и сохранности его сфинктера. Ес
ли риск рецидива мал, а сфинктер мочеиспускательного I
канала сохранен, лучше пойти на создание искусствен- 1
ного мочевого пузыря, а не резервуара. После радикаль- 1
ной цистэктомии по поводу рака мочевого пузыря риск I
поражения мочеиспускательного канала и рецидива в
нем у мужчин составляет 6,1 — 10,6%. Поражение моче- I
испускательного канала на момент постановки диагно- 1
за или при прогрессировании чаще наблюдается у боль- I
ных раком предстательной железы и шейки мочевого {
пузыря. Хотя поражение мочеиспускательного канала \
повышает риск рецидива, было показано, что если опу
холь захватывает лишь проксимальный отдел предста- I
тельной части мочеиспускательного канала, то созда- Рисуно
Глава 25. Отведение мочи
 ние искусственного мочевого пузыря возможно. Раньше располагается выше шейки мочевого пузыря и нет опу-
ние искусственного мочевого пузыря возможно. Раньше располагается выше шейки мочевого пузыря и нет опу-
эту операцию выполняли только у мужчин, но клиниче- холевых клеток по краю резекции мочеиспускательного
ские и экспериментальные исследования показали, что канала. Такая ситуация наблюдается примерно у 66%
у женщин она тоже возможна при условии, что опухоль женщин, перенесших радикальную цистэктомию по по-

Рисунок 25.2. Отведение мочи с помощью сегмента поперечной ободочной кишки.
Глава 25. Отведение мочи

|
Рисунок 25.3. Наложение антирефлюксного анастомоза между мочеточником и проводником из ободочной кишки. А. Рассечение ленты ободочной кишки. Б. Наложение анастомоза. В. Восстановление мышечного слоя над мочеточником.
воду рака мочевого пузыря. Таким образом, если при раке мочевого пузыря у женщин нет поражения шейки мочевого пузыря, следует планировать создание искусственного мочевого пузыря. Риск рецидива в мочеиспускательном канале при тщательной ревизии нижних мочевых путей и срочном гистологическом исследовании во время радикальной цистэктомии минимален.
Для замещения мочевых путей используют разные отделы ЖКТ, однако все методики имеют несколько общих принципов. Так, сегменты тонкой кишки рассекают в продольном, а сшивают в поперечном направлении. Это позволяет устранить перистальтику кишки, которая создает высокое внутрипросветное давление. Чтобы емкость была достаточной, а внутрипросветное давление низким, резервуар должен иметь большой диаметр. Для создания мочевого резервуара и искусственного мочевого пузыря используют тонкую или ободочную кишку либо обе одновременно. В последнее время интерес к операциям по отведению мочи с механизмом удержания значительно возрос. Описать все методики операций и их модификации практически невозможно, поэтому в этой главе рассказывается о наиболее распространенных.
Уретеросигмостомия
Первую имплантацию мочеточников в ободочную кишку выполнил Т. Смит в 1878 г. Высокая частота перитонита (в результате несостоятельности анастомоза) и пиелонефрита (в результате восходящей инфекции и
стриктур анастомоза) объясняла высокую летальность после первых операций. Как только стало ясно, что основная причина осложнений — восходящая инфекция, было предложено несколько типов антирефлюксных анастомозов между мочеточниками и ободочной кишкой, что значительно снизило риск пиелонефрита. Поскольку после уретеросигмостомии в прямой кишке вместе с калом скапливается большое количество мочи, до операции нужно убедиться в состоятельности сфинктера заднего прохода. Для этого больному с помощью клизмы вводят в прямую кишку большой объем жидкости, а затем наблюдают, удерживается ли жидкость при обычной нагрузке. Поскольку в ободочной кишке может всасываться аммиак, при печеночной недостаточности из-за риска энцефалопатии уретеросигмостомия противопоказана. Другие противопоказания — заболевания ободочной кишки и облучение таза в анамнезе. Мочеточники выделяют на уровне общих подвздошных артерий или чуть ниже. Рассекают брюшину над ними, мочеточники мобилизуют, стараясь не повредить кровоснабжающие их сосуды. Антирефлюксный анастомоз (см. выше) накладывают отдельно для каждого мочеточника в нижнем отделе сигмовидной кишки. Сформированные анастомозы перитонизируют, сшивая над ними париетальную брюшину (рис. 25.4). Самое серьезное осложнение уретеросигмостомии — рак в зоне анастомоза. Как часто возникает это осложнение, точно не известно, но по примерным оценкам, уретеросигмостомия повышает его риск в несколько тысяч раз. От момента операции до возникновения опухоли про-
Глава 25. Отведение мочи
 ходит разное время, в среднем 20 лет, поэтому риск рака особенно велик у молодых больных. Экспериментальным путем установлены факторы риска этой злокачественной опухоли — контакт эпителия мочевых путей и кишки между собой, а также с мочой и калом. После уретеросигмостомии начиная с 6-го года после операции всем больным ежегодно проводят ректороманоско-пию. Кроме того, ее выполняют в любые сроки после операции при скрытом или явном желудочно-кишечном кровотечении, а также при запоре.
ходит разное время, в среднем 20 лет, поэтому риск рака особенно велик у молодых больных. Экспериментальным путем установлены факторы риска этой злокачественной опухоли — контакт эпителия мочевых путей и кишки между собой, а также с мочой и калом. После уретеросигмостомии начиная с 6-го года после операции всем больным ежегодно проводят ректороманоско-пию. Кроме того, ее выполняют в любые сроки после операции при скрытом или явном желудочно-кишечном кровотечении, а также при запоре.
Мочевой резервуар и искусственный мочевой пузырь из тонкой кишки
Впервые мочевой резервуар из тонкой кишки создал Н. Кок. Он же позже усовершенствовал технику этой операции. Длина кишечного сегмента для этой операции составляет 60—70 см. Проксимальный и дистальный концы сегмента длиной 15 см используют для формирования ниппельных клапанов: один — для антирефлюкс-ных анастомозов с мочеточниками (приводящий сегмент), другой — для создания стомы, через которую резервуар опорожняют с помощью катетера (отводящий сегмент) (рис. 25.5). Центральный участок длиной 40 см рассекают продольно по противобрыжеечному краю и складывают в виде буквы U. Затем сшивают заднюю стенку резервуара. Проксимальный и дистальный ниппельные клапаны формируют, инвагинируя приводящий и отводящий сегменты, а затем фиксируют их сшивающим аппаратом и наружными манжетами из синтетической сетки. Это обеспечивает высокое давление, препятствующее рефлюксу мочи в мочеточники в приводящем сегменте и удерживающее мочу в резервуаре. Формирование резервуара завершают, сшивая в поперечном направлении передние края рассеченной кишки. Затем в стенку приводящего сегмента имплантируют мочеточники, а отводящий сегмент выводят на кожу в виде плоской стомы, через которую больной будет опорожнять резервуар катетером. При соскальзывании манжеты и дезинвагинации ниппельного клапана показана его ревизия. При сохраненных мочеиспускательном канале и его сфинктере вместо формирования дисталь-ного ниппельного клапана можно создать искусственный мочевой пузырь, соединив мочевой резервуар с мочеиспускательным каналом.
Чтобы снизить риск осложнений, связанных с созданием ниппельных клапанов, была предложена другая операция (рис. 25.6). Она подразумевает формирование Т-образного мочевого резервуара. Он имеет ряд преимуществ перед U-образным резервуаром Кока: 1) приводящий сегмент создают из более короткого сегмента тонкой кишки, 2) поскольку приводящий сегмент фиксируют к серозной оболочке резервуара, инвагинация не требуется, 3) более полно сохраняются кровоснаб-жающие приводящий сегмент сосуды, 4) участок приводящего сегмента, несущий антирефлюксную функцию, не контактирует с мочой.
М. Камэй предложил создавать искусственный мочевой пузырь из целого, не рассеченного продольно сегмента подвздошной кишки, анастомозируя его с мочеиспускательным каналом. При этом длина изолированного сегмента должна составлять 40 см, а анастомоз с мочеиспускательным каналом должен быть наложен без натяжения в центре сегмента. Мочеточники имплантируют в правый или левый концы сегмента по антирефлюксной методике. Однако из-за сохранения перистальтики недержание мочи после этой операции возникает чаще, чем после создания искусственного мочевого пузыря из рассеченных продольно сегментов кишки. В связи с этим лучше использовать сегмент подвздошной кишки длиной 40—60 см, рассечь его продольно, сложить в виде буквы U, S или W и анастомозировать его с мочеиспускательным каналом (рис. 25.7). Анастомозы с мочеточниками должны быть антирефлюксными. Сформированные таким образом резервуары благодаря большому диаметру и низкому внутрипросветному давлению лучше удерживают мочу, чем резервуары из нерассеченных сегментов кишки.
Мочевой резервуар и искусственный мочевой пузырь из ободочной кишки
|
| Рисунок 25.4.Уретеросигмостомия. |
Описаны разные методики формирования мочевого резервуара из сегмента ободочной кишки в отдельности или вместе с сегментом тонкой кишки. Для создания искусственного мочевого пузыря чаще всего используют илеоце-кальный сегмент или сегмент сигмовидной кишки, рассеченный продольно, для создания мочевого резервуара — илеоцекальный сегмент. Слепую и восходящую ободочную кишку рассекают продольно. Подвздошную кишку используют либо для отводящего сегмента, либо для укрепления стенок резервуара и придания ему шаровидной
Глава 25. Отведение мочи I
 формы. С мочеточниками накладывают антирефлюксные анастомозы (рис. 25.8). Такой резервуар можно превратить в искусственный мочевой пузырь, анастомозируя его с мочеиспускательным каналом. У мужчин и женщин, которым показано удаление мочеиспускательного канала, можно сформировать мочевой резервуар с удерживающей стомой из аппендикса или конически суженного сегмента подвздошной кишки (рис. 25.9).
формы. С мочеточниками накладывают антирефлюксные анастомозы (рис. 25.8). Такой резервуар можно превратить в искусственный мочевой пузырь, анастомозируя его с мочеиспускательным каналом. У мужчин и женщин, которым показано удаление мочеиспускательного канала, можно сформировать мочевой резервуар с удерживающей стомой из аппендикса или конически суженного сегмента подвздошной кишки (рис. 25.9).
Мочевой резервуар и искусственный мочевой пузырь из желудка
Желудок используют для цистопластики, создания мочевого резервуара и искусственного мочевого пузыря.
Бывает, что стенка желудка для таких операций подходит больше, чем сегмент кишки. В стенку желудка лете имплантировать мочеточники. Слизистая желудка выделяет ионы водорода и хлора, поэтому пластика желудком особенно предпочтительна у больных с ХПН, Желудок выделяет мало слизи и содержит немного бактерий, поэтому бактериурия после использования желудка для замещения мочевых путей встречается гораздо реже. Из желудка выкраивают клиновидный лоскут на сосудистой ножке, в которой проходит правая или левая желудочно-сальниковая артерия. Перед наложением анастомоза с мочеиспускательным каналом можно сформировать узкую трубку, которая увеличит сопротивление оттоку мочи и обеспечит ее удержание.

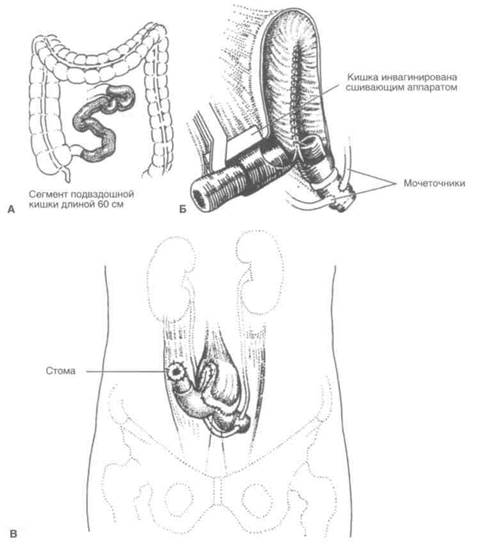
Рисунок 25.5. U-образный мочевой резервуар из подвздошной кишки по Коку. А. Изолированный сегмент подвздошной кишки длиной 60 см. Б. С помощью сшивающего аппарата сформированы ниппельные клапаны в приводящем и отводящем сегментах. В. Сформированный мочевой резервуар.
Глава 25. Отведение мочи

|
 Рисунок 25.6. Формирование Т-образного мочевого резервуара из подвздошной кишки. А. Изолированы два сегмента тонкой кишки —дистальный, более длинный для формирования резервуара, проксимальный, более короткий для создания приводящего сегмента. Б. Длинный сегмент кишки сложен в виде буквы V. Между коротким и длинным сегментами наложены серо-серозные швы. В. Приводящий сегмент рассечен и конически сужен с помощью сшивающего аппарата. Оба колена длинного сегмента, предназначенного для формирования резервуара, сшиты и затем рассечены продольно. На уровне отверстия приводящего сегмента из длинного сегмента выкроены два лоскута. Они необходимы, чтобы укрыть приводящий сегмент спереди. Г. Сформированный мочевой резервуар.
Рисунок 25.6. Формирование Т-образного мочевого резервуара из подвздошной кишки. А. Изолированы два сегмента тонкой кишки —дистальный, более длинный для формирования резервуара, проксимальный, более короткий для создания приводящего сегмента. Б. Длинный сегмент кишки сложен в виде буквы V. Между коротким и длинным сегментами наложены серо-серозные швы. В. Приводящий сегмент рассечен и конически сужен с помощью сшивающего аппарата. Оба колена длинного сегмента, предназначенного для формирования резервуара, сшиты и затем рассечены продольно. На уровне отверстия приводящего сегмента из длинного сегмента выкроены два лоскута. Они необходимы, чтобы укрыть приводящий сегмент спереди. Г. Сформированный мочевой резервуар.
 При создании мочевого резервуара стому формируют из аппендикса.
При создании мочевого резервуара стому формируют из аппендикса.
После гастроцистопластики и создания мочевого резервуара или искусственного мочевого пузыря из желудка из-за секреции соляной кислоты возможны гематурия и болезненное мочеиспускание. В этом случае назначают Н2-блокаторы или щелочные растворы для приема внутрь. Перерастяжение мочевого резервуара или искусственного мочевого пузыря может привести к повышению секреции гастрина. Однако гипергаст-ринемия встречается нечасто, а чтобы снизить риск этого осложнения, следует использовать сегмент желудка вне антрального отдела. Снижение секреции соляной кислоты и внутреннего фактора Касла в оставшейся части желудка может стать причиной белковой недостаточности, железодефицитной анемии, гипокаль-циемии и авитаминоза В12.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД
Послеоперационное ведение зависит от выбранной методики отведения мочи. Как после любых больших операций на органах брюшной полости, для профилактики тромбоэмболии легочной артерии и пневмонии рекомендуют раннюю активизацию, перемежающуюся пневматическую компрессию ног и дыхательную гимнастику (спиротренажер). Назогастральный зонд удаляют только после восстановления перистальтики кишечника. Регулярно определяют уровни электролитов и креатинина сыворотки для своевременного выявления нарушений. Мочеточниковые катетеры или стенты, если они установлены, обычно удаляют не ранее чем через 5 сут после операции. В мочевом резервуаре и искусственном мочевом пузыре сначала образуется много слизи, поэтому их нужно регулярно промывать. Со временем, когда выра-
Глава 25. Отведение мочи
 ботка слизи уменьшается, промывание прекращают. Для выявления гидронефроза регулярно, начиная с раннего послеоперационного периода, проводят УЗИ почек или экскреторную урографию. Если гидронефроза нет, обследование проводят 1 раз в год.
ботка слизи уменьшается, промывание прекращают. Для выявления гидронефроза регулярно, начиная с раннего послеоперационного периода, проводят УЗИ почек или экскреторную урографию. Если гидронефроза нет, обследование проводят 1 раз в год.
ОСЛОЖНЕНИЯ
Осложнения после замещения мочевых путей зависят от совокупности разных факторов — методики операции, эффективности лечения основного заболевания, возрас-
та больного и сроков наблюдения. Ранние осложнения встречаются редко. К ним относят массивное кровотечение, кишечную непроходимость, мочевые затеки и раневую инфекцию. Среди поздних осложнений следует отметить метаболические нарушения, стеноз стомы, пиелонефрит и образование мочевых камней.
Метаболические нарушения
В норме через кишечную стенку происходит выведение и всасывание воды, электролитов, питательных веществ

Рисунок 25.7. Искусственный мочевой пузырь из тонкой кишки. А. Изолированный сегмент подвздошной кишки длиной 40—45 см. Б. Кишка рассечена продольно по противобрыжеечному краю. Мочеточники имплантированы во 2-е и 3-е колена резервуара, соединенного с мочеиспускательным каналом. В. Кишка сложена в виде буквы J. Проксимальная часть сегмента не рассечена, в нее имплантированы мочеточники. Наложен анастомоз между резервуаром и мочеиспускательным каналом.
Глава 25. Отведение мочи

|
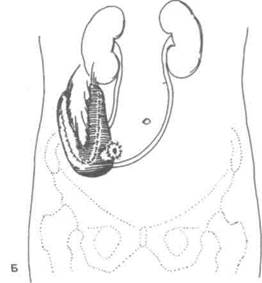
|

 Рисунок 25.8. Использование илеоцекального сегмента для замещения мочевых путей. А. Искусственный мочевой пузырь. Б. Мочевой резервуар со стомой, сформированной из дистального отдела подвздошной кишки после шшкации.
Рисунок 25.8. Использование илеоцекального сегмента для замещения мочевых путей. А. Искусственный мочевой пузырь. Б. Мочевой резервуар со стомой, сформированной из дистального отдела подвздошной кишки после шшкации.
 и продуктов метаболизма. Преобладание того или иного процесса зависит от содержания этих веществ в просвете кишечника и крови, а также от отдела кишечника. Метаболические нарушения бывают после замещения мочевых путей любым отделом ЖКТ. Как уже было сказано, использование тощей кишки приводит к гипохло-ремическому метаболическому ацидозу, гипонатриемии игиперкалиемии. При этом наблюдаются тошнота, рвота, потеря аппетита и мышечная слабость.
и продуктов метаболизма. Преобладание того или иного процесса зависит от содержания этих веществ в просвете кишечника и крови, а также от отдела кишечника. Метаболические нарушения бывают после замещения мочевых путей любым отделом ЖКТ. Как уже было сказано, использование тощей кишки приводит к гипохло-ремическому метаболическому ацидозу, гипонатриемии игиперкалиемии. При этом наблюдаются тошнота, рвота, потеря аппетита и мышечная слабость.
При использовании подвздошной или ободочной кишки характер метаболических нарушений иной. В этих отделах кишечника всасываются натрий и хлорид. Хлорида всасывается несколько больше, чем натрия. Это сопровождается выведением бикарбоната, что приводит к гиперхлоремическому метаболическому ацидозу. Нарушения возникают чаще и протекают тяжелее на фоне почечной недостаточности, а также при большой площади поверхности и длительности контакта мочи со слизистой кишки. Гиперхлоремический метаболический ацидоз возникает чаще после уретеросигмостомии, чем после создания проводника из подвздошной или ободочной кишки, так как после уретеросигмостомии и площадь поверхности, и длительность контакта мочи со слизистой кишки больше. Гиперхлоремический метаболический ацидоз проявляется слабостью, потерей аппетита, рвотой, дыханием Куссмауля. В тяжелых случаях развивается кома. Длительный ацидоз может приводить к вымыванию кальция из костей и остеомаляции.
После замещения мочевых путей сегментом желудка наблюдается потеря ионов водорода и хлора, а на фоне
поноса или рвоты — гипонатриемия и метаболический алкалоз. При этом показано в/в введение раствора натрия хлорида.
Желчные кислоты играют важную роль в метаболизме жиров и во всасывании витаминов А и D. Обмен желчных кислот может нарушаться при использовании для замещения мочевых путей подвздошной кишки. Выключение небольших сегментов подвздошной кишки приводит к легким нарушениям всасывания и стеаторее из-за поступления больших количеств желчных кислот в ободочную кишку. В свою очередь, высокая концентрация желчных кислот в ободочной кишке замедляет всасывание воды и электролитов. После выключения из пищеварения больших сегментов подвздошной кишки жиры могут практически не всасываться. Кроме того, после выключения большого сегмента кишечника ускоряется пассаж кишечного содержимого. Это особенно заметно после выключения илеоцекального отдела. При секреторном поносе, обусловленном избыточным количеством желчных кислот в ободочной кишке, эффективен холестирамин. Если понос продолжается, назначают препараты, угнетающие перистальтику кишечника и замедляющие пассаж кишечного содержимого, например лоперамид. Еще одно осложнение после резекции подвздошной кишки — желчнокаменная болезнь.
Авитаминоз В12 наблюдается после использования для замещения мочевых путей желудка или подвздошной кишки. Поскольку запасов витамина В,2 в организме хватает на несколько лет, авитаминоз В12 может проявиться лишь спустя годы после операции. Возникают
Глава 25. Отведение мочи
межобластная анемия и парестезия. Уровень витами- Осложнения СО СТОрОНЫ СТОМЫ
на В,2 нужно контролировать у всех больных, перенесших
замещение мочевых путей желудком или подвздошной В большинстве случаев больные недовольны результа-
кишкой. При его снижении показана заместительная те- тами операции из-за осложнений со стороны стомы.
рапия. Правильно формировать стому особенно важно, если

Рисунок 25.9.Создание мочевого резервуара из илеоцекального сегмента. А. Илеоцекальный сегмент. Б. Восходящая ободочная и слепая кишка рассечена продольно. Из дистального конически суженного отдела подвздошной кишки сформирована стома. В. Подвздошная кишка сужена с помощью сшивающего аппарата (швы могут накладываться и вручную). Г. Наложена стома.
Глава 25. Отведение мочи
 больному предстоит пользоваться мочеприемником. Среди осложнений со стороны стомы следует отнести стеноз, парастомическую грыжу, дерматит и грибковые инфекции кожи. Риск стеноза стомы со временем увеличивается. Бывает, что из-за стеноза стомы проводник удлиняется и возникает обструкция верхних мочевых путей. Диагноз ставят при катетеризации проводника через стому и измерении объема остаточной мочи. Лечение хирургическое.
больному предстоит пользоваться мочеприемником. Среди осложнений со стороны стомы следует отнести стеноз, парастомическую грыжу, дерматит и грибковые инфекции кожи. Риск стеноза стомы со временем увеличивается. Бывает, что из-за стеноза стомы проводник удлиняется и возникает обструкция верхних мочевых путей. Диагноз ставят при катетеризации проводника через стому и измерении объема остаточной мочи. Лечение хирургическое.
Дерматит и инфекции кожи обычно возникают при ношении мочеприемника и длительном контакте кожи с мочой. Среди других причин этих осложнений следует отметить — непереносимость компонентов клейких накладок. Для профилактики осложнений со стороны стомы отверстие в накладке мочеприемника не должно быть слишком большим, чтобы ни кожа, ни выступающая слизистая длительно не контактировали с мочой. Лечение осложнений со стороны стомы представлено в табл. 25.1.
Самое мучительное из осложнений со стороны стомы — подтекание мочи из мочеприемника. Причиной бывает не только его неправильная фиксация, но и плохо сформированная стома. Если стома сформирована и расположена правильно, то подобрать мочеприемник очень легко. Часто выбор остается на усмотрение самого больного и зависит от удобства использования того или иного типа мочеприемника. В целом при выборе мочеприемника учитывают пожелания больного, имеющиеся в наличии типы и размеры мочеприемников и конструкцию стомы. Мочеприемник состоит из клейкой накладки, которая фиксируется на коже, и мешочка, в котором собирается моча. В центре накладки вырезают отверстие диаметром чуть бол ьше диаметра стомы. Это позволяет избежать эрозии слизистой стомы и раздражения кожи из-за длительного контакта с мочой.
Большинство больных предпочитают одноразовые мочеприемники, хотя существуют и многоразовые. Од-
норазовые мочеприемники с одним мешочком применяют однократно. При наличии двух мешочков мешочек заменяют, оставляя накладку на месте. Многоразовые мочеприемники состоят из твердой или полутвердой накладки, которую фиксируют на коже пластырем. Поверх накладки надевают кольцо, к которому прикреплен поливинилхлоридный или резиновый мешочек. Этот мешочек используют многократно. Срок службы поливинилхлоридного мешочка 1 мес, резинового — 6 мес. Перед сном можно прикреплять мешочек большего объема.
Пиелонефрит и ХПН
Пиелонефрит после операции по отведению мочи развивается примерно в 10% случаев. Чтобы собрать мочу для посева, нужно соблюдать некоторые правила. Нельзя брать мочу для исследования из мочеприемника. Вместо этого мочеприемник нужно снять, промыть стому антисептиком и осторожно ввести в нее катетер. Чтобы в образец не попала микрофлора, обсеменяющая стому, лучше сначала ввести катетер большого диаметра с открытым концом, а затем через него собрать мочу катетером меньшего диаметра. Если инфекция возникла у больного, у которого сформирован проводник из тонкой или ободочной кишки, следует измерить объем остаточной мочи. При наличии мочевого резервуара или искусственного мочевого пузыря инфекции способствуют обструкция и застой мочи.
Хотя у многих больных с гидронефрозом после замещения мочевых путей он уменьшается или исчезает, в ряде случаев после этих операций возможно появление гидронефроза, или снижение СКФ, или их сочетание. Риск этих осложнений возрастает спустя 10 лет после операции. По некоторым данным, после замещения мочевых путей у молодых больных рентгенологические
 Таблица 25.1. Основные осложнения со стороны стомы и их лечение"
Таблица 25.1. Основные осложнения со стороны стомы и их лечение"
| Осложнение | Причина | Лечение |
| Кандидоз | Длительный контакт мочи с кожей (чаще на фоне сахарного диабета и лечения антимикробными средствами) | Использовать присыпки с нистатином. Тщательно высушивать кожу (например, феном). Не допускать подтекания мочи под накладку |
| Аллергический контактный дерматит | Непереносимость растворителей, лейкопластыря, детергентов, компонентов клейких накладок | Выявить аллерген (аппликационная проба) и устранить контакт с ним. Местно назначить крем с гидрокортизоном (применять недолго). Избегать контакта с растворителями и мылом |
| Травма | Слишком частая смена мочеприемника. Сдавление кожи ремнем. | Менять мочеприемник только при необходимости. Бережно обращаться с кожей. |
| Применение слишком большого числа полосок лейкопластыря для фиксации мочеприемника | Применять мешочки без клейких накладок (с фиксацией ремнем). Как можно меньше применять лейкопластырь | |
| Бородавчатые разрастания | Длительный контакт кожи с мочой | Следить, чтобы диаметр отверстия в накладке точно соответствовал диаметру стомы |
'По возможности лучше проконсультировать больного у медицинской сестры, специализирующейся по уходу за стомами.
Глава 25. Отведение мочи
признаки гидронефроза появляются у 50%. Паренхима почек может повреждаться из-за хронического пиелонефрита, выраженного рефлюкса мочи в мочеточники, обструкции и сочетания этих факторов.
Мочевые камни
Мочевые камни образуются после замещения мочевых путей примерно у 8% больных. Причин этого осложнения несколько. Соли могут откладываться на металлических скрепках, синтетических сетках и нерассасы-вающихся шовных материалах. Проводники и мочевые резервуары часто обсеменяются бактериями, хотя клинические проявления инфекции мочевых путей наблюдаются гораздо реже. Некоторые бактерии (в том числе и уропатогенные — Proteus spp., Klebsiella spp. и Pseudo-monas spp.) способствуют образованию камней, выделяя уреазу — фермент, расщепляющий мочевину на аммиак и углекислый газ. При гидролизе эти вещества ощелачивают мочу, которая становится пересыщенной трипельфосфатами, фосфатом кальция и карбонатапа-титом. Образующиеся при этом мочевые камни удаляют, затем назначают антимикробную терапию, а при необходимости и средства для растворения мочевых камней для приема внутрь.
Метаболический ацидоз тоже способствует образованию мочевых камней. При длительном контакте мочи теряется бикарбонат. Из-за потери бикарбоната возникают ацидоз и гиперкальциурия. При гиперкальциурии в щелочной моче легко образуются кальциевые камни. Кроме того, поскольку в норме в дистальном отделе подвздошной кишки всасываются желчные кислоты, использование этого отдела для создания мочевого резервуара или искусственного мочевого пузыря может приводить к тому, что избыточное количество желчных кислот в кишечнике связывает кальций. В результате усиливается всасывание оксалатов, что бывает причиной образования оксалатных камней. Другие причины образования мочевых камней — слишком длинный проводник, застой мочи и обезвоживание.
ЛИТЕРАТУРА
Beckley S et al.: Transverse colon conduit: A method of urinary diversion after pelvic irradiation. J Urol 1982; 128:464.
Bihrle R: The Indiana Pouch continent urinary reservoir. Urol Clin North Am 1997; 24:773.
Bloom DA, Grossman HB, Konnak JW: Stomal construction and reconstruction. Urol Clin North Am 1986; 13:275.
Borglund E, Nordstrom G, Nyman CR: Classification of peristomal skin changes in patients with urostomy. J Am Acad Dermatol 1988; 19:623.
Bricker EM: Bladder substitution after pelvic evisceration. Surg Clin North Am 1950; 30:1511.
Bristol JB, Williamson RCN: Ureterosigmoidostomy and colon carcinogenesis. Science 1981; 214:851.
Carlin Bl, Rutchik SD, Resnick Ml: Comparison of the ileal conduit to the continent cutaneous diversion and orthotopic neobladder in patients undergoing cystectomy: A critical analysis and review of the literature. Semin Urol Oncol 1997; 15:189.
Date: 2016-11-17; view: 1221; Нарушение авторских прав