
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Фотометрическое изучение лица у детей и их родителей. 5 page
|
|
— продолжительность лечения находится в прямой зависимости от степени его трудности (г = + 0,45; t = 7,77; p < 0,001);
— срок лечения находится в прямой зависимости от количества посещений (r=+07; t=2,6; p<0,05);
— объем лечебных мероприятий, т. е. количество посещений и трудовых единиц, находится в прямой зависимости от степени трудности лечения (г = + 0,75; t = 18,2; p < 0,001). Анализ материала с помощью метода корреляции позволил i сделать вывод о том, что длительность лечения и его объем нахо-
118 i
дятся в прямой и сильной зависимости от степени трудности терапии. Этот теоретический вывод лег в основу проведенного регрессионного анализа.
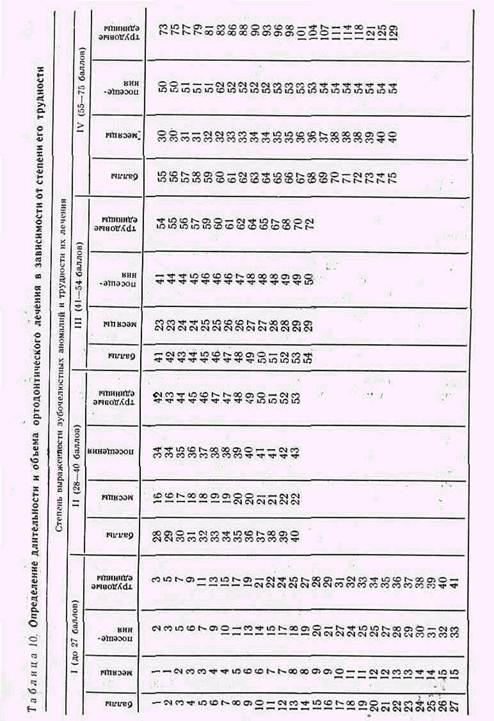
По уравнениям и коэффициентам регрессии были рассчитаны искомые показатели, т. е. количество посещений, трудовых единиц и месяцев лечения в зависимости от степени его трудности (табл. 10). Установив степень трудности ортодонтического лечения, врач в зависимости от количества баллов определяет среднюю продолжительность и объем терапии. Например, у больного лечение средней трудности II группа — 35 баллов. По таблице находят, что для его лечения требуются 20 мес, 39 посещений врача, при этом придется затратить 48 трудовых единиц.
Большие таблицы громоздки и при практическом использовании неудобны. Для устранения этого недостатка разработано приспособление, которое называется ортопланимером [Малыгин Ю. М., Белый А. М., Вольский Э. А., 1983]. Оно представляет собой плоский футляр, внутри которого может двигаться площадка. На лицевых сторонах помещена таблица для определения степени трудности лечения. На обеих сторонах подвижной площадки дана таблица для расчета срока и объема лечения. С обеих сторон футляра имеются по 4 прорезных окна с маркировкой. После определения степени трудности лечения надо вытянуть подвижную площадку из футляра так, чтобы установить высчитанное число баллов против первой прорези. При этом автоматически в других прорезях появляются цифры: количества месяцев лечения, посещений врача и трудовых единиц. Это ускоряет и упрощает работу врача-ортодонта. Размеры данного приспособления позволяют носить его в нагрудном кармане халата.
Необходимо подчеркнуть, что в таблице и ортопланимере представлены средние показатели, в связи с чем могут возникнуть некоторые отклонения между расчетными и фактическими количествами посещений и месяцев лечения, требующимися для лечения больного, что зависит от квалификации врача, примененных методов, качества ортодонтической техники. Соответствие планируемых и фактических показателей имеется в 80% случаев. Эти показатели приобретают гораздо большее значение для планирования ортодонтической помощи, расчета ее объема, сроков, финансирования для большого контингента больных, когда за основу могут быть приняты данные статистического анализа предыду-1 щего рабочего года. |
Применение метода определения степени трудности лечения/ расчетной таблицы или ортопланимера может способствовать улучшению планирования ортодонтической помощи и научной организации труда. Такой подход позволяет пересмотреть норму нагрузки врача-ортодонта с учетом количества принятых и вылеченных больных с различной степенью трудности их лечения, оценить эффективность различных методов, проанализировать результаты труда ортодонтов. Это даст большой экономический эффект, так как сократит нерационально затраченное время.
5.4. ПЛАНИРОВАНИЕ ЛЕЧЕНИЯ В ЗАВИСИМОСТИ ОТ ВЗАИМООТНОШЕНИЙ МЕЖДУ ВРАЧОМ И БОЛЬНЫМ
В последние годы проводятся совместные работы ортодонтов и психоневрологов, которые изучают взаимосвязь между психикой и особенностями формы и выражения лица, мимики и осанки.
Лечению должна предшествовать психологическая подготовка пациента. Учет индивидуальных особенностей физического и психического развития важен еще и потому, что 70% больных поступают на лечение к ортодонтам в возрасте 8—12 лет, т. е. во время активного роста и развития организма. В психологическом аспекте у больных имеются различия, обусловленные возрастом, социальным положением, уровнем культурного развития, местом проживания, типом высшей нервной деятельности, темпераментом, умственным развитием и другими факторами. Следует завоевать доверие больного, что является залогом дальнейшего контакта, и привлекать родителей к сотрудничеству. С послушным и понятливым ребенком, живущем в благополучной семье, легче установить хороший контакт, что является обязательным условием успешного лечения. Это нужно еще и потому, что ортодонтическое лечение при резко выраженных зубочелюстных аномалиях бывает длительным. Однако не каждого ребенка удается убедить в необхо-мости такого лечения. Некоторые больные прекращают его преждевременно, что нередко является причиной рецидивов зубочелюстных аномалий. Ортодонтическое лечение в нашей стране бесплатное, поэтому вопросы ответственности за его эффективность актуальны.
Встречаются беззаботные и забывчивые больные; дети, которые неохотно выполняют неприятные для них обязанности, и дети, которые выполняют то, что им внушают, с чувством ответственности. Многие из них растут в хорошей обстановке, у других нарушены правильные взаимоотношения с родителями, вследствие чего они находятся в дурном настроении и отказываются подчиниться родительскому или какому-либо другому авторитету. Встречаются дети, которые выросли без какого-либо надзора или которым любящие родители уделяют слишком много внимания во всех случаях, когда они сталкиваются с какими-нибудь трудностями. Для успешного контакта немаловажное значение имеет поведение ребенка в коллективе, что важно для правильного выбора плана лечения зубочелюстных аномалий и конструкций ортодонтических аппаратов. Методы лечения следует избирать с учетом данного аспекта. Например, после удаления по показаниям отдельных зубов и последующей саморегуляции формирования зубных дуг и прикуса нет необходимости в сотрудничестве больного с врачом. При применении несъемных ортодонтических механически действующих аппаратов от больного требуется только регулярное посещение врача для активирования и коррекции аппарата. При использовании съемных внутри- и внеротовых механически действующих аппаратов необходимо активное участие больного в ле-
ченпи. Он должен обращаться с аппаратами правильно и осторожно, уметь регулярно и своевременно активизировать винт, иметь хорошие гигиенические навыки. Все это очень важно при использовании блоковых, каркасных и эластичных функционально действующих аппаратов (активаторов, бионаторов, регуляторов функции и других). Кроме того, имеет значение своевременное определение манер поведения больного. Психологи делят пациентов на умеющих и не умеющих приспосабливаться к условиям внешней среды. В зависимости от поведения Р. Herren, H. Bau-mann, A. Demisch и R. Berg (1966) различают 4 типа больных.
Первый тип — хорошо приспосабливающийся и самостоятельный. Эти лица уверены в себе, уравновешены, с хорошей интуицией и четкой мотивацией действий, поведение независимое, честолюбие здоровое. Такой ребенок освоит любую конструкцию орто-донтического аппарата и будет пользоваться им круглосуточно. Он нуждается в небольшом надзоре родителей в период лечения.
Второй тип — плохо приспосабливающийся и несамостоятельный. Эти индивидуумы зависимы по натуре, не проявляют активной враждебности по отношению к окружающим, забывчивы, рассеяны, безответственны. Такие пациенты не могут самостоятельно пользоваться съемными аппаратами. Родители не имеют у них должного авторитета, строгий надзор бесполезен: дети уклоняются от лечения, сопротивляются и нерегулярно приходят на прием к врачу.
Можно рекомендовать несъемные механически действующие
•аппараты. Съемные аппараты следует назначать лишь при постоянном контроле родителей. Блоковые и функционально действующие двучелюстные аппараты не рекомендуются.
Третий тип — хорошо приспосабливающийся и несамостоя-юльный. Эти дети беззаботны, забывчивы, слабовольны, понятливы, очень послушны, находятся под влиянием авторитета родителей, учителей, товарищей. Для лечения рекомендуются несъемные или съемные механически действующие дуговые, каппово-пласти-ночные аппараты; при большем контроле — функционально направляющие одночелюстные конструкции межчелюстного действия, как съемные, так и несъемные; при повышенном контроле — съемные функционально действующие вестибулярные аппараты, блоковые сочетанного действия, внеротовые. Ребенок осваивает аппараты при хорошем надзоре, уважении к врачу и родителям, однако во сне он нередко бессознательно вынимает аппарат из полости рта. Считают, что при отсутствии объективных причин
-э-io происходит потому, что ослабевает контролирующее действие коры головного мозга, и таким образом влияние «авторитета», в то время как самостоятельная воля слаба. При достаточном контроле родителей ребенок может пользоваться ортодонтическими аппаратами, однако применение функционально действующих аппаратов должно быть ограничено. Рекомендуются психотерапия. укрепление в пациенте чувства ответственности и уверенности в себе, воспитание волевых качеств, развитие здорового честолюбия.
122
Четвертый тип — плохо приспосабливающийся и самостоятельный. Такие дети открыто не повинуются, упрямы, непокорны, активно враждебны к требованиям окружающих, злобны, умышленно саботируют лечение, самостоятельны в своих действиях, настроены критически, честолюбивы, нередко властолюбивы («вожак» в дегском коллективе, «трудный ребенок»).
Рекомендуется терпеливое убеждение в необходимости орто-донтического лечения и хорошего контакта с врачом. Следует демонстрировать такому ребенку малейшие положительные сдвиги в его лечении и результаты у других пациентов, чтобы переубедить его и достигнуть хорошего контакта. При достижении авторитета врача можно рассчитывать на хорошее сотрудничество и расширить показания к применению съемных двучелюстных функционально действующих ортодонтических аппаратов. Можно использовать несъемные механически действующие конструкции. Следует отдавать предпочтение удалению отдельных зубов по показаниям, которые расширяют при надежде на саморегуляцию имеющихся нарушений.
Для уточнения особенностей поведения ребенка в коллективе целесообразно беседовать с родителями, воспитателями, учителями. Это позволяет избежать ошибок при выборе плана лечения. Пациенту, его родителям и близким родственникам необходимо объяснить цель и задачи ортодонтического лечения и важность контакта с врачом.
Планирование лечения. После установления диагноза, уточнения показаний к лечению, определения степени его трудности и уточнения манеры поведения больного приступают к планированию лечения. Сформулировав его основную цель как достижение «оптимальной нормы», т. е. устойчивого морфологического, функционального и эстетического отимума, рассматривают задачи, которые необходимо выполнить для достижения этой цели. Эти задачи зависят от наличия местных и общих нарушений и требуют в большинстве случаев комплексных методов лечения, куда входят:
1. Лечебная гимнастика (упражнения свободные и с приспособлениями, требующими преодоления их действия).
2. Ортодонтическое лечение (функциональные, механические и сочетанные методы).
3. Хирургическое лечение (удаление отдельных зубов, обнажение коронок ретинированных зубов, рассечение или пластика укороченной уздечки языка, перемещение уздечки верхней губы, компактостеотомия, хирургическое устранение зубочелюстно-ли-цевых деформаций и др.).
4. Протетическое лечение (съемное протезирование, в том числе изготовление обтураторов при врожденной расщелине неба ii несъемное).
5. Вспомогательные методы: логопедический, оториноларинго-логический и другие.
Далее определяют порядок применения различных методов ле-
чения. Особое внимание следует уделять объему ортодонтическо-го лечения и других стоматологических методов. Затем приступают к выбору лечебных средств, конструкций ортодонтических аппаратов и приспособлений на всех этапах лечения, а также ретен-ционных аппаратов и протезов для удержания достигнутых результатов. Комплексность методов лечения — залог успеха.
Расширение представлений с взаимосвязи аномалий прикуса с общими нарушениями организма изменяет взгляд на ортодон-тию, как на узкий раздел стоматологии, поскольку ставятся задачи более широкого плана, разрешение которых возможно лишь при совместном исследовании и лечении больных не только сто-матологами-ортодонтами, но и врачами другого профиля.
6. ТЕОРЕТИЧЕСКОЕ ОБОСНОВАНИЕ ФУНКЦИОНАЛЬНОГО ЧЕЛЮСТНО-ОРТОПЕДИЧЕСКОГО ЛЕЧЕНИЯ
6.1. ФИЗИОЛОГИЯ ОРОФАЦИАЛЬНОГО КОМПЛЕКСА И ЕЕ ЗНАЧЕНИЕ ДЛЯ ФУНКЦИОНАЛЬНОЙ ТЕРАПИИ
В челюстной ортопедии (ортодонтии) важно знать взаимоотношение костей и мышц и пути передачи напряжения последних. Под влиянием функционального раздражения от давящих, тянущих и сдвигающих нагрузок со стороны мышц происходит специфическое преобразование костной ткани.
В области челюстей различают 4 вида связей:
1 — между окончаниями пучков мышечных волокон и надкостницей;
2 — между костными лунками зубов и волокнами Шарпея;
3 — между функцией жевательных мышц и челюстным скелетом (при контакте зубов во время жевания передается нагрузка через зубы на альвеолярные отростки и челюстные кости; она бывает адекватной при наличии правильно контактирующих зубов верхней и нижней челюстей).
4 — между мышцами и костями в покое и во время функций за счет контакта губ, щек и языка с челюстями. Такая связь с анатомической и физиологической точек зрения естественна. Альвеолярные отростки с зубами расположены между языком с одной стороны, губами и щеками — с другой. В связи с этим давление мышц влияет на структуру и форму альвеолярных отростков, оказывая на них функциональную нагрузку. Исправление неправильной формы зубных дуг и альвеолярного отростка — важнейшая задача челюстно-ортопедического (ортодонтического) лечения. Взаимосвязь между мышцами и челюстными костями вызывает интерес с точки зрения изучения этиологии зубочелюстных аномалий.
Основоположник функциональной ортопедии W. Poux в 1895 г. писал, что изменения структуры, формы и размеров костей составляют суть морфологического приспособления органов к нарушенной функции. Ортопедическое лечение считается функциональным, если объектом терапии становятся мышцы. Наибольшее внимание при лечении зубочелюстно-лицевых аномалий уделяют гимнастике, физиотерапии и массажу, которые способствуют улучшению функций мышц. В настоящее время при разработке методов функционального лечения в ортодонтии учитывают достижения A. Korbitz (1914) и Rogers (1917), стремившихся создать функциональную челюстную ортопедию, отвечавшую представлениям w. Poux (1895). Гимнастические упражнения, предложенные W. Balters (1954), последователем Rogers, так же как и миотера-"ия, получили широкое распространение в ПНР. Развитие функциональной челюстной ортопедии продолжили J. А; С. Duyzings
(1960) и Н. Dass (1961), которые рекомендовали также логопедическую гимнастику, пользующуюся в настоящее время большой популярностью в США.
Для лечения сагиттальных аномалии прикуса применяют различные съемные аппараты двухчелюстного действия — моноблок» активаторы, бионаторы, регулятор функций и другие ортодонтичес-кие аппараты. Моноблок, как посредник между мышцами и челюстными костями, преобразует мышечную силу в механическую, передает функциональное раздражение, однако при этом нарушается естественная связь между мышцами и челюстными костями, в связи с чем его воздействие нельзя рассматривать как физиологическое.
W. Bakers (1954) создал целостную систему функционального лечения в челюстной ортопедии. Достигнутые им успехи при психосоматическом лечении зубочелюстных аномалий свидетельствуют» что нормализация орофациального комплекса не является региональной проблемой, требующей лишь исправления функции жевания. При достижении смыкания губ, закрывания рта и носового дыхания, т. е. нормализации оральной сферы, улучшается и психический фон. W. Bakers предложил ортодонтический аппарат для лечения зубочелюстных аномалий, названный им бионатором. По» принципу действия он выгодно отличается от открытого активатора G. Klammt (1955). Однако, по мнению R. Frankel (1960), проблема нормализации функций зубочелюстной системы решается с помощью бионатора так же, как и с помощью открытого активатора и протектора Н. Gerlach (1968), напоминающего бионатор. Два последних аппарата снабжены вестибулярными пластиночными элементами, благодаря которым достигаются более благоприятное защитное (экранирующее) и протекторное действия.
Заслуга A. Korbitz (1914) заключается в том, что он указал на значение губощечно-язычных связей для формирования челюстей. Он был первым челюстным ортопедом, проанализировавшим взаимосвязь функций мышц преддверия полости рта и языка и указавшим, что функциональная челюстная ортопедия является центральной проблемой в ортодонтии. Н. Noltemeier (1949) и A. Eckert-Mo-bius (1962) проверили, подтвердили и дополнили его эксперименты.
В течение ряда лет V. Andresen и К. Haupl (1953) особое внимание уделяли изучению функций жевательных мышц. W. Bakers. (1954), R. Frankel (1960), P. Freundhaller (1966) писали, что нарушение функционального равновесия мышц, окружающих челюстные кости, играет основную роль в морфологических изменениях, челюстей. Нарушения миодинамического равновесия в челюстно-лицевой области чаще всего возникают в раннем детском возрасте.
Способ вскармливания младенцев влияет на рост и развитие нижней челюсти. При неправильном искусственном вскармливании» поданным В. П. Окушко (1975), возникает неправильное глотание. ' Если инфантильный способ глотания остается у детей в более старшем возрасте, то аномалии прикуса развиваются у них в 2 раза чаще, поскольку давление языка на альвеолярные отростки значитель-
но больше давления на них губ и щек. Сила такого давления при нормальном и патологическом глотании колеблется, по данным Winders, от 41 до 709 г/см2 на передние зубы и от 37 до 240 r/см2' на твердое нёбо. Winders установил, что человек в течение суток глотает в среднем 1200—1600 раз, a Kunvara и Straub сообщили, что 2400 раз. В. П. Окушко (1975) отмечает, что в бодрствующем состоянии глотание слюны происходит в среднем 2 раза в минуту» а во время сна — 1 раз. Естественно, что способ глотания играет определенную роль в формировании ортогнатического или аномального прикуса. В норме в передней части полости рта имеется отрицательное давление, которое в свою очередь облегчает удерживание нижней челюсти в приведенном положении, что важно для правильного глотания. J. D. Sybteini (1970) рассматривал неправильное глотание как адаптационный процесс.
Давление языка на альвеолярные отростки при неправильном глотании значительно выше давления, создаваемого губами и щеками. Активность мышц нижней губы и подбородочной мышцы влияет на форму зубоальвеолярных дуг. При неправильном глотании и отсутствии отрицательного давления в полости рта со временем развивается компенсаторное напряжение мышц лица, что может привести к функциональной, а затем и к морфологической перестройке этих мышц. С, F. Ballard (1965) и W. J. Tulley (1969) полагают, что нейродвигательные процессы при глубоком блокирующем прикусе (класс Па по Энглю) генетически детерминированы. В связи с этим ортодонтическое лечение такой аномалии бесперспективно.
Нарушения функций мимических мышц Н. Noltemeier (1949),. W. Bakers (1954)^, F. Kraus (1957), J. Н. Schukz (1961), D. Eismann (1970), Н. Gerlach (1968), J. D. Subtelny (1970) объясняют нервными и психическими отклонениями.
Большое значение для развития аномалий прикуса имеет нарушение функции дыхания. По данным R. Frankel (1960), при ротовом дыхании меняется тонус околоротовых и ротовых мышц, нарушаются синергизм и антагонизм мышц губ, преобладает сокращение радиальных мышц. Подбородочная мышца функционально и' структурно приспосабливается к нарушениям в орофациальной области: изменяется расположение мягких тканей подбородка, их форма, вследствие чего нижняя часть лица кажется укороченной» образуется глубокая супраментальная борозда. Неправильная функция мышц, поднимающих верхнюю губу и опускающих нижнюю, приводит к изменению формы губ.
По данным A. Eckert-Mobius (1962), гипертрофия небно-глоточ-ных миндалин и разрастание аденоидной ткани на задней стенке глотки ограничивают подвижность мягкого неба, вызывают компенсаторное усиление сокращения мышц лица. R. Frankel (I960)» R. Е. Moyers (1970), J. F. Bosma (1975) считают, что это обусловливает изменение положения языка в покое и во время функции. В результате нарушения смыкания губ и отсутствия герметичного закрывания рта язык не может занять физиологического положения,
127-
его перистальтические движения при акте глотания нарушаются. Несмыкание губ приводит к каудальному расположению языка, к нарушению контакта между его спинкой и мягким небом. Клинически это проявляется в провисании дна полости рта и образовании «двойного подбородка». Под влиянием перемещения языка в кау-дальном направлении и его массы в полости рта возникает отрицательное давление. Атмосферное давление прижимает снаружи щеки и губы к зубам и альвеолярным отросткам. Сужение зубоальвео-лярной дуги верхней челюсти при ротовом дыхании и инфантильном глотании происходит в результате недостаточного давления языка на зубоальвеолярные дуги и повышенного давления щек.
Л. В. Ильина-Маркосян (1970), Ф. Я. Хорошилкина (1970), В. П. Окушко (1975) отмечают, что расположение языка между зубными рядами препятствует смыканию зубов и является одной из причин развития дистального прикуса с протрузией верхних передних зубов (IIi класс по Энглю).
R. Frankel (1960) придает большое значение межокклюзионно-му расположению мягких тканей щек для развития глубокого при^ куса. Всасывание щек особенно выражено во время вдоха. Неправильное положение языка связано не только с нарушением функций глотания и дыхания, но также с сужением функционального пространства, о чем свидетельствуют нередко наблюдаемые отпечатки зубов на боковых поверхностях языка.
Зубочелюстная система участвует в звукообразовании. Нарушения речи могут выражаться в нарушении артикуляции языка. J. D. Subtelny (1970) у людей с нарушениями речи в 2 раза чаще наблюдал синдром повышенного давления языка на зубы. Это в свою очередь отражается на расположении зубов, особенно передних.
Л. В. Ильина-Маркосян (1970), Ф. Я. Хорошилкина (1970) и Ю. М. Малыгин (1970) пришли к заключению, что нарушения функций зубочелюстной системы вызывают морфологическую перестройку альвеолярного отростка. Повышенный тонус радиальных мимических мышц тормозит развитие апикального базиса зубных дуг. Это может неблагоприятно отразиться на развитии альвеолярного отростка в переднем участке и на положении нижней челюсти. Нередко возникают зубоальвеолярная протрузия переднего участка верхней зубной дуги и дистальное расположение нижней челюсти. При этом нижняя губа всасывается между резцами верхней и нижней челюстей и тормозит развитие нижней челюсти. Между резцами образуется сагиттальная щель, что усугубляет нарушение функции жевания, в частности, откусывания пищи. Это может быть и при неправильном глотании, когда кончик языка опирается на небную поверхность резцов верхней челюсти и на нижнюю губу; при этом резцы верхней челюсти отклоняются вестибулярно, а нижней — орально. В результате снижения высоты прикуса и зубоальвеоляр-ного удлинения в области передних зубов нижней челюсти последние травмируют слизистую оболочку неба.
Важно изучить связи между функцией и формой в челюстно-
лицевой области, чтобы правильно понять механические процессы развития аномалий прикуса. При диагностике и лечении зубочелю-стных аномалий, по мнению R. Frankel (1960), целесообразно различать следующие воздействия, оказываемые на челюсти: 1 — механическое, обусловленное величиной и формой растущих соседних органов; 2 — функционально-механическое, связанное с функциями мимических мышц, особенно мышц углов рта, жевания, глотания, дыхания и речи; 3 — атмосферное давление; 4 — масса языка.
Оссификация в пассивных зонах роста челюстей (периост, швы и височно-нижнечелюстные суставы) происходит под механическим воздействием, описанным в первом пункте.
Генетически фиксированная модель роста челюстных костей, носового хряща и окружающих мягких тканей, одновременно влияет на остеогенез в периостальной, сутуральной и пародонтальной зонах роста. Гнатические зоны роста получают информацию через окружающую среду. Развитие черепа и особенно средней зоны лицевого скелета может оказывать влияние на направление роста нижней челюсти и ее расположение. Нейродвигательные функции, связанные с дыханием и сосанием, осуществляются со времени рождения ребенка за счет безусловных рефлексов. Семейное сходство можно объяснить генетическими особенностями нервной системы и мышц, а также формы лицевого скелета. В отдельных случаях трудно различить, объясняется ли семейное сходство нейро-двигательных функций наследственностью или подражанием.
6.2. СОВЕРШЕНСТВОВАНИЕ МЕТОДОВ ЩИТОВОЙ ТЕРАПИИ
С развитием функционального направления в ортодонтии повысился интерес к ортодонтическим аппаратам и приспособлениям, оказывающим лечебное воздействие на функцию мышц, окружающих зубные ряды. Такие аппараты были объединены под общим названием щитовых, или вестибулярных, аппаратов.
В СССР рекомендован метод щитовой терапии с целью профилактики зубочелюстных аномалий и их раннего лечения.
Впервые вестибулярные пластинки применили A. Korbitz (1914), который назвал их формирователями губ, отразив в названии смысл лечения. А. Korbitz (1914) не ставил целью непосредственно воздействовать на морфологические отклонения в развитии зубоальвео-лярных дуг, а стремился достичь смыкания губ и нормализации функции мягких тканей, окружающих зубные ряды, устранить ротовое дыхание, тренируя носовое дыхание.
Принцип лечения вестибулярной пластинкой по F. Kraus (1956) — воздействие на мягкие ткани губ и щек и нормализация их функции, т. е. изменение нейромышечного стереотипа. Благодаря применению такого щита прерывается контакт губ и языка, устраняются ротовое дыхание и неправильное глотание. Разрыв неправильных нейромышечных связей приводит к выработке нового стереотипа.
Е. Schonherr (1956) рекомендовал вестибулярную пластинку для
9-1303 ' 129
устранения вредных привычек сосания пальцев и различных предметов. Он стандартизировал ее, организовал ее промышленный выпуск и применял для профилактики и раннего лечения зубочелюст-.но-лицевых аномалий.
А. М. Schwarz (1956) предостерегал от неправильного применения вестибулярной пластинки при лечении дистального прикуса» которое может привести к чрезмерной ретрузии верхних резцов и клыков. R. Frankel (1960) считает, что вестибулярные пластинки противопоказаны при лечении истинного дистального прикуса, при котором необходимо перемещать нижнюю челюсть вперед, опираясь на все зубы верхней челюсти, а не только на резцы. Функциональный способ лечения с помощью вестибулярных пластинок, рекомендованный A. Korbitz (1914), был забыт в период распространения метода Андрезена — Хойпля. Модификация, предложенная С. F. L. Nord (1957) и R. Hotz (1969), отличалась от вестибулярных пластинок А. Korbitz (1914) и Е. Schonherr (1967) тем, что ее боковые участки не прилегали к альвеолярным отросткам при их 'недоразвитии. R. Frankel (1960) придает большое значение выработке автоматизма. Как известно, вестибулярные пластинки применяют во время сна, когда нейродвигательные процессы в мышцах, окружающих зубные ряды, резко снижены, в связи с этим воздействовать на нейромышечный стереотип можно лишь в ограниченной степени.
Конструкции вестибулярных пластинок, которые применил R. Frankel в 1955 г., принципиально отличаются от вестибулярных пластинок F. Kraus (1956), С. F. L. Nord (1957), R. Hotz (1969). Они не прилегают к недоразвитым участкам зубных рядов и альве-„олярных отростков, в том числе в области переходных складок слизистой оболочки. По мнению автора, на нейродвигательные процессы в зубочелюстно-лицевой области можно активнее воздействовать в дневное время, не ночью, а еще лучше круглосуточно. Однако вестибулярная пластинка затрудняет речь, поэтому ею пользуются лишь в период сна. После введения в конструкцию проволочного каркаса она стала меньше и прочнее, благодаря чему ею можно пользоваться днем. Каркасная вестибулярная пластинка по R. Frankel, названная автором регулятором функций, открыта в переднем участке и не имеет кламмерной фиксации. Усовершенствование регуляторов функций продолжается и по настоящее время.
6.3. ПРИНЦИП ЛЕЧЕНИЯ ПО МЕТОДУ ФРЕНКЕЛЯ
Зубочелюстно-лицевую область необходимо рассматривать как еди--ное целое. Мягкие ткани, окружающие зубоальвеолярные дуги, влияют на развитие, рост и формирование челюстных костей. Полость рта делится на внутреннюю и наружную функциональные области. Расположенные между ними альвеолярные отростки с зубами R. Frankel (1960) называет донтоальвеолярным мостом. Наружная функциональная область (ФО-1) находится под воздействием мимических и частично жевательных мышц. Благодаря смыканию губ
J3p
замыкается наружное функциональное пространство. Во внутренней функциональной области (ФО-2) расположены язык, мягкое небо, языкоглоточные и супрахиоидальные мышцы.
Date: 2015-05-19; view: 681; Нарушение авторских прав