
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Вопрос 5 4 page
|
|
В яичнике происходит биосинтез трех групп стероидных гормонов — эстрогенов, гестагеноа и андрогенов.
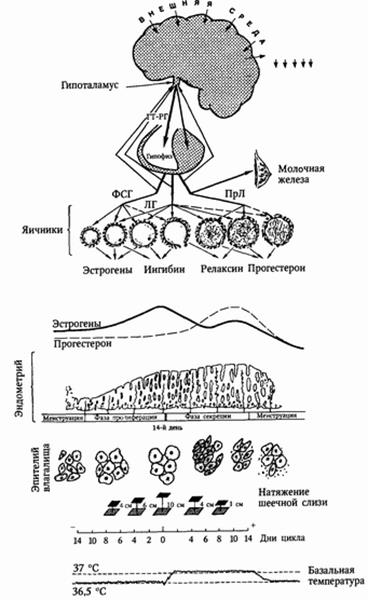 а) эстрогены - секретируются клетками внутренней оболочки фолликула, в незначительном количестве образуются также в желтом теле и корковом веществе надпочечников. Основными эстрогенами яичника являются эстрадиол, эстрон и эстриол, причем преимущественно синтезируются первые два гормона. Эти гормоны оказывают специфическое действие на женские половые органы:
а) эстрогены - секретируются клетками внутренней оболочки фолликула, в незначительном количестве образуются также в желтом теле и корковом веществе надпочечников. Основными эстрогенами яичника являются эстрадиол, эстрон и эстриол, причем преимущественно синтезируются первые два гормона. Эти гормоны оказывают специфическое действие на женские половые органы:
- стимулируют развитие вторичных половых признаков
- вызывают гипертрофию и гиперплазию эндометрия и миометрия, улучшают кровоснабжение матки
- способствуют развитию выводящей системы молочных желез, росту секреторного эпителия в молочных ходах
б) гестагены - секретируются лютеиновыми клетками желтого тела, а также лютеинизирующими клетками зернистого слоя и оболочек фолликулов, корковым веществом надпочечников. Действие на организм:
- подавляют пролиферацию эндометрия, вызванную эстрогенами
- преобразуют слизистую оболочку матки в фазу секреции
- в случае оплодотворения яйцеклетки подавляют овуляцию, препятствуют сокращениям матки, способствуют развитию альвеол в молочных железах.
в) андрогены - образуются в интерстициальных клетках, внутренней оболочке фолликулов (в незначительном количестве) и в сетчатой зоне коркового вещества надпочечников. Действие на организм:
- стимулируют рост клитора, вызывают гипертрофию больших половых губ и атрофию малых
- у женщин с функционирующим яичником воздействуют на матку: небольшие дозы вызывают прегравидарные изменения эндометрия, большие - его атрофию, подавляют лактацию
- в больших дозах вызывают маскулинизацию
Кроме того, в яичнике синтезируются ингибины (тормозят выброс ФСГ), окситоцин, релаксин, простагландин.
5. матки, маточных труб и влагалища, содержащих рецепторы, реагирующие на действие половых гормонов яичников.
Матка - основной орган-мишень для половых гормонов яичников. Изменения в строении и функции матки под влиянием половых гормонов называют маточным циклом и включают последовательную смену четырех фаз изменений в эндометрии: 1) пролиферации 2) секреции 3) десквамации 4) регенерации. Первые две фазы основные, поэтому нормальный менструальный цикл считают двухфазным:
а) фаза пролиферации - продолжается 12-14 дней, характеризуется восстановлением функционального слоя слизистой оболочки матки за счет разрастания остатков желез, сосудов и стромы базального слоя под возрастающим действием эстрогенов
б) фаза секреции - при 28-дневном менструальном цикле начинается с 14-15 дня и продолжается до наступления менструации. Фаза секреции характеризуется тем, что под действием гестагенов железы эндометрия вырабатывают секрет, строма эндометрия отекает, клетки ее увеличиваются в размерах. В железистом эпителии эндометрия накапливается гликоген, фосфор, кальций и др. вещества. Создаются условия для имплантации и развития яйца. Если беременность не наступает, желтое тело подвергается регрессии, начинается рост нового фолликула, что приводит к резкому снижению содержания в крови прогестерона и эстрогенов. Это вызывает некроз, кровоизлияния и отторжение функционального слоя слизистой оболочки и начало менструации (фаза десквамации). Фаза регенерации начинается еще в период десквамации и заканчивается к 5-6 дню от начала менструации, происходит за счет разрастания эпителия остатков желез в базальном слое и путем пролиферации других элементов этого слоя (строма, сосуды, нервы); обусловлена влиянием эстрогенов фолликула, развитие которого начинается после гибели желтого тела.
В маточных трубах, влагалище имеются также рецепторы к половым стероидным гормонам, однако циклические изменения в них выражены менее отчетливо.
В саморегуляции менструальной функции важную роль играет тип обратной связи между гипоталамусом, аденогипофизом и яичниками, различают два типа:
а) негативный тип - продукция рилизинг-факторов и гонадотропных гормонов гипофиза подавляется большим количеством гормонов яичников
б) позитивном тип - выработка нейрогормонов и гонадотропинов стимулируется низким содержанием в крови половых гормонов яичников.
Нарушения менструальной функции:
а) в зависимости от возрастного периода жизни женщины:
1) во время полового созревания
2) в период половой зрелости
3) в пременопаузе
б) в зависимости от клинических проявлений:
1) аменорея и гипоменструальный синдром
2) расстройства менструального цикла, связанное с кровотечением
3) альгодисменорея
39. Аменорея - отсутствие менструаций в течение 6 месяцев и более.
а) ложная аменорея - состояние, при котором циклические процессы в системе гипоталамус - гипофиз - яичники - матка происходят в течение менструального цикла, однако отторгнувшийся эндометрий и кровь не находят выхода наружу
б) истинная аменорея - состояние, при котором циклические изменения в системе гипоталамус - гипофиз - яичники - матка отсутствуют, менструации нет. Бывает:
1) физиологической - наблюдается: у девочек до периода полового созревания; у женщин во время беременности, во время лактации, в постменопаузе
2) патологическая
1. первичная - отсутствие менструальной функции у девушек 15-16 лет и старше
2. вторичная - прекращение менструаций после того, как они были хотя бы один раз
Классификация первичной аменореи в зависимости от этиологии и уровня поражения:
1. Аменорея вследствие нарушения функции гонад (яичниковая форма)
а) дисгенезия гонад (синдром Шерешевского-Тернера)
б) тестикулярная феминизация
в) первичная гипофункция яичников
2. Аменорея, обусловленная экстрагонадными причинами:
а) гипоталамическая (в результате воздействия неблагоприятных факторов на ЦНС)
б) гипофизарная (поражение аденогипофиза, обусловленное опухолями или дистрофическими процессами, связанными с нарушениями кровообращения в этой области)
в) маточная (аномалии развития матки, изменения эндометрия различной степени - от снижения чувствительности его рецепторов к воздействию половых гормонов до полного разрушения эндометрия)
г) аменорея вследствие врожденной гиперплазии коры надпочечников (адреногенитальный синдром)
д) аменорея вследствие нарушения функции щитовидной железы (гипотиреоз)
Клиническая картина определяется характером заболевания, которое привело к аменорее. Длительное существование аменореи приводит ко вторичным эмоционально-психическим расстройствам и вегето-сосудистым нарушениям, что проявляется общей слабостью, раздражительностью, ухудшением памяти и трудоспособности, неприятными ощущениями в области сердца, патологической потливостью, приливами, головной болью и др.
Диагностика:
1. Сбор анамнеза
2. Осмотр больной: телосложение, характер отложения жира, характер оволосения, состояние щитовидной железы, развитие вторичных половых признаков, пигментации и т.д.
3. Гинекологическое обследование
4. Лабораторно-инструментальные методы исследования - объем зависит от предполагаемой причины аменореи, включает:
а) тесты функциональной диагностики
б) определение уровня гормонов в плазме крови (ФСГ, ЛГ, пролактин и др.) и в моче
в) гормональные пробы (с прогестероном, комбинированная эстроген-прогестероновая, дексаметазоном, АКТГ, хориогонином, ФСГ, рилизинг-фактором)
г) рентгенологические методы исследования: рентгенография черепа и турецкого седла, пельвиография, пневмоперитонеография
д) эндоскопические методы исследования: кольпоскопия, цервикоскопия, гистероскопия, кульдоскопия
е) УЗИ органов малого таза
ж) биопсия тканей гонад
з) определение полового хроматина и кариотипа
и) исследование проходимости маточных труб - пертубация, гидротубация, гистеросальпингография
к) другие дополнительные методы исследования при необходимости
Лечение: зависит от выявленного уровня поражения, должно быть этиологическим, направленным на лечение основного заболевания. Если причину заболевания выявить не удалось, то лечение по возможности должно быть патогенетическим, направленным на восстановление функции нарушенного звена функциональных систем, регулирующих менструальную функцию.
При аменорее центрального генеза рекомендуется правильная организация режима отдыха, рациональное питание, физические упражнения, климатотерапия, седативные средства и анксиолитики, витаминотерапия, физиотерапевтическое лечение (воротник по Щербакову, непрямая электростимуляция гипоталамо-гипофизарной системы импульсным током низкой частоты, эндоназальный электрофорез и др.).
При аменорее, обусловленной функциональной гиперпролактинемией применяют препараты, подавляющие секрецию пролактина (бромкриптин), при обнаружении опухоли гипофиза больные подлежат специальному лечению.
При недоразвитии половых органов на фоне гипофункции яичников показана терапия гормональными препаратами (эстрогены, циклическая гормональная терапия эстрогенами и прогестеронами, курсы заместительной гормональной терапии).
40. Классификация вторичной аменореи в зависимости от этиологии и уровня поражения:
1. Гипоталамическая (связанная с нарушением функции ЦНС)
а) психогенная - развивается вследствие стрессовых ситуаций
б) сочетание аменореи с галактореей (синдром Киари-Фроммеля)
в) "ложная беременность" - у женщин с выраженным неврозом вследствие желания иметь ребенка
г) нервная анорексия - у девушек на почве психической травмы
д) аменорея на почве истощающих заболеваний и интоксикаций (шизофрения, маниакально-депрессивный психоз, сахарный диабет, заболевания сердечно-сосудистой системы, печени и др.)
2. Гипофизарная (чаще вследствие органических поражений гипофиза):
а) аменорея, развивающаяся вследствие некротических изменений в ткани аденогипофиза (синдром Шихана - послеродовый гипопитуитаризм, болезнь Симмондса)
б) аменорея, вызванная опухолью гипофиза (болезнь Иценко-Кушинга, акромегалия)
3. Яичниковая:
а) преждевременная яичниковая недостаточность (ранний климакс) - менструации прекращаются в 30-35 лет
б) склерокистозные яичники (синдром Штейна-Левенталя) - нарушается стероидогенез в яичниках, что приводит к гиперпродукции андрогенов и подавлению выработки эстрогенов.
в) аменорея, связанная с андрогенпродуцирующими опухолями яичников
г) аменорея, вследствие воздействия на ткань яичника ионизирующего излучения, после удаления яичников (посткастрационный синдром)
4. Маточная - обусловленная патологией первично возникающей в эндометрии, причиной которой может быть:
а) туберкулезный эндометрит
б) травматическое повреждение эндометрия после выскабливания полости матки при аборте или после родов
в) воздействие на слизистую оболочку матки химических, радиоактивных и других веществ
Диагностика и клиническая картина: см. вопрос 38.
Лечение: см. вопрос 38 +
При синдроме Шихана, болезни Симмондса показана заместительная терапия половыми стероидами, тиреоидином, глюкокортикоидами, АКТГ.
41. Гипоталамо-гипофизарная недостаточность приводит к развитию аменореи со следующей клиникой:
- больные высокого роста (из-за дефицита эстрогенов, которые способствуют своевременному окостенению), евнухоидного телосложения, с длинными конечностями и коротким туловищем, уменьшенными размерами таза
- нарушение формирования женского фенотипа и вторичных половых признаков, особенно молочных желез: гипоплазия наружных и внутренних половых органов, особенно матки
- изменение костной системы: гиперостоз лобной и теменной кости, изменения турецкого седла (утолщение, утончение, остеопороз)
Диагностика:
1. Клиническая картина
2. Биохимическое исследование: нарушения в опиато-адреналовой и серотониновой системах по типу угнетения процессов окислительного дезаминирования, что отражает патологию нейротрансмиттерных механизмов.
3. Гормональные исследования: нарушение цикличности, синхроноза и продукции люлиберина, фолиберина и гонадотропных гормонов; выражен дефицит половых стероидных гормонов
4. Функциональные гормональные пробы:
а) проба с хорионическим гонадотропином - позволяет отдифференцировать аменорею центрального и периферического генеза, положительная проба (появление менструальноподобных кровотечений через 12-14 дней) свидетельствует о центральном генезе болезни
б) проба с тиролиберином - позволяет определить гипофизарный или гипоталамический уровень поражения
5. УЗИ диагностика
6. Лапароскопия
Лечение: при органическом поражении гипоталамо-гипофизарной области показано оперативное лечение. Всем больным необходимо проведение общеукрепляющих мероприятий (рациональное питание, витамины, ЛФК, физиотерапия - эндоназальный электрофорез тиамина, 1% новокаина, гальванизация воротниковой зоны 25% раствором бромида натрия, ультразвук, электрофорез, амплипульстерапия на низ живота), по показаниям - противовоспалительная терапия, санация отдельных очагов инфекции, лечение экстрагенитальных заболеваний.
Гормональная терапия: гонадолиберин в импульсном режиме (каждые 90 мин по 2 мг от 23 до 7 часов 3 ночи в неделю в течение 6 недель), кломифен, пергонал, профази и др.
Для формирования взаимоотношения между гипоталамо-гипофизарной системой и яичниками проводят курсы циклической гормональной терапии - эстрогены, прогестерон - по 2-3 мес с перерывами на 2-3 мес. Продолжительность и доза определяются индивидуально.
42. Яичниковая аменорея.
Развивается при первичном нарушении функции яичника. Может быть первичной - врожденной или вторичной, появившейся в более позднем возрасте. В основе заболевания лежит полное или частичное отсутствие функции яичника.
а) врожденные формы первичной аменореи - чаще всего генетически обусловлены и являются следствием хромосомных аномалий в системе половых хромосом.
1. Аменорея при дисгенезии гонад - врожденная патология гонад вследствие аномалии в системе половых хромосом или некоторых неблагоприятных воздействий в ранний антенатальный период, делится на:
1) синдром Шерешевского-Тернера - развивается внутриутробно, этиология неизвестна, возможно влияние пожилого возраста родителей
Патогенез: аберрации половых хромосом, наиболее частый кариотип — 45, ХО. Отсутствие второй Х- хромосомы приводит к появлению врожденных аномалий развития, среди которых основной является аплазия или резкая гипоплазия матки и яичников.
Диагностика обычно основана на клинические признаках заболевания:
1. При осмотре: больные отличаются низким ростом (не выше 135-145 см), масса тела при рождении обычно тоже низкая - 2000-2300 г при доношенной беременности; короткая шея, часто с крыловидными складками, идущими от плеча к ушам, широкие плечи, бочкообразная грудная клетка, широко расположенные соски молочных желез. Наружные углы глаз опущены (монголоидный разрез глаз), часто обнаруживается третье веко, иногда — птоз. Небо высокое, голос гнусоватый. Нередко выявляются врожденные пороки развития сердечно-сосудистой системы (коарктация аорты, незаращение артериального протока), почек и мочевыделительной системы (подковообразная почка, раздвоение моче-точников). Психическое развитие не нарушено, половая ориентация женская. В пубертатном периоде вторичные половые признаки слабо выражены.
2. Гинекологический осмотр: резко выраженные признаки полового инфантилизма.
3. УЗИ или пневмопельвиография: аплазия или резкая гипоплазия яичников, матка тоже резко гипоплазирована, иногда имеет вид тяжа.
4. Генетические исследования: подтверждают хромосомную аномалию (хроматинположительные клетки отсутствуют или содержание их снижено при мозаицизме).
5. Дерматоглифическое исследование: увеличение угла atd до 55-60 градусов.
6. Гормональное исследование: резкое увеличение содержания в крови фоллитропина и лютеотропина, экскреция эстрогенов резко снижена.
7. Тесты функциональной диагностики: постоянно низкая базальная температура, феномены зрачка и папоротника отсутствуют, шеечный индекс — 1-2 балла. Во влагалищном мазке определяется до 50% парабазальных клеток.
Лечение: до пубертатного периода должно быть направлено на стимуляцию роста, назначают анаболические стероиды.
После 15-17 лет проводят заместительную терапию эстрогенами, затем переходят к циклической гормональной терапии эстрогенами и гестагенами, что вызывает циклические маточные кровотечения. Терапию эстрогенами сочетают с назначением ретинола и токоферола ацетата, диатермии на низ живота, токов, д'Арсонваля на соски.
2) чистую форму - патогенетически идентично синдрому Шерешевского-Тернера, однако отличается от него отсутствием или незначительной выраженностью соматических аномалий.
Патогенез: аплазия половых желез вследствие неблагоприятных воздействий в антенатальном периоде.
Диагностика:
1. При осмотре: обычно больные высокого или среднего роста, с женским фенотипом. При анализе морфограмм определяется интерсексуальное телосложение с увеличением окружности грудной клетки и умеренным уменьшением поперечных размеров тела. Встречается евнухоидный тип сложения с увеличением длины конечностей и уменьшением поперечных размеров тела. Соматические аномалии отсутствуют.
2. Гинекологический осмотр: скудное половое оволосение, резко выраженный половой инфантилизм (недоразвитие наружных половых органов, влагалища и матки).
3. УЗИ или лапароскопии или пневмопельвиографии: матка инфантильная, яичники в виде тяжей или резко гипопластичные, иногда отсутствуют (агонизм).
4. Генетическое исследование: хроматинположительные клетки не определяются или содержание их нормальное (при кариотипе 46 XY).
5. Дерматоглифическое исследовании: определяется нормальный угол аtd при увеличении суммарного пальцевого гребневого счета до 140-145 (норма для женщин 116-137).
6. Гормональные исследования: экскреция 17-КС в пределах нормы, содержание гормонов такое же, как при синдроме Шерешевского- Тернера.
Лечение: так как у больных с "чистой формой’’ дисгенезии задержки роста не отмечается, анаболические гормоны не применяют, остальное лечение то же.
3) смешанную форму - одна из форм гермафродитизма (интерсексуализма), характеризуется неопределенным фенотипом с интерсексуальным строением наружных половых органов. На месте гонад с одной стороны недифференцированный тяж, с другой - дисгенетическое яичко. Как и в других случаях дисгенезия гонад является врожденной аномалией развития.
Патогенез: кариотип 46 XY или (чаще) аберрация половых хромосом XO/XY. Андрогенная функция имеющегося яичка вызывает гипертрофию клитора и маскулинизацию в пубертатный период.
Диагностика:
1. При осмотре: часты случаи задержки роста, как при синдроме Шерешевского- Тернера, хотя рост может быть и нормальным; так как при рождении детей с этой патологией наружные половые органы интерсексу-альны, паспортный пол определяется и как женский, и как мужской. При половом созревании с активацией функции яичка фенотип приближается к мужскому, усиливается гипертрофия клитора, возникают половое оволосение по мужскому типу, гипертрихоз, меняется тембр голоса. Морфограммы мужского типа. Соматические аномалии часто отсутствуют, иногда отмечается отставание в росте. У этого контингента больных гонады склонны к малигнизации, поэтому необходим особо тщательный осмотр. Дисгенетическое яичко может находиться в рудиментарной мошонке, на месте яичника, в паховом канале; при возникновении опухоли симптомы вирилизации особенно выражены.
2. Гинекологический осмотр: оволосение по мужскому типу, гипертрофированный клитор, влагалище и гипотрофичная матка, часто урогенитальный синус.
3. При генетическом исследовании: содержание хроматинположительных клеток снижено (до 3-7%) или они отсутствуют
4. Дерматоглифические исследования: суммарный гребневой счет 140-150 (нормальный для мужчины).
5. Гормональные исследования: экскреция 17-КС повышена до 40-60 мкмоль/сут (норма для мужчин), 17-ОКС - в пределах нормы. Экскреция фоллитропина и лютеотропина резко увеличена - соответственно до 20-30 и 300-500 МЕ/сут, содержание фоллитропина и лютеотропина в крови тоже увеличено - соответственно до 20 и 30 мкг/л. Экскреция эстрогенов резко снижена — до 5-15 нмоль/сут.
6. Тесты функциональной диагностики: такие же, как при синдроме Шерешевского-Тернера.
Во всех случаях дисгенезии гонад в диагностических целях рекомендуется эндоскопическая биопсия гонад с последующим патоморфологическим исследованием материала.
Лечение: в препубертатном периоде показана кастрация с пластикой половых органов. При подозрении на опухоль в любом возрасте необходима лапаротомия, при новообразовании удаляют и опухоль, и гонаду, после операции - гормональная терапия, направленная на усиление феминизации: вначале большие дозы эстрогенов – стильбэстрол по 2-3 мг/сут. или микрофоллин или эстрадиола дипропионат по 0,5-1 мг/сут на протяжении 20 дней с 10-дневным перерывом (в первые 8-12 мес. лечения). Этим достигается развитие молочных желез и вызывается менструальноподобное кровотечение. Затем назначают циклическую гормональную терапию со снижением дозы эстрогенов на 50%, которую проводят 2-3 мес. подряд с месячным перерывом. Генеративная функция при любой форме дисгенезии гонад исключается, о чем следует своевременно информировать больных.
2. Тестикулярная феминизация — ложный мужской гермафродитизм. Характеризуется различной степенью феминизации у лиц с генетическим мужским полом, кариотип 46 ХY.
Патогенез: врожденное снижение чувствительности к андрогенам (генетический дефект), что приводит к развитию половых органов по нейтральному (женскому) или смешанному типу.
Диагностика:
1. Осмотр: при полном синдроме (синдром Морриса) - типично женские морфограммы, нормально развитые молочные железы и наружные половые органы при наличии первичной аменореи. Половое оволосение отсутствует или оно незначительное. При неполном синдроме - увеличение клитора, морфограммы по мужскому типу, молочные железы отсутствуют. У большинства больных обнаруживается паховая грыжа, в которой пальпируются яички, иногда они находятся в больших половых губах, реже в брюшной полости.
2. Гинекологический осмотр: влагалище (иногда рудиментарное), заканчивающееся слепо, матка отсутствует.
3. Определение полового хроматина: процент хроматинположительных клеток не более 5, 20-70% клеток содержат тельца Y — хроматина (норма для мужчин).
4. Дерматоглифическое исследование: определяется суммарный пальцевой гребневой счет порядка 140-150 (норма для мужчин).
5. Рентгенологическое исследование: аплазия матки.
3. Гипогормональная аменорея, не связанная с патологией половых хромосом - при повреждении гормонопродуцирующей ткани яичников в детстве возникает первичная аменорея, сопровождающаяся дефектами соматического развития, при поражении яичников в репродуктивный период возникает вторичная аменорея без соматической патологии.
а) аменорея при поражении яичников в детстве (евнухоидизм) - развивается при разрушении яичников вследствие туберкулезного процесса в малом тазу, тифа, а также после хирургического удаления яичников, рентгенотерапии.
Диагностика:
1. При осмотре: выражен половой инфантилизм с диспропорциональным развитием: высокий рост с преобладанием продольных размеров тела - узкая грудная клетка, длинные конечности, узкий таз. Молочные железы не развиты (Ма1), иногда отмечается избыточное отложение жира в области живота, бедер и молочных желез. Половое оволосение слабо выражено (АХ 1 и Р1).
2. Гинекологический осмотр: недоразвитие и слабая пигментация больших и малых половых губ, узкое влагалище. Матка маленькая, круглая, шейка матки длинная.
3. УЗИ, пневмопельвиограмма: гипоплазия яичников и матки.
4. Гормональные исследования функции гипофиза: всегда резко повышено содержание фоллитропина и лютеотропина в крови и моче.
5. Тесты функциональной диагностики: однофазная базальная температура, отсутствие феномена зрачка и папоротника, шеечный индекс 1-3 балла. Во влагалищном мазке — парабазальные клетки (70-8О%). Экскреция эстрогенов снижена, прегнандиол не определяется, содержание эстрадиола и прогестерона в крови также резко снижено.
Лечение: начинать как можно раньше до периода полового созревания, оно рассчитано на стимуляцию развития половых органов, молочных желез и замедление роста (первый этап), а затем - на появление циклических кровотечений (второй этап). Гормональную терапию проводят под контролем насыщенности организма.
б) аменорея при поражении яичников в репродуктивный период - гипофункция чаще всего связана с хроническими инфекционными процессами.
В зависимости от тяжести течения заболевания различают две степени аменореи:
I - легкую или средней тяжести - сравнительно мало выраженная недостаточность яичников, при которой аменорея вторичная, матка обычного размера, эндометрий функционирует
II - тяжелую - глубокая недостаточность яичников, наблюдаемая при аменорее большей длительности, когда матка значительно уменьшена в размерах, плотная, эндометрий не функционирует. Аменорея II степени чаще встречается у лиц в возрасте старше 30 лет.
При установлении диагноза аменореи решающее значение имеют данные о перенесенных инфекционных и других заболеваниях, вредных факторах, а также о предшествующей менструальной функции.
Гормональные исследования: зависят от степени гипоэстрогении. При резко выраженной патологии наблюдается снижение экскреции эстрогенов в крови и в моче. Результаты функциональных проб указывают на зстрогенную недостаточность различной степени — однофазная базальная температура, отсутствие иди слабая выраженность (+) феноменов зрачка и папоротника, снижение КИ до 0-10% и (или) наличие парабазальных клеток во влагалищном мазке. Гистологическое исследованием соскоба эндомет-рия указывает на полное отсутствие воздействия прогестерона: железы прямые, с круглым поперечным сечением.
Лечение начинают с устранения возможной интоксикации, неблагоприятных условий труда и быта. Проводят гормональную циклическую терапию (З — б мес.).
Маточная аменорея.
Развивается при неизмененной функции системы гипоталамус — гипофиз — яичники в результате патологического процесса в эндометрии. Если разрушение эндометрия произошло до наступления полового созревания, аменорея первичная; если после — вторичная.
Патогенез: эндометрий разрушается вследствие инфекционного процесса (чаще всего туберкулезного) или после хирургического вмешательства и теряет способность нормально реагировать на гормональную стимуляцию. Функция яичников долгое время остается неизмененной, однако со временем развивается вторичная недостаточность гипофизарно- яичниковой системы.
Диагностика:
1. Анамнез: перенесенный туберкулезный или гонорейный эндометрит, внутриматочные вливания йода, кюретаж матки, роды, аборты.
2. Осмотр: нормальное соматическое и половое развитие.
3. Гистеросальпингография и гистероскопия
4. Гормональные исследования: экскреция гормонов и содержание их в крови в пределах нормы или незначительно снижены.
5. Функциональные тесты - скрытые "немые" циклы: базальная температура двухфазная, в течение месяца появляются феномены зрачка и папоротника (3 балла), шеечный индекс колеблется от 7 до 12 баллов.
Большое значение для дифференциальной диагностики с другими формами аменореи имеют результаты гормональные проб: при маточной форме аменореи проба с прогестероном отрицательная (отсутствует кровотечение после введения прогестерона). Комбинированная проба с эстрогенами и прогестероном также отрицательная (отсутствует кровотечение после введения обоих препаратов). Обе пробы бывают положительными при гипофункции яичников. После установления формы аменореи больных обследуют на туберкулез.
Лечение: зависит от этиологического фактора, вызвавшего патологию. При наличии внутриматочных сращений (синдром Ашермана), возникающих после многократных выскабливаний или введении в полость матки прижигающих веществ, лечение заключается в разрушении спаек с обязательным введением в полость матки полихловиниловых протекторов на срок 3-4 нед. После операции назначают диатермию на низ живота и циклическую гормональную терапию.
43. Гипоменструальный синдром - возникает при нарушениях нейро-эндокринного звена половой системы, характеризуется нарушением менструального цикла в промежутке от 1 до 3 месяцев, проявляется гипоменореей - скудное количество менструального отделяемого, олигоменореей - непродолжительные месячные (менее 3 суток), опсоменореей - редкими менструациями (реже, чем через 35 суток).
Этиология и диагностика: как и при любой аменорее (см. вопрос 38-39).
Лечение:
1. Нормализовать режим дня с обязательным ночным сном не менее 8-9 часов.
2. Наладить регулярное сбалансированное питание
3. Бальнеотерапия, физиолечение: электрофорез с новокаином шейных лимфатических узлов, эндоназальный электрофорез с витамином В1, иглорефлексотерапия.
4. Витаминотерапия (фолиевая кислота, аскорбиновая кислота, витамин Е)
Date: 2015-07-02; view: 4198; Нарушение авторских прав