
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Механизм действия и классификация
|
|
Синтез и последующее изучение в начале 50-х годов хлорпромазина (аминазин) ознаменовали открытие психофармакологической эры в истории лечения психических заболеваний. Французские ученые М. Labori, P. Huguenard, R. Alluaume (1952) при проведении анестезии обнаружили у хлорпромазина ганглиоплегическое или нейроплегическое действие ("искусственная гибернация", блокада нейровегетативных реакций) и отметили его способность вызывать "стремление ко сну и безучастность к окружающему без нарушений сознания". J. Delay, P. Deniker и Y. Harl (1952) впервые использовали этот препарат у маниакального больного и описали характерное развитие "психомоторного безразличия" и "психической индифферентности", т. е. блокирование аффективных реакций без изменения сознания и мышления.
В 1957 году эти авторы дали психофизиологическое определение нейролептикам, включающее 5 признаков и не утратившее своего значения до настоящего времени:
1. психолептическое действие без снотворного влияния;
2. купирование различных состояний психомоторного возбуждения;
3. способность редуцировать некоторые психозы (антипсихотическое действие);
4. способность вызывать характерные неврологические и нейровегетативные реакции;
5. преимущественное воздействие на подкорковые структуры мозга.
Высказанная гипотеза о связи между антипсихотическим и экстрапирамидным действием нейролептиков в последующем нашла блестящее подтверждение в обнаружении у них специфической дофаминблокирующей активности (Carlson A., Lindquist M., 1963). Способность блокировать постсинаптические дофаминергические рецепторы с компенсаторным усилением синтеза и метаболизма дофамина, что подтверждается повышенным содержанием главного продукта распада дофамина — гомованилиновой кислоты в биологических жидкостях, является единственным общим биохимическим свойством для всех нейролептиков.
В последующем была также показана прямая зависимость выраженности антипсихотического эффекта препарата от силы его блокирующего воздействия на дофаминергические рецепторы. В последнее время их выделяют 4 типа. На Д2 пресинаптические рецепторы, с которыми ранее связывались дезингибирующие свойства некоторых препаратов, и на Д1 рецепторы, связанные с системой циклического АМФ, нейролептики оказывают незначительное влияние. Основное нейролептическое действие препаратов развивается в связи с блокадой Д2 и, возможно, Д4 постсинаптических дофаминовых рецепторов. Считается, что блокада Д4-рецепторов ответственна преимущественно за антипсихотический эффект, о блокада Д2- рецепторов — за развитие неврологической симптоматики (Costentin Y. с соавт., 1987 и др.). Важное значение в развитии антипсихотического действия некоторых классических нейролептиков имеет блокада Д3 постсинаптических рецепторов, расположенных в лимбической области. Атипичный нейролептик клозапин (лепонекс) воздействует преимущественно на 4-й тип дофаминергических рецепторов. Активирующие нейролептики типа сульпирида (эглонил, догматил) в небольших дозах могут стимулировать дофаминергическую нейропередачу, по-видимому, за счет частичной блокады пресинаптических рецепторов, а в высоких дозах ее подавлять[1].
Другими клиническими проявлениями блокады дофаминергической системы являются аналгезирующие и антиэметические свойства нейролептиков (угнетение рвотного центра), а также снижение содержания гормона роста и увеличение выработки гормона пролактина (нейроэндокринные побочные эффекты, включая галакторею и нарушение менструального цикла).
В последние годы резко активизировался интерес к функции С2 — соротониновых рецепторов. Дело в том, что атипичные нейролептики типа клозапина (лепонекс, азалептин, алемоксан), рисперидона, сертиндола, сероквела и оланзапина обладают сильной способностью их блокировать, с чем связывается отсутствие у этих препаратов выраженных экстрапирамидных побочных эффектов и положительное влияние на дефицитарную симптоматику при шизофрении. (Baldessarini R.J., Frankenburg F.R., 1991; Meltzer H.Y., 1993 и др.).
Способность атипичных нейролептиков сглаживать негативную симптоматику некоторые исследователи связывают с нарушением у этих больных центральных серотонинергических механизмов (Meltzer H.Y., 1989; Johnskme E.C, 1991; Csernansky J.G., 1994 и др.). Считается, что серотонинергическая система оказывает модулирующее влияние на дофаминергическую систему. Другими положительными сторонами атипичных нейролептиков, отчасти объясняемые одновременной сбалансированной блокадой Д2 и С3 рецепторов, являются их способность оказывать эффект у резистентных к классическим препаратам больных шизофренией (Kane J. c соавт., 1988 и др.) и не вызывать явлений поздней дискинезии (Meltzer К., 1993; Wetzel Н. с соавт., 1995 и др.).
Возникновение паркинсоноподобной симптоматики зависит также от блокирующей силы препарата на мускариновые холинергические рецепторы. Холинолитическое и дофаминблокирующее действие в известной мере находятся реципрокных отношениях. Известно, например, что в нигростриальной области Д2-рецепторы сдерживают высвобождение ацетилхолина. Именно этим обсуловлено корригирующее влияние на нейролептические экстрапирамидные побочные явления холинолитических препаратов. Тиоридазин (меллерил, сонапакс), хлорпротиксен (труксал) и клозапин (лепонекс) имеют высокую тропность к мускариновым рецепторам и практически не вызывают экстрапирамидных побочных эффектов, так как блокируют одновременно холинергические и дофаминергические рецепторы. Галоперидол и фенотиазиновые производные пиперазинового ряда оказывают сильное воздействие но дофаминовые рецепторы, но очень слабо влияют на хопиновые. Этим обусловлена их способность вызывать выраженные экстрапиромидные побочные явления, которые уменьшаются при применении очень высоких доз, когда холинолитическое влияние становится ощутимым. Хлорпромазин (аминазин) по соотношению этих свойств занимает промежуточное положение.
Антиаллергическое и противозудное действие нейролептиков связывают с их антигистаминными свойствами. Высокой антигистаминной активностью обладают алимемазин (терален) и прометазин (фенергон).
Помимо дофаминбпокирующего, антисеротонинергического, холинолитического и антигистаминного эффектов, большинство нейролептиков обладают адренолитическими свойствами, то есть блокируют как центральные, так и периферические альфа-адренорецепторы. Это действие ответственно за развитие гипотензивных и других нейровегетативных побочных эффектов.
Согласно гипотезе Т. Savini (1974) нейролептики соответственно их изостерической пространственной структуре могут быть разделены на 5 больших групп:
- фенотиазины и другие трициклические производные;
- бутирофеноны и дифенилбутилперидиновые и или пиперазиновые производные;
- производные пиримидина и имидазолидинона;
- бензамиды;
- производные индола;
- резерпин и его аналоги.
При этом все нейролептики имеют, по мнению P. Janssen, следующий общий облигатный фрагмент их химической формулы, ответственный за развитие специфических нейролептических эффектов:
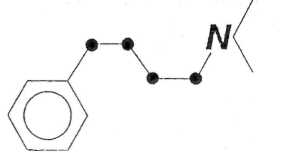
|
В зависимости от особенностей строения боковой цепи выделяют различные подгруппы нейролептиков и отдельные препараты (см. табл. 3.1).
| ТАБЛИЦА 3.1. КЛАССИФИКАЦИЯ НЕЙРОЛЕПТИКОВ ПО ИЗОСТЕРИЧЕСКОЙ ХИМИЧЕСКОЙ СТРУКТУРЕ | ||
| НЕЙРОЛЕПТИК | ГЕНЕРИЧЕСКОЕ НАЗВАНИЕ | ТОРГОВЫЕ НАЗВАНИЯ |
| ФЕНОТИАЗИНЫ И ДРУГИЕ ТРИЦИКЛИЧЕСКИЕ СОЕДИНЕНИЯ АЛИФАТИЧЕСКИЕ | АЛИМЕМАЗИН | ТЕРАЛЕН |
| АЦЕПРОМАЗИН | ||
| ЗОТЕПИН | ||
| ЛЕВОМЕПРОМАЗИН (МЕТОТРИМЕПРАЗИН) | ТИЗЕРЦИН | |
| ОКСОМЕМАЗИН | ||
| ПРОМАЗИН | ПРОПАЗИН | |
| ПРОМЕТАЗИН | ||
| ТРИФЛУПРОМАЗИН | ||
| ХЛОРПРОМАЗИН | АМИНАЗИН | |
| ХЛОРПРОТИКСЕН | ТРУКСАЛ | |
| ЦИАМЕМАЗИН | ||
| ФЕНОТИАЗИНЫ И ДРУГИЕ ТРИЦИКЛИЧЕСКИЕ СОЕДИНЕНИЯ ПИПЕРИДИНОВЫЕ | КАРПИПРАМИН | ДЕФЕКТОН |
| КЛОЗАПРАМИН | ||
| МЕЗОРИДАЗИН | ||
| МЕТОПИМАЗИН | ||
| ПЕРИМЕТАЗИН | ||
| ПЕРИЦИАЗИН | НЕУЛЕПТИЛ | |
| ПИПЕРАЦЕТАЗИН | ||
| ПИПОТИАЗИН | ПИПОРТИЛ | |
| ТИОРИДАЗИН | МЕЛЛЕРИЛ, СОНАПАКС | |
| ФЕНОТИАЗИНЫ И ДРУГИЕ ТРИЦИКЛИЧЕСКИЕ СОЕДИНЕНИЯ ПИПЕРАЗИНОВЫЕ | АЦЕТОФЕНАЗИН | |
| ЗУКЛОПЕНТИКСОЛ | КЛОПИКСОЛ, КЛОПЕНТИКСОЛ | |
| КЛОЗАПИН | ЛЕПОНЕКС, АЗАЛЕПТИН | |
| КЛОРЕТИПИН | ||
| КЛОТИАПИН | ||
| ЛОКСАПИН | ||
| МЕТОФЕНАЗИН | ФРЕНОЛОН | |
| ОЛАНЗАПИН | ||
| ПЕРФЕНАЗИН | ЭТАПЕРАЗИН | |
| ПРОХЛОРПЕРАЗИН | ||
| СЕРОКВЕЛ | ||
| ТИОПРОПЕРАЗИН | МАЖЕПТИЛ | |
| ТИОТИКСЕН | ||
| ТИЭТИЛПЕРАЗИН | ||
| ТРИФЛУОПЕРАЗИН | СТЕЛАЗИН, ТРИФТАЗИН | |
| ФЛУПЕНТИКСОЛ | ФЛУАНКСОЛ | |
| ФЛУПЕРЛАПИН | ||
| ФЛУФЕНАЗИН | МОДИТЕН, ФТОРФЕНАЗИН | |
| БУТИРОФЕНОНЫ И ДИФЕНИЛБУТИЛ-ПИПЕРИДИНОВЫЕ И ПИПЕРАЗИНОВЫЕ ПРОИЗВОДНЫЕ | БЕНПЕРИДОЛ | |
| БРОМПЕРИДОЛ | ||
| ГАЛОПЕРИДОЛ | ГАЛДОЛ, СЕНОРМ | |
| ДРОПЕРИДОЛ | ||
| МЕЛПЕРОН | ||
| МОПЕРОН | ||
| ПЕНФЛУРИДОЛ | ||
| ПИМОЗИД | ОРАП | |
| ПИМАМПЕРОН | ||
| СПИПЕРОН | ||
| ТРИФЛУПЕРИДОЛ | ТРИСЕДИЛ, ТРИПЕРИДОЛ | |
| ФЛУАНИЗОН | ||
| ФЛУШПИРИЛЕН | ИМАП | |
| БЕНЗАМИДЫ | АМИСУЛЬПИРИД | |
| ВЕРАЛИПРИД | ||
| МЕТОКЛОПРОМИД | ЦЕРУКАЛ | |
| РЕМОКСИПРИД | ||
| СУЛЬПИРИД | ЭГЛОНИЛ | |
| СУЛЬТОПРИД | ||
| ТИАПРИД | ТИАПРИДАЛЬ | |
| ПРОИЗВОДНЫЕ ПИРАМИДИНА И ИМИДАЗОЛИДИНОНА | РИСПЕРИДОН | РИСПЕРДАЛ, РИСПОЛИН |
| СЕРТИНДОЛ | ||
| ПРОИЗВОДНЫЕ ИНДОЛА | КАРБИДИН | |
| МОЛИНДОН | ||
| РЕЗЕРПИН И ЕГО АНАЛОГИ | ОКСИПЕРТИН | |
| РЕЗЕРПИН |
Химическая структура препарата в известной степени определяет его биохимические (нейромедиаторные) и клинические свойства. Алифатические фенотиазины обладают сильной адренолитической и холинолитической активностью, что в клинике проявляется в виде выраженного седативного эффекта и мягкого действия на экстрапирамидную систему. Бутирофеноны и пиперазиновые фенотиазины обладают слабыми адренолитическими и холинолитическими свойствами, но сильной дофаминблокирующей активностью, а в клинических условиях наиболее мощным глобальным антипсихотическим действием и выраженными экстрапирамидными побочными эффектами. Пиперидиновые фенотиазины и бензамиды занимают промежуточное положение и обладают преимущественно средним антипсихотическим действием, связанным с менее отчетливо выраженной дофаминблокирующей активностью.
В спектрах клинической активности нейролептиков выделяют несколько определяющих параметров:
1. Глобальное антипсихотическое или "инцизивное" действие (режущее, проникающее, по терминологии французских авторов) — общая способность препарата недифференцированно и равномерно редуцировать различные проявления психоза и препятствовать прогредиентности заболевания, что феноменологически напоминает действие шоковых методов терапии. Этот эффект, по-видимому, связан с первичным эмоциотропным действием нейролептиков и блокадой наиболее напряженных аффектов — страха, тревоги, растерянности, мании, депрессии и др. Редукция собственно психотической симптоматики (бред, галлюцинации, острые нарушения мышления и др.) происходит постепенно, в течение нескольких дней или недель терапии, но в острых случаях может протекать по типу резкого обрыва психоза. По мере развития антипсихотического эффекта нередко обнаруживаются типичные паркинсонические побочные эффекты, акинето-ригидный симптомокомплекс и вторичная седация, которые могут предшествовать появлению нейролептической депрессии. Критическая редукция психоза, напротив, может сопровождаться активирующим эффектом. С глобальным антипсихотическим действием нейролептиков связывают их способность замедлять темп прогредиентности течения заболевания у больных шизофренией.
2. Первичное седативное (затормаживающее) действие, необходимое для быстрого купирования галлюцинаторно-бредового или маниакального возбуждения, при правильном подборе дозы обнаруживается уже в первые часы терапии. Помимо явлений психомоторной заторможенности, седативный эффект сопровождается глобальным депримирующим влиянием на ЦНС, в том числе явлениями брадипсихизма, нарушениями концентрации внимания, снижением вигилитета (уровня бодрствования) и гипнотическим действием. В течение первой недели лечения выраженность этой симптоматики обычно уменьшается. Ее персистирование более, длительное время должно настораживать в плане возможности развития нейролептической депрессии. Вместе с тем, следует помнить, что в некоторых случаях ряд нейролептиков может первично вызывать обратную реакцию, связанную с острыми явлениями экстрапирамидного дистонического криза и сопровождающуюся резким психомоторным возбуждением. Эта реакция обычно проходит при увеличении дозы препарата или введении холинолитиков.
Первичную или неспецифическую седацию следует отличать от вторичной или специфической седации, свойственной только нейролептической терапии и являющейся частью глобального антипсихотическоего эффекта. Она характеризуется аффективной индифферентностью, нейтральностью эмоциональных реакций без нарушения уровня бодрствования и интеллектуальных функций и не исчезает даже при длительном применении небольших доз препаратов. С этим действием связывают положительное влияние нейролептиков при неврозо- и психопатоподобных синдромах.
3. Избирательное или селективное антипсихотическое действие связано с преимущественным воздействием на отдельные симптомы-мишени состояния, например, на бред, галлюцинации, расторможенность влечений, нарушения мышления или поведения. Как правило, эти эффекты появляются вторично, вслед за развитием глобального антипсихотического или первичного седативного действия. Поэтому для его проявления требуется более длительная и систематическая нейролептическая терапия.
4. Активирующее (растормаживающее, дезингибирующее и антиаутистическое) антипсихотическое действие развивается постепенно и связано с редукцией кататонических проявлений и компенсацией аутистических нарушений с налаживанием интерперсональных связей. Психоактивирующие свойства обнаруживаются прежде всего у больных шизофренией с дефицитарной (негативной) симптоматикой и проявляются в сглаживании апато-абулических нарушений. Больные становятся более инициативными, открытыми, доступными контакту, а также психотерапевтическому и социо-реабипитационному воздействию. Некоторые исследователи (Темков И., Киров К., 1970) антикататоническое или растормаживающее действие нейролептиков склонны рассматривать как отдельные свойства. Активирующий эффект может обнаруживаться уже на начальных этапах терапии и при применении в небольших дозах присущ большинству нейролептиков, обладающих мощным глобальным антипсихотическим действием. Этот эффект часто сопровождается явлениями акатизии и тасикинезии.
В последние годы появилась группа препаратов (сульпирид, карпипрамин, амисульпирид, ритансерин, клокапрамин), у которых дезингибирующее и антиаутистическое действие является основным в спектре их психотропной активности. Некоторые авторы в этой связи выделяют даже антидефицитарное действие, т.е. способность корригировать проявления негативной процессуальной симптоматики. При длительном применении дезингибирующих нейролептиков может развиваться гиперчувствительность дофаминовых рецепторов, которая клинически манифестирует в виде обострений психической симптоматики — "психозы сверхчувствительности" (Chouinard G., Jones B.D. 1980) или поздних дискинезий. Этих свойств практически лишена новая группа атипичных нейролептиков (рисперидон, сероквел, сертиндол, оланзапин и др.), которые, наряду с антидефицитарным действием, оказывают отчетливый антипсихотический эффект
5. Депрессогенное действие — способность нейролептиков при длительном применении вызывать специфические нейролептические (заторможенные) депрессии. В зависимости от типа нейролептика их феноменология может несколько отличаться. При использовании седативных нейролептиков развиваются вяло-апатические формы, а при применении мощных антипсихотиков (инцизивных нейролептиков) чаще возникают гипервитальные варианты.
6. Нейротропное действие связано с дофаминблокирующим влиянием на экстрапирамидную нервную систему и проявляется на разных этапах терапии целым спектром неврологических нарушений: от острых (пароксизмалыных) до хронических (практически необратимых). Нейротропный эффект минимален у новой группы атипичных нейролептиков (клозапин, рисперидон, сероквел и др.).
7. Соматотропное действие обнаруживается в нейро-вегетативных и эндокринных побочных эффектах, в том числе гипотензивных реакциях, и связано, в основном, с выраженностью адренолитических и хопинолитических свойств препарата.
Наиболее важное значение при выборе нейролептике и определении спектра его психотропной активности имеет соотношение первых двух параметров, т. е. глобального антипсихотического и первичного седативного эффектов. Основываясь на этом принципе P.A. Lamber, E. Revoi (1966) предложили биполярную классификацию нейролептиков, расположив их в едином ряду, в котором слева направо убывают седативные, а нарастают антипсихотические свойства. Мы также выстроили подобный ряд из основных нейролептиков в таблице 3.2. При этом на одном полюсе (вверху) расположились такие препараты как тизерцин, аминазин, пропазин, лепонекс, неупептил, а на противоположном (внизу) — галоперидол, пипортил, мажептил, триседил, сультоприд. Первые обладают выраженными затормаживающими и сомнолентными свойствами и способностью резко снижать вигилитет (уровень бодрствования) больных, что приводит к развитию психической индифферентности, пассивности и депрессии.
| Таблица 3.2 Седативное и антипсихотическое действие нейролептиков, дозы и аминазиновые эквиваленты | ||||||
| Нейролептик | Седативное действие | Антипсихотическое действие | Аминазиновый эквивалент (у.е.) | Средняя суточная доза (мг) | Суточная доза, применяемая в стационаре (мг) | |
| ХЛОРПРОМАЗИН | АМИНАЗИН | ++++ | ++ | 1,0 | 200-1000 | |
| ЛЕВОМЕПРОМАЗИН (МЕТОТРИМЕПРАЗИН) | ТИЗЕРЦИН | ++++ | + | 1,6 | 100-600 | |
| КЛОЗАПИН | ЛЕПОНЕКС, АЗАЛЕПТИН | ++++ | +++ | 1,0 | 100-900 | |
| ТИОРИДАЗИН | МЕЛЛЕРИЛ, СОНАПАКС | +++ | + | 1,5 | 50-600 | |
| ХЛОРПРОТИКСЕН | ТРУКСАЛ | +++ | ++ | 30-300 | ||
| ПЕРИЦИАЗИН | НЕУЛЕПТИЛ | +++ | + | 30-100 | ||
| ЛОКСАПИН | +++ | ++ | 20-250 | |||
| ПРОМАЗИН | ПРОПАЗИН | +++ | + | 100-800 | ||
| ЗУКЛОПЕНТИКСОЛ | КЛОПИКСОЛ, КЛОПЕНТИКСОЛ | +++ | ++ | 25-150 | ||
| АЛИМЕМАЗИН | ТЕРАЛЕН | ++ | + | 25-40 | ||
| ПЕРФЕНАЗИН | ЭТАПЕРАЗИН | ++ | ++ | 20-100 | ||
| ТРИФЛУОПЕРАЗИН | СТЕЛАЗИН, ТРИФТАЗИН | ++ | +++ | 20-100 | ||
| ГАЛОПЕРИДОЛ | ГАЛДОЛ, СЕНОРМ | ++ | +++ | 6-100 | ||
| МОЛИНДОН | ++ | +++ | 50-250 | |||
| СУЛЬТОПРИД | ++ | +++ | 0,5 | 200-1200 | ||
| БЕНПЕРИДОЛ | ++ | +++ | 2-14 | |||
| ФЛУПЕНТИКСОЛ | ФЛУАНКСОЛ | ++ | +++ | 3-18 | ||
| ТРИФЛУПЕРИДОЛ | ТРИСЕДИЛ, ТРИПЕРИДОЛ | ++ | ++++ | 1-15 | ||
| ДРОПЕРИДОЛ | ++ | ++++ | 2-40 | |||
| ПРОХЛОРПЕРАЗИН | + | ++ | 75-200 | |||
| ФЛУФЕНАЗИН | МОДИТЕН, ФТОРФЕНАЗИН | + | +++ | 2-20 | ||
| ПИМОЗИД | ОРАП | + | ++ | 2-20 | ||
| ПИПОТИАЗИН | ПИПОРТИЛ | + | +++ | 30-120 | ||
| ТИОПРОПЕРАЗИН | МАЖЕПТИЛ | + | ++++ | 5-60 | ||
| СЕРОКВЕЛ | + | ++ | 75-750 | |||
| РИСПЕРИДОН | РИСПЕРДАЛ, РИСПОЛИН | + | ++ | 6-8 | 4-16 | |
| МЕТОФЕНАЗИН | ФРЕНОЛОН | + | ++ | 7,5 | 10-100 | |
| ТИАПРИД | ТИАПРИДАЛЬ | + | + | 1,0 | 200-600 | |
| СУЛЬПИРИД | ЭГЛОНИЛ | - | ++ | 0,5 | 400-2000 | |
| КАРБИДИН | - | + | 3,0 | 50-200 | ||
| КАРПИПРАМИН | ДЕФЕКТОН | - | ++ | 3,0 | 50-300 | |
| Примечания: ++++ сильное (максимально выраженное действие), +++ выраженное действие, ++ умеренное (среднее) действие, + слабое действие, - отсутствие действия; дозы приведены для энтерального введения, при парэнтеральном – снизить в 2 раза. |
Нейролептикам с сильным общим антипсихотическим действием при применении в малых дозах свойственны растормаживающие или активирующие эффекты; с нарастанием дозы нарастают их купирующие (инцизивные) и антиманиакальные свойства, то есть способность "обрывать" психотическую (галлюцинаторно-бредовую) и маниакальную симптоматику. В силу двойственности клинических эффектов, в зависимости от уровня применяемых доз, такие нейропептики иногда называют биполярными (Petit M., Cоllonna L., 1978) или двухфазными в отличие от монопопярных (седативных), которые независимо от дозы обладают затормаживающими свойствами
Сохранив принцип биполярной классификации, P. Deniker и D. Ginestet (1975) противопоставили седативный и растормаживающий эффекты нейролептиков и выделили 4 основные группы (см. табл. 3.3). Под средними ("малыми") нейролептиками авторы подразумевали препараты с умеренными антипсихотическими и седативными свойствами, не вызывающие выраженных побочных явлений. Поливалентные нейролептики сочетают в себе мощное антипсихотическое действие с седативным или дезингибирующим. Группа растормаживающих нейролептиков оказывает свое активирующее действие преимущественно при применении в небольших дозах. Эта клиническая классификация нейролептиков получила наибольшее распространение в европейских странах. Сохранив авторский принцип, мы дополнили таблицу 3.3 рядом новых препаратов, расположив их в соответствии с собственным клиническим опытом. Кроме того, для каждой группы препаратов представлен также характерный спектр побочных эффектов.
На американском континенте преобладающей является идея "хлорпромазиновых или аминазиновых эквивалентов". В соответствии с ней эффективность всех нейролептиков практически одинакова при применении адекватных доз, уровень которых определяется индивидуальной мощностью антипсихотического действия препарата (см. табл. 3.2). На наш взгляд, такой подход является весьма эклектичным и неправомерно упрощает существующую реальность, поскольку поручается, что все нейролептики взаимозаменяемы и их выбор практически не зависит от клинической структуры психоза. Кроме того, индивидуальная чувствительность больных к тому или иному препарату и фармакокинетические параметры могут существенно различаться. Поэтому в литературе в зависимости от собственного опыта автора приводятся весьма разнородные данные. В этой связи указанные в таблице 3.2 значения носят исключительно ориентировочный характер и используются для примерного пересчета дозы при смене нейролептика. Для этого суточную пероральную дозу принимаемого препарата нужно умножить на приведенный в таблице аминазиновый коэффициент и разделить ни эквивалентный коэффициент нового препарата. Другим классификационным подходом является определение индивидуальных спектров клинического действия препаратов. Таблица 3.4 позволяет легко сравнивать спектры психотропной, нейротропной и соматотропной активности отдельных нейролептиков между собой и делать адекватный клиническому состоянию больного выбор препарата.
Как видим, современная фармацевтическая промышленность предлагает практическому врачу более 50 нейролептических препаратов, разобраться в особенностях действия которых совсем непросто. Глобальная эффективность классических и новых нейролептиков при психозах приблизительно одинакова. По-видимому, врачу следует более детально ознакомиться с практическим применением лишь 5-6 препаратов, которые должны представлять различные химические группы и иметь отличные спектры психотропной, нейротропной и соматотропной активности. Именно от умения пользоваться ими часто зависит успех проводимой нейролептической терапии.
Date: 2015-07-02; view: 1081; Нарушение авторских прав