
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Д) показания к наложению билиодигистивного анастомоза
|
|
НАЛОЖЕНИЕ БИЛИОДИГЕСТИВНОГО АНАСТОМОЗА
Показания к формированию соустья между желчевыводя-пщми путями и одним из органов пищеварительного тракта (желудок, двенадцатиперстная или тонкая кишка) различны. К ним относятся неустранимые препятствия оттоку желчи (опухоль, рубцовая стриктура, а иногда воспалительные инфильтраты и вклиненные конкременты, которые по каким-либо причинам не пытаются удалить), наличие неудаленных камней в печеночных протоках, желчная гипертензия, вызванная разными причинами (например, при дуоденальном стазе). Наложение БДА может быть этапом панкреатодуоденальной резекции, в том числе первым ее этапом при двухмоментной операции.
БДА формируют так же, как и межкишечные анастомозы, по трем вариантам, чаще "бок в бок" или "конец в бок". БДА "конец в конец" иногда накладывают при пластике печеночных и общего желчного протока после его резекции, сшивая общий печеночный проток с трубчатым лоскутом, выкроенным из стенки двенадцатиперстной кишки (по N. Feretis).
Задачи ассистента при формировании БДА в основном сходны с задачами при наложении межкишечных анастомозов, однако техника наложения БДА труднее и деликатнее в связи с небольшим калибром и неподвижностью протоков, их расположением под печенью и в значительной мере определяется характером анастомозируемых органов. Для наложения БДА лучше всего использовать атравмэтические иглы и узловой шов, в том числе однорядный. Некоторые виды БДА (холеци-стоеюно-, холецистогастроанастомоз) могут быть сформированы с помощью аппарата СПТУ, но для этого надо дополнительно вскрыть и затем зашить просвет желудка или кишки, что едва ли всегда целесообразно.
Общая задача ассистента при любом варианте наложения БДА заключается в создании хирургу достаточного пространства для работы под печенью, что достигается смещением окружающих органов, как при холецистэктомии и холедохотомии, и в фиксации перемещенного под печень органа, с которым анастомозируется проток или желчный пузырь, по крайней мере до наложения нескольких первых швов. Ассистент также постоянно осушает операционное поле от изливающейся желчи. Он должен показывать хирургу весь просвет анастомо-зируемых органов для точного планирования мест наложения швов.
Частные задачи ассистента при наложении различных видов БДА определяются ключевыми моментами каждой операции.
Холецистогастростомия. Не вводя салфетку, оттесняющую желудок влево, как это обычно делается при операциях на желчных путях, ассистент перемещает переднюю стенку желудка вправо, подведя ее ко дну желчного пузыря, и далее помогает сформировать анастомоз по типу "бок в бок", для чего участок стенки пузыря обычно отсекают, хотя, вообще говоря, каждый анастомоз со дном пузыря можно считать анастомозом "конец в бок".
Холецистодуоденостомия. Операция выполнима при длинном и подвижном желчном пузыре, так как смещаемость двенадцатиперстной кишки, даже мобилизованной по Кохеру, ограничена. Анастомоз "бок в бок" накладывают с верхней горизонтальной или с нисходящей частью кишки, для чего ассистент слегка подает печень с пузырем вниз, заложив под диафрагму большую салфетку, освободив переднюю поверхность двенадцатиперстной кишки и не перемещая желудок.
Холецистоеюностомия. БДА накладывают как с длинной петлей тощей кишки, так и с У-образной петлей. Кишка проводится под печень впереди либо позади поперечной ободочной кишки при достаточно широкой mesocolon. При анастомозе по Ру формирование межкишечного анастомоза "конец в бок" и зашивание наглухо петли кишки, предназначенной для БДА, производят вначале. Формирование же межкишечного соустья по Брауну при использовании длинной петли лучше производить после наложения БДА, отступив от него не менее чем на 10-15 см.
БДД накладывают "бок в бок". При формировании соустья ассистент во время наложения серо-серозных швов перегибаег петлю кишки в виде "двустволки" и, удерживая ее так двумя пальцами, подводит свободным краем к желчному пузырю, оттесняя желудок влево (рис. 95). На эту петлю во время работы с открытым ее просветом можно наложить эластичный жом.
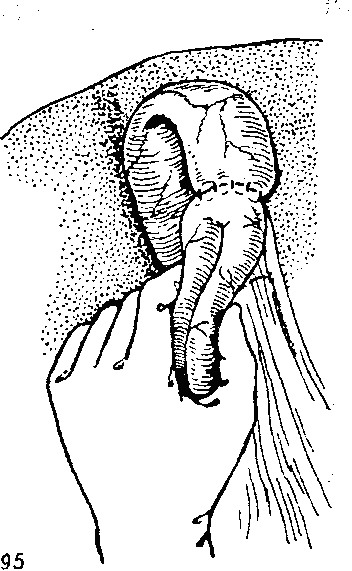
95. Ассистент держит петлю тонкой кишки, подведенную к желчному пузырю, при наложении холецистоеюноанастомоза
Холедоходуоденостомия. Операция выполняется в двух основных вариантах, при каждом из которых анастомоз формируется "бок в бок".
Супрадуоденальная холедоходуоденостомия. Иногда для наложения такого соустья целесообразно мобилизовать двенадцатиперстную кишку по Кохеру. Ассистент должен энергично сместить кишку в сторону протока. При наложении заднего ряда швов БДА ассистент отворачивает вниз "наплывающую" на него переднюю стенку кишки. При наложении переднего ряда швов -очень скрупулезно помогает хирургу равномерно сопоставить по длине сшиваемые ткани, с учетом разной их плотности и растяжимости, чтобы не образовался избыток кишечной стенки к концу линии шва, что может привести к несостоятельности соустья.
Трансдуоденальная супрапапиллярная холедоходуоденостомия. Эта довольно трудная операция производится редко, однако она является естественным логическим завершением трансдуоденального извлечения неподвижного камня из ретродуоденального отдела общего желчного протока, если он не вклинен в большой сосочек двенадцатиперстной кишки.
Операция начинается с супрадуоденальной холедохотомии, введения бужа и продольной дуоденотомии, производимой на мобилизованной по Кохеру двенадцатиперстной кишке над бужом, выпячивающим вместе с камнем заднюю стенку кишки в сторону передней (рис. 96).
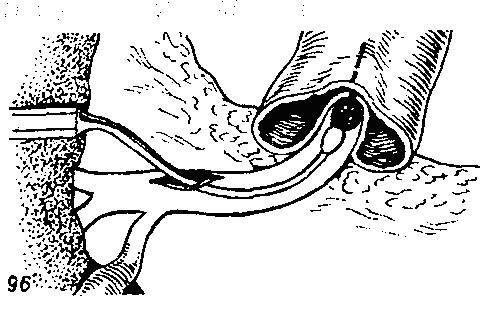
96. С помощью бужа, введенного в общий желчный проток, ассистент приподнимает заднюю стенку двенадцатиперстной кишки с вклиненным камнем и, выпятив ее через переднюю стенку, показывает хирургу место для дуоденостомии.
После того как ассистент разведет маленькими крючками разрез передней стенки кишки и приподнимет бужом и рукой, подведенной под кишку, заднюю стенку, а хирург рассечет заднюю стенку кишки вместе с передней стенкой общего желчного протока над камнем и извлечет конкремент, ассистент проводит буж в образовавшееся отверстие. Тем самым он дает хирургу возможность увидеть рассеченные ткани и наложить несколько швов по окружности отверстия, соединив стенки протока и кишки анастомозом "бок в бок". Иногда через этот анастомоз вводят в просвет двенадцатиперстной кишки дренаж, конец которого выводят через разрез в стенке общего желчного протока над двенадцатиперстной кишкой наружу. Для этого, надев конец дренажа на головку бужа, выступающего в просвет кишки через анастомоз, ассистент аккуратно извлекает буж и вместе с ним дренаж через супрадуоденальный разрез в стенке протока. Операция завершается зашиванием разреза передней стенки кишки и ушиванием супрадуоденального разреза протока до дренажа либо зашиванием этого разреза наглухо. Впрочем, для страховки БДА может быть установлен дренаж по Вишневскому.
Холедохоеюностомия и гепатикоеюносто-мия "бок в бок". В зависимости от выбранного участка протока операция носит различное наименование. БДА формируется с длинной или односторонне пересеченной У-образ-ной петлей тощей кишки по Ру. Таким же приемом, как при холецистоеюностомии, ассистент подводит петлю к печеночно-двенадцатиперстной связке и располагает ее изгиб справа от наружного края протока. Он помогает хирургу сформировать анастомоз аналогично тому, как это делается им при супра-дуоденальной холедоходуоденостомии.
Наложение межкитечных анастомозов осуществляется в том же порядке, что и при холецистоеюностомии.
Гепатикоеюностомия "конец в бок". Операция производится после того как печеночный проток по тем или иным причинам пересечен поперек. Существуют разные приемы формирования такого анастомоза. Для него также используют длинную или У-образную петлю тощей кишки. Независимо от методики такой анастомоз обычно формируют на дренаже. Технические трудности обусловлены необходимостью оперировать высоко в воротах печени и небольшим диаметром соустья. При этой операции ассистент должен все время оттеснять печень зеркалом под диафрагму, обеспечивая хирургу видимость всего просвета общего печеночного протока или области слияния правого и левого протоков. При этом он держит кишечную петлю так же, как и при боковом анастомозе, в виде "двустволки".
Для точного сопоставления краев соустья вначале накладывают по концам разреза кишечной стенки два шва, проведя их также через противоположные стенки протока, и ассистент подтягивает эти нити, как держалки. Дальнейшие швы на заднюю и переднюю стенки соустья накладывают между ними. Дренаж вводят после формирования заднего ряда швов. Дополнительными одиночными швами либо иивагинируют
БДА в просвет кишки, либо подшивают кишку к поверхностным тканям печеночно-двенадцатиперстной связки в воротах печени. Для этого ассистент как бы "насаживает" кишку на анастомоз, обхватив ее I и II пальцами, как кольцом.
Если отрезок протока очень короткий или практически отсутствует, а в ткани печени удается разыскать только его просвет (в таком случае речь идет о гепатоеюностомии), то анастомоз формируют через вскрытый тгоосвет кишки (трансеюнально), проделав предварительно на одной боковой ее стенке небольшое отверстие для будущего соустья, а на противоположной - достаточно широкий продольный разрез для доступа. Предварительно накладывают 2-3 провизорных шва-держалки на края протока.
Задача ассистента при этой операции заключается в следующем.
Подведя кишку к печени той стенкой, с которой будет накладываться соустье, он проводит зажим через большое отверстие, а далее насквозь через кишку, через малое отверстие, и захватывает его концом обе нити одного из провизорных швов, которые ему подает хирург. Выведя нити из кишки на себя, фиксирует их москитным зажимом. Таким же приемом он протягивает через просвет кишки остальные держалки. При их подтягивании кишка ложится на поверхность печени, к которой хирург подшивает ее за капсулу печени, а ассистент слегка прижимает при этом кишечную стенку к печени тупфером изнутри просвета.
Далее ассистент небольшими тупыми крючками разводит края разреза кишки, а хирург разводит держалки в радиальном направлении, развертывая просвет протока в просвете кишки, и передает держалки ассистенту. Швы анастомоза накладывают изнутри просвета кишки между держалками. Таким образом формируют анастомоз по всей окружности, но здесь надо избежать путаницы в нитях, для чего ассистент должен приложить немало усилий.
После формирования анастомоза, установки и фиксации дренажа ассистент помогает хирургу зашить разрез стенки кишки.
Date: 2015-07-01; view: 1633; Нарушение авторских прав