
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Рентгенографии верхней и нижней челюстей в косых контактных проекциях.
|
|
1-проекция предназначена для рентгенографии передних отделов челюстей в области резцов и клыка; 2-проекция предначена для рентгенографии челюстей соответственно большим и малым корен- ным зубам; 3-проекция используется для рентгено- графии угла и ветви нижней челюсти, бугра верхней челюсти и крылонёбного отростка.
Телерентгенография - это рентгенография при фокусировке пучка излучения на большом расстоянии (в 1,5 м) с целью получения рентгеновского изображения, по размерам близкого к исследуемому объекту. Для получения идентичных рентгенограмм расстояние всегда должно быть одинаковое, голова должна строго фиксироваться в определённом положении. Для контрастирования мягких тканей профиль лица по средней линии можно смазать бариевой смесью. Обязательно нужно добиться совмещения одноименных костных структур обеих половин черепа.
Телеренгенометрия - измерение рентгеновских изображение, полученных при телерентгенографии.
Телерентгенограмма позволяет оценить характер деформации, направление роста костных отделов, определить сроки и порядок хирургических и ортодонтических мероприятий (НАРабухина, АЛ.Аржанцев, 1999). Наиболее часто используется схема расшифровки телерентгенограмм по A.Schwarz (1960) в той или иной модификации.
2. ОБСЛЕДОВАНИЕ ЧЕЛЮСТНО-ЛИЦЕВОГО БОЛЬНОГО
На боковой телерентгенограмме или отпечатке (рис.2.5.8) отмечают основные антро- пометрические точки.
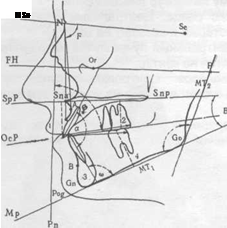 Рис.2.5.8. Схема расчёта боковой телерентгенограммы по А.П. Колоткову (1969)
Рис.2.5.8. Схема расчёта боковой телерентгенограммы по А.П. Колоткову (1969)
N - костный назион, верхняя часть suturae nasofrontalis;
Se (селла) - середина входа в турецкое седло по линии, соединяющей вершины передних и задних клиновидных отростков в среднесагиттальной плоскости.
S - точка в середине турецкого седла.
Gn - гнатион, верхушка подбородка по краю нижней челюсти в среднесагиттальной плоскости;
Pog(Pg) - погонион - наиболее передняя точки подбородка;
Р - порион, наружный слуховой проход, горизонтальная линия проводится через его верхний полюс.
Or - орбитальная точка, расположена на нижнем краю орбиты напротив зрачка, если глаза устремлены вперед.
Sna - spina nasalis anterior, наиболее передний выступ дна грушевидного отверстия (ANS - anterior nasal spine).
Snp - spina nasalis posterior, пересечение границы fossa pterygo-palatina, которая на рентгенограмме имеет вид вертикальной грушеподобной щели, с твердым небом (РМ - pterymaxillare).
А - наиболее вогнутая часть передней поверхности альвеолярного отростка верхней челюсти, расположенная в среднесагиттальной плоскости на уровне вершин корней центральных верхних зубов.
В - наиболее вогнутая часть (точка) нижней челюсти на уровне вершин корней центральных нижних зубов.
PR (простион) - наиболее передне-нижняя точка края альвеолярного отростка верхней челюсти.
ID (infradentale) - наиболее передне-верхняя точка альвеолярного края нижней челюсти. Go - гонион, угол нижней челюсти.
Соединяя между собой антропометрические ориентиры приводим на отпечатке или рентгенограмме ряд линий:
N-Se- длина основания черепа на уровне передней черепной ямки. Эта линия почти никогда не является горизонталью;
N-A-линия между точками N и А; N-B - линия между точками N и В;
SpP - тангенциальная линия (плоскость основания верхней челюсти - спинальная плоскость), идущая к соединению твердого (pd - palatum durum) и мягкого (vp - velum palatinum) нёба далее к spina nasalis anterior. SpP отделяет прикус от остального массива лицевого черепа, она никогда не идет строго горизонтально, а чаще - сверху вниз, составляя с горизонталью угол 5- 10°
Линия Н - франкфуртская горизонталь, соединяет точки Or и Р.
Горизонталь Кампера соединяет точку Sna и центр наружного слухового прохода, идет параллельно линии Н.
ОсР - окклюзионная плоскость, проходит через режущий край центральных резцов и передних бугров первых моляров.
MTi - плоскость основания нижней челюсти, проходит через точки Gn и Go (мандибулярная плоскость).
2.5. Рентгенологическое исследование
МТ2- плоскость ветви нижней челюсти, касательная к задней поверхности ветви челюсти от уровня Р до пересечения с МТ^
Пересечение различных линий образует ряд углов, которые определяются на боковых телеснимках.
Если из точки N провести вниз вертикальную линию к точке А на верхней челюсти, то они вместе с линией N-Se составят угол F, лицевой угол, определяющий величину наклона верхней челюсти по отношению к основанию черепа. Увеличение лицевого угла связано с передним положением верхней челюсти, а уменьшение - с задним (постериальным).
Гениальный (нижнечелюстной) угол (Go) образуется плоскостями MT-i и МТ2.
Угол ANB - угол протрузии (выдвижения) нижней челюсти, определяет взаимоотношения
челюстей в передне-заднем направлении.
Угол BNS определяет положение базиса нижней челюсти по отношению к основанию черепа, образуется линией N-Se и вертикалью NB. Определяет нижнюю прогнатию или ретрогнатию.
Угол В - составляют основания обеих челюстей - линии SpP и MTV
Верхний резцовый угол р образуется вертикальной осью центральных резцов и основанием верхней челюсти SpP. Нижний резцовый угол ш образуется вертикальной осью нижних центральных резцов и плоскостью нижней челюсти MTV
Межрезцовый угол а образован пересечением вертикальных осей верхних и нижних центральных резцов.
Угол ММ определяет взаимное расположение челюстей в сагиттальной плоскости, образуется пересечением линий SpP и Род А.
На прямых телерентгенограммах уточняют поперечный размер верхней челюсти по расстоянию от самого низкого участка дна одной пазухи до другой Мх-Мх, а также расстояние от одного угла нижней челюсти к другому Go-Go.
По данным Н.А.Рабухиной (1973), для группы здоровых взрослых людей с ортогнатическим прикусом и сохранённым зубным рядом определены следующие средние данные линий и углов:

У больных с врождённым несращением твёрдого неба имеется деформация средней зоны лица, которая возникает в результате недоразвития верхней челюсти и проявляется в уменьшении переднезадних её размеров, а также её ширины (Мх-Мх). При односторонней расщелине на стороне поражения уменьшается в размерах не только верхнечелюстная, но и скуловая кость и дуга, а также решётчатый лабиринт (по ширине) и орбита (в мезиодистальном направлении). Все эти изменения отражаются на телерентгенограмме.
Телерентгенография помогает провести дифференциальную диагностику между верхней (нижней) макро- или микрогнатией. При прогении (нижней макрогнатии) увеличиваются размеры тела нижней челюсти (МТ^ и ветвей (МТ2), а также углов ANB и Go (тонического угла). При микрогении (нижней микрогнатии) - уменьшаются размеры МТч и МТ2, а также углы ANB, Go, В. При прогнатии (верхней макрогнатии) - увеличиваются углы В, ANB, F, ММ и размеры SpP (базиса верхней челюсти). При микрогнатии (верхней микрогнатии) - уменьшаются углы ANB,F и укорачивается размер SpP. При открытом прикусе - увеличивается высота нижнего отдела лица, а также увеличиваются углы Go, В. При глубоком прикусе -уменьшается высота челюстей в области резцов, а также углы Go, В, р.
В последние годы при исследовании зубов и периапикальных тканей применяются радиовизиографы. Цифровая радиовизиографическая система делает рентгеновские снимки в реальном времени, пересылая их в компьютерную систему. При этом отпадает необходимость в рентгеновской пленке, значительно убыстряется процесс получения и повышается качество снимка (рис.2.5.9) в отличие от гнущейся плёнки и громоздких держателей. В радиовизиографической системе имеется сенсор, который удобно размещается во рту пациента. Дозовая нагрузка рентгенооблучения на пациента уменьшается на 90%.
 2. ОБСЛЕДОВАНИЕ ЧЕЛЮСТНО-ЛИЦЕВОГО БОЛЬНОГО
2. ОБСЛЕДОВАНИЕ ЧЕЛЮСТНО-ЛИЦЕВОГО БОЛЬНОГО
Рис.2.5.9. Радиовизиограмма зубов верхней и нижней челюстей.
Верхняя челюсть в прямой передней обзорнойпроекции прослеживается от подглазничного края до альвеолярного отростка. Она проекционно укорочена. В латеральных отделах тело верхней челюсти ограни- чено четким вогнутым контуром, плавно переходящим кнаружи и кверху в скуловую кость. Над костным нёбом срединно располагается носовая полость, а лате- рально в телах верхнечелюстных костей - одно-
именные пазухи. В носоподбородочной проекции искажения тела верхней челюсти меньше, чем в передней обзорной и полуаксиальной проекциях.

 Рис. 2.5.10. Рентгенограмма фронтальных зубов верхней челюсти.
Рис. 2.5.10. Рентгенограмма фронтальных зубов верхней челюсти.
Рис. 2.5.11. Рентгенограмма больших коренных зубов
Нижней челюсти.
В боковой проекции правая и левая верхнечелюстные кости проекционно сумми- руются. Костное нёбо представлено интенсивной линейной тенью, простирающейся до переднего отдела альвеолярного отростка верхней челюсти. На этом уровне она раздваивается. Одна из линий, продолжаясь горизонтально кпереди, является дном носовой полости, а вторая, дугообразно отклоняющаяся книзу, образована сводом ротовой полости. Альвеолы и зубы четко дифференцируются вследствие суммации.
Интраоральная рентгенография костного нёба производится в аксиальной подбо- рочной укладке. Центральный рентгеновский луч направляется сверху вниз на кончик носа под углом к пленке 75 открытым кпереди (рис.2.5.10). Костное нёбо на интраоральной рентгенограмме определяется в виде неправильного прямоугольника с передним закругленным контуром. Задний контур его не изображается из-за невозможности ввести пленку в полость рта на необходимую глубину. Передний и боковой контуры костного нёба окаймлены альвеолярной дугой с расположенными на ней зубами. Структура костного нёба мелкопетлистая, с овальной или круглой формой, альвеолярными лакунами размером 3-5 мм, расположенными у резцов в толще губчатого вещества. В сагиттальной плоскости прослеживается срединный нёбный шов. Резцовое отверстие дает просветление овальной формы, продолжающееся в узкий щелевидный резцовый канал, расположенный параллельно или под углом к срединному нёбному шву. При проекционном совпадении резцового отверстия с верхушкой корня резца оно напоминает гранулему. В отличие от гранулемы, резцовое отверстие, проецирующееся на корень зуба, проекционно перемещается относительно его корня на повторных рентгенограммах, произведенных с изменением центрирования пучка лучей. При этом зуб и периодонтальная щель не изменены.
Нижнюю челюсть также исследуют на обзорных и прицельных рентгенограммах. На обзорных рентгенограммах костей лица в прямой передней и носо-лобной проекции тело нижней челюсти проецируется в виде неправильного четырехугольника с выпуклым нижним контуром, переходящим в области угла в ее ветви. Основание нижней челюсти представлено четкой широкой (до 2-4мм) полоской кортикального слоя. Верхний контур обусловлен альвеолярной дугой нижней челюсти и заканчивается альвеолами с расположенными в ней зубами. На рентгенограмме в носо-подбородочной проекции хорошо определяются впадины и головка височно-нижнечелюстного сустава с расположенными между ними суставными
2.5. Рентгенологическое исследование
щелями, а также шейки нижней челюсти, что дает возможность их оценить в сравнении: Венечный и мыщелковый отростки проекционно совпадают в носо-лобной проекции.
На рентгенограмме в аксиальной проекции нижняя челюсть проецируется на среднюю черепную ямку и дает выпуклую подковообразной формы тень, обусловленную телом и проекционно укороченными ветвями нижней челюсти. Мыщелковые отростки заканчиваются поперечно ориентированными овалами головки нижней челюсти. Венечные отростки выявляются в виде треугольных остроконечных образований кнутри от мыщелковых.
На прицельной боковой рентгенограмме нижней челюсти определяются те же детали, что и на обзорной, но без значительного проекционного наслоения. Четко прослеживается исследуемая половина тела нижней челюсти и ее ветвь с венечным и мыицелковым отростками и расположенной между ними вырезкой. Передний отдел тела, ориентированный ортоградно по ходу центрального луча, образует просветление овальной формы с четкими интенсивными контурами. Кортикальный слой основания нижней челюсти достигает у взрослого 3-4 мм.
Альвеолярная дуга нижней челюсти не имеет проекционных наслоений до уровня премоляров; медиальнее перекрыта противоположной стороной ее тела. Структура губчатого вещества широпетлистая. В теле и нижней части ветви прослеживается нижнечелюстной канал - линейное просветление с плотными стенками. В месте перехода тела в ветвь расположен дугообразный или тупой угол нижней челюсти. Венечный отросток четко контурируется, верхушка его может проекционно совпадать с углом противоположной стороны нижней челюсти, реже - с бугром верхней челюсти, а мыщелковый - с изображением шейных позвонков. Зубы нижней челюсти чётко видны на прицельных рентгенснимках (рис.2.5.11). На боковых рентгенограммах нижней челюсти у детей в разных возрастных группах можно выявить характерную рентгенологическую картину (рис.2.5.12).
В настоящее время известно много рентгенологических методов исследования височно- нижнечелюстного сустава. Наиболее применяемыми являются: рентгенограмма по Шюллеру, по Пордесу, модификация Парма. Рентгенографическое исследование височно- нижнечелюстного сустава по Шюллеру проводят на стационарных рентгеновских аппаратах в положении лежа (на животе или на боку), сагиттальная плоскость головы находится параллельно плоскости стола, а центральный луч направлен каудально под углом 25-30°. Рентгенография по Пордесу производится в положении сидя на дентальном аппарате. Кассета фиксируется рукой больного на стороне исследуемого сустава. Центральный луч направляется перпендикулярно к кассете с противоположной стороны на 3 см. впереди от козелка уха. Модификация Парма заключается в том, что он предложил максимально уменьшить расстояние от анода трубки до кожи путем подведения трубки как возможно ближе к суставу противоположной стороны, что создает значительное проекционное увеличение элементов исследуемого сустава. Рентгенограммы по Парма и в модификациях можно проводить в положении "максимально открытый рот". Для исследования сустава в прямой позиции необходимо использовать рентгенснимок черепа в прямой передней лобно-носовой проекции.
На прицельной рентгенограмме височно-нижнечелюстного сустава в боковой про- екции четко определяется дно суставной впадины. Кпереди от нее располагается суставной бугорок височной кости, продолжающийся в основание скуловой дуги. Головка нижней челюсти имеет форму уплощенного полуовала и плавно переходит в мыщелковый отросток челюсти. Головка покрыта тонким корковым слоем, который значительно утолщается в области шейки. Суставная щель расширена в центральном отделе соответственно углублению дна суставной впадины.
В диагностике заболеваний костей лицевого скелета значительное место отводится рентгенологическому методу исследования.
Периодонтит - воспаление тканей периодонта. Гранулирующий периодонтит предс- тавляет собой активную форму воспаления, характеризующуюся частыми обострениями. При гранулирующем периодонтите на внутриротовых рентгенограммах (независимо от степени обострения) в кости у верхушки корня зуба различают участок резорбции костной ткани с неровными и нечеткими контурами. Иногда обнаруживается частичная резорбция корня зуба. Деструкция костной ткани может на альвеолы соседних зубов. Периодонтит много- корневых зубов приводит к резорбции межкорневой костной перегородки. При этом на рентгенограммах корни зубов видны на фоне участка остеолиза костной ткани без четких границ. Хронический периодонтит центральных резцов нижней челюсти, особенно посттравматический, сопровождается разрежением кости вокруг их корней и по размерам и форме напоминает околокорневую кисту. Окончательный диагноз устанавливается после проведенного патогистологического исследования удаленных тканей.
2. ОБСЛЕДОВАНИЕ ЧЕЛЮСТНО-ЛИЦЕВОГО БОЛЬНОГО
Гранулематозный периодонтит (гранулема) длительное время протекает бессимп- томно. На внутриротовых рентгеновских снимках у верхушки корня зуба обнаруживается очаг деструкции округлой формы с четкими ровными контурами. Верхушки корней зубов, обращенных в гранулему, нередко резорбированы. Различают следующие виды гранулем: межкорневые, апикальные (верхушечные), апиколатеральные и латеральные (боковые). У детей в период формирования верхушки корней зубов на рентгенограммах эти места могут быть ошибочно приняты за гранулему, особенно, если в коронковой части зуба обнаруживается кариозная полость.
При гранулемах замыкающая пластинка альвеолы частично разрушена, а в растущих зубах в стадии незакрытой верхушки она сохранена. В стадии несформированной верхушки корень тонкий, с широким каналом, расширяющимся к ростковой зоне. Последняя определяется у верхушки корня в виде очага просветления, окруженного четкой замыкающей пластинкой.
Фиброзный периодонтит по существу является исходом в рубец острого воспали- тельного процесса. На рентгенограмме периодонтальная щель у пораженного зуба на большом протяжении расширена, местами суживается. Если периодонтит в результате воспаления подвергся оссификации, периодонтальная щель на рентгенограмме отсутствует.
Периостит. Обострение хронического периодонтита приводит к возникновению острого периостита челюстей. По рентгенологическим признакам острый периостит неотличим от периодонтита, а при хроническом течении может давать рентгенологические изменения. На нижней челюсти возникает муфтообразное плотное малоболезненное утолщение. Поверхность ее гладкая, границы нечеткие. На рентгенограммах вприкус обнаруживается мягкотканная тень инфильтрированной надкостницы. Хронический оссифицирующий периостит выявляется по наружной поверхности нижней челюсти в виде линейной тени или полусферического костного образования, уступающего по интенсивности структуре кортикального вещества челюсти. Рентгенологически характеризуется очагом остеопороза костной ткани с довольно четкими границами, что напоминает радикулярную кисту, но в отличие от нее периодонтальная щель зубов, расположенных в зоне поражения, не изменена.

Рис. 2.5.12. (начало)
2.5. Рентгенологическое исследование


Д) е)
Рис. 2.5.12.Боковая рентгенограмма нижней челюсти у детей разного возраста: а) 6-ти лет; б) 7-ми лет; в) 8-ми лет; г) 10-ти лет; д) 11-ти лет; е) 12-ти лет.
Одонтогенный остеомиелит. Рентгенологически острый одонтогенный остеомиелит челюсти отличить от периостита невозможно, т.к. явления деструкции еще отчетливо не выражены. Некроз кости наступает на 3-4 -е сутки, но первые признаки поражения костной ткани на рентгенограммах удается обнаружить только к концу 2-3-й недели. Изменения в челюсти проявляются нечеткостью структуры, а в дальнейшем появляются очаги остеолиза и некроза. В подострую фазу постепенно вокруг них возникает зона склеротического отграничения, отчетливее выраженная в нижней челюсти. В верхней челюсти спустя 5-6 недель, а в нижней - 6-7 недель рентгенологически отчетливо определяются полости, содержащие костные секвестры, более плотные, чем окружающая их костная ткань. Края секвестров неровные, зазубренные. Между ними и жизнеспособной костной тканью выявляется зона просветления, обусловленная гноем и грануляциями. В хроническую фазу по мере развития склероза формируются секвестральные полости. Вокруг них на нижней челюсти, в результате поднадкостничного костеобразования, формируется секвестральная капсула, отчетливо различимая на рентгенограмме. На верхней челюсти секвестральная капсула не образуется. Регенерация кости выражена значительно слабее, чем на нижней.
Хронический одонтогенный остеомиелит после удаления отторгнувшихся секвестров завершается репаративными процессами. После секвестрэктомии рентгенологический кон- троль необходим для определения эффективности хирургического лечения и выявления регенерации кости.
Посттравматический остеомиелит. По своим морфологическим и рентгенологическим проявлениям он всегда является хроническим заболеванием. Наиболее ранние признаки посттравматического остеомиелита могут быть обнаружены через 8-10 дней от начала клинического проявления (Рабухина Н.А., 1974). По данным автора, клинико-рентгенологичес- кие расхождения встречаются в 15-20% всех случаев посттравматического остеомиелита. Первый симптом, который настораживает врача хирурга-стоматолога - это отсутствие тенден- ции к сужению линии перелома и даже, напротив, увеличение ее. Контуры костных фрагментов становятся неровными и приобретают нечеткость границ. При прогрессировании процесса в краевых отделах отломков появляются очаги разрушения костной ткани, которые вначале имеют вид зон пятнистого остеопороза, а затем сливаются и превращаются в участки деструкции. Секвестры при посттравматическом остеомиелите имеют двоякое происхождение. С одной стороны, это некротизирующиеся мелкие осколки, которые часто образуются между большими фрагментами, с другой - некротизирующиеся зоны краевых участков костных фрагментов. Характерным рентгенологическим симптомом секвестра является значительно большая интенсивность тени по сравнению с плотностью здоровой кости челюсти.
Клинико-рентгенологический анализ при посттравматическом остеомиелите нижней челюсти позволил различать: ограниченные и диффузные гнойно-деструктивные процессы в кости без консолидации и при консолидации отломков.
Ввиду своеобразия строения нижней челюсти, по мнению Н.А. Рабухиной (1974), при посттравматическом остеомиелите в кости чаще образуются губчатые секвестры, а корти- кальные бывают лишь при некротизации участка кости вблизи основания челюсти или ком- пактной стенки лунки. Это обстоятельство значительно затрудняет диагностику, т.к. губчатые секвестры распознаются значительно труднее, чем кортикальные.
2. ОБСЛЕДОВАНИЕ ЧЕЛЮСТНО-ЛИЦЕВОГО БОЛЬНОГО
Перикоронит. На рентгенограмме нижней челюсти в боковой проекции зуб мудрости выявляется в неправильном положении по отношению к нижней челюсти и другим зубам. Он может быть наклонен коронкой вперед (упирается в зуб, стоящий впереди) или назад (упирается в передний край ветви нижней челюсти). При строго вертикальном положении зуб находится в инклюзии. При повторных обострениях на рентгеновском снимке в боковой проекции можно обнаружить резорбцию костной ткани между вторым и третьим молярами или позади коронки зуба мудрости в переднем крае ветви нижней челюсти. Указанные изменения наряду с характерной клинической симптоматикой позволяют установить диагноз с максимальной достоверностью. Рентгенологически важно обнаружить изменения в твердых тканях впереди- стоящего зуба и в костной ткани, окружающей коронку зуба мудрости с дистальной стороны.
По мнению Hamiseh (1961) расширение перикоронарного пространства с дистальной стороны коронки зуба мудрости до 2 мм является физиологической нормой.
Одонтогенный гайморит. Для изучения заболеваний верхнечелюстной полости и выявления причинной связи между заболеванием верхнечелюстных пазух и зубов применяются как интраоральные, так экстраоральные снимки. Интраоральный снимок производят не только с больной стороны, но и для сравнения гайморовой полости и со здоровой стороны. По нашему мнению из всех укладок, применяемых для придаточных полостей носа, наиболее целесообразной является передняя носо-подбородочная проекция. Воспалительные процессы создают рентгенологическую картину от легкого завуалирования до полного исчезновения лучепроницаемости. Если во время операции удаления зуба корень проталкивается в верхнечелюстную пазуху, то на экстраоральных рентгенснимках обнаружить его не всегда удается. Для его выявления производят внутриротовой контактный снимок.
Переломы. Переломы скуловой кости и дуги выявляются на рентгенограммах в боковой, передней полуаксиальной и носо-подбородочной проекциях. Линия перелома скуловой кости определяется нарушением целостности костной ткани в подглазничной области, по скуло-верхнечелюстному и лобно-скуловому шву, в области височного отростка скуловой кости. Кровоизлияние в верхнечелюстную пазуху вызывает ее затемнение (чаще гомогенное) на рентгенограмме, а эмфизема глазницы - очаги просветления в разных ее участках (чаще над глазным яблоком).
Перелом скуловой дуги рентгенологически выявляется в полуаксиальной и аксиальной проекциях и характеризуется наличием двух костных отломков (скулового отростка височной кости и височного отростка скуловой кости) смещенных в сторону подвисочной ямки.
Переломы верхней челюсти рентгенологически выявляются в прямой передней, передней полуаксиальной и носоподбородочной проекциях. При первом типе перелома верхней челюсти по классификации Ле-Фор (перелом Герена) линия перелома проходит у основания скулового отростка и на протяжении всего альвеолярного отростка верхней челюсти. При втором типе перелома линия нарушения целостности костной ткани проходит по скуло-верхнечелюстному шву со смещением верхнечелюстной кости в подглазничном крае. В случае одностороннего перелома верхней челюсти имеется расхождение нёбного шва. Кровоизлияние в верхнечелюстную пазуху вызывает ее гомогенное затемнение. При третьем типе перелома образуется костный фрагмент, состоящий из верхней челюсти вместе со скуловыми костями. Нередко переломы верхнечелюстных костей проходят неодинаково с разных сторон (по II типу с одной стороны и по III типу с другой). Могут наблюдаться переломы только одной верхнечелюстной кости при сохранении целостности другой. Возможен перелом только лишь альвеолярного отростка верхней челюсти, без повреждения верхне-челюстной пазухи.
Переломы костей носа встречаются при переломах верхней челюсти и глазницы. Рентгенологически их можно выявить в боковой проекции в виде единичных или множествен- ных переломов со смещением и без смещения отломков.
Рентгенологически переломы глазницы определяются в передней прямой, полу- аксиальной (верхняя и нижняя стенки глазницы, верхняя глазничная щель) и боковой проек- циях (верхняя и нижняя стенки).
Переломы нижней челюсти выявляются на внутриротовых, обзорных и боковых рентгенологических снимках. Характеризуются нарушением целостности(непрерывности) кост- ной ткани челюсти со смещением или без смещения отломков в различных ее отделах, с наличием или без наличия зуба в линии перелома. При переломах в области тела нижней челюсти линии повреждения наружного и внутреннего коркового вещества могут не совпадать между собой, что выявляется на боковых рентгенограммах (симптом раздвоения). Это создает ложное впечатление о наличии у больного оскольчатого перелома.
Рентгенологическое исследование височно-нижнечелюстного сустава позволяет определить:
2.5. Рентгенологическое исследование
изменение ширины и формы суставной щели (сужение наблюдается при хронических артритах, артрозах, фиброзных анкилозах, при патологии прикуса; отсутствие суставной щели - при костном анкилозе, расширение щели - при остром артрите);
изменение со стороны суставных отделов костей (изменение форм и размеров головки наблюдается при хроническом артрите и артрозе, врожденных аномалиях развития - синдром I и II жаберных дуг, гипоплазии и аплазии, при вторичных деформирующих остеоартрозах);
состояние мягких тканей, окружающих сустав и ветвь нижней челюсти (оссифи- цирующий миозит).
СИАЛОГРАФИЯ
Контрастное рентгенологическое исследование слюнных желез - сиалография является диагностическим методом и входит в план обследования больных, страдающих заболева- ниями слюнных желез.
Для сиалографии до настоящего времени широко применялись масляные рентгено- контрастные вещества: йодолипол, йодипин, липиодол, этиодол. Йодированные масла обладают хорошей рентгеноконтрастностью, а их высокая вязкость позволяет производить рентгеновское исследование даже через некоторое время (часы и даже дни) после извлечения канюли из выводного протока слюнной железы. Масляные рентгеноконтрастные вещества вводят в проток слюнной железы с помощью шприца с надетой на него металлической канюлей. Для заполнения протоков поднижнечелюстной железы вводится 1-1,5 мл рентгено- контрастного вещества, а для околоушной - 1,5-2 мл. Критерием заполнения протоков железы служит появление у пациента болевых ощущений.
Данная методика введения рентгеноконтрастных веществ в слюнные железы имеет следующие недостатки (Солнцев A.M., Колесов B.C., Бабич Н.И., 1978):
— не дает возможности объективно оценить давление, под которым рентгеноконт- растное вещество вводится в железу, что небезразлично для тканей железы;
— заполнение железы рентгеноконтрастным веществом до появления болей не является объективным показателем, так как порог болевых ощущений пациента подвержен значительным индивидуальным колебаниям;
— ориентировка на определенное количество рентгеноконтрастного вещества, необходимого для заполнения протоков железы, не является объективным критерием, так как это количество может значительно варьировать как в сторону уменьшения, так и в сторону увеличения в зависимости от характера патоло- гического процесса в железе.
Мнение о влиянии масляных рентгеноконтрастных веществ на ткань слюнной железы противоречивы. Одни авторы указывают, что эти вещества первое время после введения обладают некоторым терапевтическим эффектом в силу дезинфицирующего действия йода.

Рис. 2.6.1. Жировая инфильтрацияаци- нарного эпителия на 3-й сутки после введения в слюнную железу собаки 30% йодолипола (эксперимент Н.И. Бабича, 1983).Микрофото.Ув. 20x10.
Рис. 2.6.2. Круглоклеточная инфильтрация паренхимы истромы железы на 7-е сутки после введения в слюнную железу собаки 30% йодолипола (эксперимент Н.И. Бабича, 1983).
Микрофото. Ув. 20x10
2. ОБСЛЕДОВАНИЕ ЧЕЛЮСТНО-ЛИЦЕВОГО БОЛЬНОГО

Рис. 2.6.3. Очаговая круглокпеточная ин- фильтрация паренхимы и стромы железы с разрастанием волокнистой соедини- тельной ткани на 14-е сутки после введе- ния в слюнную железу собаки
Date: 2016-11-17; view: 1381; Нарушение авторских прав