
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Клинические методы обследования пациентов с травматологическими и ортопедическими заболеваниями
|
|
Жалобы
Жалоба - это словесно сформулированная неудовлетворенность пациента своим здоровьем, выраженная в субъективных ощущениях. Выявление жалоб врачом должно быть активным, с наводящими вопросами, особенно касающимися изменениями субъективных ощущений при перемене положения тела больного или при различных движениях.
Анамнез заболевания
Анамнез заболевания выясняется по общепринятой схеме, которая в обобщенном виде может уложиться в две группы вопросов.
• Где, когда, как и почему (по мнению пациента) произошла травма или возникло заболевание?
• Кто, когда, как и с каким результатом оказывал помощь до момента обследования?
При расспросе пострадавшего с травмой особое внимание необходимо обратить на вопрос из первой группы «как?», ибо именно он объясняет механизм травмы.
Под механизмом травмы понимают биомеханическое распределение сил травмирующего агента, приводящее к тому или иному повреждению. Различают прямой механизм травмы, когда повреждение возникает в месте приложения травмирующей силы, и непрямой механизм травмы - повреждение возникает в отдалении от места приложения травмирующей силы в результате передающихся по опорно-двигательной системе нагрузок (рис. 11-2, 11-3). В практическом плане понимание механизма травмы позволяет предположить локализацию повреждения и его особенности на этапе сбора анамнеза.

Рис. 11-2. Оскольчатый перелом обеих костей голени при прямом механизме травмы

Рис. 11-3. Косой перелом большеберцовой кости при непрямом механизме травмы
Анамнез жизни
Анамнез жизни выясняют по общей схеме. Особое внимание следует уделить врожденным заболеваниям, заболеваниям, поражающим опорно-двигательную систему, опухолям, социальному статусу и профессиональной деятельности пациента. При необходимости следует обследовать ближайших родственников больного.
Осмотр
Здесь и ниже речь пойдет об обследовании места повреждения (общее объективное исследование не входит в нашу задачу). Главным общим правилом осмотра является обнажение пациента и сравнительное исследование симметричной конечности или участка тела.
Осмотр проводят с учетом жалоб и механизма повреждения. Одни жалобы могут сосредоточить врача только на локализацию доминирующего болевого симптома; механизм травмы позволит акцентировать внимание и на другие места возможного повреждения.
В результате осмотра определяется положение тела или конечности, симметричность участков тела и ось конечности, деформации, цвет и состояние кожных покровов, наличие отека, гипер- и (или) атрофия тканей.
Положение тела и конечностей. Различают три вида положений: активное, пассивное и вынужденное (рис. 11-4).
Активное положение предусматривает произвольное его изменение в любое время по желанию пациента.
Пассивное положение обусловлено невозможностью произвольного активного изменения положения тела или конечности в результате, чаще всего, отсутствия мышечной активности центрального или периферического генеза, например
нижняя параплегия при повреждении спинного мозга или пассивное положение стопы при повреждении малоберцового нерва.
Вынужденное положение связано с произвольной установкой, выбранной пациентом. Такая позиция является максимально щадящей, максимально устраняет болевой синдром, компенсирует или разгружает патологический измененный участок опорно-двигательной системы.

Рис. 11-4. Положение тела и конечности.
а - пассивное положение при параличе лучевого нерва; б - пассивная наружная ротация ноги при переломе шейки бедренной кости; в - вынужденное положение пациента с туберкулезным спондилитом шейного отдела; г - вынужденный перекос таза при укорочении нижней конечности
Определение оси конечности. Изменение оси конечности определяют в двух плоскостях: фронтальной и сагиттальной. Во фронтальной плоскости анатомические оси сегментов не совпадают с осью всей конечности, поэтому важно знать костные ориентиры, через которые проходит ось конечности в норме и диапазон нормальных угловых отклонений.
В норме ось верхней конечности проходит через центр головки плечевой кости, головку лучевой и головку локтевой кости (рис. 11-5 а). Ось предплечья относительно плеча имеет легкое физиологическое отклонение кнаружи (вальгусное отклонение). В норме вальгусное отклонение предплечья у мужчин может достигать 10°, у женщин - 15°. Увеличение этого угла свидетельствует о патологии - вальгусная деформация, или cubitus valgus (рис. 11-5 б); уменьшение кубитального угла до отрицательных значений указывают на варусную деформацию, или cubitus varus (рис. 11-5 в).
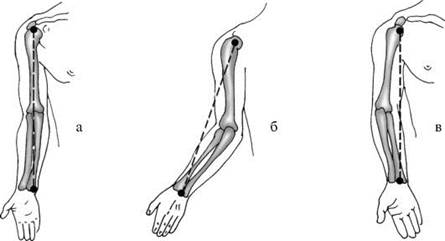
Рис. 11-5. Положение оси верхней конечности.
а - норма; б - вальгусная деформация; в - варусная деформация
Нормальная ось нижней конечности соединяет переднюю верхнюю ось подвздошной кости, внутренний край надколенника и первый межпальцевой промежуток стопы (рис. 11-6 а). Анатомическая ось голени отклонена от анатомической оси бедра кнаружи, образуя в норме угол, равный 7-8°. Увеличение этого угла говорит о вальгусной деформации конечности или genu valgum (рис. 11-6 б), уменьшение до отрицательных значений - о варусной деформации или genu varum (рис. 11-6 в).

Рис. 11-6. Положение оси нижней конечности.
а - норма; б - вальгусная деформация; в - варусная деформация
Изменение оси конечности может быть признаком системного заболевания, следствием локального заболевания или травмы конечности. Изменение оси может давать только косметический дефект без нарушения функции конечности, но если такое искривление приносит эстетический и психологический дискомфорт пациенту, это требует обсуждения с ортопедом.
При осмотре кожи обращают внимание на ее цвет (кровоподтеки, гиперемия, бледность, цианоз), наличие ран и рубцов. Выявление деформаций, укорочения или удлинения, отека, гиперили атрофии тканей требует уточнения степени выраженности путем измерения.
Пальпация
Пальпация является важнейшим приемом обследования, дополняющим и продолжающим визуальный осмотр пациента. Пальпация по всем правилам пропедевтики должна вначале быть поверхностной и начинаться с заведомо интактной зоны, ощущения сравниваются на симметричных здоровых участках тела. Добрые, теплые и опрятные руки врача помимо дополнительной информации сенсорно создают особый доверительный контакт с больным.
Методом поверхностной пальпации определяют температуру кожных покровов, сухость или влажность, подвижность, эластичность и чувствительность кожи. Локальное повышение температуры свидетельствует о воспалении неинфекционного (например, травматического) или инфекционного генеза. Местное понижение температуры, если оно не связано с экзогенным воздействием, указывает на нарушение кровоснабжения этой области. Изменение гидрофильности и эластичности кожи косвенно может указывать на изменение трофики исследуемой области.
Изучение тактильной и глубокой чувствительности кожи проводят путем поглаживания, надавливания и уточняют покалыванием симметричных участков тела. Нарушение чувствительности (гипер-, гипо-, анестезия) свидетельствует о
том или ином повреждении периферических нервов, или заболеваниях, связанных с раздражением нервных стволов различного уровня (остеохондроз, компрессионные невральные синдромы), а также заболеваниях центральной нервной системы.
Более глубокая пальпация позволяет изучить состояние подкожной клетчатки, сухожилий, поверхностных мышц, определяя наличие болезненности, отека, уплотнений, флюктуации, диастаза между тканями, крепитацию. Пальпация области перелома позволяет определить уровень повреждения, выявить патологическую подвижность отломков, крепитацию и деформацию.
Флюктуацию чаще определяют бимануальным методом, помещая ладонь одной руки на исследуемую область, а пальцами другой руки осуществляя толчки мягких тканей на противоположном конце предполагаемого скопления жидкости. Ощущение ладонью жидкостного противоудара подтверждает наличие флюктуации, которая может быть при гематомах, абсцессах, кистах, синовитах и других случаях ограниченного скопления жидкости в мягких тканях (рис. 11-7).
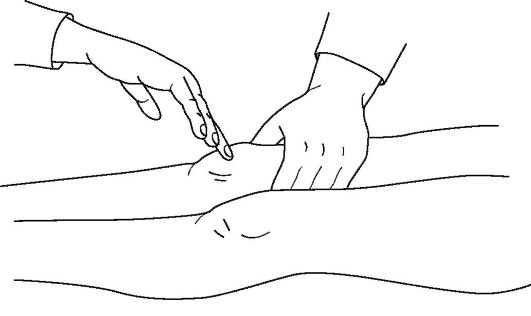
Рис. 11-7. Техника определения жидкости в коленном суставе.
Сдавливая верхний заворот коленного сустава ладонью левой руки, определяют баллотирование надколенника, проводя пальцами правой руки его толчки по направлению сверху вниз
Ощущение прерывистости фасции, сухожилий, мышц, костей определяется как провал и наличие диастаза между концами тканей указывает на их разрыв или перелом (например, разрыв ахиллова сухожилия, перелом надколенника).
Глубокая пальпация бывает необходимой при обследовании больших мышечных массивов или глубоко расположенных костей, а также при исследовании брюшной полости и полости таза.
Нередко вследствие выраженного отека нивелируется деформация, возникшая при вывихе или переломе. И только пальпаторное определение взаимоотношений костных выступов позволяет выявить скрытую деформацию. Так, пальпация надмыщелков плечевой кости и верхушки локтевого отростка позволяет определить деформацию в области локтевого сустава. В норме эти ориентиры при разогнутом предплечье лежат на одном уровне, образуя так называемую линию Гюнтера, а при согнутом под 90° предплечье - равнобедренный треугольник (рис. 11-8).

Рис. 11-8. Определение взаимоотношений костных выступов локтевого сустава. а - линия Гюнтера; б - треугольник Гюнтера
Нормальные взаимоотношения в области тазобедренного сустава предполагают расположение передней верхней ости подвздошной кости, верхушки большого вертела и седалищного бугра на одной линии (линия Розер-Нелатона) при согнутом под 135° бедре (рис. 11-9).

Рис. 11-9. Линия Розер-Нелатона
Date: 2016-05-14; view: 1375; Нарушение авторских прав