
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

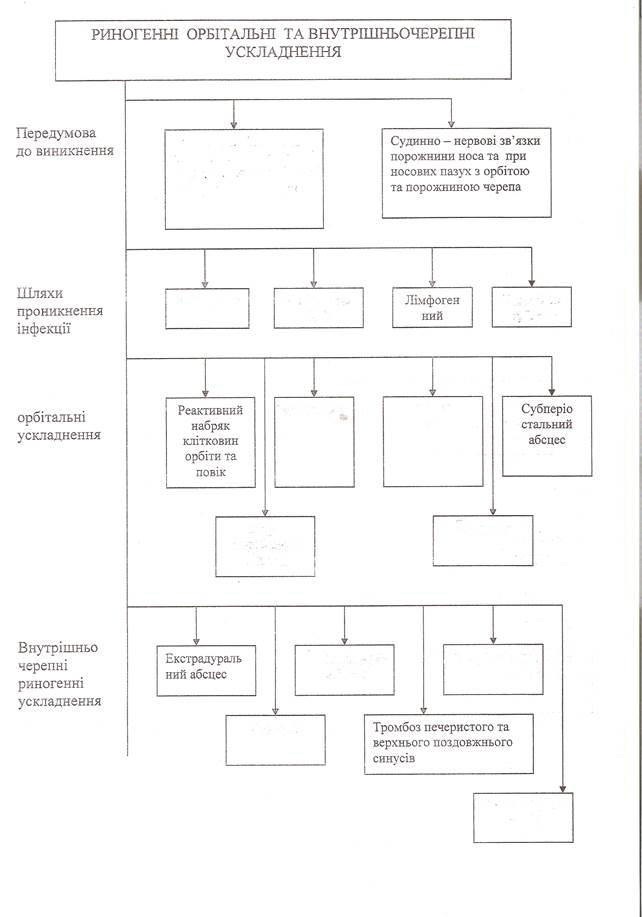
Тромбоз печеристого синуса. Тромбоз печеристого синуса — це дуже тяжке захворювання, яке характеризується явищами загальної інтоксикації
|
|
Тромбоз печеристого синуса — це дуже тяжке захворювання, яке характеризується явищами загальної інтоксикації, загал ьномозковими, менінгеальними і місцевими симптомами.
Захворювання починається гостро. Висока температура тіла інтермітуючого характеру, озноб, різко виражений головний біль, млявість, свідомість часом затьмарена. Місцеві симптоми пов'язані з утрудненим відтоком крові через вени орбіти. Спостерігаються набряк і застійна гіперемія шкіри повік, хемоз кон’юнктиви, мідріаз, екзофтальм, обмеженість рухів очного яблука, параліч або парез очних м'язів. Для тромбозу печеристого синуса характерний двобічний екзофтальм унаслідок дис- циркуляції крові. Змін на очному дні, як правило, немає. Спинномозкова рідина може бути нормальною або патологічно зміненою внаслідок виникнення менінгіту. Дослідження коагу- лограми свідчить про незначно виражену гіперкоагуляцію: збільшення концентрації фібриногену, протромбіну, кальцію в крові; пригнічення фібринолітичної активності крові, скорочення часу згортання крові.
Водночас із тромбозом печеристого синуса може бути тромбоз верхнього сагітального синуса, який характеризується набряком шкіри лоба; під час пальпації відзначається стовщення і болісність по ходу вен обличчя і лоба. Спинномозкова рідина, як правило, нормальна. З боку коагулограми незначно виражена гіперкоагуляція.
ТОНЗИЛЯРНІ (РАДІО ЧУТЛИВІ ПУХЛИНИ)
КОРОТКИЙ ВИКЛАД ТЕМИ. Недиференційовані радіо чутливі тонзилярні пухлини є найбільш злоякісною групою новоутворень глотки. До них належать: 1) лімфоепітеліома, або пухлина Шмінке; 2) ретикулоцитома, або ретикулосаркома.
Тонзилярні пухлини ростуть з лімфаденоїдної тканини, що входить до складу тонзилярних утворень. Ці пухлини визначаються високою радіочутливістю. Характерними для них є такі клінічні прояви:
1) швидкий інфільтруючий ріст;
2) раннє метастазування в реґіонарні лімфатичні вузли (верхні відділи шиї), при цьому метастази в більшості випадків збільшуються в розмірах швидше ніж первинна пухлина. У 20 – 25% спостережень збільшення лімфатичних вузлів шиї є першим проявом пухлини;
3) надзвичайно висока схильність до генералізації, що виражається множинним метастазуванням у віддалені органи.
Радіо чутливі пухлини найчастіше розвиваються з піднебінних мигдаликів, рідше – з глоткового, трубних та язикового мигдаликів. Іноді має місце атипова локалізація первинного вогнища пухлини – порожнина носа, гортань, трахея.
Спочатку відмічається збільшення одного з мигдаликів. Здебільшого це не турбує хворого, рідко виникає відчуття стороннього тіла в горлі. На відміну від звичайної гіпертрофії, ураження завжди однобічне, відсутнє зяяння лакун. Пальпаторно збільшений мигдалик має щільно еластичну консистенцію. Це перший ступінь розповсюдження пухлини.
Другий ступінь – пухлина розповсюджується на прилеглі ділянки глотки, можуть утворитися виразки, що супроводжуються виникненням болю.
Третій ступінь – пухлина виходить за межі глотки, проростає у ясна, корінь язика, порожнину носа.
Четвертий ступінь – пухлина проростає у кісткові утворення.
У разі ураження піднебінних мигдаликів метастази локалізується у за щелепних лімфатичних вузлах. Диференціальну діагностику тонзилярної пухлини проводять із виразково – плівчастою ангіною Симановського – Венсана – Плаута. При цьому слід враховувати клінічну картину, результати біопсії. Бактеріологічне обстеження не має вирішального значення.
Хворий гине внаслідок генералізації пухлинного процесу, що за відсутності раціонального лікування настає через 1 – 1,5 роки після початку захворювання.
Нині основним методом лікування радіо чутливих пухлин мигдаликів є променева терапія. Хірургічне лікування протипоказане, оскільки воно веде до дисемінації пухлинного процесу. У стадії генералізації використовують хіміотерапевтичні препарати.
ОСНОВНІ ПИТАННЯ ДО ТЕМИ:
1. Питома вага тонзилярних (радіочутливих) пухлин серед усіх злоякісних пухлин ротоглотки.
2. Назвіть тканину, з якої розвиваються тонзилярні (радіочутливі) пухлини.
3. Назвіть пухлини, що належать до тонзилярних (радіо чутливих) пухлин.
4. Клінічна характеристика та діагностика тонзилярних (радіо чутливих) пухлин.
5. Диференціальна діагностика тонзилярних (радіо чутливих) пухлин.
6. Методи лікування тонзилярних (радіо чутливих) пухлин.
В ротоглотці і порожнині рота папіломи зустрічаються нерідко частіше одиничні, іноді багаторазові, плоскі або на ніжці, м'якої, пористої консистенції, червоного чи рожевого кольору. Типовою їх локалізацією є маленький язичок, піднебінні дужки, рідше мигдалики й задня стінка глотки. Частіше вони є зроговілими, папіломи ротоглотка, як правило, не озлоякіонюютьоя. Виняток становлять папіломи нижньої губи, обдирний папіломатоз ротової порожнини, м'якого й твердого піднебіння.
Папіломи гортаноглотки звичайно поєднуються з папіломами в гортані. У зв'язку з цим їх прогноз визначається ураженням гортані.
Значне місце папіломам відводиться, як передраку гортані.У зв'язку з цим розрізняти: 1) папіломи гортані дітей і підлітків,які майже ніколи не малігнізуються і 2) папіломи гортані дорослих, котрі нерідко малігнізуються.
Перебіг папілом у дорослих відрізняється деякими особливостями більш повільним ростом і розповсюдженням і більш рідким рецидивом, ніж у дітей. У дітей нерідко відмічається зворотний розвиток папіломатозних розростань. В ряді випадків після досягнення статевої зрілості відбувається самовільне зникнення папілом гортані. В цей же час у деяких хворих і після статевої зрілості папіломи продовжують рецидувати, хоча гормональна повноцінність цих хворих не викликала сумніву. Частота переходу папілом гортані у дорослих в рак, за даними різних авторів коливається у великих межах - від 4%, до 40%.
Папіломи гортані виникають у людей будь якого віку, але переважно у дітей перших років життя. Частіше в осіб чоловічої статі. Найменший вік дитини у якої вперше діагностували папіломатоз гортані, був 6 місяців.
Для клініки папіломатозу гортані характерна охриплість, котра з розвитком хвороби поступово переходить в афонію і порушення дихання, для ураження трахеї характерна задишка, кашель, іноді з невеликою кількістю мокротиння з кров'ю. Захворювання тягнеться роками, папіломи рецидивують, причому рецидиви можуть виникати через багато років.
Папіломи в гортані локалізуються на голосових, переддверних і черпакуватонадгортанних складках, в гортаних шлуночках, у підскладковому просторі, на черпакуватовидних хрящах, в міжчерпакуватовидному просторі і надгортаннику. Одиничні папіломи локалізуються звично на голосовій складці. Частіше зустрічаються множинні рецидивуючі папіломи /папіломатоз/.
Папіломи дорослих з заглиблюючим ростом майже в половині випадків переходять у рак, ознаками переходу папілом у рак можуть бути наступні: 1) відчуття незручності і поява болю при ковтанні; 2) Укривання виразками папілом; 3) збільшення лімфатичних вузлів шиї; 4) незначні обмеження рухомості гортані. 0.З. Мірошникова /І978р/ описує такі ознаки малігнізації папілом гортані: бурхливий ріст і збільшення
(яка була до того оброякісною) пухлини, зміна її кольору, кровоточивість при доторкуванні, обмеженість рухомості голосової складки (можливе обмеження моторики і при папіломатозі - механічне перешкодження змиканню зв'язок, рубцеві зміни, анкілоз перстнечерпакуватовидного зчленування), поява реакції оточуючої пухлини слизової оболонки у вигляді інфільтрації та запалювальних змін.
Потрібно розцінювати довго й наполегливо рецидивуючї папіломи в дорослих, які вперше виникли у зрілому чи похилому віці, а також з заглиблюючим ростом, і білі папіломи як передраковий стан.
Злоякісне переродження виникає частіше у чоловіків у віці від 40 до 50 років. Малігнолізація може наступати в різні строки від початку захворювання.
Диференційний діагноз папілом гортані проводять з туберкульозом, сифілісом, склеромою, пахідермією, гіперкуратозом. Іншими доброякісними утворюваннями, раком.
Своєчасній діагностиці переродження папіломи в рак сприяє використання таких методів: відтягування надгортанника, поверхнева анестезія, мікроларингоскопія, цитологічне дослідження за допомогою звичайної і люмінісцентної мікроскопії, пункційна діагностика.
Передракові зміни можуть зазнати регресію або недовго зупинятися в своєму розвитку. Отже своєчасне лікування може дати позитивний результат. Ці хворі повинні знаходитися під диспансерним наглядом оториноларинголога.
Лікування папілом хірургічне. Після ендоларингеальмого вида- влення папілом застосовується місцева та загальна хіміотерапія. При цьому використовуються 0,5% колхамінова мазь, спіразидин, чистотіл, І5-30% спиртовий розчин подофілліна, діпін, йодбекжотеф, проопідин. З протирецидивною метою використовують кріодеструкцію,ультразвукову дезінтеграцію, високоенергетичний лазер.
Методичні вказівки щодо самопідготовки студентів
Пухлини гортані
Вивчіть матеріал доброякісні пухлини глотки і дайте відповіді в письмовому вигляді на такі питання в письмовому вигляді
(Інформаційний блок № 4, Л4 203-206)
| № п/п | Запитання | Самостійна робота студентів | Зауваження викладача |
| 1. | Які доброякісні пухлини частіше зустрічаються в глотці. | ||
| 2. | Яка форма виникає тільки в осіб чоловічої статі а) звідки походять ці пухлини; б) які симптоми в негативній стадії розвитку цієї пухлини; в) які найхарактерніші симптоми; г) методи дослідження цієї пухлини; д) диференціальну діагностику проводять з такими хворобами; і) які методи використовують для лікування цієї пухлини | 1. 2. 3. 4. 5. 1. 2. |
Злоякісні пухлини глотки
Заповнити схему
[інформативний блок №4, Л4 ст.203-206]

Злоякісні пухлини глотки
 |  |  | |||


 Локалізація
Локалізація
 |
1.
2.
3.
4.
5.
6. 
| 1.
2.
3.
4.  
| 1.
2.
3.
4.  
|
Основні
характерні
ознаки
А. Ранні
Б. Пізні
 | |||||||
 |  |  | |||||
Діагностика
 1.
2. 1.
2.
| 1. 2. | 1. 2. |
Лікування
Date: 2015-07-25; view: 621; Нарушение авторских прав