
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

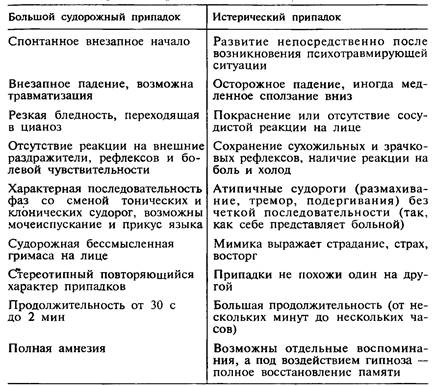
Отличия от истерического припадка
|
|
№ 55 Расстройства личности. Понятия гармоничной и акцентированной личности, их отличие от психопатий и изменений личности вследствие прогредиентных психических заболеваний.
Личностью в психологии называют социальное качество индивида, характеризующее неповторимый склад его индивидуальных свойств, представленных в предметной деятельности и общественных отношениях.
В большинстве случаев в практической психиатрии врачу удается проанализировать не личность больного в целом, а его индивидуальность (склад личности), т.е. уникальный набор психологических черт, составляющих своеобразие человека, его отличие от других людей. Такими чертами являются способности, темперамент, характер и направленность личности.
Способности — это психологические особенности человека, определяющие его успешность в приобретении знаний, умений и навыков
Темпераментом называют совокупность устойчивых, индивидуально неповторимых, природно обусловленных динамических проявлений психики.
Характер — это основанная на приобретенном опыте общения и деятельности, устойчивая система типичных для индивида способов поведения.
Направленностью называют совокупность устойчивых мотивов (потребностей), ориентирующих деятельность личности в самых различных ситуациях.
Взаимоотношения личности и психической патологии, наблюдаемые в клинической практике, могут быть весьма многообразны. Можно рассматривать личность как фактор риска возникновения того или иного психического заболевания. В определенных ситуациях личностные черты, которые ранее были менее заметны, проявляются с особой частотой и настойчивостью, все больше закрепляются в поведении человека и наконец становятся столь утрированными, что резко нарушают его адаптацию, вынуждают обратиться к врачу. Такое расстройство личности называют патологическим развитием личности. По механизму патологического развития формируются некоторые психопатии.
Преморбидный (существовавший до возникновения болезни) тип личности человека может оказывать модифицирующее влияние на проявления эндогенных и экзогенных заболеваний. Так, депрессивный синдром у тревожно-мнительных личностей часто сопровождается навязчивыми сомнениями и страхами, тревогой, ипохондрической настороженностью. Шизофрения у лиц с открытым эмоциональным темпераментом чаще проявляется острыми приступами с яркими аффективными расстройствами и несколько более благоприятным исходом. Наличие грубых психопатических черт резко ухудшает прогноз при алкоголизме и наркоманиях.
Наконец, болезнь может коренным образом преображать личность. В этом случае с течением времени человек утрачивает прежние способности, у него появляются новые черты характера, резко отличающиеся от существовавших до болезни (трудоспособный превращается в ленивого, добрый — в злого, легковесный — в педантичного и застревающего), меняется темперамент человека (активный становится пассивным, ловкий и подвижный — заторможенным и медлительным, веселый — равнодушным). В этом случае человек может резко изменить свои интересы, мировоззрение, убеждения. Данную патологию называют изменениями личности. Их рассматривают как проявление дефекта (негативной симптоматики).
Акцентуированные личности. Яркая выраженность личностной черты обозначается как акцентуация. Акцентуированные личности рассматриваются как вариант нормы. О здоровье данных людей свидетельствуют их отчетливая способность к адаптации, профессиональный рост, устойчивая социальная позиция. С другой стороны, выраженная индивидуальность акцентуированных личностей позволяет им добиться особых успехов в некоторых видах деятельности.
Демонстративные личности характеризуются экстравертированностью и яркой эмоциональностью. В иерархии мотивов ведущей является потребность во внимании окружающих. Характерны эгоцентризм, завышенная самооценка. Движения, мимика, высказывания подчеркнуто экспрессивны, порой утрированы. Характерна склонность к выдумкам и фантазиям. Отсутствие возможности общаться приводит к развитию истерического невроза. Патологическое развитие указанных личностных черт ведет к формированию истерической психопатии.
Педантичные личности описываются как тревожно-мнительные. Осторожность и нерешительность данных людей вызваны боязнью допустить оплошность. Стремление избежать неудачи для них существенно важнее, чем желание добиться успеха. Они склонны к постоянной рассудочной деятельности. Характерна осторожность в общении с незнакомыми и бесконечное доверие к близким, верность в дружбе, альтруизм, высокая ответственность и самоотверженность в поступках. В сложной жизненной ситуации у данных больных нередко возникает обсессивно-фобический невроз. Патологическое развитие данной акцентуации приводит к формированию психастенической психопатии.
Застревающие личности характеризуются высокой настойчивостью (стеничностью), склонностью к формированию собственных концепций. Чувства данных людей отличаются большой силой и удивительной стойкостью, что позволяет считать их довольно упрямыми и злопамятными. Для данных пациентов характерна фанатичная приверженность к какой-либо политической идее, оздоровительной системе, научной концепции. Типичной реакцией на психотравму у данного типа личностей является формирование сверхценных идей и даже реактивное бредообразование. При патологическом развитии формируется паранойяльная психопатия.
Возбудимые (эксплозивные) личности склонны к ярким эмоциональным вспышкам, но довольно отходчивы, не способны на длительные переживания и раздумья. Они характеризуются нетерпеливостью, и любое препятствие вызывает у них раздражение, а иногда гнев и агрессивное поведение. При совершении проступка у данных пациентов обычно не возникает чувства вины. Возбудимые личности отличаются также решительностью, бесстрашием, пониженной чувствительностью к боли. Это повышает риск возникновения травм. Иногда в порыве ярости они склонны даже к самоповреждениям. Данный тип личности предрасположен к асоциальным поступкам и злоупотреблению алкоголем. В яркой форме эти черты проявляются при эксплозивной психопатии.
Интровертированные личности в первую очередь отличаются замкнутостью, отсутствием потребности в общении. Они обладают богатым внутренним миром, интеллектуальны, начитанны. Они гораздо больше доверяют сведениям, найденным в книгах, чем услышанным от других людей. Отсутствие конформности не позволяет им менять свою точку зрения после обсуждения вопроса с посторонними. Бытовые Данные личностные черты предрасполагают к уединенной интеллектуальной деятельности, их субъективизм позволяет открыть нестандартные решения. Однако при стрессорных ситуациях отчетливо проявляется внутренняя противоречивость характера, нередко развивается невроз. Подобные черты, выраженные в патологической форме, описываются как шизоидная психопатия.
Гипертимические личности характеризуются постоянной высокой активностью и оптимизмом. Они не склонны замечать проблем или препятствий на своем пути (защитный механизм отрицания). Экстраверсия у данных пациентов сочетается со способностью к сопереживанию и сочувствию. Данные люди характеризуются щедростью и альтруизмом. В то же время они очень ценят комфорт, уют, земные удовольствия. Повышенной активности сопутствует повышение влечений — гиперсексуальность, хороший аппетит. В коллективе они хорошо выполняют роль демократичного руководителя, любят оказывать покровительство, давать советы. В ситуациях, где им не дают проявить инициативу, гипертимные личности ощущают дискомфорт, могут испытывать тоску и даже депрессию.
Гипотимные (дистимические) личности отличаются постоянным пессимизмом, пониженной самооценкой. Они сами долго и глубоко переживают неудачи, а также способны понять чужое горе, выразить сочувствие. Они несколько медлительны; не любят, чтобы на них обращали внимание; предпочитают одиночество, хотя неплохо сходятся с людьми, умеют выслушать и понять собеседника. Отсутствие зависти и карьеризма лишает их возможности занять высокое социальное положение. Неуспех в жизни они не слишком переживают, поскольку не придают большого значения богатству и высокому общественному положению (защитный механизм обесценивания). Любая стрессовая ситуация вызывает у них чувство подавленности и безнадежности.
Гармоничная личность - та, в которой есть упорядоченность многообразия ее проявлений, целостность, согласованность частей и их уравновешенность. То есть, проще говоря, в таком человеке не должно быть чего-то абсолютно доминирующего, золотая середина что-ли...
№ 56 Изменения личности при шизофрении, эпилепсии, органических заболеваниях, алкоголизме. Возможности коррекции и реабилитации.
Изменением личности (личностным дефектом) называют преобразование личности вследствие тяжелого психического заболевания или органического поражения мозга.
Описывают варианты личностного дефекта, характерные для шизофрении, органических поражений мозга (в том числе для эпилепсии), алкоголизма. Личностный дефект означает коренное преобразование основных черт личности — утрату способностей, изменение темперамента, появление новых черт характера, смещение ведущих потребностей в иерархии мотивов (изменений мировоззрения, интересов, установок и убеждений). Дефекты личности отличаются стойкостью, мало зависят от изменений ситуации.
Шизофренический дефект личности проявляется в первую очередь нарастанием замкнутости, пассивности, равнодушия, снижением энергетического потенциала, отсутствием эмоциональной синтонности в общении с окружающими.
При том что у больных довольно долго сохраняются имеющиеся способности, может наблюдаться значительное снижение продуктивности, поскольку пациенты становятся ленивыми, не испытывают чувства ответственности. В большинстве случаев резко меняются интересы и склонности, больных все меньше привлекают шумные людные мероприятия, они разрывают отношения с прежними друзьями.
Среди увлечений начинают преобладать высокоабстрактные, духовные, уединенные занятия: чтение религиозной и философской литературы, коллекционирование, бессмысленное фантазирование, уединенная работа в саду. Сложный противоречивый эмоциональный склад данных пациентов мешает им найти взаимопонимание с окружающими, в первую очередь нарушаются отношения с близкими родственниками (матерью, супругом, детьми).
Резко выраженный шизофренический дефект личности проявляется полным безразличием, отсутствием потребности к какому-либо общению, бездельем, иждивенческим существованием, отказом от выполнения простейших домашних обязанностей (вплоть до несоблюдения гигиенических норм). Такой грубый дефект обозначается как апатико-абулический синдром (эмоциональная тупость).
К вариантам мягкого личностного дефекта относят «чудачество» («фершробен»), дефект по типу «новой жизни» и гебоидный синдром.
Определения «странный», «взбалмошный», «чудаковатый» довольно точно отражают характер некоторых больных шизофренией. Важно отметить, что при шизофрении «чудачество» является приобретенным качеством в отличие от свойственного пациентам с шизоидной психопатией. Вместе с тем высказывается точка зрения о генетическом родстве этих явлений.
В некоторых случаях при шизофрении столь резко меняется взгляд на мир, что больные решительно отказываются от всего того, что привлекало их в прошлом, — от профессии, карьеры, семьи. Такое изменение личности называют «новой жизнью».
Гебоидный синдром нередко служит ранним проявлением шизофренического процесса у лиц юношеского возраста. Суть синдрома состоит в грубом расстройстве влечений со склонностью к самым различным асоциальным поступкам — бродяжничеству, алкоголизму, приему наркотиков, беспорядочным половым связям, бессмысленному воровству. Характерна полная утрата взаимопонимания с родителями: больные высказываются о родных крайне пренебрежительно, сквернословят, иногда бьют мать, бесстыдно требуют денег, угрожают. Они отказываются от трудоустройства или часто меняют место работы из-за бесконечных нарушений дисциплины. Такая симптоматика напоминает поведение подростков, попавших под влияние плохой компании, однако в случае болезни не удается проследить связи с недостатками воспитания. Вызывает удивление резкая перемена в характере пациента от привязанности и послушания к грубости и аморальности. При шизофрении такой стиль поведения со временем претерпевает изменения: нарастают пассивность, замкнутость, больные теряют связь с прежней асоциальной компанией, становятся более послушны, но и более ленивы, равнодушны, пассивны.
Органический дефект личности характеризуется тем, что наряду с изменением стиля поведения всегда отмечается утрата способностей (в первую очередь интеллектуально-мнестический дефект).
Причиной органического дефекта бывают самые различные заболевания — травмы, интоксикации, инфекции, асфиксия, сосудистая недостаточность мозга, атрофия, аутоиммунные заболевания, тяжелая эндокринопатия, опухолевый процесс и многие другие. Существует ряд общих черт, образующих понятие психоорганического синдрома.
Психоорганический синдром (органический психосиндром, энце-фалопатический синдром) является условным обозначением для различных синдромов, возникающих вследствие органического поражения мозга. Чаще всего данное расстройство описывают характерной триадой симптомом:
1) ослаблением памяти; 2) ухудшением понимания; 3) недержанием аффектов.
Каждый из указанных симптомов может быть выражен в различной степени. Так, резкое ослабление памяти вплоть до фиксационной амнезии наблюдается при корсаковском синдроме и лакунарной деменции. Ухудшение понимания в наибольшей степени выражено при тотальной деменции. Проявлениями недержания аффектов могут быть как приступы дисфории, так и повышенная слезливость (слабодушие). Таким образом, корсаковский синдром, различные варианты слабоумия оказываются частными проявлениями психоорганического синдрома.
Вместе с тем в классических описаниях психоорганического синдрома указывается на чрезвычайное разнообразие проявлений данного расстройства. Ведущими являются изменения личности, проявляющиеся эмоциональной лабильностью, взрывчатостью, гневливостью и одновременно торпидностью мышления. При локализации процесса в стволе мозга и лобных долях на первый план выступают пассивность, адинамия, равнодушие, иногда грубость, эйфория, благодушие, мория. Для многих вариантов психоорганического синдрома характерны снижение критики, мелочность, приземленность интересов, часто эгоцентризм. Эмоциональная лабильность данных больных может напоминать проявления истерической психопатии, однако наряду с эмоциональными расстройствами отмечается стойкий дефект памяти и интеллекта.
Нередко психическим расстройствам при органических заболеваниях сопутствуют очаговая неврологическая симптоматика, эпилептиформные пароксизмы, соматовегетативные расстройства. Весьма характерны головные боли. Сосудистые, травматические и инфекционные процессы в мозге обычно сопровождаются выраженной астений (истощаемостью и раздражительностью). Довольно часто больные отмечают высокую метеочувствительность, особенно плохо переносят жару и духоту.
Эпилептические изменения личности также можно рассматривать как один из вариантов органического психосиндрома. Максимальной выраженности они достигают при концентрическом слабоумии. Однако уже на ранних этапах течения заболевания можно заметить нарастающую педантичность, скрупулезность этих больных, неожиданные вспышки гнева, торпидность мышления, сочетание утрированной вежливости и злопамятности.
Алкогольной деградацией личности называют патохарактерологические изменения при алкоголизме. На поздних этапах течения заболевания обнаруживаются отчетливые признаки энцефалопатии (психоорганического синдрома) — нарушения памяти вплоть до корсаковского синдрома, снижение критики, эйфория. Однако уже на ранних этапах течения болезни удается проследить грубые расстройства поведения, связанные с изменением иерархии мотивов больных. Доминирование алкогольной потребности делает существенно менее значимыми все другие мотивы поведения. Это выражается в необязательности, безответственности, бесстыдстве, порой в аморальном поведении. Больные не выполняют обещаний, перестают заботиться о семье, без угрызений совести тратят на алкоголь деньги, заработанные женой или родителями, порой уносят и продают вещи из дому.
№ 57 Соматические расстройства как симптомы психических заболеваний. Клиника маскированной депрессии.
Анализ соматического состояния у больных с психическими заболеваниями позволяет достаточно ярко продемонстрировать тесную взаимосвязь психического и соматического.
Расстройства приема пищи могут быть проявлением самых различных заболеваний. Резкое снижение аппетита характерно для депрессивного синдрома, хотя в некоторых случаях возможно и переедание. Понижение аппетита имеет место и при многих неврозах. При кататоническом синдроме нередко наблюдается отказ от еды.
Синдром нервной анорексии развивается чаще у девушек в пубертатном и юношеском возрасте и выражается в сознательном отказе от еды с целью похудания.
Резкое снижение массы тела, нарушения в электролитном обмене и недостаток витаминов приводят к серьезным соматическим осложнениям — аменорее, бледности и сухости кожных покровов, зябкости, ломкости ногтей, выпадению волос, разрушению зубов, атонии кишечника, брадикардии, снижению артериального давления и пр.
Булимия — неконтролируемое и быстрое поглощение больших количеств пищи.
Нервная анорексия и булимия в некоторых случаях бывают инициальным проявлением прогредиентного психического заболевания (шизофрении). В этом случае на первый план выступают аутизм, нарушение контактов с близкими родственниками, вычурная (иногда бредовая) трактовка целей голодания. Другой частой причиной нервной анорексии являются психопатические черты характера. Таким пациенткам свойственны стеничность, упрямство и упорство. Они настойчиво стремятся к достижению идеала во всем (обычно прилежно учатся).
Нарушение сна — одна из наиболее частых жалоб при самых различных психических и соматических заболеваниях.
Бессонница — одна из наиболее частых жалоб среди соматических и психически больных.
Данный симптом по-разному проявляется в зависимости от причины бессонницы.
Так, нарушения сна у больных с неврозом в первую очередь связаны с тяжелой психотравмирующей ситуацией. Пациенты могут, лежа в постели, подолгу обдумывать беспокоящие их факты, искать выхода из конфликта.
При астеническом синдроме, характерном для неврастении и сосудистых заболеваний мозга (атеросклероза), когда имеет место раздражительность и гиперестезия, больные особенно чувствительны к любым посторонним звукам: тиканье будильника, звуки капающей воды, шум транспорта — все не дает им уснуть.
Для страдающих депрессией характерны не только трудности засыпания, но и раннее пробуждение, а также отсутствие чувства сна.
Пациенты с маниакальным синдромом никогда не жалуются на расстройства сна, хотя общая его продолжительность может составлять у них 2—3 ч. Бессонница — один из ранних симптомов любого острого психоза (острого приступа шизофрении, алкогольного делирия и др.). Обычно отсутствие сна у психотических больных сочетается с чрезвычайно выраженной тревогой, чувством растерянности, несистематизированными бредовыми идеями, отдельными обманами восприятия (иллюзии, гипнагогические галлюцинации, кошмарные сновидения). Частой причиной бессонницы является состояние абстиненции вследствие злоупотребления психотропными средствами или алкоголем.
Гинерсомния может сопутствовать бессоннице. Так, для недостаточно выспавшихся ночью больных характерна сонливость в дневное время.
Нарколепсия — относительно редкая патология, имеющая наследственную природу, не связана ни с эпилепсией, ни с психогениями. Характерно частое и быстрое возникновение фазы быстрого сна (уже через 10 мин после засыпания), что клинически проявляется приступами резкого падения мышечного тонуса (катаплексия), яркими гипнагогическими галлюцинациями, эпизодами выключения сознания с автоматическим поведением или состояниями «бодрствующего паралича» по утрам после пробуждения.
Синдром Кляйна—Левина — чрезвычайно редкое расстройство, при котором гиперсомния сопровождается появлением эпизодов сужения сознания. Больные уединяются, ищут тихое место для дремоты. Сон очень длительный, но больного можно разбудить, хотя это часто связано с возникновением раздражения, подавленности, дезориентировки, бессвязной речью и амнезией.
Боли. Неприятные ощущения в теле служат частым проявлением психических расстройств.
Сердечные боли — частый симптом депрессии. Нередко они выражаются тяжелым чувством стеснения в груди, «камня на сердце». Такие боли весьма стойки, усиливаются в утренние часы, сопровождаются чувством безнадежности. Неприятные ощущения в области сердца часто сопутствуют тревожным эпизодам (панические атаки) у страдающих неврозами. Эти остро возникающие боли всегда сочетаются выраженной тревогой, страхом смерти.
Головная боль может указывать на наличие органического заболевания мозга, однако нередко возникает психогенно.
Психогенная головная боль иногда бывает следствием напряжения мышц апоневротического шлема и шеи (при выраженной тревоге), общего состояния подавленности (при субдепрессии) или самовнушения (при истерии). Головные боли нередко наблюдаются при мягкой депрессии и, как правило, исчезают при утяжелении состояния.
Мигрени. Это периодически возникающие эпизоды чрезвычайно сильной головной боли, продолжающейся несколько часов, обычно захватывающей половину головы.
Ипохондрией называют необоснованное беспокойство о собственном здоровье, постоянные мысли о мнимом соматическом расстройстве, возможно тяжелом неизлечимом заболевании.
Навязчивая (обсессивная) ипохондрия выражается постоянными сомнениями, тревожными опасениями, настойчивым анализом протекающих в организме процессов. Навязчивая ипохондрия бывает проявлением обсессивно-фоби-ческого невроза, декомпенсации у тревожно-мнительных личностей (психастеников).
Сверхценная ипохондрия проявляется неадекватным вниманием к незначительному дискомфорту или легкому физическому дефекту. Такое поведение бывает проявлением паранойяльной психопатии или указывает на дебют психической болезни (шизофрении).
Бредовая ипохондрия выражается непоколебимой уверенностью в наличии тяжелого, неизлечимого заболевания. Ипохондрические мысли могут выступать в качестве первичного бреда без обманов восприятия (паранойяльная ипохондрия) или сопровождаться сенестопатиями, обонятельными галлюцинациями, ощущением постороннего воздействия, автоматизмами (параноидная ипохондрия).
Маскированная депрессия.Иногда в качестве проявления депрессии выступают психопатологические феномены не депрессивного регистра — навязчивости, алкоголизация. В отличие от классической такую депрессию обозначают как маскированную (ларвированную, соматизирован-ную, латентную).
Среди жалоб преобладают боли (сердечные, головные, абдоминальные, псевдорадикулярные и суставные), расстройства сна, чувство стеснения в груди, колебания АД, нарушения аппетита (как снижение, так и повышение), запор, снижение или увеличение массы тела. При расспросе можно выявить неспособность испытывать радость, стремление уйти от общения, чувство безнадежности, удрученность тем, что обычные домашние заботы и любимая работа стали тяготить больного. Довольно характерно обострение симптомов в утренние часы. Нередко отмечаются характерные соматические «стигмы» — сухость во рту, расширение зрачков. Важный признак маскированной депрессии — разрыв между обилием тягостных ощущений и скудостью объективных данных.
В анамнезе у подобных больных нередко обнаруживаются периоды беспричинной «хандры», сопровождавшиеся неумеренным курением, алкоголизацией и проходившие без лечении
№ 58 Понятие истерической конверсии, примеры истерических соматических и неврологических расстройств.
Истерические конверсионные расстройства. Конверсия рассматривается как один их механизмов психологической защиты. При конверсии внутренние тягостные переживания, связанные с эмоциональным стрессом, преобразуются в соматические и неврологические симптомы, развивающиеся по механизму самовнушения. Конверсия — одно из важнейших проявлений широкого круга истерических расстройств (истерический невроз, истерическая психопатия, истерические реакции).
При всем многообразии конверсионных симптомов можно выделить ряд общих свойств, характерных для любого из них.
Во-первых, это психогенный характер симптоматики. Не только возникновение расстройства связано с психотравмой, но и его дальнейшее течение зависит от актуальности психологических переживаний, наличия дополнительных травмирующих факторов.
Во-вторых, следует учитывать странный, не соответствующий типичной картине соматической болезни набор симптомов. Проявления истерических расстройств таковы, как их себе представляет больной, поэтому наличие у пациента некоторого опыта общения с соматическими больными делает его симптоматику более схожей с органической.
В-третьих, следует учитывать, что конверсионные симптомы предназначены для привлечения внимания окружающих, поэтому они никогда не возникают при пребывании пациента наедине с самим собой. Больные нередко стараются подчеркнуть уникальность имеющейся у них симптоматики.
Изредка конверсионная симптоматика является причиной повторного обращения больных к хирургам с просьбой о проведении серьезных оперативных вмешательств и травматичных диагностических процедур. Подобное расстройство известно под название синдрома Мюнхгаузена. Бесцельность подобного вымысла, болезненность многочисленных перенесенных процедур, явный дезадаптивный характер поведения отличают данное расстройство от симуляции.
№ 59 Нарушения физиологических функций (сна, аппетита, сексуальных функций) как проявление психических расстройств. Использование психотерапии и психотропных средств для лечения данных нарушений.
Расстройства приема пищи могут быть проявлением самых различных заболеваний. Резкое снижение аппетита характерно для депрессивного синдрома, хотя в некоторых случаях возможно и переедание. Понижение аппетита имеет место и при многих неврозах. При кататоническом синдроме нередко наблюдается отказ от еды.
Синдром нервной анорексии развивается чаще у девушек в пубертатном и юношеском возрасте и выражается в сознательном отказе от еды с целью похудания.
Резкое снижение массы тела, нарушения в электролитном обмене и недостаток витаминов приводят к серьезным соматическим осложнениям — аменорее, бледности и сухости кожных покровов, зябкости, ломкости ногтей, выпадению волос, разрушению зубов, атонии кишечника, брадикардии, снижению артериального давления и пр.
Булимия — неконтролируемое и быстрое поглощение больших количеств пищи. Может сочетаться как с нервной анорексией, так и с ожирением. Чаще страдают женщины. Каждый булимический эпизод сопровождается чувством вины, ненависти к самому себе. Пациент стремится освободить желудок, вызывая рвоту, принимает слабительные и диуретики.
Нервная анорексия и булимия в некоторых случаях бывают инициальным проявлением прогредиентного психического заболевания (шизофрении). В этом случае на первый план выступают аутизм, нарушение контактов с близкими родственниками, вычурная (иногда бредовая) трактовка целей голодания. Другой частой причиной нервной анорексии являются психопатические черты характера. Таким пациенткам свойственны стеничность, упрямство и упорство. Они настойчиво стремятся к достижению идеала во всем (обычно прилежно учатся).
Лечение больных с расстройствами приема пищи должно проводиться с учетом основного диагноза.
Стационарное лечение - восполнение дефектов диеты, нормализация массы тела путем организации дробного питания и налаживания деятельности желудочно-кишечного тракта, общеукрепляющая терапия.
Для подавления сверхценного отношения к приему пищи применяют нейролептики. Психотропные средства используют также для регулирования аппетита. Многие нейролептики (френолон, этаперазин, аминазин) и другие средства, блокирующие гистаминовые рецепторы (пипольфен, ципрогептадин), а также трициклические антидепрессанты (амитриптилин) повышают аппетит и вызывают прибавку массы тела. Для уменьшения аппетита применяются психостимуляторы (фепранон) и антидепрессанты из группы ингибиторов обратного захвата серотонина (флюоксетин, сертралин). Большое значение для выздоровления имеет правильно организованная психотерапия.
Нарушение сна — одна из наиболее частых жалоб при самых различных психических и соматических заболеваниях.
Бессонница — одна из наиболее частых жалоб среди соматических и психически больных.
Данный симптом по-разному проявляется в зависимости от причины бессонницы.
Так, нарушения сна у больных с неврозом в первую очередь связаны с тяжелой психотравмирующей ситуацией. Пациенты могут, лежа в постели, подолгу обдумывать беспокоящие их факты, искать выхода из конфликта.
При астеническом синдроме, характерном для неврастении и сосудистых заболеваний мозга (атеросклероза), когда имеет место раздражительность и гиперестезия, больные особенно чувствительны к любым посторонним звукам: тиканье будильника, звуки капающей воды, шум транспорта — все не дает им уснуть.
Для страдающих депрессией характерны не только трудности засыпания, но и раннее пробуждение, а также отсутствие чувства сна.
Пациенты с маниакальным синдромом никогда не жалуются на расстройства сна, хотя общая его продолжительность может составлять у них 2—3 ч. Бессонница — один из ранних симптомов любого острого психоза (острого приступа шизофрении, алкогольного делирия и др.). Обычно отсутствие сна у психотических больных сочетается с чрезвычайно выраженной тревогой, чувством растерянности, несистематизированными бредовыми идеями, отдельными обманами восприятия (иллюзии, гипнагогические галлюцинации, кошмарные сновидения). Частой причиной бессонницы является состояние абстиненции вследствие злоупотребления психотропными средствами или алкоголем.
Лечение. Во многих случаях требуется назначение индивидуально подобранных снотворных средств, однако более эффективным и безопасным методом лечения в данном случае является психотерапия. Например, поведенческая психотерапия предполагает соблюдение строгого режима. Гинерсомния может сопутствовать бессоннице. Так, для недостаточно выспавшихся ночью больных характерна сонливость в дневное время.
Нарколепсия — относительно редкая патология, имеющая наследственную природу, не связана ни с эпилепсией, ни с психогениями. Характерно частое и быстрое возникновение фазы быстрого сна (уже через 10 мин после засыпания), что клинически проявляется приступами резкого падения мышечного тонуса (катаплексия), яркими гипнагогическими галлюцинациями, эпизодами выключения сознания с автоматическим поведением или состояниями «бодрствующего паралича» по утрам после пробуждения.
Синдром Кляйна—Левина — чрезвычайно редкое расстройство, при котором гиперсомния сопровождается появлением эпизодов сужения сознания. Больные уединяются, ищут тихое место для дремоты. Сон очень длительный, но больного можно разбудить, хотя это часто связано с возникновением раздражения, подавленности, дезориентировки, бессвязной речью и амнезией.
Сексуальная дисфункция. Важнейшим критерием диагноза является субъективное чувство неудовлетворенности, подавленности, тревоги, вины, возникающее у индивидуума в связи с половыми контактами. Иногда такое ощущение возникает при вполне физиологичных сексуальных отношениях.
Выделяют следующие варианты расстройств: снижение и чрезвычайное повышение сексуального влечения, недостаточное сексуальное возбуждение (импотенция у мужчин, фригидность — у женщин), нарушения оргазма (аноргазмия, преждевременная или задержанная эякуляция), болевые ощущения во время половых сношений (диспареуния, вагинизм, постко-итальные головные боли) и некоторые другие.
Довольно часто причиной сексуальной дисфункции являются психологические факторы — личностная предрасположенность к тревоге и беспокойству, вынужденные длительные перерывы в сексуальных отношениях, отсутствие постоянного партнера, ощущение собственной непривлекательности, неосознаваемая неприязнь, существенное различие ожидаемых стереотипов сексуального поведения в паре, воспитание, осуждающее сексуальные отношения, и др. Нередко расстройства связаны со страхом перед началом половой жизни или, наоборот, после 40 лет — с приближающейся инволюцией и боязнью потерять сексуальную привлекательность.
Значительно реже причиной сексуальной дисфункции является тяжелое психическое расстройство (депрессия, эндокринные и сосудистые заболевания, паркинсонизм, эпилепсия). Еще реже сексуальные нарушения обусловлены общими соматическими заболеваниями и локальной патологией генитальной сферы. Возможно расстройство сексуальной функции при назначении некоторых лекарственных средств (трициклические антидепрессанты, необратимые ингибиторы МАО, нейролептики, литий, гипотензивные средства — клофелин и др., мочегонные — спиронолактон, гипотиазид, антипаркинсоничес-кие средства, сердечные гликозиды, анаприлин, индомета-цин, клофибрат и пр.). Довольно частой причиной сексуальной дисфункции является злоупотребление психоактивными веществами (алкоголь, барбитураты, опиаты, гашиш, кокаин, фенамин и др.).
Правильная диагностика причины нарушения позволяет выработать наиболее эффективную лечебную тактику. Психогенный характер расстройств определяет высокую эффективность психотерапевтического лечения. Идеальный вариант — работа одновременно с обоими партнерами 2 сотрудничающих групп специалистов, однако и индивидуальная психотерапия дает положительный результат. Лекарственные средства и биологические методы используются в большинстве случаев лишь как дополнительные факторы, например транквилизаторы и антидепрессанты — для уменьшения тревоги и страха, охлаждение крестца хлорэтилом и применение слабых нейролептиков — для задержки при преждевременно наступающей эякуляции, неспецифическая терапия — в случае выраженной астении (витамины, ноотропы, рефлексотерапия, электросон, биостимуляторы типа женьшеня).
№ 60 Ипохондрический синдром. Понятие бредовой, сверхценной и обсессивной формы ипохондрии. Связь ипохондрии с сенестопатиями. Дифференциальный диагноз с соматическими заболеваниями. Социально-опасное поведение.
Ипохондрией называют необоснованное беспокойство о собственном здоровье, постоянные мысли о мнимом соматическом расстройстве, возможно тяжелом неизлечимом заболевании. Ипохондрия не является нозологически специфичным симптомом и может принимать в зависимости от тяжести заболевания форму навязчивых мыслей, сверхценных идей или бреда.
Навязчивая (обсессивная) ипохондрия выражается постоянными сомнениями, тревожными опасениями, настойчивым анализом протекающих в организме процессов. Больные с обсессивной ипохондрией хорошо принимают объяснения и успокаивающие слова специалистов, иногда сами сокрушаются по поводу своей мнительности, но не могут без посторонней помощи избавиться от тягостных мыслей. Навязчивая ипохондрия бывает проявлением обсессивно-фобического невроза, декомпенсации у тревожно-мнительных личностей (психастеников). Иногда возникновению подобных мыслей способствует неосторожное высказывание врача (ятрогения) или неправильно истолкованная медицинская информация (реклама, «болезнь второго курса» у студентов-медиков).
Сверхценная ипохондрия проявляется неадекватным вниманием к незначительному дискомфорту или легкому физическому дефекту. Больные прилагают невероятные усилия для достижения желаемого состояния, вырабатывают собственные диеты и уникальные системы тренировок. Отстаивают свою правоту, стремятся наказать врачей, повинных, с их точки зрения, в недуге. Такое поведение бывает проявлением паранойяльной психопатии или указывает на дебют психической болезни (шизофрении).
Бредовая ипохондрия выражается непоколебимой уверенностью в наличии тяжелого, неизлечимого заболевания. Любое высказывание врача в этом случае трактуется как попытка обмануть, скрыть истинную опасность, а отказ от операции убеждает пациента в том, что болезнь достигла терминальной стадии. Ипохондрические мысли могут выступать в качестве первичного бреда без обманов восприятия (паранойяльная ипохондрия) или сопровождаться сенестопатиями, обонятельными галлюцинациями, ощущением постороннего воздействия, автоматизмами (параноидная ипохондрия).
Довольно часто ипохондрические мысли сопутствуют типичному депрессивному синдрому. В этом случае особенно выражены безнадежность и суицидальные тенденции.
При шизофрении ипохондрические мысли почти постоянно сопровождаются сенестопатическими ощущениями — сенестопатически-ипохондрический синдром. Эмоционально-волевое оскудение у данных больных часто заставляет их в связи с предполагаемой болезнью отказаться от работы, прекратить выходить на улицу, избегать общения.
№ 36 Синдром дисморфомании (дисморфофобии). Нервная анорексия как пример дисморфомании. Диагностическое значение. Тактика врача.
Дисморфофобия (дисморфомания) — патологическое состояние, включающее в себя триаду расстройств: 1) идею физического недостатка, объективно отсутствующего, или необоснованно преувеличенного; 2) идеи отношения и 3) депрессивный фон настроения. Идея физического недостатка чаще бывает сверхценной или бредовой (паранойяльный бред), реже проявляется в рамках монотематических обсессий, поэтому синдром более правомерно называть дисморфоманией (М. В. Коркина).
Природа заболевания различна и зависит прежде всего от нозологической принадлежности синдрома. Различают дисморфоманию при шизофрении (вяло текущей или в рамках затяжного пубертатного приступа, а также как инициальный этап юношеской параноидной шизофрении) и при пограничных состояниях.
Центральное расстройство — подозрение со страхом (дисморфофобия) или убежденность (дисморфомания) в наличии физического недостатка — может развиваться медленно, постепенно или возникнуть внезапно, по типу «озарения». Иногда подобные мысли приходят под влиянием психогений — после замечаний окружающих относительно внешности подростка. В основе переживаний могут лежать действительные физические недостатки — крупный нос, полноватая фигура и т. д. Однако то доминирующее место, которое занимают переживания своего «уродства», «дефекта», не соответствует ни реально имеющимся особенностям внешности, ни интенсивности нанесенной психической травмы. Часто связь с психогенией вообще отсутствует.
Дисморфомании не поддаются психотерапевтической коррекции, они целиком овладевают больным и определяют его поведение. Больные обращаются за косметологической помощью, настаивают на операции, отказ воспринимают как трагедию, начинают сами корригировать мнимый физический недостаток и могут покалечить себя.
Вариантом синдрома дисморфофобии (дисморфомании) является синдром нервной анорексии.
Синдром нервной анорексии развивается чаще у девушек в пубертатном и юношеском возрасте и выражается в сознательном отказе от еды с целью похудания. Для пациенток характерно недовольство своей внешностью (дисморфомания — дисморфофобия), около трети из них до возникновения заболевания имели небольшое превышение веса. Недовольство воображаемой тучностью больные тщательно скрывают, не обсуждают его ни с кем из посторонних. Снижение массы тела достигается ограничением количества пищи, исключением из рациона высококалорийных и жирных продуктов, комплексом тяжелых физических упражнений, приемом больших доз слабительных и мочегонных средств. Периоды резкого ограничения в еде перемежаются с приступами булимии, когда сильное чувство голода не проходит даже после приема большого количества пищи. В этом случае больные искусственно вызывают рвоту.
Лечение симптоматическое. В периоды большого эмоционального напряжения или усиления депрессивного фона настроения назначают транквилизаторы, антидепрессанты (седуксен, тазепам, азафен, лудиомил). Психотерапия, направленная на разубеждение, неэффективна. Психотерапевт должен ставить перед собой иную цель — склонить подростка смириться с воображаемым или преувеличенным недостатком, научить его скрывать от окружающих болезненные переживания (добиться компенсаторной диссимуляции).
Косметические операции категорически не показаны. Они не устраняют дисморфофобических переживаний, более того, психическое состояние может ухудшиться. При дисморфомании шизофренической природы проводят лечение основного заболевания.
Госпитализация показана в редких случаях — при депрессии и суицидальном риске, при склонности больных к самоповреждениям
. № 62 Астенический синдром (основные проявления, диагностическое значение, примеры заболеваний, при которых он встречается).
Проявления астении крайне многообразны, но всегда можно обнаружить такие основные компоненты синдрома, как выраженная истощаемостъ (утомляемость), повышенная раздражительность (гиперестезия) и соматовегетативные расстройства.
Важно учитывать не только субъективные жалобы больных, но и объективные проявления перечисленных расстройств.
Так, истощаемостъ хорошо заметна при длительной беседе: при нарастающем утомлении больному становится все труднее понимать каждый следующий вопрос, ответы его становятся все более неточными, наконец он отказывается от дальнейшего разговора, поскольку не имеет больше сил поддерживать беседу.
Повышенная раздражительность проявляется яркой вегетативной реакцией на лице, склонностью к слезам, обидчивостью, иногда неожиданной резкостью в ответах, иногда сопровождающейся последующими извинениями.
Соматовегетативные расстройства при астеническом синдроме неспецифичны. Это могут быть жалобы на боли (головные, в области сердца, в суставах или животе). Нередко отмечаются повышенная потливость, чувство «приливов», головокружение, тошнота, резкая мышечная слабость. Обычно наблюдаются колебания АД (подъемы, падение, обмороки), тахикардия.
Почти постоянное проявление астении — нарушение сна. В дневное время больные, как правило, испытывают сонливость, стремятся уединиться и отдохнуть. Однако ночью они часто не могут заснуть, поскольку им мешают любые посторонние звуки, яркий свет луны, складки в постели, пружины кровати и т.д. В середине ночи они, совершенно измотанные, наконец засыпают, но спят очень чутко, их мучат «кошмары». Поэтому в утренние часы больные чувствуют, что совершенно не отдохнули, им хочется спать.
Астенический синдром является наиболее простым расстройством в ряду психопатологических синдромов, поэтому признаки астении могут входить в какой-либо более сложный синдром (депрессивный, психоорганический). Всегда следует сделать попытку определить, нет ли какого-то более грубого расстройства, чтобы не ошибиться в диагнозе.
В частности, при депрессии хорошо заметны витальные признаки тоски (похудание, стеснение в груди, суточные колебания настроения, резкое подавление влечений, сухость кожных покровов, отсутствие слез, идеи самообвинения), при психоорганическом синдроме заметны интеллектуально-мнестическое снижение и изменения личности (обстоятельность, слабодушие, дисфории, гипомнезия и др.). В отличие от истерических соматоформных расстройств больные с астенией не нуждаются в обществе и сочувствии, они стремятся уединиться, раздражаются и плачут, когда их лишний раз беспокоят.
Астенический синдром наименее специфичен из всех психических расстройств. Он может встретиться почти при любом психическом заболевании, часто появляется у соматических больных. Однако наиболее ярко данный синдром прослеживается у больных неврастенией и различными экзогенными заболеваниями — инфекционным, травматическим, интоксикационным или сосудистым поражением мозга. При эндогенных заболеваниях (шизофрения, МДП) отчетливые признаки астении определяются редко. Пассивность больных шизофренией обычно объясняется не отсутствием сил, а отсутствием воли. Депрессию у больных МДП обычно рассматривают как сильную (стеничную) эмоцию— этому соответствуют сверхценные и бредовые идеи самообвинения и самоуничижения.
№ 19 Основные методы лечения психических расстройств, показания к их назначению. Расстройства, поддающиеся лечению и неизлечимые в настоящее время.
Выбирая тот или иной метод лечения, врач может ставить перед собой различные цели: воздействовать на этиологию и патогенез болезни, оказывать влияние на ведущий синдром и сопутствующие симптомы, проводить общеукрепляющее лечение. Недостаток знаний в этой области ограничивает применение этиотропной (основанной на знании этиологии) терапии в психиатрии. Примерами этиотропного лечения могут быть антибиотикотерапия при прогрессивном параличе, дезинтоксикационные мероприятия при алкогольных психозах, применение психотерапии при психогенных заболеваниях. Некоторые виды шоковой терапии при приступообразном течение шизофрении, возможно, следует отнести к патогенетичесю ориентированным методам. Однако в большинстве случаев в лечебной практике выбор лекарственных средств и терапевтических методов определяется симптомами и синдромами, наблюдаемыми у данного больного, а также особенностями его биологической и психологической конституции.
На различных этапах течения заболевания лечение нацелено на выполнение определенной задачи. В соответствии с этим выделяют купирующую, поддерживающую и корригирующую терапию.
Задачей купирующей терапии является быстрое устранение острых проявлений заболевания. Обычно такое лечение проводится в условиях стационара. В первую очередь приходится бороться с такими проявлениями психоза, как психомоторное возбуждение, помрачение сознания. Для этой цели применяют парентеральные методы введения лекарственных средств. После купирования наиболее опасных проявлений болезни в большинстве случаев удается перейти на пероральный прием лекарств. При этом следует учитывать, что большинство психофармакологических препаратов обладает высокой эффективностью при приеме внутрь. При приступообразной шизофрении и эндогенной депрессии в качестве купирующей терапии до сих пор иногда применяют шоковые методы (ЭСТ и инсулинокоматозная терапия).
Исчезновение психотической симптоматики не означает, что лечение больного должно быть прекращено, поскольку при хронических заболеваниях отмена лекарственных средств нередко ведет к возобновлению психоза через 1,5—2 нед. Поэтому в большинстве случаев лечение уменьшенными дозами лекарственных средств продолжают длительно в амбулаторных условиях (иногда при непрерывном течении заболевания всю жизнь). Такой вид терапии называют поддерживающей. Наиболее удобными для поддерживающей терапии являются средства с длительным действием (модитен-депо, галоперидол-деканоат). В некоторых случаях данный вид лечения проводится даже при полном отсутствии у пациента проявлений болезни, т.е. средства назначаются с профилактической (противо-рецидивной) целью. Примером такого вида лечения является применение солей лития и карбамазепина при МДП и рекуррентной шизофрении.
В некоторых случаях врач не может рассчитывать на исчезновение болезненной симптоматики, однако путем назначения лекарственных средств и психотерапии он пытается несколько гмягчить патологические явления, способствовать большей адаптации пациента. Такая терапия называется корригирующей. Например, стойкий характер симптоматики при психопатиях нге позволяет рассчитывать на выздоровление, однако приме нение лекарственных средств («корректоров поведения») вызывает уменьшение проявления агрессии, расторможенности влечений и подозрительности.
№ 18 Методы общебиологической терапии психических заболеваний (ЭСТ, инсулинокоматозная терапия, депривация сна, экстракорпоральная детоксикация). Показания, эффективность.
Инсулинокоматозная терапия эффективна для лечения острых приступов шизофрении, в которых преобладает бредовая симптоматика в сочетании с выраженным аффектом (тревога, мания, депрессия). Методика предполагает введение инсулина для достижения гипогликемической комы, которая купируется через 10—20 мин после возникновения внутривенным введением глюкозы. Больной, приходя в сознание, получает обильное питье с сахаром и полноценное питание для предотвращения повторной комы. Существуют методики с постепенным подбором доз при подкожном введении инсулина, требующие длительного (иногда несколько недель) подготовительного этапа, и метод внутривенного капельного введения инсулина, позволяющий получить кому быстрее, иногда в первый же сеанс. Для прерывания психоза обычно требуется от 10 до 20 ком.
К осложнениям методики относятся возникающие в гипогликемической состоянии эпилептиформные припадки, состояния затяжной комы, повторные коматозные состояния. Вероятность осложнений снижается при постепенном подборе доз. Преждевременное купирование гипогликемии до полного развития эффекта введенной дозы инсулина мешает точному установлению эффективной дозы. Недопустимо применение пролонгированных форм инсулина.
Дискутируется возможность совмещения инсулиновых ком и нейролептических средств, а также применение фенобарбитала для предупреждения судорожных припадков. Наилучший эффект отмечается при купировании первого болезненного приступа или при небольшой длительности заболевания (не более 3 лет). Метод неэффективен при хронических безремис-сионных формах шизофрении с выраженной апатией и систематизированным бредом. Сахарный диабет и выраженное ожирение являются противопоказанием к лечению.
Иногда для преодоления резистентности к нейролептикам применяют инсулин в дозах, не вызывающих кому. Небольшие дозы инсулина также используют в комплексной терапии алкогольного абстинентного синдрома и нервной анорексии.
Электросудорожная терапия (ЭСТ) эффективна для лечения тяжелых эндогенных депрессий и острых приступов шизофрении с бредовой и кататонической симптоматикой (в частности, при фебрильной шизофрении). Лечебным эффектом обладает эпилептиформный припадок, возникающий в ходе терапии. Первоначально для инициации припадка был предложен коразол, однако этот метод распространения не получил. Существуют методики с монолатеральным и билатеральным расположением электродов на голове. Интенсивность электрического разряда подбирают индивидуально начиная с 80 В и экспозиции 0,3 с. Припадок продолжительностью более 1 мин свидетельствует об избыточной интенсивности импульса. Если же через 20 с после воздействия припадок не развивается (признаком начала припадка считается разгибание стоп), требуется увеличение интенсивности. Курс лечения состоит из 4—8 сеансов. Сам припадок амнезируется, не оставляя у больного неприятных воспоминаний.
Прежде основным осложнением при применении ЭСТ были травмы, связанные с припадком. Эти осложнения исчезли после введения в практику миорелаксантов. В настоящее время опасность представляют нарушения сердечного ритма, остановка дыхания. Многие больные жалуются на временное ухудшение памяти сразу после сеанса, но эти расстройства в большинстве своем обратимы. Эффективность и безопасность ЭСТ позволяют применять ее в тех случаях, когда использование психотропных средств невозможно (например, при беременности).
До введения в практику психофармакопрепаратов описанные выше шоковые методы терапии являлись основными в лечении эндогенных психозов. В последние годы они применяются значительно реже, в основном в случае возникновения резистентности. Шоковая терапия проводится с письменного согласия больного или его законных представителей.
Пиротерапия первоначально предложена в виде прививок 3-дневной малярии для лечения прогрессивного паралича. С введением в практику пенициллина ее использование для лечения сифилитической инфекции прекращено. В настоящее время используется введение пирогенала для купирования абстиненции у больных алкоголизмом, а также для повышения реактивности больных шизофренией при резистентности к нейролептическим средствам.
Методы экстракорпоральной детоксикации широко применяются в медицине с начала 60-х годов. Предположение об участии токсических агентов в возникновении эндогенных психозов указывало на возможный эффект от применения экстракорпоральной детоксикации при шизофрении и МДП. Хотя у ряда больных при применении гемодиализа наблюдался некоторый положительный эффект, однако в целом этот метод был признан малоэффективным.
Гораздо более эффективной оказалась гемосорбция, что указывало на ведущую роль высокомолекулярных токсинов (возможно, аутоиммунных комплексов) в патогенезе психотических расстройств. Наибольший эффект получен при самых острых вариантах эндогенных психозов с преобладанием кататонической и аффективно-бредовой симптоматики (особенно при фебрильной шизофрении). Стойкая ипохондрическая симптоматика, апатико-абулический дефект, паранойяльный бред не поддаются лечению данным методом.
В последние годы чаще проводится более дешевый и доступный метод плазмафереза с использованием искусственной гравитации. Помимо собственно дезинтоксикационного воздействия, не исключено участие в данном методе лечения общебиологического стресса. Так, показана эффективность при острых формах шизофрении облучения крови с помощью лазера без последующего удаления токсинов.
Депривация сна (лишение сна) применяется для лечения депрессии, чаще в качестве дополнительного воздействия наряду с приемом антидепрессантов. Допускается полное отсутствие сна в течение одной ночи с отдыхом в следующую ночь или ежедневное сокращение продолжительности сна до 3—4 ч. Осложнения неизвестны. У больных с бредовыми психозами и эпилепсией может наблюдаться обострение заболевания.
Светотерапия применяется только при сезонных (зимних) депрессиях, описанных в основном у женщин в возрасте от 30 до 50 лет. Больные подвергаются воздействию интенсивным светом (2500 люкс) в течение 2—4 ч. Противопоказания неизвестны. Как правило, требуется поддерживающая терапия в течение всего «темного» периода года.
Психохирургия (лоботомия) получила широкое распространение после создания методики трансорбитальной лейкотомии. Применялась в случае тяжелого неизлечимого душевного заболевания, чаще при хронической депрессии и обсессивно-компульсивных расстройствах. Эффективность при мании, шизофрении и агрессивном поведении отрицается. После введения в практику психофармакологических препаратов применение прекращено.
Для лечения мягких невротических расстройств, купирования абстинентного синдрома, симптоматического лечения сопутствующих соматических расстройств в психиатрии широко применяются физиотерапия и акупунктура. Среди прочих методов нередко используется электросон — воздействие слабых импульсных токов через электроды, расположенные на голове (в области глазниц).
№ 30 Психотерапия. Основные директивные и недирективные методы. Показания к применению. Эффективность, преимущества и недостатки по сравнению с биологической терапией.
Перечень психотерапевтических методик огромен и пополняется с каждым годом. Существующие их классификации противоречивы и не всегда последовательны.
В частности, выделяют методы директивной психотерапии, ориентированные на безоговорочный авторитет врача (гипноз и другие варианты суггестии), и недирективные методики, рассчитанные на активное участие самого больного в формировании лечебной тактики, опирающиеся на принцип партнерства (рациональная психотерапия, аутотренинг, групповые методы).
В зависимости от преследуемых целей выделяют успокаивающие (аутотренинг, биообратная связь) и активизирующие методики (психодрама, гештальт-терапия).
Выделяют методы индивидуальной и групповой психотерапии, между которыми нет резкой грани.
Рациональная психотерапия проводится, как правило, индивидуально. Коррекция представлений больного о его заболевании и психосоциальных проблемах осуществляется посредством логики. Поэтому все высказывания врача должны удовлетворять требованиям определенности, последовательности, доказательности. Данный психотерапевтический подход особенно продуктивен при работе с пациентами, склонными к рационально-логическому мышлению (достаточно высокий уровень образования, преобладание второй сигнальной системы, склонность к самоанализу).
Родственный метод когнитивной психотерапии основан на принципах когнитивной психологии и нацелен на выявление и разрушение алогичных стойких установок больного, мешающих ему реализовать свои возможности. Показана высокая эффективность рациональной и когнитивной психотерапии при некоторых неврозах, психастении, непсихотических вариантах депрессии.
Внушение (суггестия) — различные способы вербального и невербального эмоционально окрашенного воздействия, в результате которого информация воспринимается без критической обработки, минуя логику. Внушение тем успешнее, чем менее пациент предрасположен к рациональному мышлению, чем слабее контроль сознания больного (этому способствуют утомление, ситуация неопределенности, использование средств массовой информации и рекламы). Суггестия показана при неврозах (больше при истерии), алкоголизме. Особенно эффективен этот метод у детей.
Метод гипноза основан на возникновении особого состояния сознания при попытке человека сконцентрировать внимание на каком-либо предмете («Смотрите мне прямо в глаза!»), часто в сочетании с ритмическим воздействием (раскачивание, повторение фраз, мигающий свет). Внушение в состоянии гипноза может иметь положительную окраску («Вы здоровы!») или отрицательную — аверсивную («Запах алкоголя вызывает тошноту!»). Хотя чаше гипноз проводится индивидуально, предложены методики группового гипноза: например, при внушении отвращения к алкоголю рвотный рефлекс успешнее вырабатывается при одновременном воздействии на нескольких пациентов. Во избежание возникновения этических проблем гипноз следует всегда проводить в медицинских учреждениях в присутствии третьих лиц.
Более адекватным методом является самовнушение. Известны следующие методики: произвольное внушение, прогрессивная мышечная релаксация, аутогенная тренировка. Терапии предшествует объяснение ее принципов. Больной должен понять, что конечной целью терапии является способность регулировать свое эмоциональное состояние, быстро снимать напряжение, вызывать изменение функций организма в желаемом направлении. Это достигается длительным, в значительной степени пассивным самонаблюдением.
Методика биообратной связи основана на представлении об условности различий между произвольными и непроизвольными функциями организма. Решающим при формировании возможности управления непроизвольными функциями считается внимание. Многократное сочетание концентрации внимания с получением информации о непроизвольных функциях организма (температуре тела, кожной проводимости, сердечном ритме, биоритмах мозга, ритме дыхания) с помощью специальных приборов помогает произвольному управлению этими функциями.
В основе бихевиоральной (поведенческой) психотерапии лежит процесс научения путем многократного повторения. В процессе терапии может формироваться новый условный рефлекс, например рвота в ответ на прием алкоголя при условно-рефлекторной терапии алкоголизма, или подавляться, тормозиться патологический рефлекс, например подавление страха езды в транспорте, методом систематической десенсибилизации. Данные методики нацелены на лечение моносимптомов — фобий, зависимости от алкоголя. Если целью психотерапии является комплексная перестройка личности, более эффективное научение происходит в процессе групповой психотерапии.
Групповые методы психотерапии основаны на положении о ведущей роли межличностных отношений как в возникновении невроза, так и в процессе выздоровления от него. Предполагается, что каждый пациент наделен стремлением вылечиться, т.е. найти самого себя. Сложение подобных стремлений каждого пациента позволяет обнаружить способ выйти из болезни в процессе их взаимодействия. На этом принципе основана помощь больным наркоманией и алкоголизмом в групп
Date: 2015-08-15; view: 1313; Нарушение авторских прав