
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Патология родов
|
|
225. Укажите основной показатель сужения таза:
А) боковая конъюгата
Б) истинная конъюгата
В) наружная конъюгата
Г) диагональная конъюгата
Д) анатомическая конъюгата
226. Укажите I степень сужения анатомически узкого таза:
А) истиная конъюгата меньше 13 см и больше 10 см
Б) истиная конъюгата меньше 12 см и больше 8 см
В) истинная конъюгата меньше 11 см и больше 8 см
Г) истинная конъюгата меньше 11 см и больше 9 см
Д) истинная конъюгата меньше 9 см и больше 7,5 см
227. Укажите II степень сужения анатомически узкого таза:
А) истинная конъюгата меньше 11 см и больше 9 см
Б) истинная конъюгата меньше 9,5 см и больше 7,5 см
В) истинная конъюгата меньше 9 см и больше 7,5 см
Г) истинная конъюгата меньше 8 см и больше 7,5 см
Д) истинная конъюгата меньше 7,5 см и больше 6,5 см
228. Укажите III степень сужения анатомически узкого таза:
А) истинная конъюгата меньше 9 см и больше 7,5 см
Б) истинная конъюгата меньше 8,5 см и больше 7,5 см
В) истинная конъюгата меньше 8 см и больше 6,0 см
Г) истинная конъюгата меньше 7,5 см и больше 6,5 см
Д) истинная конъюгата меньше 7,0 см и больше 6,5 см
229. Наиболее часто встречающаяся форма анатомически узкого таза:
А) простой плоский
Б) поперечносуженный
В) общеравномерносуженный
Г) плоскорахитический
Д) кососмещенный
230 Перечислите осложнения в первом периоде родов при узком тазе:
А) разрыв промежности
Б) выпадение петель пуповины
В) слабость родовой деятельности
Г) преждевременное излитие околоплодных вод
Д) сдавление мягких тканей родовых путей между костями таза и головкой плода
231. Перечислите осложнения во втором периоде родов при узком:
А) разрыв промежности
Б) клинически узкий таз
В) выпадение петель пеповины
Г) вторичную слабость родовой деятельности
Д) сдавление мягких тканей родовых путей между костями таза и головкой плода
232. Укажите вид таза для которого характерно уменьшение всех прямых размеров плоскостей малого таза:
А) кососмещенный
Б) простой плоский
В) плоскорахитический
Г) поперечносуженный
Д) общеравномерносуженный
233. При несоответствии размеров таза матери и головки живого плода показано:
А) применение утеротоников
Б) наложение акушерских щипцов
В) операция кесарева сечения
Г) плодоразрушающая операция
Д) применение спазмолитиков
234. Какой форме анатомически узкого таза соответствуют следующие размеры таза: D.spinarum 23, D.cristarum 26. D.trohanterica 29, C.externa 20, C.vera–11 см:
А) кососмещенный
Б) простой плоский
В) плоскорахитический
Г) поперечносуженный
Д) общеравномерносуженный
235. Какой вид анатомически узкого таза представлен на рисунке:
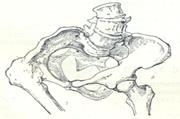
А) кососмещенный
Б) простой плоский
В) плоскорахитический
Г) поперечносуженный
Д) общеравномерносуженный
235. Какой вид анатомически узкого таза представлен на рисунке:
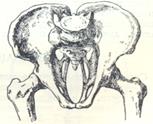
А) кососмещенный
Б) простой плоский
В) плоскорахитический
Г) поперечносуженный
Д) общеравномерносуженный
237. Какой механизм родов при узком тазе, имеющий приспособительный характер, представлен на рисунке:

А) разгибание головки
Б) максимальное сгибание головки
В) асинклитическое вставление головки
Г) продолжительное высокое стояние головки над входом в малый таз
Д) продолжительное стояние головки сагиттальным швом в поперечном размере входа
238. Перечислите методы исследования позволяющие диагностировать узкий таз:
А) влагалищное исследование
Б) рентгенопельвиометрия
В) пельвиометрия
Г) кардиотокография
Д) допплерометрия
239. Измерение какого размера таза представлено на рисунке:
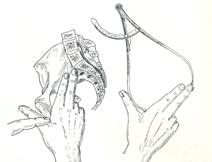
А) D. spinarum
Б) боковая конъюгата
В) истинная конъюгата
Г) наружная конъюгата
Д) диагональная конъюгата
240. Укажите причину раннего излития околоплодных вод при анатомически узком тазе:
А) слабость родовой деятельности
Б) отсутствие пояса соприкосновения
В) асинклитическое вставление головки
Г) перерастяжение нижнего сегмента матки
Д) высокое стояние головки над входом в малый таз
241. Анатомически узким тазом принято считать таз, в котором все или хотя бы один из размеров укорочен по сравнению с нормальным на:
А) 0,2-0,5 см
Б) 0,5-0,8 см
В) 0,8-1,0 см
Г) 1,0-1,5 см
Д) 1,5-2,0 см
242. Какой форме анатомически узкого таза соответствуют следующие размеры таза: D.spinarum 26, D.cristarum 29, D.trohanterica 30, C.externa 18, C.vera–9 см:
А) кососмещенный
Б) простой плоский
В) плоскорахитический
Г) поперечносуженный
Д) общеравномерносуженный
243. Какой форме анатомически узкого таза соответствуют следующие размеры таза: D.spinarum 24, D.cristarum 26, D.trohanterica 28, C.externa 18, C.vera–9 см:
А) кососмещенный
Б) простой плоский
В) плоскорахитический
Г) поперечносуженный
Д) общеравномерносуженный
244. Перечислите признаки клинически узкого таза:
А) положительный симптом Вастена
Б) потуги при прижатой головке плода
В) отрицательный признак Цангмейстера
Г) отсутствие продвижения головки плода при полном раскрытии маточного зева и хорошей родовой деятельности
Д) отсутствие продвижения головки плода при полном раскрытии маточного зева и слабой родовой деятельности
245. Искусственный разрыв плодного пузыря называется:
А) амнитомия
Б) эпизиотомия
В) амниоцентез
Г) амниоскопия
Д) перинеотомия
246. Объективные критерии эффективности родовой деятельности включают:
А) характер схваток
Б) динамику раскрытия маточного зева
В) время излития околоплодных вод
Г) продвижение плода по родовому каналу
Д) длительность родов
247. Эффективность родовой деятельности объективно оценивается по:
А) частоте и продолжительность схваток;
Б) длительности родов;
В) динамике раскрытия шейки матки;
Г) времени излития околоплодных вод;
Д) состоянию плода.
248. К аномалиям родовой деятельности относится:
А) прелиминарный период
Б) подготовительный период
В) слабость родовой деятельности
Г) патологический прелиминарный период
Д) дискоординированная родовая деятельность
249. Короткие и слабые регулярные схватки характерны для:
А) стремительные роды
Б) прелиминарного периода
В) слабости родовой деятельности
Г) патологического прелиминарного периода
Д) дискоординированной родовой деятельности
250. Сильные и длительные с короткими интервалами схватки характерны для:
А) прелиминарного периода
Б) патологического прелиминарного периода
В) слабости родовой деятельности
Г) дискоординированной родовой деятельности
Д) чрезмерной родовой деятельности
251. Для патологического прелиминарного периода характерны схватки:
А) нерегулярные, малоболезненные схватки в течение 3 часов, не приводящие к сглаживанию и раскрытию шейки матки
Б) нерегулярные, слабые, безболезненные в течение 24 часов, не приводящие к сглаживанию и раскрытию шейки матки
В) регулярные, слабые, болезненные в течение 4 часов, приводящие к сглаживанию и раскрытию шейки матки
Г) нерегулярные, слабые, болезненные в течение 6 ч, приводящие к сглаживанию и раскрытию шейки матки
Д) нерегулярные, болезненные в течение более 6 ч не приводящие к сглаживанию и раскрытию шейки матки
252. Роды у первородящих относятся к стремительным, если их продолжительность менее:
А) 4 часов
Б) 5 часов
В) 6 часов
Г) 7 часов
Д) 8 часов
253. Роды у повторнородящих относятся к стремительным, если их продолжительность менее:
А) 2 часов
Б) 3 часов
В) 4 часов
Г) 5 часов
Д) 6 часов
254. Роды у первородящих относятся к быстрым, если их продолжительность менее:
А) 8 часов
Б) 7 часов
В) 6 часов
Г) 2 часов
Д) 1 часа
255. Роды у повторнородящих относятся к быстрым, если их продолжительность менее:
А) 8 часов
Б) 7 часов
В) 6 часов
Г) 4 часов
Д) 2 часов
256. При лечении чрезмерной родовой деятельности наиболее целесообразно применение:
А) спазмолитиков
Б) медикаментозного сна
В) бета-адреномиметиков
Г) перидуральной анестезии
Д) психопрофилактической беседы
257. Группу риска по развитию аномалии родовой деятельности составляют беременные с:
А) отягощенным акушерско-гинекологическим анамнезом
Б) фетоплацентарной недостаточностью
В) многоводием и многоплодием
Г) пороками развития матки
Д) крупным плодом
258. Какова тактика врача при вторичной слабости родовой деятельности, острой внутриутробной гипоксии плода и головки плода на тазовом дне:
А) начать родостимуляцию
Б) начать родовозбуждение
В) выполнить кесарево сечение
Г) наложить выходные акушерские щипцы
Д) начать лечение внутриутробной гипоксии плода
259. Какова тактика врача при отсутствии усталости у роженицы с первичной слабостью родовой деятельности и целым плодным пузырем:
А) ввести окситоцин
Б) выполнить амниотомию
В) сделать перидуральную анестезию
Г) сделать операцию кесарева сечения
Д) выполнить амниотомию с последующим введением утеротоников
260. Какова тактика врача при вторичной слабости родовой деятельности и удовлетворительном состоянии плода в конце периода изгнания:
А) дать медикаментозный сон-отдых
Б) наложить выходные акушерские щипцы
В) сделать перидуральную анестезию
Г) начать родовозбуждение в\в введением окситоцина
Д) начать родостимуляцию в\в введением окситоцина
261. Наиболее объективный метод диагностики вида аномалии родовой деятельности:
А) пальпаторное определение силы и продолжительности схваток
Б) моноканальная наружная гистерография
В) доппелрометрическое исследование
Г) многоканальная гистерография
Д) ультразвуковое исследование
262. К каким патологическим состояниям может привести передозировка сокращающих матку средств:
А) дискоординированной родовой деятельности
Б) патологическому прелиминарному периоду
В) первичной слабости родовой деятельности
Г) вторичной слабости родовой деятельности
Д) чрезмерно сильной родовой деятельности
263. Лечение дискоординированной родовой деятельности включает:
А) введения утеротоников
Б) проведение амниотомии
В) введения спазмолитиков
Г) эпидуральную анестезию
Д) медикаментозный сон-отдых
264. Укажите противопоказание к родостимуляции при удовлетворительном состоянии плода и соответствии размеров плода и таза:
А) дискоординированная родовая деятельность
Б) первичная слабость родовой деятельности
В) вторичная слабость родовой деятельности
Г) поперечное положение плода
Д) наличие рубца на матке
265. Какой вид аномалии родовой деятельности представлен на партограмме по цифрой II:
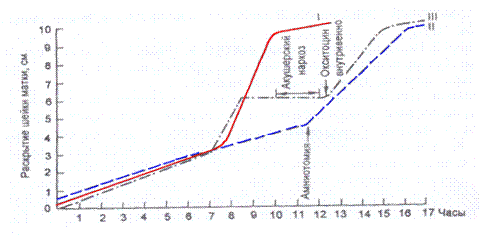
А) патологический прелиминарный период
Б) первичная слабость I периода родов
В) вторичная слабость I периода родов
Г) первичная слабость II периода родов
Д) вторичная слабость II периода родов
266. Какой вид аномалии родовой деятельности представлен на партограмме по цифрой III:
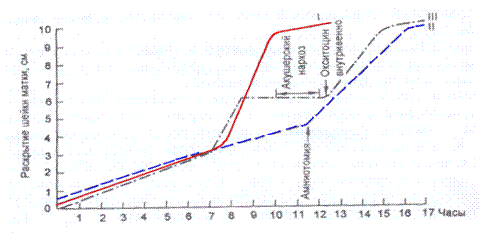
А) патологический прелиминарный период
Б) первичная слабость I периода родов
В) вторичная слабость I периода родов
Г) первичная слабость II периода родов
Д) вторичная слабость II периода родов
267.Причинами невынашивания в раннем сроке беременности являются нижеперечисленные, кроме:
А) инфантилизм;
Б) нейроэндокринные нарушения;
В) воспалительные процессы гениталий;
Г) резус-конфликтная беременность;
Д) аномалии яйцеклеток и сперматозоидов
268.Причины привычного невынашивания беременности можно явиться:
А) в I триместре;
Б) во II триместре;
В) вне беременности;
Г) в III триместре;
Д) в послеродовом периоде или после аборта.
269.Причины невынашивания в раннем сроке беременности:
А) экстрагенитальные заболевания;
Б) дисфункция надпочечников;
В) гипофункция яичников;
Г) интоксикация организма;
Д) истмико-цервикальная недостаточность.
270.Для клиники истмико-цервикальной недостаточности характерны все нижеперечисленные симптомы, кроме:
А) прерывание беременности в 1 триместре;
Б) прерывание беременности во п-ш триместре;
В) преждевременные роды;
Г) дородовое отхождение вод;
Д) выкидыш происходит быстро
271. Показанием к наложению швов при истмико-цервикальной недостаточности является:
А) схваткообразные боли;
Б) дородовое отхождение вод;
В) в анамнезе два и более поздних выкидыша, преждевременные роды, укорочение шейки матки и её размягчение;
Г) наличие в анамнезе 1-го и более ранних выкидышей;
Д) предшествующие медицинские аборты.
272. Причинами преждевременных родов могут быть все нижеперечисленные, кроме:
А) истмико-цервикальная недостаточность;
Б) поздние гестозы;
В) крупный плод;
Г) двойня;
273. В какие сроки беременности производится коррекция истмико-
цервикальной недостаточности:
А) 9-10 недель;
Б) 11-27 недель;
В) 28·35 недель;
Г) 36-37 недель;
Д) в любом сроке.
274. Обратилась Н. 26 лет, в анамнезе 3 самопроизвольных выкидыша при сроке до 9-10 нед. беременности, с выскабливанием слизистой полости матки. Не обследовалась, не лечилась. Месячные с 16 лет, установились через год по 4-5 дней, через 26 дней, умеренные, болезненные. В течение 1,5 лет после замужества не беременела, не предохранялась. Экстрагенитальных и гинекологических заболеваний не выявлено.
Укажите наиболее вероятную причину невынашивания:
А) воспалительные процессы гениталий;
Б) гипофункция яичников;
В) гиперандрогения;
Г) истмико-цервикальная недостаточность;
Д) генетические нарушения.
275. Какие дополнительные методы исследований необходимо провести для подтверждения диагноза на 1 этапе:
А) тесты функциональной диагностики в течение 3-х месяцев;
Б) гистероскопия;
В) бактериоскопическое и бактериологическое исследования;
Г) консультация генетика;
Д) УЗИ.
276. При подтверждении диагноза необходимо провести лечение:
А) противовоспалительное;
Б) гормонотерапия;
В) витаминотерапия;
Г) седативные средства;
Д) рекомендовать не беременеть в течение года.
277.К. обратилась в женскую консультацию. Беременность 3-я, первая закончилась срочными родами крупным плодом,2-я самопроизвольным выкидышем в 16 недель. При обследовании: шейки матки укорочена до 1,5 см, деформирована за счет старых разрывов, размягчена, канал проходим для 1 поперечного пальца. Матка увеличена до 10-11 недель,придатки не определяются.
Выберите правильный диагноз:
А) Беременность 10-11 нед. Деформация шейки матки. ОАА.
Б) Беременность 10-11 нед. Угрожающий выкидыш.
В) Беременность 10-11 нед. Деформация шейки матки. ИЦН. ОАА.
Г) Беременность 10-11 нед. ОАА.
Д) Беременность 10·11 нед. Привычное невынашивание.
278. Какому из предлагаемых теркпевтических мероприятий Вы отдаете предпочтение?
А) диспансерное наблюдение в женской консультации;
Б) направить в стационар для коррекции ИЦН;
В) назначить спазмолитики;
Г) провести сохраняющее лечение в условиях стационара;
Д) назначить гормональное лечение.
279.М. обратилась в женскую консультацию вне беременности. В анамнезе 2 самопроизвольных выкидыша в 10-11 нед, 13-14 нед с выскабливание полости матки. В анамнезе: пиелонефрит, цистит. При обследовании обнаружена эрозия шейки матки, эндоцервицит. Менструальная функция не нарушена.
Предположительная причина невынашивания:
А) воспалительные процессы урогенитального тракта;
Б) гормональные нарушения;
В) ИЦН;
Г) генетические нарушения;
Д) причина неясна.
280. Больной необходимо провести все нижеперечисленные дополни-
тельные методы исследования, кроме:
А) бактериоскопические и бактериологические методы исследования;
Б)дообследование на хламидиоз;
В) тесты функциональной диагностики в течение 3 месяцев;
Г) метросальпингография,
Д) лапароскопия.
281. Первобеременная 24 года, поступила с жалобами на схваткооб-
разные боли внизу живота, кровянистые выделения из половых путей. Последние месячные 9 недель тому назад. РУ: шейка матки длиной 3 см, наружный зев закрыт, тело матки увеличено до 7-8 недель беременности. Придатки не определяются. Умеренные кровянистые выделения.
Выберите правильный диагноз:
А) Беременность 7·8 нед. Угрожающий аборт.
Б) Беременность 7·8 нед. Начавшийся аборт.
В) Беременность 7·8 нед. Аборт в ходу.
Г) Беременность 7-8 нед. Неполный аборт.
Д) Беременность 7·8 нед. Несостоявшийся выкидыш.
282. Какими дополнительными методами исследования можно под-
твердить диагноз?
А) УЗИ;
Б) цитологическое исследование влагалищных мазков;
В) анализ крови;
Г) лапароскопия;
Д) ни один из перечисленных.
283..Какое лечение следует провести?
А) сохраняющая терапия;
Б) эстрогенный гемостаз;
В) истмикорафия;
Г) выскабливание полости матки;
Д) витаминотерапия.
284 Повторнобеременная со сроком 22-23 недели поступила с жалоба-
ми на чувство тяжести внизу живота. В анамнезе: 1 преждевременные роды в сроке 31-32 недели, 1 самопроизвольный выкидыш в сроке 25-26 нед. РУ: Шейка матки длиной 1,5 см, размягчена, шеечный канал свободно проходим для 1 пальца, плодный пузырь цел, предлежащая часть высоко над входом в малый таз.
Выберите правильный диагноз:
А) Беременность 22-23 нед. Начавшийся аборт. ОАА.
Б) Беременность 22-23 нед. Неполный аборт.
В) Беременность 22-23 нед. Угрожающий поздний выкидыш. ИЦН;
Г) Беременность 22-23 нед. Угрожающий аборт. ОАА.
Д) Беременность 22·23 нед. Аборт в ходу.
285.Выберите правильную терапевтическую тактику:
А) амниотомия, родовозбуждение;
Б) сернокислая магнезия в/м;
В) хирургическая коррекция ИЦН;
Г) спазмолитики, витамин Е;
Д) постельный режим, наблюдение.
286. У повторнородящей при сроке беременности 34-35 нед.В течение 3-х часов регулярные схватки, слабые через 5 мин. до 20-25 сек. Сердцебиение плода 140 уд. в мин. РУ: шейка матки сглажена, открытие 2 см, плодный пузырь цел, предлежит головка, прижата ко входу в малый таз. Мыс не достижим.
Выберите правильный диагноз:
А) Беременность 34-35 нед. Угрожающие преждевременные роды.
Б) Беременность 34-35 нед. Начавшийся поздний самопроизвольный аборт.
В) Беременность 34-35 нед. Начавшиеся преждевременные роды.
Г) Беременность 34-35 нед. Начинающиеся преждевременные роды.
Д) Беременность 34-35 нед. угрожающий поздний аборт.
287. 0пределите оптимальную лечебную тактику:
А) кесарево сечение;
Б) постельный режим;
В) родостимуляция;
Г) сохраняющая терапия с применением спазмолитиков ' токолитиков, дексометазона;
Д) амниотомия с родовозбуждением.
288. Повторнобеременная поступила с диагнозом беременность 15-16 нед. Угрожающий поздний выкидыш. привычное невынашивание. Гиперандрогения надпочечникового генеза. Беременность наступила после гормонотерапии.
Как лечить беременную?
А) постельный режим, вит. Е, спазмолитики;
Б) седативные средства, постельный режим, спазмолитики;
В) седативные средства, спазмолитики, дексаметазон;
Г) седативные средства, спазмолитики, прогестерон;
Д) седативные средства, эстрогены.
289.Как контролировать эффективность лечения?
А) по клиническим данным;
Б) по уровню хориального гонадотропина;
В) по уровню 17-КС;
Г) по уровню прогестерона;
Д) по ректальной температуре.
290. Сколько времени продолжать гормональное лечение?
А) до 26 нед. беременности;
Б) до 32 нед. беременности;
В) до 35 нед. беременности;
Г) до 37 нед. беременности;
Д) в течение всей беременности
291. В каких случаях можно сохранить беременность?
А) при угрожающем выкидыше;
Б) при аборте в ходу;
В) неполном выкидыше;
Г) при угрожающем и. начавшемся выкидыше;
Д) ни при одном варианте беременность сохранить нельзя.
292. Какие клинические симптомы свидетельствуют о недостаточной функции яичников, которая может быть причиной невынашивания?
А) позднее начало месячных;
Б) болезненные месячные;
В) нерегулярные месячные;
Г) предшествующее первичное бесплодие, выкидыши в ранние сроки беременности;
Д) все вышеперечисленные.
293. К., 22 года, поступила в гинекологическое отделение с кровотечением,
которое началось при задержке месячных на 2,5 месяца. РУ: шейка матки укорочена, шеечный канал проходим для 2 поперечных пальцев. Матка увеличена до 6-7 недель беременности, мягкая. Придатки не определяются.
Поставьте диагноз:
А) Беременность 8-9 нед. Неполный выкидыш.
Б) Беременность 6-7 недель. Начавшийся выкидыш.
В) Беременность 6-7 нед. Угрожающий выкидыш.
Г) Беременность 8-9 нед. Полный выкидыш.
Д) Беременность 6-7 нед. Неполный выкидыш.
294.Выберите терапевтические мероприятия:
А) выскабливание полости матки;
Б) гормональный гемостаз;
В) спазмолитики;
Г) сокращающие матку средства;
Д) В- миметики.
295. Беременность называется переношенной, если:
А) продолжается более 14 дней после ожидаемого срока родов, заканчивается рождением плода с признаками переношенности и плацента с перификатами;
Б) продолжается более 42 недель и заканчивается рождением зрелого плода;
В) продолжается более 40 недель;
Г) продолжается более 41 неделю и более;
Д) продолжается более 43 недель и заканчивается рождением плода с признаками переношенности.
296. Какие клинические симптомы не характерны для переношенной беременности?
А) отсутствие прибавки веса беременной;
Б) уменьшение окружности живота;
В) уменьшение высоты стояния дна матки;
Г) снижение тургора кожи;
Д) усиление или ослабление шевеление плода.
297. Какие показатели мазка на молозивные тельца подтверждают переношенность;
А) менее 10 в поле зрения;
Б) отсутствие молозивных телец;
В) 10 в поле зрения;
Г) более 10 в поле зрения;
Д) более 20 в поле зрения.
298. Выберите из ниже перечисленных признаков не характерные для переношенности плода:
А) обильная смазка;
Б) плотные кости черепа;
В) узкие швы и роднички черепа;
Г) «банные» ручки и стопки;
Д) мацерация кожи.
299. Какая беременность называется пролонгированной?
А) продолжается более 40 недель и заканчивается рождением плода с признаками переношенности;
Б) продолжается более 41 недель и заканчивается рождением плода без признаков переношенности;
Г) продолжается более 43 недель;
Д) продолжается более 42 недель и заканчивается рождением плода без признаков переношенности и неизмененной плаценты.
300. Какие дополнительные методы исследования могут быть подтвердить переношенную беременность?
А) амниоцентез;
Б) амниоскопия;
В) УЗИ;
Г) ЭКГ, ФКГ;
Д) все вышеперечисленные.
301. Первородящая 31 года со сроком беременности 42-43 недели. В анамнезе 2 ранних самопроизвольных выкидыша с выскабливанием полости матки. ОЖ-110см, ВСМ -38см. Положение плода продольное, головное предлежание. Сердцебиение плода 140 уд. в мин, ясное, ритмичное. Родовой деятельности нет. Воды целы. Шейка матки зрелая.
Выберите правильный диагноз:
А) Беременность 42-43 недель. Первородящая старшего возраста. ООА. Крупный плод.
Б) Беременность 42-43 недель. ООА.
В) Беременность 42-43 недель. Крупный плод. ООА.
Г) Беременность 42-43 недель. Первородящая старшего возраста. ООА.
Д) Беременность 42-43 недель. Первородящая старшего возраста. Крупный плод.
302. Какой из дополнительных методов исследования не информативен при переношенности для подтверждения диагноза?
А) мазок на гормональный статус;
Б) мазок на молозивные тельца;
В) УЗИ;
Г) коагулограмма;
Д) ЭКГ, ФКГ.
303. Выберите тактику ведения беременности:
А) подготовка организма к родам с последующей родостимуляцией;
Б) подготовка организма к родам с последующей амниотомией;
В) кесарево сечение в плановом порядке;
Г) дожидаться спонтанного начала родов;
Д) лечение фетоплацентарной недостаточности, подготовка организма к родам, родовозбуждение.
304. Повторнобеременная с нормальными размерами таза.
Срок беременности 41-42 недель. В анамнезе 1- срочные роды, 3 мед. аборта. Акушерский статус: ОЖ-100см, ВСМ -34см. Положение плода продольное, головное предлежание. Сердцебиение плода 140 уд. в мин, ясное, ритмичное. Родовой деятельности нет. РV: Шейка матки расположена центрально, длинной 2 см, размягчена на всем протяжении, цервикальный канал проходим для 1 пальца, плодный пузырь цел, предлежит головка, прижата ко входу в малый таз. Мыс не достижим.
Выберите правильный диагноз:
А) Беременность 41-42 недель. ОАА.
Б) Беременность 41-42 недель. Крупный плод. Зрелая шейка матки.
В) Беременность 41-42 недель.
Г) Беременность 41-42 недель. Зрелая шейка матки. ОАА.
Д) Беременность 41-42 недель. Незрелая шейка матки. ОАА
305. Какова тактика ведения беременной:
А) кесарево сечение в плановом порядке;
Б) контролировать состояние внутриутробного плода, при гипоксии - кесарево сечение;
В) подготовка организма к родам, амниотомия и последующее родовозбуждение;
Г) дожидаться спонтанного начала родовой деятельности;
Д) внутривенное введение простогландинов.
306. Повторнородящая. Срок беременности 42-43 недели. Вродах 6 часов. Безводный период 10 часов. 1 беременность закончилась самопроизвольным выкидышем в сроке 19-20 недель с выскабливанием полости матки. Акушерский статус: ОЖ-110см, ВСМ -38см. Положение плода продольное, головное предлежание. Сердцебиение плода 140 уд. в мин, ясное, ритмичное. РV: Шейка матки сглажена,открытие 4см. Плодного пузыря нет. Предлежит головка, прижата ко входу в малый таз. Мыс не достижим.
Выберите правильный диагноз:
А) Беременность 42-43 недель. Первый период родов.
Б) Беременность 42-43 недель. Крупный плод. Дородовое излитие околоплодных вод. Первичная слабость первого периода родов. ОАА.
В) Беременность 42-43 недель. Раннее излитие о \ вод. Крупный плод.
Г) Беременность 42-43 недель. Раннее излитие о \ вод. I период родов.
Зрелая шейка матки. ОАА.
Д) Беременность 42-43 недель. I период родов. ОАА.
307. Какая из предлагаемых тактик ведения родов наиболее оптимальна для матери и плода?
А) роды вести консервативно, провести лечение слабости родовой деятельности;
Б) провести триаду Николаева, создать ВГГК фон;
В) родоразрешить операцией кесарево сечения;
Г) провести лечение слабости родовой деятельности, при отутствии эффекта – кесарево сечение;
Д) акушерский сон с последующей родостимуляцией.
308. Какой тип мазка на гормональный статус характерен для переношенной беременности?
А)I тип;
Б) II тип;
В)III тип;
Г) IV тип;
Д)III-IV тип без изменений в динамике.
309.Частота посещений женской консультации при тазовых предлежаниях плода с ОАА:
А) до 30 нед. 1 раз в месяц, после 30 нед. - еженедельно;
Б) 1 раз в месяц - в 1 половину, 2 раза в месяц - с 20 до 30 нед., еже-
недельно с 30 нед.;
В) в течение всей беременности еженедельно;
Г) 1 раз в два месяца до 30 нед., затем 1 раз в месяц;
Д) частота диспансерного наблюдения устанавливается врачом
индивидуально.
310.С какого срока беременности назначается комплекс корригирующих
гимнастических упражнений при тазовом предлежании плода?
А) с 20 нед.;
Б) с 25 нед.;
В) с 29-30 нед.
Г) с 31-32 нед.;
Д) с зз-35 нед.
311.Какой метод позволяет безошибочно поставить диагноз тазового
предлежания плода во время беременности:
А) 4 приема наружного акушерского исследования;
Б) выслушивание сердцебиения плода;
В) влагалищные исследования;
Г) УЗИ;
Д) амниоскопия.
312. Какие осложнения возникают чаще в течение беременности при
тазовом предлежании плода:
А) преждевременное отхождение вод, преждевременные роды;
Б) отеки беременных, нефропатия;
В) внутриутробная гипоксия плода, гипотрофия плода;
Г) антенатальная гибель плода, ВПР;
Д) частота и характер осложнений при тазовом предлежании и
головном одинаковы.
313. Какие осложнения возникают в родах при тазовых предлежаниях?
А) раннее отхождение вод, выпадение пуповины
Б) слабость родовой деятельности;
В) гипоксия плода;
Г) запрокидывание ручек;
Д) все вышеперечисленны
314.К., 23 лет, беременность доношенная. Размеры таза: 23-26-28-
18см. ОЖ: 110 см, ВДМ – 38 см. положение плода продольное, предлежат ягодицы, прижаты ко входу в малый таз. Сердцебиение плода 140 уд. в мин, ясное, ритмичное. РУ: Шейка матки: зрелая. Диагональная коньюгата -11,5 см.
поставьте диагноз:
А) Беременность 38-39 нед. Тазовое предлежание.
Б) Беременность 38-39 нед. Тазовое предлежание. Узкий таз.
В) Беременность 38-39 нед. Тазовое предлежание. Общеравномерносуженный таз.
Г) Беременность 38-38 нед. Тазовое предлежание. Крупный плод. Общеравномерносуженный таз 1 ст.
Д) Беременность38-39 нед. Ягодичное предлежание. Общеравномерносуженный таз.
315.Составьте план родоразрешения:
А) произвести кесарево сечение в плановом порядке;
Б) роды начать вести консервативно, при присоединении слабости
родовой деятельности поставить вопрос об операции кесарева сечения;
В) роды вести консервативно;
Г) роды вести консервативно, при слабости родовой деятельности
во 2 периоде произвести экстракцию плода за тазовый конец;
Д) роды вести консервативно, после рождения плода до нижнего
угла лопаток произвести классическое ручное пособие.
316.Роженица 20 лет, во 2 периоде родов. Потуги через 1-2 мин по 50-55" хорошей силы, сердцебиение плода глухое, 110 уд. в мин.
РУ: открытие маточного зева полное, плодного пузыря нет, предлежат ягодицы - в узкой части полости малого таза.
7.1.Поставьте диагноз:
А) Беременность 39-40 нед. 2 период родов, ягодичное предлежание
Б) Беременность 39-40 нед. 2 период родов, чисто ягодичное предлежание, гипоксия плода;
В) Беременность39-40 нед. Смешанное ягодичное предлежание, гипоксия плода;
Г) Правильного диагноза нет.
Д) Беременность 39-40 нед. 2 период родов. Клинически узкий таз. ягодичное предлежание, гипоксия плода.
317. Как дальше вести роды?
А) произвести триаду Николаева;
Б) ускорить рождение плода путем в/в введения окситоцина;
В) про извести перинеотомию;
Г) дать наркоз и про извести операцию кесарево сечение
Д) произвести экстракцию плода за паховый сгиб.
318.Первородящая 35 лет. В анамнезе 2 самопроизвольных выкидыша при сроке 8-9 нед. размеры таза нормальные. Срок беременности 38-39 нед. Матка невозбудима. Положение плода продольное, предлежит тазовый конец, прижат ко входу в малый таз.
ОЖ-110 см, ВДМ - 37 см.
Поставьте диагноз:
А) Беременность 38-39 нед. Тазовое предлежание.
Б) Беременность 38-39 нед. Тазовое предлежание. Купный плод Первородящая старшего возраста. ОАА.
В) Беременность 38-39 нед.1период родов.Тазовое предлежание. ОАА.
Г) Беременность 38-39 нед. Первородящая старшего возраста. ОАА.
Д) Беременность 38-39 нед. Тазовое предлежание. Первородящая старшего возраста
319 Как родоразрешить женщину?
А) путем операции кесарево сечение в плановом порядке;
Б) операцией кесарево сечения при слабости родовой деятельности без лечения;
В) роды вести консервативно, оказать пособие по Цовьянову.
Г) роды вести консервативно, вопрос об операции кесарева сечения может встать при слабости родовой деятельности и без эффективности ее лечения.
Д) роды вести консервативно. Во 2 периоде произвести экстракцию плода за тазовый конец;
320.У повторнородящей с доношенной беременностью.нормальными размерами таза,ягодичным предлежанием плода через 5 часов от начала родовой деятельности отошли воды и начались потуги.Как вести 2 период родов?
А) выслушать сердцебиение плода, после прорезывания ягодиц роды вести по Цовьянову.
Б) начать в/в введение окситоцина,ввести спасмолитики,триаду Николаева, после прорезывания ягодиц роды вести по Цовьянову.
В) роды вести выжидательно,после рождения плода до нижнего угла лопатки применить классическое ручное пособие.
Г) роды вести консервативно,на фоне спазмолитиков и анальгетиков,быть готовыми к извлечению плода за тазовый конец.
Д) родоразрешить путем операции кесарева сечения.
321.У повторнородящей с нормальными размерами таза и доношенной беременностью через 3 часа от начала родовой деятельности отошли воды. Сердцебиение плода 140 уд. мин. Предполагаемый вес 3200,0 РУ: во влагалище ножка, шейка матки сглажена, открытие 4 см,
подтекают светлые воды, мыс не достижим. Как вести роды?
А) произвести кесарево сечение;
Б) задержать рождение ножек до полного открытия шейки матки. Оказать пособие по Цовьянову 2;
В) роды вести выжидательно, провести триаду по Николаеву;
Г) произвести классическое ручное пособие;
Д) произвести экстракцию плода за ножку;
322.Операция экстракцию плода за ножку, за обе ножки, за паховый сгиб производится по следующим показаниям, кроме:
А) слабость потужного периода;
Б) клинически узкий таз;
В) гипоксия плода;
Г) прогрессирование тяжести гестоза во 2 периоде;
декомпенсированные пороки сердца.
323.Второй период родов. Неполное ягодичное предлежание. Роды ведутся по Цовьянову. После рождения до нижнего угла лопатки дальнейшего продвижения плода нет в течение 2-х потуг. плод делает дыхательные движения. Ваша тактика
А) ввести окситоцин;
Б) провести триаду по Николаеву;
В) продолжить роды по Цовьянову;
Г) произвести классическое ручное пособие;
Д) произвести экстракцию плода за тазовый конец;
324.Каковы причины тазовых предлежаний. Выбери правильный ответ?
А) снижение тонуса матки;
Б) узкий таз;
В) опухоли матки;
Г) пороки развития матки;
Д) все вышеперечисленные;
325.Если при ягодичном предлежании плод родился до нижнего угла лопаток, где находится головка?
А) над входом в малый таз;
Б) во входе в малый таз;
В) в широкой части полости малого таза;
Г) в узкой части полости малого таза;
Д) на тазовом дне;
326.Куда обращен крестец при 1 позиции заднем виде тазового предлежания?
А) влево, кзади;
Б) вправо, кзади;
В) влево, кпереди;
Г) вправо, кпереди;
Д) правильного ответа нет.
327. Куда обращен крестец при 2 позиции заднем виде тазового предлежания?
А) влево, кзади;
Б) вправо, кзади;
В) влево, кпереди;
Г) вправо, кпереди;
Д) правильного ответа нет.
328. Куда обращен крестец при 1 позиции переднем виде тазового предлежания?
А) влево, кзади;
Б) вправо, кзади;
В) влево, кпереди;
Г) вправо, кпереди;
Д) правильного ответа нет.
329. Куда обращен крестец при 2 позиции переднем виде тазового предлежания?
А) влево, кзади;
Б) вправо, кзади;
В) влево, кпереди;
Г) вправо, кпереди;
Д) правильного ответа нет
.
330. Каким размером головка прорезывается при рождении плода в тазовом предлежании?
А) малым косым размером;
Б) средним косым размером;
В) большим косым размером;
Г) прямым размером;
Д) вертикальным размером.
331. Какой вариант тазового предлежания является наиболее выгодным для матери и плода?
А) смешанное ягодичное;
Б) чисто ягодичное;
В) полное ножное;
Г) неполное ножное;
Д) коленное.
332.Особенностью кровотечения при преждевременной отслойке нормально расположенной плаценты является:
А) всегда наружное;
Б) всегда внутреннее;
В) болезненность матки при пальпации;
Г) всегда болезненное;
Д) объем наружного кровотечения не соответствует состоянию беременной.
333.Особенностью кровотечения при предлежании плаценты является:
А) болезненность матки при пальпации;
Б) наружного кровотечения можеть и не быть;
В) имеются признаки внутрибрюшного кровотечения;
Г) безболезненное;
Д) в покое, чаще ночью.
334.Предлежание плаценты в первом периоде родов следует дифференцировать:
А) с разрывом промежности;
Б) с разрывом матки;
В) с разрывом врикознорасширенного узла влагалища;
Г) с преждевременной отслойкой нормально расположенной плаценты;
Д) с разрывом шейки матки.
335.Основным фактором в выборе тактики родоразрешения при предлежании плаценты является:
А) вид предлежания плаценты (полное, неполное);
Б) состояние родовых путей (степень открытия шейки матки);
В) предлежание плода (головное, тазовое);
Г) сопутствующая экстрагенитальная патология;
Д) возраст женщины.
336.При преждевременной отслойке нормально расположенной плаценты показано:
А) родостимуляция окситоцином;
Б) родостимуляция простагландинами;
В) введение метилэргометрина капельно внутривенно;
Г) введение питуитрина внутримышечно;
Д) кесарево сечение.
337.При ведении беременной с полным предлежанием плаценты нельзя:
А) назначать токолитики;
Б) производить влагалищное исследование вне операционной;
В) назначать слабительные препараты;
Г) назначать слабительные препараты;
Д) выписывать из стационара вплоть до родоразрешения.
338. Длительный гипертонус матки наиболее характерен:
А) для предлежания плаценты;
Б) для преждевременной отслойки нормально расположенной плаценты;
В) для шеечно – перешеечной беременности;
Г) для разрыва матки;
Д) дискоординации родовой деятельности.
339.Отслойка плаценты у беременной часто происходит:
А) при предлежании плаценты;
Б) при фетоплацентарной недостаточности;
В) придлительно текущей преэклампсии;
Г) при анемии;
Д) при сочетании преэклампсии с экстрагенитальной патологией
340.Преждевременная отслойка нормально расположенной плаценты чаще происходит:
А) при крупном плоде;
Б) при абсолютной и относительной короткости пуповины;
В) при непоказанной родостимуляции;
Г) при дискоординации родовой деятельности;
Д) слабости родовой деятельности.
341. Повторнобеременная со сроком 37-38 недель поступила через 30 минут после начала кровотечения из половых путей, кровопотеря 300,0. В анамнезе 2 медицинских аборта, последний - осложнился метроэндометритом. Головка плода подвижна над входом в малый таз, сердцебиение плода ясное, ритмичное до 140 уд/мин.
Осмотрена на зеркалах: шейка матки эрозирована, кровянистые выделения из цервикакльного канала. Диагноз:
А) Беременность 39-40 недель. ОАА. ПОНРП. Кровотечение
Б) Беременность 39-40 недель. Предлежание плаценты. Кровотечение.
В) Беременность 39-40 недель. Разрыв краевого синуса, плевистое прикрепление пуповины
Г) Беременность 39-40 недель. Предлежание плаценты
Д) Беременность 39-40 недель. ОАА. Эрозия шейки матки
342. Повторнобеременная со сроком 37-38 недель поступила через 30 минут после начала кровотечения из половых путей, кровопотеря 300,0. В анамнезе 2 медицинских аборта, последний - осложнился метроэндометритом. Головка плода подвижна над входом в малый таз, сердцебиение плода ясное, ритмичное до 140 уд/мин.
Осмотрена на зеркалах: шейка матки эрозирована, кровянистые выделения из цервикакльного канала. Выставлен клинический диагноз: Беременность 39-40 недель. Предлежание плаценты. Кровотечение.
Тактика врача:
А) сохраняющая терапия
Б) амниотомия
В) амниоскопия
Г) кесарево сечение в экстренном порядке
Д) диатермокоагуляция.
343. Беременная 36 лет поступила с жалобами на распирающие боли в животе, скудные кровянистые выделения. Объективно состояние средней тяжести. Кожные покровы и видимые слизистые бледные. АД 90/50 мм.рт.ст. Пульс 100 уд/мин. Отеки на нижних конечностях, белок в моче - 1,5 г/л; матка увеличена соответственно 35-36 неделям беременности, напряжена, части плода не пальпируются, сердцебиение плода не прослушивается.
Поставьте диагноз:
А) Беременность 35-36 недель. Преэклампсия легкой степени
Б) Беременность 35-36 недель. Предлежание плаценты
В) Беременность 35-36 недель. Преэклампсия средней степени.
Преждевременная отслойка нормально расположенной плаценты.
Антенатальная гибель плода Геморрагический шок II ст.
Г) Беременность 35-36 недель. Многоводие. Антенатальная гибель плода.
Д) Беременность 35-36 недель. Преэклампсия тяжелой степени. Антенатальная гибель плода.
344. Беременная 36 лет поступила с жалобами на распирающие боли в животе, скудные кровянистые выделения. Объективно состояние средней тяжести. Кожные покровы и видимые слизистые бледные. АД 90/50 мм.рт.ст. Пульс 100 уд/мин. Отеки на нижних конечностях, белок в моче - 1,5 г/л; матка увеличена соответственно 35-36 неделям беременности, напряжена, части плода не пальпируются, сердцебиение плода не прослушивается. Во время операции кесарево сечение по поводу преждевременной отслойки нормально расположенной плаценты обнаружена матка Кювелера. Определите объем операции:
А) надвлагалищная ампутация матки с придатками
Б) экстирпация матки и перевязка общих подвздошных артерий
В) перевязка подвздошных артерий
Г) экстирпация матки и перевязка наружных подвздошных артерий
Д) экстирпация матки и перевязка внутренних подвздошных артерий
345.Что не является причиной кровотечения во 2 половине беременности?
А) предлежание плаценты;
Б) преждевременная отслойка нормально расположенной плаценты;
В) эрозия шейки матки;
Г) разрыв варикозного узла;
Д) начавшиеся преждевременные роды;
346. Что не является причиной, ведущей к предлежанию плаценты?
А) неполное развитие децидуальной ткани вследствие восплаительных дистрофических, гормональныхнарушений;
Б) большая плацента;
В) многоводие;
Г) внутриутробные инфекции;
Д) узкий таз.
347. Перечисленные клинические симптомы полного предлежания плаценты;
А) кровотечение во 2 половине беременности;
Б) анемизация беременности;
В) неправильное положения плода;
Г) пальпация плаценты при влагалищном исследовании;
Д) все выше перечисленные
348. Какой дополнительный метод исследования подтверждает диагноз предлежание плаценты?
А) амниоскопия;
Б) кольпоскопия;кардиотахограмма;
В) кардиотахограмма;
Г) УЗИ;
Д) амниоцентез
349. Выберите терапевтические мероприятия при сроке беременности 35-36 недель, при полном предлежании плацентыи кровотечении:
А) гемотрансфузия и госпитализация в дородовое отделение;
Б) провести сохраняющую терапию;
В) создать ВГГК – фон;
Г) амниотомия и родовозбуждение;
Д) родоразрешить путем операции касарева сечения
350. Что не является причиной преждевременной отслойки нормально расположенной плаценты?
А) узкий таз;
Б) поздние гестозы;
В) медицинские аборты;
Г) миомаматки;
Д) сахарный диабет
351. Выберите клинические симптомы преждевременной отслойки нормально расположенной плаценты:
А) острая боль в животе;
Б) напряжение матки и локальная болезненность;
В) внутриутробная гибель плода;
Г) снижение АД;
Д) все выше перечисленные
352. Какова врачебная тактика при истинном полном приращении плаценты?
А) в/в метилэргометрин 1,0 на 20,0 мл. физиологического раствора;
Б) произвести ручное отделение и выделение плаценты;
В) в/в окситоцин 5 ед. на 400,0 мл.. физиологического раствора капельно;
Г) применить метод Креде- Лазаревича;
Д) в условиях развернутой операционной произвести попытку ручного отделения и выделения плаценты, в случае обнаружения истинного приращения- лапаротомия, удаление матки.
353. Перечислите клинические симптомы, характерные для гипотонического кровотечения:
А) кровотечение со сгустками;
Б) матка дряблая;
В) матка отвечает на введение сокращающих веществ;
Г) матка отвечает на механические раздражители;
Д) все вышеперечисленные;
354. Беременная с доношенным сроком беременности доставлена через 30 минут после начавшегося кровотечения. Кровопотеря составила около 300,0 мл. Первые две беременности прерваны мед. абортами, последний осложнился эндометритом с длительными кровянистыми выделениями и температурой. Данная беременность третья, протекала без осложнений. Состояние удовлетворительное, пульс-86 уд. в мин. АД-110/70 на обеих руках. Положение плода продольное, предлежит головка, подвижна, над входом в малый таз. Сердцебиение плода ясное, ритмичное 140 уд. в мин. Родовой деятельности нет. В момент поступления кровянистых выделений нет. Осмотрена на зеркалах, во влагалище небольшое количество крови, из канала выделений нет. Шейка эрозирована, не кровоточит.
Выберите предположительный диагноз:
А) Беременность 38-39 недель. ОАА. ПОНРП, кровотечение.
Б) Беременность 38-39 недель., предлежание плаценты, кровотечение, ОАА.
В) Беременность 38-39 недель. ОАА. Разрыв краевого синуса плевистое прикрепление пуповины.
Г) Беременность 38-39 недель. ОАА. Кровоточащая эрозия шейки матки.
Д) Беременность 38-39 недель. ОАА. Низкая плацентация.
355. Какие дополнительные методы исследования позволяют подтвердить диагноз:
А) влагалищное исследование;
Б) УЗИ;
В) амниоскопия;
Г) кольпоскопия;
Д) кардиотахография.
356.После подтверждения диагноза выберите терапевтические мероприятия:
А) произвести гемотрансфузию и госпитализировать в дородовое отделение;
Б) провести сохраняющую терапию;
В) создать ВГГК-фон;
Г) вскрыть плодный пузырь и начать возбуждение родовой деятельности;
Д) родоразрешить путем операции кесерева сечения.
357.Повторнородящая поступила в роддом по поводу кровотечения из половых путей, начавшегося 2 часа тому назад, одновременно с возникновением схваток, при доношенном сроке беременности. Кровопотеря составила 50 мл. Беременность 5-я, предстоят 2-е роды. Общее состояние удовлетворительное, пульс-76 уд. в мин. АД-120/80 на обеих руках. Матка при пальпации безболезненна. Положение плода продольное, предлежит головка, высоко над входом в малый таз. Сердцебиение плода ясное, ритмичное 140 уд. в мин. На зеркалах- слизистые влагалища и шейки матки чистые. РУ: Шейка матки сглажена, открытие 4 см, плодный пузырь цел, спереди и справа определяется губчатая ткань, предлежит головка, над входом в малый таз, мыс не достижим. Выделения кровянистые в небольшом количестве. Поставлен диагноз: Беременность 39-40 недель,1 период родов. Неполное предлежание плаценты. ОАА. Какова тактика врача при неполном предлежании плаценты в 1 период родов?
А) вскрыть плодный пузырь и наложить кожно-головные щипцы по Иванову;
Б) произвести гемотрансфузию и предоставить роды спонтанному течению;
В) родоразрешить путем операции кесерева сечения;
Г) вскрыть плодный пузырь и, если кровотечение прекратится, роды вести на фоне спазмолитиков;
Д) вскрыть плодный пузырь и, при прекращении кровотечения роды вести через естественные родовые пути, в случае продолжающегося кровотечения или возобновления кровотечения- родоразрешить путем операции кесерева сечения.
358.Когда ставится диагноз разрыва промежности 1 ст.?
А) при нарушении целостности задней спайки и кожи промежности;
Б) при нарушении кожи промежности, мышц, включая сфинктер прямой кишки;
В) при нарушении стенки влагалища;
Г) при нарушении мышц тазового дна;
Д) при нарушении мышц прямой кишки;
359..Когда ставится диагноз разрыва промежности 3 ст.?
А) нарушается целостность задней спайки;
Б) нарушается целостность половых губ;
В) нарушается целостность стенки влагалища;
Г) нарушается целостность кожи промежности;
Д) нарушается целостность кожи промежности, стенки влагалища мышц промежности, включая наружный сфинктер прямой кишки.
360.Разрывом промежности 2 ст. называется?
А) нарушение целостности задней спайки;
Б) нарушение целостности стенки влагалища;
В) нарушается целостность кожи промежности, стенки влагалища, мышц промежности, кроме наружного сфинктера прямой кишки;
Г) нарушается целостность кожи промежности, стенки влагалища, мышц промежности, включая наружный сфинктер прямой кишки;
Д) все ответы неправильные;
361.Разрывом шейки матки 1 ст.называется разрыв длинною:
А) не более 2-х см;
Б) от 2 до 5 см;
В) доходящий до свода;
Г) не более 0,5 см;
Д) правильного ответа нет.
362. К разрывам шейки матки 11 степени относятся:
А) разрывы шейки матки до I см;
Б) разрывы шейки матки до 2 см;
В) разрывы шейки матки более 2 см, не доходящий до сводов;
Г) разрывы шейки матки, доходящие до сводов влагалища;
Д) правильного ответа нет.
363. К разрывам шейки матки 111 ст. относятся:
А) разрывы шейки матки до 1 см;
Б) разрыв шейки матки до 2 см;
В) разрыв шейки матки более 2 см;
Г) не доходящий до сводов влагалища;
Д) доходящий до сводов влагалища.
364. По механической теории (Бандля) причиной разрывов матки явля-
ются все нижеперечисленные, кроме:
А) узкий таз;
Б) неправильные вставления головки;
В) крупный плод;
Г) поперечное положение плода;
Д) рубец на матке.
365. По теории Я. Д. Вербова разрывы матки возникают вследствие всех
вышеперечисленных причин, кроме:
А) рубцы после операции кесарева сечения, энуклеации миоматозного узла;
Б) дегенеративные и воспалительные изменения матки;
В) аномалии развития матки;
Г) несостоятельность матки у многорожавших женщин;
Д) поперечное положение плода, узкий таз.
366. Разрыв матки называется полным:
А) при повреждении всех слоев матки;
Б) при повреждении слизистой матки;
В) при повреждении слизистой и мышечной оболочки;
Г) при трещине серозной оболочки;
Д) правильных ответов нет.
367. Укажите клинический симптом, не характерный для угрожающего разрыва матки:
А) частые, резко болезненные схватки;
Б) высокое, косое расположение контракционного кольца;
В) появление кровянистых выделений;
Г) затрудненное мочеиспускание;
Д) болезненность нижнего сегмента.
368. Какой из перечисленных симптомов наиболее характерен для начавшегося разрыва матки?
А) болезненные, судорожного характера схватки;
Б) резкая болезненность нижнего сегмента;
В) ухудшение состояния плода;
Г) кровянистые выделения;
Д) возбужденное состояние роженицы.
369. Определите возможные варианты акушерской тактики при появлении
симптомов угрожающего разрыва матки?
А) нeмедленно снять родовую деятельность (наркоз) и произвести
кесарево сечение, если плод жив;
Б) родоразрешить через естественные родовые пути после обезболивания;
В) при мертвом плоде,полном открытии,под глубоким наркозом произвести плодоразрушающую операцию;
Г) при полном открытии и поперечном положении плода произвести
наружно-внутренний поворот;
Д) немедленно снять родовую деятельность (наркоз) и произвести
кесарево сечение, если плод жив; при мертвом плоде, полном открытии, под глубоким наркозом произвести плодоразрущающую операцию.
370.У родильницы сразу после родов плодом 4200,0 появились боли в области симфиза, особенно при движении ногами, ходьбе.
Выберите предположительный диагноз:
А) эндометрит;
Б) эндомиометрит;
В) субинволюция матки;
Г) расхождение лонных костей;
Д) симфизит.
371. Какие методы исследования позволяют уточнить диагноз?
А) пальпация лобковых костей, рентгенография костей таза;
Б) влагалищное исследование;
В) ОАКи ОАМ;
Г) гистерография;
Д) бактериоскопическое исследование содержимого цервикального канала;
372.У родильницы подтвержден диагноз расхождения костей лонного сочленения после родов крупным плодом. Какую лечебную тактику предпринять?
А) оперативное лечение;
Б) постельный режим, тугое бинтование таза и затем лечение у травматолога(ортопедический гамак);
В) медикаментозное обезболивающее лечение;
Г) все перечисленные варианты правильные;
Д) правильного ответа нет;
373.Произошли роды плодом 4350,0, сразу началось кровотечение. Послед выделен по Креде-Лазаревичу, цел. Матка плотная. Кровотечение продолжается струйкой. При осмотре шейки матки на зеркалах обнаружен разрыв шейки матки с переходом на свод.
Выберите правильный диагноз:
А) кровотечение в последовом и раннем послеродовом периоде разрыв шейки матки 2 ст.
Б) срочные роды крупным плодом. Кровотечение в раннем послеродовом периоде, разрыв шейки матки 3 ст.
В) атоническое кровотечение в последовом и раннем послеродовом периоде.
Г) роды крупным плодом, разрыв шейки матки 1 ст.
Д) правильного ответа нет
374.Лечебная тактика предусматривает:
А) наложение швов на разрыв шейки матки;
Б) под в/в наркозом ручное обследование полости матки, с целью исключения разрыва матки; наложение швов на разрыв шейки матки.
В) вывести мочу катетером, массаж матки, введение окситоцина в/в.
Г) лапаротомия, удаление матки;
Д) лапаротомия, ушивание матки;
375.У повторнородяшей во 2 периоде родов в течение 1 часа продвижения головки нет. Роженица ведет себя беспокойно, жалуется на боли внизу живота, при пальпации нижний сегмент болезненный. Сердцебиение плода 130 уд. в мин. PV:открытие шейки матки полное, плодного пузыря нет. Головка прижата ко входу в малый таз. Стреловидный шов в поперечном размере шириной в 1,5 поперечных пальца, определяется зыбление костей черепа
Поставьте диагноз:
А) 2 период родов. Клинически узкий таз. Гидроцефалия плода. Угрожающий разрыв матки.
Б) 2 период родов. Крупный плод. Слабость родовой деятельности.
В) 2 период родов. Слабость родовой деятельности.
Г) 2 период родов. Клинически узкий таз. Гидроцефалия плода.
Д) правильного ответа нет.
376.Выберите акушерскую тактику:
А) произвести стимуляцию родовой деятельности;
Б) дать глубокий наркоз произвести перфорацию головки и извлечение плода, ручное отделение и выделение последа и ручное обследование полости матки;
В) кесарево сечение;
Г) ввести обезболивающие препараты, роды вести консервативно;
Д) дать акушерский сон-отдых.
377.Доставлена роженица через 8 часов после отхождения вод и через 10 часов после начала родовой деятельности. Беременность доношенная. Состояние средней тяжести. Кожа и видимые слизистые бледные. АД 100 /50.Схватки через 1-2 мин.до 45-50 сек Матка напряжена, плотно охватывает плод. Положение плода поперечное, головка справа, предлежащей части нет. Сердцебиение плода не прослушивается.PV:во влагалище петля не пульсирующей пуповины, открытие полное, плодного пузыря нет, предлежащей части нет. Выделения кровянистые, умеренные.
Поставьте диагноз:
А) запушенное поперечное положение плода начавшийся разрыв матки, мертвый плод.
Б) доношенная беременность. Поперечное положение плода. Раннее излитие околоплодных вод. Выпадение пуповины. Мертвый плод.
В) доношенная беременность. Раннее излитие околоплодных вод. Запушенное поперечное положение плода Выпадение пуповины. Интранатальная гибель плода. Начавшийся разрыв матки.
Г) доношенная беременность. Раннее излитие околоплодных вод. Выпадение пуповины. Запушенное поперечное положение плода. Мертвый плод
Д) правильного ответа нет;
378.Определите лечебную тактику:
А) показана лапаротомия, кесарево сечение;
Б) под глубоким наркозом произвести плодоразрушающую операцию с последующим отделением последа и ручным обследованием полости матки;
В) под г наркозом произвести наружно-внутренний поворот плода пс последующим извлечением;
Г) произвести лапаротомию, объем операции зависит от операционных находок;
Д) произвести гемотрансфузию, начать антибактериальную терапию, в дальнейшем произвести плодоразрушающую операцию.
379.Беременная доставлена в тяжелом состоянии. Данная беременность -5-ая. 2 первые закончились срочными родами,3-операцией кесарево сечение, после операции две недели температурила,4-беременность прервана абортом. Утром повернулась в постели набок, внезапно почувствовала резкую боль в животе, слабость, перестала ощущать шевеление плода. Объективно: пульс 120 уд. в мин.АД90/50 мм. рт. ст.; холодный пот, апатична. Матка увеличена соответственно 35-36 нед., болезненна при пальпации, особенно в нижнем сегменте. Положение плода продольное, головное предлежание. Сердцебиение плода не прослушивается.Через брюшную стенку пальпируются мелкие части плода.Из влагалища небольшие кровянистые выделения.
Поставьте диагноз:
А) беременность 35-36 нед. Рубец на матке. ПОНРП.
Б) беременность 35-36 нед. Рубец на матке. Угрожающий разрыв матки.
В) беременность 35-36 нед. Рубец на матке. Начавшийся разрыв матки. Мертвый плод.
Г) беременность 35-36 нед. Рубец на матке. Полный разрыв матки. Мертвый плод. Геморрагический и болевой шок.
Д) беременность 35-36 нед. Рубец на матке несостоятельный, Гипоксия плода. Предлежание плаценты.
380. Определите лечебную тактику:
А) дать наркоз, начать гемотрансфузю, приступить к лапаротомии, объём хирургического вмешательства зависит от оперативных находок,
Б) для уточнения диагноза произвести УЗИ
В) перелить кровь, создать ВГГК фон и приступить к родовозбуждению
Г) ввести спазмолитики, анальгетики, перелить кровь и продолнаблюдение;
Д) правильных ответов нет.
381. В роддом поступила первородящая, 19 лет, с жалобами на распирающие боли внизу живота. В родах 12 часов, без вод 4 часа. Размеры таза: 25-28-31-17 см. Пульс 96 уд. мин. Ритмичный, АД 120/80 мм. рт. ст
Date: 2015-07-02; view: 1088; Нарушение авторских прав