
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

VII. Схема обследования больного
|
|
Нарушение трофики кожи конечностей может происходить при ряде заболеваний, лечебная тактика при которых имеет принципиальные отличия.
Прежде всего это периферический облитерирующий атеросклероз. При выявлении жалоб особое внимание обращать, что у лиц пожилого возраста (особенно мужчин) ХВН может ассоциироваться с атеросклеротическим поражением артерий нижних конечностей. В связи с этим во время клинического осмотра в обязательном порядке необходимо определять наличие артериальной пульсации на стопе. Снижение или отсутствие артериальной пульсации позволяет заподозрить поражении артерий.
Кроме этого, трофические язвы вследствие венозной патологии, обычно развиваются на медиальной поверхности голени и области внутренней лодыжки. При атеросклерозе нарушения трофики кожи возникают в местах наиболее часто травмируемых обувью (тыльная и подошвенная поверхность стопы, пальцы).
Атеросклеротический генез трофических язв косвенно подтверждает симптом перемежающейся хромоты. Собирая анамнез заболевания, особое внимание обращают на наличие признаков атеросклеротического поражения других органов и систем (ишемическая болезнь сердца, острые нарушения мозгового кровообращения и др.). Большую помощь оказывает ультразвуковая допплерография с измерением регионарного систолического давления и плечелодыжечного индекса. При снижении этого показателя до уровня 0,8 и ниже наличие периферического атеросклероза сомнений не вызывает.
Диабетические трофические нарушения кожных покровов являются следствием диабетической микроангиопатии и полинейропатии. Наличие в анамнезе сахарного диабета (обычно II типа) позволяет поставить правильный диагноз.
Трофические язвы, возникающие на фоне злокачественной гипертонии (синдром Марторелла), связаны с ангиоспазмом и амилоидозом сосудов микроциркуляторного русла. Эта категория пациентов (чаще женщины) имеют в анамнезе тяжелую гипертоническую болезнь, плохо корригируемую медикаментами. Гипертонические трофические язвы обычно образуются в атипичных местах (передняя поверхность голени, верхняя треть голени) и характеризуются выраженным болевым синдромом.
В учебниках для студентов, даже самых современных, приводиться значительное количество методов инструментальной диагностики заболеваний сосудов, большинство которых утратило какое-либо практическое значение. В клинической практике уже не используется термография, реовазография, лсцилография и многие др. Ангиография (непосредственное введение контраста в крупные сосуды и выполнение Р-снимков) используют до настоящего времени, но как правило в специализированных сосудистых отделениях для решения каких-то конкретных вопросов, например перед операцией для уточнения места сужения сосуда или аневризмы.. Основным методом диагностики заболеваний сосудов, включая артерии и вены, в настоящее время является УЗДГ или Ультразвуковая Допплерография. А так же, основанные на этом эффекте дуплексное и триплексное сканирование сосудов.
В основе работы УЗДГ лежит эффект открытый Кристианом Доплером (Австрия) еще в 1830 году. Суть его в том, что длина волны любого излучения (начиная от звукового и заканчивая электромагнитным), может меняться в зависимости от скорости движения источника излучения относительно фиксирующего устройства. Применительно к УЗДГ сосудов это выглядит следующим образом – УЗ сигнал посылается в сторону сосуда и отражается от потока двигающейся крови. В зависимости от скорости движения крови длина волны меняется - «допплеровский частотный сдвиг». Датчик фиксирует это измененное излучение, компьютер рассчитывает его параметры, на экране дается изображение кровотока.
Наиболее наглядно изменения сосудов можно увидеть при более сложных и комбинированных методах УЗДГ, к которым относится дуплексное и триплексное сканирование, цветное картирование и др.
| Рис.6 |
 Термин «дуплекс» означает комбинацию двух УЗ-режимов: В-режима и допплеровского. В В-режиме датчик прибора излучает УЗ-сигнал определенной частоты, который проникает через ткани. На границе тканей с различной плотностью (стенка сосуда) сигнал отражается и возвращается к датчику. Источник излучения работает в импульсном режиме испуская УЗ через различные промежутки времени, кроме того излучающий датчик посылает эти сигналы под разными углами. В конечном итоге современные системы позволяют практически мгновенно сканировать и реконструировать двумерное изображение исследуемого органа. Допплеровский режим, как было отмечено выше, основан на «эффекте Доплера» - при столкновении с движущимся объектом ультразвук не только отражается, но меняет также свою частоту, значение которого прямо пропорционально скорости объекта. В исследованиях кровеносных сосудов «движущимся объектом» являются эритроциты. Таким образом, измеряется скорость и общая картина кровотока. В сочетании с В-сканированием на экране возникает изображение сосуда, на котором в режиме реального времени можно увидеть сам сосуд и двигающейся через него поток крови. В результате можно визуально оценить анатомию сосудов – их просвет, состояние сосудистой стенки, наличие склеротических бляшек, сужений просвета и аневризмы. Одновременно оценивается влияние этих изменений на состояние кровотока, его замедление, наличие противотока (рефлюкса), завихрения крови вокруг атеросклеротических бляшек. Снижение кровотока органов, например мозга, в сравнении с нормальным может быть
Термин «дуплекс» означает комбинацию двух УЗ-режимов: В-режима и допплеровского. В В-режиме датчик прибора излучает УЗ-сигнал определенной частоты, который проникает через ткани. На границе тканей с различной плотностью (стенка сосуда) сигнал отражается и возвращается к датчику. Источник излучения работает в импульсном режиме испуская УЗ через различные промежутки времени, кроме того излучающий датчик посылает эти сигналы под разными углами. В конечном итоге современные системы позволяют практически мгновенно сканировать и реконструировать двумерное изображение исследуемого органа. Допплеровский режим, как было отмечено выше, основан на «эффекте Доплера» - при столкновении с движущимся объектом ультразвук не только отражается, но меняет также свою частоту, значение которого прямо пропорционально скорости объекта. В исследованиях кровеносных сосудов «движущимся объектом» являются эритроциты. Таким образом, измеряется скорость и общая картина кровотока. В сочетании с В-сканированием на экране возникает изображение сосуда, на котором в режиме реального времени можно увидеть сам сосуд и двигающейся через него поток крови. В результате можно визуально оценить анатомию сосудов – их просвет, состояние сосудистой стенки, наличие склеротических бляшек, сужений просвета и аневризмы. Одновременно оценивается влияние этих изменений на состояние кровотока, его замедление, наличие противотока (рефлюкса), завихрения крови вокруг атеросклеротических бляшек. Снижение кровотока органов, например мозга, в сравнении с нормальным может быть  оцениваться математически точно и выражаться в процентах (-30%, -40% и т д.)
оцениваться математически точно и выражаться в процентах (-30%, -40% и т д.)
| Рис.7. |
Современные системы (Рис.6,7) позволяют также выстраивать цветную картограмму потока в интересующем сосуде – где цветом кодируется направление и интенсивность кровотока. Этот метод называют цветным допплеровским картированием (ЦДК). Метод позволяет не только оценивать сам кровоток в целом, но и цветом отображать «послойное» его распределение, так как в одном сосуде различные «слои» крови могут иметь разную скорость движения.
Дуплексное сканирование получило самое широкое распространение. В хирургии оно используется для изучения состояния артериального и венозного кровотока, наличия тромбозов и эмболий конечностей. Кроме того оно используется для изучения деятельности сердца, кровоснабжения мозга, щитовидной железы и других органов.
УЗ-методы и сами аппараты непрерывно совершенствуются, растут их диагностические возможности, прогресс происходит настолько быстро, что за ним трудно уследить. В современных условиях методы УЗДГ стали общедоступными (по крайне мере в областном центре) и относительно недорогими. Другим современным методом диагностики сосудов являются сложные (и весьма дорогостоящие) методы Компьютерной томографии (КТ).
К ним можно отнести Мультисрезовую спиральную компьютерную томография (МСКТ) с контрастированием сосудов.
Как известно при обычной КТ используется вращающийся источник Р-излучения и ряд датчиков (детекторов) неподвижно расположенных на кольце Генри. Точность исследования определяется скоростью вращения источника излучения и регистраци полученного результата, чем выше скорость тем меньше количество погрешностей, связанных с движением органов. Технический прогресс КТ начался с того, что вместо одного ряда датчиков – односрезовых аппаратов, появились устройства с двумя рядами (двусрезовые или двуспиральные аппараты), затем четырех срезовые и т.д. В 2007-2010 гг ведущие производители начали выпуск мультисрезовых (мультиспиральных) компьютерных томографов, число рядов датчиков в которых достигло 320! Одновременно появились другие технические усовершенствования, в частности в разы увеличилась скорость вращения источника излучения. Толщина среза или «шага» каждого следующего изображения в настоящее время сократилось до нескольких десятых доли мм.
Кроме того, важным элементом явилось наращивание быстродействия процессоров и скорости математической обработки полученных данных, т.к. появление каждой точки в изображении на КТ есть не что иное, как непрерывное решение математических уравнений, количество таких уравнений в современном аппарате на одного больного составляет несколько сотен тысяч!. В итоге современный аппарат МСКТ способен с одной стороны получать целостное, практически 3-х мерное (3D) изображение любого человеческого органа, с другой стороны может отслеживать работу этого органа, например показывать работу сердца, в режиме реального времени.
Мультиспиральная КТ ангиография. Для исследования крупных сосудов (артерий и вен) выполняется МСКТ с использованием контрастных йодосодержащих препаратов. При этом контраст может просто вводится в вену шприцем, либо используется более эффективное болюсное контрастирование. В последнем случае контраст вводится внутривенно шприцем-инжектором с установленными скоростью и временем подачи вещества. Цель болюсного контрастного усиления — разграничение фаз контрастирования. Через 20-30 секунд введения препарата начинается артериальная фаза контрастирования, при этом визуализируется наполнение артерий. Через 40–60 секунд аппарат повторно сканирует эту же зону для выделения портально-венозной фазы, в которую визуализируются вены.
| Рис.9 |
| Рис.8 |
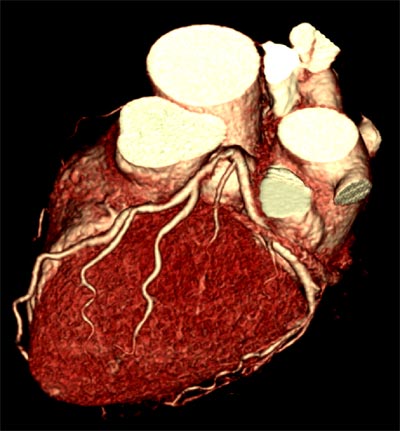
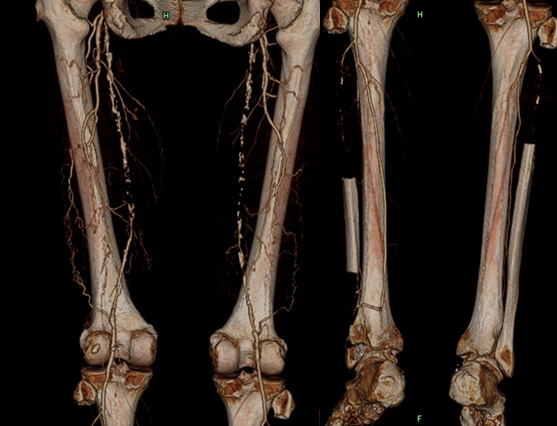 Таким образом, получают отдельно 3-х мерное изображение артерий данного участка, а затем изображение вен. При этом становиться видимым не только внешняя форма сосуда, но и его внутреннее строение и его дефекты – бляшки, стриктуры и пр. На Рис.8. представлена МСКТ сердца и его коронарных артерий, на Рис.9 компьютер построил 3-х мерное изображение бедренных артерий, отчетливо видно их тяжелое атеросклеротическое поражение.
Таким образом, получают отдельно 3-х мерное изображение артерий данного участка, а затем изображение вен. При этом становиться видимым не только внешняя форма сосуда, но и его внутреннее строение и его дефекты – бляшки, стриктуры и пр. На Рис.8. представлена МСКТ сердца и его коронарных артерий, на Рис.9 компьютер построил 3-х мерное изображение бедренных артерий, отчетливо видно их тяжелое атеросклеротическое поражение.
Другим перспективным направлением диагностики заболеваний сосудов (хотя до настоящего времени с этой целью он используется редко) является определение напряжение кислорода крови (PaO2), это количественный показатель порционного давления кислорода, растворенного в крови, он измеряется в мм.рт.ст. и в норме равен 80-100 мм.рт.ст.
Напряжение кислорода крови (PaO2) не надо путатьс сатурацией крови (SpO2), или насыщением артериальной крови кислородом. Этот показатель (SpO2) отражает количество оксигемоглобина (т.е. гемоглобина соединившегося с кислородом), от общего количества гемоглобина крови. Сутурация выражается в % и в норме равна100%. Сутурация в первую очередь характеризует функцию дыхания и газообмена в легких. (PaO2) и (SpO2), связаны между собой, но зависимость их не линейная. В норме РаО2 артериальной крови равен 80-100 мм.рт.ст., что соответствует 95-100% SpO2; 60 мм.рт.ст PaO2 соответствует 90% SpO2; 40 мм.рт.ст. PaO2 соответствует 75% SpO2 и т. д.
| Р.10. |
 Измерение сутурация или насыщенность крови кислородом (SpO2) осуществляется с помощью специального прибора пульсоксиметра (показанного на рис.10), который надевается на палец и результат тут же транслируется на дисплей. Метод получил самое широкое распространение, но до настоящего времени в основном использовался в палатах интенсивной терапии для контроля за функцией дыхания у тяжелых больных. Сейчас сфера его использования расширяется, он становиться аппаратом для повседневного использования других врачей (как например фонендоскоп). Теперь можно встретить пульмонолога или кардиолога, отправляющегося на осмотр больного, при этом помимо фонендоскопа, который висит у него на шее, на запястье на шнурке у него болтается одна из моделей портативный пульсоксиметр. Тем не менее, для исследования состояния артерий нижних конечностей этот метод не подходит.
Измерение сутурация или насыщенность крови кислородом (SpO2) осуществляется с помощью специального прибора пульсоксиметра (показанного на рис.10), который надевается на палец и результат тут же транслируется на дисплей. Метод получил самое широкое распространение, но до настоящего времени в основном использовался в палатах интенсивной терапии для контроля за функцией дыхания у тяжелых больных. Сейчас сфера его использования расширяется, он становиться аппаратом для повседневного использования других врачей (как например фонендоскоп). Теперь можно встретить пульмонолога или кардиолога, отправляющегося на осмотр больного, при этом помимо фонендоскопа, который висит у него на шее, на запястье на шнурке у него болтается одна из моделей портативный пульсоксиметр. Тем не менее, для исследования состояния артерий нижних конечностей этот метод не подходит.
Метод измерения напряжения кислорода в крови (PaO2) используется не столько для выявления заболеваний, сколько для оценки тяжести ишемии конечности, что позволяет выбрать правильную тактику лечения, выбрать объем ампутации, оценить эффективность консервативной терапии. Если в норме этот показатель для артериальной крови равен 100-80 мм.рт.ст., то его снижение до 20-25 мм.рт.ст. и ниже может служить признаком критической ишемии конечности и быть показанием к радикальному оперативному лечению даже при отсутствии визуальных признаков гангрены конечности.
Технически напряжение кислорода может быть измерено, как один из параметров анализа крови на Кислотно Щелочное Равновесие (КЩР), для этого специальным образом должна быть взята артериальная кровь и все показатели КЩР, включая РаО2, определяются на специальной газометрической аппаратуре, снабженной специальными газаанализирующими датчиками. Существуют методы непосредственного введения датчиков в артериальное русло, в результате мониторинг газов крови и КЩР осуществляется непрерывно.
Данные методы широко используются в работе палат реанимации и интенсивной терапии десятки лет. Постоянно появляется новая аппаратура, что снижает стоимость исследования и одновременно увеличивает точность показателей. Тем не менее, все эти методы технически невозможно было использовать для определения напряжения кислорода если речь шла о тканях конечности. Положение изменилось с появлением приборов для неинвазивного, транскутанного (чрескожного) определения напряжения кислорода тканей, данный показатель стал называться tcpO2.
| Рис.11 |
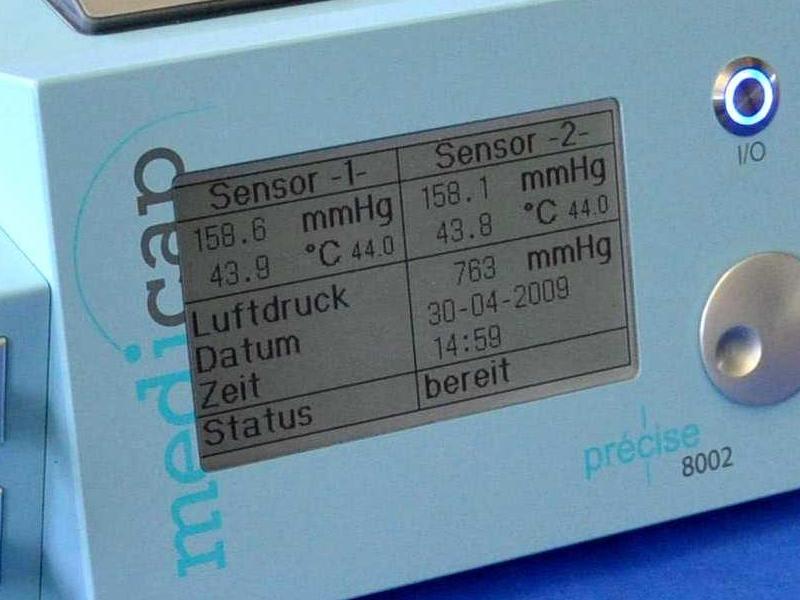 На рис.11 представлен один из таких приборов. Датчики этого аппарата фиксируется прямо на коже и герметизируются. В датчик встроена специальная система, разогревающая ткани. После достижения температуры 440С монитор начинает выдавать показатели напряжения кислорода в тканях. Это позволяет не только определять степень ишемии конечности, но и отслеживать в режиме реального времени эффективность проводимой терапии. Хотя еще раз надо отметить, что этот метод остается мало распространенным и плохо известен основной массе практических хирургов.
На рис.11 представлен один из таких приборов. Датчики этого аппарата фиксируется прямо на коже и герметизируются. В датчик встроена специальная система, разогревающая ткани. После достижения температуры 440С монитор начинает выдавать показатели напряжения кислорода в тканях. Это позволяет не только определять степень ишемии конечности, но и отслеживать в режиме реального времени эффективность проводимой терапии. Хотя еще раз надо отметить, что этот метод остается мало распространенным и плохо известен основной массе практических хирургов.
В соответствии с национальными рекомендациями по ведению больных с сосудистой патологией (академик РАМН Бокерия Л. А.2010) Для большинства заболеваний, сопровождающихся хронической артериальной недостаточностью, включая атеросклероз и облитерирующий эндоартериит, используют клиническую классификацию по Фонтейну-Покровскому, в которой выделяют 4 стадии.
I стадия. Асимптомная или малосимптомная стадия, диагноз ставиться на основании инструментальных обследований. Боли в конечности могут возникает после длительной ходьбы (более 1 км)
II стадия, клинических проявлений артериальной недостаточности, проявляющихся перемежающей хромотой
· II А стадия - появление болей в ноге после прохождения менее 1 км, но более 200 м. (средним шагом со скоростью около 3-х км/час)
· II Б стадия – появление болей после прохождения 200 и менее метров.
III стадия – артериальная недостаточность покоя, т.е. боль появляется через несколько шагов или в покое, когда больной хочет принять горизонтальном положении. Мучительные боли заставляют больного вновь опускать ногу вниз и занимать вынужденное положение – больной сидит в постели иногда всю ночь.
IV стадия трофических нарушений, некрозы и гангрена пальцев стопы, обычно показание к ампутации конечности.
Date: 2015-07-01; view: 783; Нарушение авторских прав