
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Лечение повреждения (перелома) ключицы
|
|
Первым делом проводят обезболивание, путем введения в место перелома раствора новокаина. Специальными приемами устанавливают отломки ключицы на свое место, в подмышечную впадину помещают ватно-марлевый валик. Затем плечо должно быть обездвижено, так как отломки ключицы очень легко снова смещаются. Для этого используют различные повязки и устройства.
В России чаще всего применяются повязка Дезо, кольца Дельбе или восьмиобразная повязка. Срастается ключица за 1-1,5 месяца. Очень редко приходится прибегать к оперативному лечению перелома ключицы, если отломки повреждают или сдавливают сосуды и нервы или смещение ключицы не удается устранить. В этом случае применяется фиксация отломков при помощи металлических штифтов, длинных винтов или специальных пластин.

Вывихи акромиального конца ключицы. Вывихи акромиального конца встречаются значительно чаще, чем вывихи грудинного конца, и происходят в результате падения на плечевой сустав или под влиянием удара. При разрыве верхней и нижней акромиально - ключичных связок образуется подвывих ключицы. Вывих развивается в случаях, когда разрывается и клювовидно-ключичная связка.
Симптомы. Припухлость и ступенеобразная деформация в области надплечья. При надавливании на выстоящий конец ключицы деформация устраняется, при прекращении давления - возникает снова («симптом клавиши»).
Диагноз подтверждают рентгенограммой в прямой проекции при вертикальном положении больного. Акромиальный конец ключицы смещается кверху так, что его нижний контур находится на уровне верхнего края акромиального отростка или даже выше его. При неполном смещении ключицы выполняют снимок обеих ключиц с нагрузкой, для чего к запястьям фиксируют грузы 5 кг. В случае полного смещения суставных поверхностей, обнаруживаемого под нагрузкой, ставят диагноз «вывих».
Первая помощь. Накладывают марлевую повязку Дезо и пострадавшего направляют в специализированное лечебное учреждение.
Лечение. Вывих устранить легко, однако удержать ключицу в правильном положении не удается даже при использовании специальных повязок и шин. Наступает рецидив вывиха. Поэтому консервативные методы эффективны только для лечения подвывихов акромиального конца ключицы. Применяют гипсовую повязку Смирнова-Вайнштейна, дополненную лямкой-пелотом на срок 4-5 нед.
Лечение вывихов акромиального конца ключицы оперативное. Предложены операции, направленные на восстановление разорванных связок, однако в этом нет необходимости, т. к. вправление ключицы и надежная ее фиксация обеспечивают рубцовое сращение поврежденных связок. Наиболее распространена операция по Веберу

|
И крючковидной пластикой. Рис.4
 Вправляя вывих ключицы сроком более 3 недель нет смысла: во-первых, это травматическая операция, во-вторых, если даже удается полностью вправить, ключицу в последующем, как правило, развивается деформирующий артроз акромиально-ключичного сустава возникает боль,
Вправляя вывих ключицы сроком более 3 недель нет смысла: во-первых, это травматическая операция, во-вторых, если даже удается полностью вправить, ключицу в последующем, как правило, развивается деформирующий артроз акромиально-ключичного сустава возникает боль,  подвижность ограничивается и приходится прибегать к резекции ключицы. Поэтому при застарелых вывихах выполняют косую резекцию акромиального конца ключицы так, чтобы был устранен контакт с акромиальным отростком, и конец ключицы не выстоял под кожей.
подвижность ограничивается и приходится прибегать к резекции ключицы. Поэтому при застарелых вывихах выполняют косую резекцию акромиального конца ключицы так, чтобы был устранен контакт с акромиальным отростком, и конец ключицы не выстоял под кожей.
 Лопа́тка (лат. scapula) — кость пояса верхних конечностей, обеспечивающая сочленение плечевой кости с ключицей. У человека это плоская кость приблизительно треугольной формы. (Рис 5)
Лопа́тка (лат. scapula) — кость пояса верхних конечностей, обеспечивающая сочленение плечевой кости с ключицей. У человека это плоская кость приблизительно треугольной формы. (Рис 5)
В лопатке различают две поверхности:
передняя, или рёберная (facies costalis),
задняя, или дорсальная (facies posterior);
три края:
верхний (margo superior),
медиальный, или позвоночный (margo medialis),
латеральный, или подкрыльцовый (margo lateralis);
и три угла:
медиальный, верхний (angulus superior),
нижний (angulus inferior),
латеральный (angulus lateralis).
Передняя поверхность слегка вогнута и представляет собой подлопаточную ямку, служащую местом прикрепления одноимённой мыщцы.
Задняя поверхность лопатки выпуклая, разделена горизонтально проходящим костным выступом — лопаточной остью (spina scapularis) — на надостную и подостную ямки. Ость начинается от медиального края лопатки и, постепенно возвышаясь, следует к латеральному углу, где заканчивается акромионом, на верхушке которого имеется суставная поверхность для соединения с ключицей.
Вблизи основания акромиона также на латеральном углу находится вдавление — суставная впадина лопатки (cavitas glenoidalis). Сюда присоединяется головка плечевой кости. Также лопатка сочленяется с ключицей посредством акромиально-ключичного сустава.
Другой крючкообразный выступ — клювовидный отросток (processus coracoideus) отходит от верхнего края лопатки, его окончание служит точкой прикрепления нескольких мышц.
(Рис 5)
Мышцы
К лопатке прикрепляются следующие мышцы:
малая грудная (m. pectoralis minor),
клювовидно-плечевая (m. coracobrachialis),
передняя зубчатая (m. ceratus anterior),
трёхглавая плеча (m. triceps brachii) (длинная головка),
двухглавая плеча (m. biceps brachii),
подлопаточная (m. subscapularis),
большая ромбовидная (m. rhomboideus major)
малая ромбовидная (m. rhomboideus minor),
поднимающая лопатку (m. levator scapulae),
трапециевидная (m. trapezius),
дельтовидная (m. deltoideus),
надостная (m. supraspinatus),
подостная (m. infraspinatus),
малая круглая (m. teres minor),
большая круглая (m. teres major),
широчайшая спины (m. latissimus dorsi) (некоторые пучки),
лопаточно-подъязычная (m. omohyoideus).
Рёберная, или вентральная, поверхность лопатки представляет собой широкую подлопаточную ямку.
Лопаточная ость
Ость (spina scapulæ) — это выступающая костная пластинка, пересекающая косо-медиально 1/4 дорсальной поверхности лопатки в её верхней части, и разделяющая над- и подостные ямки. Ость начинается от вертикального края гладкой треугольной площадкой и заканчивается акромионом, который надвисает над плечевым суставом. Ость имеет треугольную форму, уплощена сверху вниз, а её верхушка направлена к позвоночному краю.
ПЕРЕЛОМ ЛОПАТКИ
Механизм повреждения лопатки – это прямая травма в результате падения на спину, удар в область лопатки. Иногда лопатка может быть сломана при падении с упором на прямую руку или локоть. При переломах лопатки нижний отломок под действием мышц смещается вниз.
Встречаются:
поперечные и продольные переломы лопатки
переломы углов лопатки
переломы отростков лопатки:
клювовидного,
акромиального.
Лопатка – это парная плоская кость, расположенная на задней поверхности грудной клетки. Она подвижна. К лопатке прикрепляется большое количество мышц. Переломы лопатки встречаются редко.
Пациенты жалуются на боли в области лопатки, усиливающиеся при движениях руками. В области перелома возникает припухлость и отек. Иногда изменяются очертания плечевого сустава со стороны поврежденной лопатки.
Диагностику перелома лопатки производят при помощи рентгеновских снимков. При переломе лопатки в качестве первой помощи необходимо подвесить руку с пораженной стороны на косынке.
Проводится обезболивание с помощью местных блокад с новокаином. Если произошел перелом без смещения костных отломков, руку со стороны перелома подвешивают на косынке на 2 недели.
При переломах акромиального отростка лопатки или шейки лопатки накладывается специальная шина, которая удерживает руку в положении отведения. Это необходимо для сохранения функции плечевого сустава в дальнейшем.
При множественных переломах лопатки все костные отломки фиксируют при помощи специальной пластины или винтов. Неосложненные переломы лопатки без смещения срастаются за 1-15 месяца, а при переломах со смещением отломков, при применении пластин или винтов срок лечения увеличивается до трех месяцев.
ТРАВМЫ ПЛЕЧА
Выделяют переломы плечевой кости:
верхнего отдела плечевой кости
тела плечевой кости
переломы нижнего отдела плечевой кости.
Переломы верхнего отдела плечевой кости делятся на:
внутрисуставные или надбугорковые
подбугорковые или внесуставные.
Переломы плечевой кости встречаются часто и составляют в среднем около 5% от всех переломов костей.
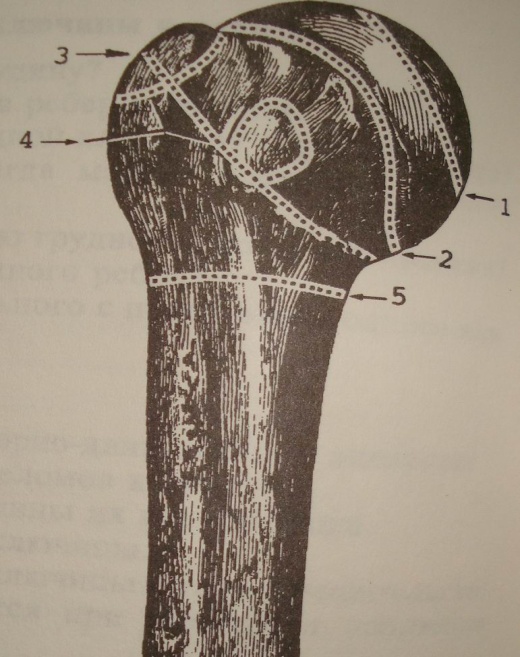
Плечевая кость представляет собой длинную трубчатую кость. В ней различают два конца:
верхний – проксимальный
нижний – дистальный.
Верхний конец плечевой кости утолщен и образует головку плечевой кости, имеющую полушаровидную форму. Головка плечевой кости вместе с суставной впадиной лопатки образует плечевой сустав. Периферия головки плечевой кости ограничена небольшим сужением, носящим название анатомической шейки плеча. Ниже анатомической шейки плеча находятся два бугорка большой и малый, к которым прикрепляются мышцы.
Область плеча выше бугорков входит в состав плечевого сустава и переломы выше этого места называются внутрисуставными или надбугорковыми. Ниже бугорков плечевой кости находится небольшое сужение – хирургическая шейка плеча.
Переломы в области хирургической шейки плеча называются подбугорковыми. На нижнем конце плечевой кости находятся шаровидная головка мыщелка плечевой кости, который образует сустав с лучевой костью предплечья, и блок плечевой кости, который сочленяется с локтевой костью. (Рис 6)
КЛАССИФИКАЦИЯ ПЕРЕЛОМОВ ПЛЕЧЕВОЙ КОСТИ
Внутрисуставные переломы плечевой кости чаще возникают у пожилых людей и могут быть оскольчатыми, когда головка плечевой кости ломается на несколько частей, или переломы головки сопровождаются ее вывихом, если головка плечевой кости смещается со своего нормального положения в суставе.
 Механизм перелома чаще всего непрямой. Перелом возникает при падении на выпрямленную отведенную руку, на локоть.
Механизм перелома чаще всего непрямой. Перелом возникает при падении на выпрямленную отведенную руку, на локоть.
Переломы проксимального конца плечевой кости:
В практике травматолога встречаются следующие виды переломов проксимального конца плечевой кости:
надбугорковые или внутрисуставные - (1) переломы головки плеча, (2) переломы анатомической шейки и подбугорковые или внесуставные (3) чрезбугорковые; (4) изолированные переломы большого и малого бугорков; (5) переломы хирургической шейки.
Диагностика внутрисуставного перелома плечевой кости
Пациенты жалуются на сильные боли в суставе, резкое ограничение движений поврежденной рукой. Плечевой сустав увеличен в объеме, резко болезненный при прощупывании. При поколачивании по локтю боли появляются в месте перелома. При рентгеновском исследовании обнаруживают линию перелома.
Лечение внутрисуставного перелома плечевой кости
Вначале проводится обезболивание места перелома при помощи раствора новокаина. При отсутствии смещения отломков, в подмышечную область подкладывают валик или специальную клиновидную подушку, руку сгибают под углом 75-80 градусов и подвешивают на косынке. Назначается лечебная физкультура, сначала для пальцев и кисти, несколько позже упражнения с движениями в локтевом и плечевом суставе. Сращение перелома наступает за 2-3 месяца.
При наличии смещения отломков, повреждения капсулы плечевого сустава проводится оперативное лечение: отломки сопоставляют и фиксируют при помощи винтов. При раздроблении костей головки плечевой кости и невозможности их сращения иногда прибегают к удалению отломков и закруглению плечевой кости или протезированию плечевого сустава эндопротезом.
Переломы в области хирургической шейки плеча
Этот вид перелома плечевой кости внесуставной и так же чаще возникает у пожилых людей, особенно женщин. Механизм травмы хирургической шейки плеча – падение на прижатую к туловищу руку или на руку отведенную назад. Переломы хирургической шейки плеча могут быть:
вколоченные
невколоченные.
Вколоченные переломы возникают, если один из отломков кости внедряется внутрь другого отломка. Пациенты жалуются на боли в плече и ограничение движений поврежденной рукой. При вколоченном переломе движения в плечевом суставе часто не нарушены.
Диагноз перелома хирургической шейки плеча уточняют при рентгенологическом исследовании. В качестве первой помощи накладывают повязку Дезо, прибинтовывая согнутую руку к туловищу, или накладывают шину.
Лечение перелома хирургической шейки плеча
Проводят обезболивание места перелома. При вколоченных переломах в подмышечную область подкладывают валик, руку сгибают под определенным углом и фиксируют задней гипсовой лонгетой. Лечение длится до двух месяцев.
При невколоченных переломах место перелома обезболивают и проводят закрытое ручное сопоставление отломков. Для этого руку, согнутую в локтевом суставе вытягивают, затем конечность устанавливают под определенным углом, укладывают на отводящую шину и фиксируют гипсовыми бинтами или лонгетами. Через 1,5 месяца  иммобилизацию снимают и назначают лечебную физкультуру и физиотерапевтическое лечение. Иногда при невозможности сопоставить отломки, проводят оперативное лечение, отломки сопоставляют и закрепляют при помощи винтов или специальных пластин.
иммобилизацию снимают и назначают лечебную физкультуру и физиотерапевтическое лечение. Иногда при невозможности сопоставить отломки, проводят оперативное лечение, отломки сопоставляют и закрепляют при помощи винтов или специальных пластин.
Схемы абдукционного (слева) и аддукционного (справа) переломов хирургической шейки плечевой кости. (Рис 7)
Активные движения в плечевом суставе крайне ограничены, пассивные возможны, но резко болезненные. Отмечается положительный симптом осевой нагрузки. Ротационные движения плечевой кости совершаются изолированно от ее головки.
Для уточнения диагноза и определения характера смещения отломков выполняют рентгенографию в прямой и аксиальной проекциях.
Переломы большого и малого бугорков головки плечевой кости
Чаще встречается перелом большого бугорка плечевой кости. Механизм травмы – падение на плечо или отрыв бугорка при резком и сильном сокращении мышц, которые к нему прикрепляются – отрывной перелом. Пациента беспокоят боли в плече, нарушение движений в плечевом суставе, особенно при попытке повернуть руку внутрь, например, посмотреть на часы.
Диагноз уточняют при рентгенологическом исследовании. Первая помощь заключается в обездвиживании конечности при помощи марлевой повязки.
Лечение. Проводят обезболивание места перелома. В подмышечную впадину при переломах без смещения, подкладывают валик или клиновидную подушку, руку фиксируют на один месяц. Лечебную физкультуру назначают с первого дня.
При переломах со смещением конечность укладывают на отводящую шину, придают ей определенное положение, для того, чтобы бугорок занял свое место. Шину снимают через 1,5-2 месяца. При значительных смещениях бугорка, особенно, если он смещается в полость плечевого сустава, проводят оперативное лечение – при возможности оторвавшийся бугорок фиксируют к плечевой кости при помощи винта, если же бугорок раздроблен на фрагменты, эти осколки удаляют, а мышцы пришивают к плечевой кости.
Переломы тела плечевой кости встречаются примерно в половине случаев от всех переломов плечевой кости.
Переломы диафиза плечевой кости могут быть:
косыми
винтообразными
поперечными
 оскольчатыми.
оскольчатыми.
Механизм перелома – прямой удар по плечу, падение на руку, локоть, во время спортивных соревнований. Отломки плечевой кости смещаются в различных направлениях в зависимости от места перелома. Пациент жалуется на боли в плече, припухлость, нарушение движений в руке, кровоизлияние. Иногда перелом плечевой кости виден на глаз. Окончательный диагноз и направление смещения отломков устанавливают при помощи рентгеновских снимков. (Рис 8)
Первая помощь заключается в обездвиживании конечности при помощи шины.
Лечение. Проводится обезболивание места перелома путем введения растворов новокаина. Если смещения отломков нет, руку иммобилизируют гипсовой повязкой или отводящей шиной в определенном положении.
При смещении отломков выполняют их сопоставление. Руку вытягивают по длине и придают ей нормальное положение, в этом состоянии накладывают гипсовую повязку или отводяшую шину на срок от 3 до 3,5 месяцев.
Оперативное лечение применяется, если не удается сопоставить отломки или имеется повреждение сосудов, нервов. Отломки фиксируют при помощи металлического штифта или пластины, при наличии оскольчатых переломов, осколки фиксируют при помощи винтов или применяют чрескостный остеосинтез (лечение аппаратом Илизарова).
ПЕРЕЛОМЫ НАДМЫЩЕЛКОВ
Травмы дистального отдела плечевой кости
Переломы надмыщелков
Переломы надмыщелков возникают при резком напряжении прикрепляющихся к ним мышц, при падении с упором на ладонь при выпрямленной руке или вследствие прямого удара в область надмыщелков. Пациенты жалуются на боли в области надмыщелков, выше локтевого сустава.
Лечение переломов надмыщелков. При отсутствии смещения накладывается гипсовая повязка на 3 недели. При значительном смещении отломков выполняется хирургическое вмешательство.
Переломы нижнего отдела плечевой кости могут быть:
внесуставными
внутрисуставными.
Внесуставные переломы – это переломы надмыщелков и переломы выше надмыщелков плечевой кости. Внутрисуставные переломы - это чрезмыщелковые переломы и переломы блока плечевой кости и головчатого возвышения.
Надмыщелковые переломы
По механизму травмы переломы надмыщелковые переломы бывают сгибательные и разгибательные. Чаще встречаются сгибательные переломы при падении на согнутую в локте руку. Разгибательные переломы возникают при падении с опорой на переразогнутую в локтевом суставе руку. Пациенты жалуются на боли выше локтевого сустава, отек и припухлость выше места травмы. При разгибательном переломе создается впечатление, что предплечье укорочено, а над локтевым отростком прощупывается углубление. Наоборот, при сгибательном переломе предплечье выглядит удлиненным, а над локтевым отростком можно прощупать отломок. Иногда переломы сочетаются с вывихом в локтевом суставе.
Диагноз устанавливают при рентгенологическом исследовании.
Лечение надмыщелковых переломов осуществляется при помощи наложения гипсовой повязки на 3-4 недели, в случае неосложненного перелома. Затем назначается физиотерапия и лечебная физкультура. При значительном смещении отломков и затруднении их репозиции выполняется оперативное лечение.
Переломы мыщелка плеча
Этот вид переломов возникает в результате прямой травмы или при падении на кисть вытянутой руки. В этом случае ломается наружный мыщелок. Перелом внутреннего мыщелка плеча происходит при падении на локоть. Пациенты жалуются на отек, кровоподтек, боли в области локтя. Поскольку эти переломы внутрисуставные, часто в сустав изливается кровь и образуется кровоизлияние в сустав. Боль в этом случае усиливается, движения в суставе резко ограничиваются.
Диагноз и смещение отломков устанавливают при рентгенологическом исследовании. Первую помощь оказывают путем наложения иммобилизации от здорового надплечья до кисти с пострадавшей стороны. Лечение. После обезболивания и репозиции отломков накладывают гипсовую лангету или повязку от плечевого сустава до пястно-фаланговых сочленений (до начала пальцев кисти). При невозможности сопоставить отломки, проводится оперативное лечение.
Отломки фиксируют при помощи винтов, спиц или пластин. Внутрисуставные переломы в области локтевого сустава часто осложняются нарушением функции сустава, поэтому физиотерапевтическое лечение на область сустава не назначают, а как можно раньше начинают лечебную физкультуру и механотерапию. У детей часто встречаются чрезмыщелковые переломы или межмыщелковые переломы. Они происходят при падении на локоть. Движения в локтевом суставе при этом резко ограничены.
Лечение не отличается от лечения переломов мыщелков.
Переломы головчатого возвышения - этот вид перелома возникает при падении на вытянутую руку. Пациенты жалуются на боль и ограничение движений в локтевом суставе.
Лечение. Проводится обезболивание места перелома, затем одномоментная репозиция отломков. После чего накладывается гипсовая повязка на срок 1 месяц. При невозможности консервативного сопоставления отломков, проводят оперативное лечение. Отломок фиксируют при помощи винта или спицы.
Локтевая кость (лат. ulna) — парная кость предплечья. Имеет тело и два эпифиза. (Рис.9)
Тело локтевой кости имеет трёхгранную форму. Различают три края тела (передний, задний и латеральный) и три поверхности (переднюю, заднюю и медиальную).
На передней поверхности, по границе между телом и верхним концом кости, расположена бугристость локтевой кости.
Проксимальный эпифиз (верхний конец) локтевой кости продолжается кверху локтевым отростком (olecranon). На передней поверхности локтевого отростка расположена блоковидная вырезка, ограниченная снизу венечным отростком. Кнаружи от венечного отростка находится лучевая вырезка для лучевой кости. Кзади от лучевой вырезки расположен гребень супинатора.
Дистальный эпифиз (нижний конец) представлен головкой локтевой кости. Нижние отделы головки имеют суставную поверхность для сочленения с запястьем. Наружные (латеральные) отделы головки посредством суставной окружности сочленяются с лучевой костью. С внутренней стороны от головки отходит медиальный шиловидный отросток.
ПЕРЕЛОМЫ ЛОКТЯ
 Перелом локтевого отростка
Перелом локтевого отростка
Механизм перелома – прямой удар по локтевому отростку, падение на локоть, его заднюю поверхность. Изредка встречается отрыв локтевого отростка при резком напряжении прикрепляющейся к нему трехглавой мышцы.
Перелом локтевого отростка может произойти в любом месте у основания, в середине, на верхушке локтевого отростка. Локтевой отросток прикрыт сухожильным растяжением трехглавой мышцы и смещение отломков зависит от состояния сухожильного растяжения. При его разрыве происходит смещение отломка по направлению вверх.
Пациента беспокоит боль в области повреждения. Рука выпрямлена, свисает вниз. Часто пострадавший придерживает ее здоровой рукой. При наличии смещения можно прощупать расхождение отломков. Произвольные движения в суставе невозможны. Для уточнения диагноза производят рентгеновские снимки.
Лечение
Проводится обезболивание путем введения растворов местных анестетиков в место перелома. Если смещения нет, на руку накладывается гипсовая повязка от верхней трети плеча до основания пальцев. Рука при этом согнута под углом 90 градусов в локтевом суставе.
Гипсовую повязку снимают через 1 месяц. При большом смещении отломка проводится оперативное лечение. В случае если отломок большого размера, его фиксируют винтом, а сухожильное растяжение сшивают. Если отломок очень маленький иногда его удаляют, или проводят остеосинтез. В любом случае в ранние сроки назначается лечебная физкультура.
Перелом венечного отростка локтевой кости изолированно встречается редко, обычно от сопутствует задним вывихам предплечья. Иногда изолированный перелом возникает при резком напряжении прикрепляющейся к венечному отростку плечевой мышцы.
Пациент жалуется на боль и припухлость в области локтевого сустава. Боль усиливается при попытке согнуть руку в локте. Для установления диагноза проводят рентгеновские снимки.
Лечение
При отсутствии смещения отломка, накладывают циркулярную гипсовую повязку на согнутую под прямым углом руку на срок до одного месяца. После чего назначают физиотерапию и лечебную физкультуру. Изредка отломок венечного отростка вклинивается в локтевой сустав. В этом случае отломок удаляют оперативным путем.
Лучевая кость
Лучевая кость (лат. radius) — парная кость предплечья, расположенная рядом с локтевой костью. В ней различают тело и два конца: верхний и нижний.
Тело лучевой кости имеет трёхгранную форму. Соответственно имеется три поверхности: передняя, задняя и боковая; и три края: передний, задний и межкостный. Передний и задний края закруглены. Внутренний, край кости заострен, направлен к локтевой кости и именуется межкостным краем.
Передняя поверхность, немного вогнута. На ней находится питательное отверстие, продолжающееся в проксимально направленный питательный канал. Задняя поверхность обращена назад, а латеральная поверхность в сторону наружного края предплечья.
ПОВРЕЖДЕНИЯ ЛУЧЕВОЙ КОСТИ
 Травма, вывих, перелом
Травма, вывих, перелом
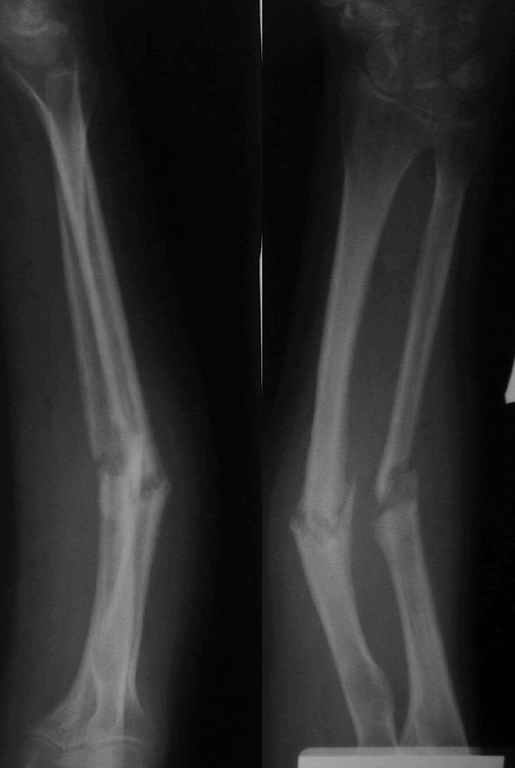
Перелом головки и шейки лучевой кости - такие переломы чаще всего возникают при падении на вытянутую руку.
Переломы могут быть:
-со смещением
-без смещения
-краевые
-поперечные
-оскольчатые.
Пациент жалуется на боли в области локтевого сустава, припухлость. Боли резко усиливаются при попытках согнуть или разогнуть руку в локтевом суставе, и особенно при вращении кисти. Окончательно диагноз устанавливают после проведения рентгенологического исследования. (Рис 10)
Лечение
Если смещения отломков на рентгеновских снимках не обнаружено проводится консервативное лечение. Место перелома обезболивают. Накладывают гипсовую лонгету от середины плеча до основания пальцев на 2-3 недели. Рука при этом согнута в локтевом суставе под прямым углом.
Движения пальцами и кистью рекомендуют начинать через два дня. После снятия лонгеты назначается физиотерапевтическое лечение и лечебная физкультура. В случае раздробления головки лучевой кости, при возможности проводят остеосинтез, или удаляют головку лучевой кости. К удалению головки не прибегают, если перелом случился у ребенка, чтобы не удалить зону роста кости.
Вывих головки лучевой кости - у взрослых вывихи головки лучевой кости встречаются чрезвычайно редко. Но у детей при резком сильном потягивании за выпрямленную ручку этот вид повреждения встречается достаточно часто. Особенно в возрасте до 4 лет. Сразу после травмы у ребенка возникает боль в руке. Боль не всегда возникает в области локтя, часто дети жалуются на боль в нижней трети предплечья и в области лучезапястного сустава. Ребенок удерживает руку в выпрямленном состоянии. Попытка согнуть руку в локте, вызывает усиление боли.
Диагноз устанавливают на основании факта травмы и типичной клинической картины. На рентгеновском снимке обычно ничего не обнаруживается.
Лечение
Обезболивание обычно не проводится. Травматолог легко вправляет вывих вручную. При первичном вывихе гипсовая повязка не накладывается, достаточно зафиксировать ручку на косынке на 2-3 дня. Если вывихи становятся привычными, накладывают гипсовую лонгету на 2-3 недели.
Перелом луча в типичном месте или перелом дистального метаэпифиза лучевой кости встречается достаточно часто, особенно у пожилых людей.
Механизм перелома – падение на вытянутую руку. Если пациент при падении опирается на ладонь, происходит перелом со смещением периферического отломка по направлению к большому пальцу и тылу кисти. Такой перелом называется перелом Коллеса (Коллиса).
При падении на согнутую кисть, когда опора приходится на тыльную часть кисти, периферический отломок смещается в направлении к ладони. Это перелом Смита, который встречается значительно реже. Линия перелома обычно располагается на на 2-3 см выше уровня лучезапястного сустава. Иногда происходит раздробление периферического отломка, и он вклинивается в сустав. Состояние таких пациентов считается более тяжелым. Пациент жалуется на боли в лучезапястном суставе и в области перелома. В области лучезапястного сустава обнаруживается деформация по типу штыка или вилки. Диагноз уточняют при рентгенографии.
Лечение
Проводят обезболивание места перелома. При отсутствии смещения или при вколоченном переломе накладывают ладонную гипсовую лонгету от основания пальцев до верхней трети предплечья на 3 недели. Уже к концу первой недели назначают физиотерапию и лечебную физкультуру. При переломах со смещением проводят репозицию отломков, затем накладывают гипс на 4 недели.
Переломовывих Монтеджа:
Различают сгибательный и разгибательный тип повреждения.
Разгибательный тип возникает при падении и ударе верхней третью предплечья о твердый предмет или же при ударе по этой области. Происходит перелом локтевой кости, а продолжение насилия ведет кразрыву кольцевидной связки и вывиху головки лучевой кости (рис.11).
Переломо – вывих Монтеджа:
1 - разгибательный тип;
сгибательный тип и схемы его лечения (3).
 Рис.11
Рис.11
Переломовывих Галеацци:
Возможен от прямого и непрямого механизма травмы, в результате которого происходит перелом лучевой кости в нижней трети и вывих головки локтевой кости. По механизму травмы и смещению отломков выделяют разгибательный и сгибательный типы повреждения.
При разгибательном типе отломки лучевой кости смещены под углом, открытым в тыльную сторону, а вывих головки локтевой кости происходит в ладонную сторону.
Для сгибателъного типа повреждения характерно смещение отломков лучевой кости под углом, открытым в ладонную сторону, а головка локтевой кости смещается в тыльную сторону.
ТРАВМЫ ПРИ ПАДЕНИИ НА КИСТЬ
Чаще всего ломаются кости запястья – ладьевидная и полулунная. Механизмом травмы чаще всего является прямой удар по кисти или пальцам, падение на кисть.
Переломы костей кисти встречаются часто и составляют до трети от всех переломов костей. Общее число костей кисти 27.
ПЕРЕЛОМ ЛАДЬЕВИДНОЙ КОСТИ
Переломы ладьевидной кости возникают при падении на согнутую кисть, прямом ударе по ладони или ударе кулаком по твердому предмету. Обычно ладьевидная кость ломается на две части. Иногда одновременно с переломом ладьевидной кости происходит и вывих полулунной кости. Тогда такое повреждение называется переломовывих де Кервена.
Пациент жалуется на болезненность и припухлость в области лучезапястного сустава со стороны большого пальца. Нагрузка на первый и второй пальцы усиливает боль. Боль усиливается также при сжатии кисти в кулак, что чаще всего становится невозможным.
Для уточнения диагноза производятся рентгеновские снимки в трех проекциях. Однако, иногда на рентгеновских снимках невозможно рассмотреть линию перелома. Поэтому при обоснованном подозрении на перелом ладьевидной кости при отсутствии рентгенологического подтверждения, проводится лечение перелома. Через 10 дней снимки повторяют. За это время, если у пациента был перелом, кость рядом с линией перелома подвергается рассасыванию (остеопороз) и линия перелома становится более заметной.
Переломы тела ладьевидной кости бывают внутрисуставными или внесуставными, когда происходит отрыв бугорка ладьевидной кости.
Лечение. Наиболее легким считается перелом бугорка ладьевидной кости. Такой перелом обычно хорошо срастается и требует иммобилизации не более чем на один месяц. Переломы тела ладьевидной кости срастаются в сроки до 6 месяцев. Это зависит от особенностей питания и кровоснабжения ладьевидной кости. Если один из отломков остается без достаточного питания, он может подвергнуться рассасыванию. Часто в месте перелома образуется ложный сустав и кисты в теле ладьевидной кости.
Если смещения не обнаружено, накладывают гипсовую повязку от основания пальцев до верхней трети предплечья, а первый палец загипсовывают, оставляя свободной только половину концевой фаланги. Через 2,5-3 месяца гипс снимают и производят контрольный рентгеновский снимок.
Если сращение перелома не наступило, гипсовую повязку накладывают повторно на срок до двух месяцев. Если на рентгеновских снимках было обнаружено смещение отломков, производится оперативное лечение: остеосинтез винтом, спицами. Возможно лечение при помощи внешнего остеосинтеза. В этом случае сроки сращения перелома сокращаются до двух месяцев. Во всех случаях рекомендуется раннее начало лечебной физкультуры, движения пальцами кисти. Осложнениями переломов ладьевидной кости бывают ложные суставы или замедленное сращение перелома. При этих состояниях выполняются операции различной сложности в зависимости от квалификации хирурга-травматолога.
ПЕРЕЛОМ ПОЛУЛУННОЙ КОСТИ
Перелом полулунной кости встречается редко. Механизм перелома – падение на кисть или прямой удар по кисти. Пациент жалуется на боли в кисти, усиливающиеся при тыльном разгибании кисти и при нагрузке на третий и четвертый пальцы. Для уточнения диагноза выполняются рентгеновские снимки.
Лечение. Обезболивание. Наложение гипсовой повязки от верхней трети предплечья до начала пястных костей. Срок сращения перелома 1,5-2 месяца. Осложнений при переломах полулунной кости обычно не бывает.
ПЕРЕЛОМ ГОРОХОВИДНОЙ КОСТИ
Механизм перелома гороховидной кости – прямой удар по кисти или удар боковой поверхностью кисти по твердому предмету. Пациент предъявляет жалобы на боли в области боковой поверхности лучезапястного сустава, в области возвышения мизинца. Боль усиливается при попытке согнуть мизинец или сжать кисть в кулак.
Диагноз устанавливают с помощью рентгеновских снимков в специальных проекциях.
Лечение заключается в иммобилизации гипсовой лонгетой на срок один месяц.
ПЕРЕЛОМЫ ФАЛАНГ ПАЛЬЦЕВ
Переломы пальцев случаются часто, происходят под влиянием прямого удара или непрямой травмы. Возникают переломы поперечные, оскольчатые, винтообразные, внесуставные и внутрисуставные. Пациент жалуется на боли в сломанном пальце, припухлость и отек пальца. Движения в пальце ограничены и резко болезненны, особенно попытка разгибание пальца. При осмотре заметна деформация и искривление пальца. Диагноз уточняют при рентгенологическом исследовании.
Лечение. Обязательно добиваются сопоставления отломков, для того, чтобы не произошла утрата функции пальца. Если произошел перелом без смещения, на поврежденный палец накладывается ладонная гипсовая лонгета или шина Белера на срок до одного месяца. При невозможности сопоставить отломки консервативным путем, производится оперативное лечение. Отломки обнажают и фиксируют одной или двумя спицами, костным штифтом, после чего накладывают гипсовую повязку на один месяц. Иногда используется скелетное вытяжение за ногтевую фалангу. Движения соседними пальцами рекомендуется производить вскоре после наложения гипса или оперативного лечения.
Пястные кости представляют собой короткие трубчатые кости, которые с проксимальной стороны соединены суставами с костями запястья, а периферическая их часть соединяется суставами с основанием первой фаланги пальцев кисти.
ПЕРЕЛОМ ПЕРВОЙ ПЯСТНОЙ КОСТИ
Он встречается чаще всего среди переломов пястных костей и наиболее часто у мужчин. Механизм травмы – прямой удар согнутым первым пальцем о твердый предмет. Выделяют: переломы основания, переломы диафиза (средней части) первой пястной кости.
Перелом основания первой пястной кости бывают внутрисуставные и внесуставные или поперечные.
Пациент жалуется на боли в области перелома. Первый палец согнут и прижат к ладони. Обычно возникает выраженный отек и припухлость в зоне повреждения. При прощупывании перелома боли резко усиливаются и можно прощупать отломок в области «анатомической табакерки». Если небольшой треугольный осколок первой пястной кости остается на месте, а кость вывихивается в сторону лучевой кости, такой перелом называется перелом Беннета. Перелом с вывихом, но многооскольчатый, называется перелом Роланда. Диагноз уточняется при помощи рентгеновских снимков в двух проекциях.
Лечение. Большое значение имеет точное сопоставление отломков костей, которое необходимо провести в наиболее короткие сроки, не позже второго дня после перелома. Одномоментное сопоставление отломков проводят под местным обезболиванием, при успехе накладывают гипсовую повязку с обязательным захватом всего первого пальца под контролем рентгеновского снимка. Если происходит повторное смещение, необходимо наложить скелетное вытяжение на срок до 3 недель или выполняют оперативное лечение.
Отломки фиксируют при помощи одной или двух спиц на 3 недели. После этого спицы извлекают, а гипсовую повязку оставляют до 5 недель. Затем назначают физиотерапию и лечебную физкультуру.
ПЕРЕЛОМ ДИАФИЗА ПЕРВОЙ ПЯСТНОЙ КОСТИ
Перелом диафиза – тела первой пястной кости встречается редко, так как кость достаточно подвижна. Механизмом травмы обычно является прямой удар по кости. Перелом может быть со смещением и без него. Пациента беспокоит боль в области травмы, усиливающаяся при движении первым пальцем, при нагрузке на первый палец.
Лечение. При отсутствии признаков смещения на рентгеновских снимках, накладывают гипсовую повязку от средней трети предплечья до основания пальцев, но первый палец должен быть полностью обездвижен, на один месяц. Полного сопоставления отломков обычно не добиваются, так как небольшая угловая деформация кости не отражается на ее функции. При большом смещении отломков проводят одномоментное сопоставление отломков с последующим наложением гипсовой повязки. Очень редко приходится прибегать к оперативному лечению и фиксации отломков при помощи спиц.
Переломы второй, третьей, четвертой и пятой пястных костей встречаются несколько реже. Возникают они под воздействием прямой травмы кисти и реже при ударе кулаком или при падении на кулак. Часто возникают переломы не одной, а нескольких пястных костей. Пациент жалуется на боли в кисти, ладони, усиливающиеся при попытке сжать кисть в кулак. Для определения места перелома пациента тянут за палец, при переломе соответствующей пястной кости, боль резко усиливается. Диагноз уточняют при помощи рентгеновских снимков.
Лечение. Если смещения не обнаружено, накладывается гипсовая повязка от верхней трети предплечья до основания пальцев, с обязательным полным захватом пальца, соответствующая которому пястная кость сломана. Срок иммобилизации один месяц. При наличии смещения проводят одномоментное сопоставление отломков вручную, с последующим наложением гипсовой повязки на один месяц. Иногда отломки все-таки не удается сопоставить, в этом случае проводится хирургическое лечение с фиксацией отломков спицами или минипластинами.
Date: 2016-11-17; view: 1152; Нарушение авторских прав