
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Уход за больными в предоперационном периоде
|
|
• Объем и характер ухода за больными в приемном отделении зависит от вида заболевания, необходимости экстренной или плановой операции, от наличия тяжелых сопутствующих заболеваний, возраста и др. факторов. Как правило, при плановой госпитализации больные поступают в удовлетворительном состоянии. Они полностью или почти полностью обследованы в поликлинических условиях. Поэтому после осмотра их врачом-хирургом младшая сестра (студент):
-- заполняет на них паспортную часть медицинской карты стационарного больного, в том числе температурный лист и лист назначений,
--проводит санитарную обработку и сопровождает их в палаты.
Наибольшего внимания и ухода требуют больные, нуждающиеся в экстренных операциях. Это обусловлено тем, что экстренные операции выполняются по жизненным показаниям и санитарная обработка выполняется в минимально отведенные сроки. Обычно это самые тяжелые больные с выраженным болевым синдромом, явлениями интоксикации или шока, или вообще в бессознательном состоянии, а поэтому без помощи медицинского персонала они обойтись не могут. Кроме того, в приемное отделение такие больные поступают необследованными. Поэтому их надо полностью обследовать, причем в самый короткий срок. Основная роль в обследовании и наблюдении за такими больными принадлежит дежурному хирургу.!!!
Младшая медсестра (студент) выполняет его указания по контролю за состоянием больного, участвует в обследовании и оказании медикаментозной лечебной помощи. Младшая медсестра (студент):
-- измеряет температуру тела,
--заполняет бланки для анализов крови, мочи, биохимических исследований, - -- вызывает лаборантов и врачей-консультантов,
--помогает больному собрать мочу,
--транспортирует или сопровождает больных в диагностические кабинеты (рентгеновский, эндоскопический, смотровой и др.), в перевязочную, в комнату санитарной обработки,
--ассистирует врачу при выполнении перевязок и врачебных манипуляций (подает инструменты, перевязочный материал, перчатки для ректального и вагинального исследования, ставит очистительные клизмы и т.д.),
--выполняет подкожные и внутримышечные инъекции (при наличии навыков), --осуществляет санитарную обработку больных.
Санитарную обработку больных проводят в зависимости от общего состояния больных и вида заболевания.!!!Обязательно всех больных осматривают на педикулез (наличие вшей). При обнаружении вшей необходимо удалить волосы с головы, сбрить волосы на лобке и в подмышечных впадинах, а также в других местах (грудь) при наличии оволосения. Все эти места обрабатывают мылом «К» или мылом ДДТ в течение 30 минут. Белье и верхнюю одежду больного помещают в специальный мешок и отправляют в дезкамеру. После этого больного купают. Если вшей не обнаружили, то больных сразу моют. Пациенты в удовлетворительном состоянии купаются в ванной самостоятельно или под душем с мылом и губкой. Если больной не в состоянии мыться сам, то его моет санитарка (студент) под душем. Больной при этом может стоять или сидеть на скамейке. Во время мытья необходимо следить за состоянием больного, так как он может упасть, получить травму или захлебнуться водой. Больным в тяжелом состоянии санитарную обработку проводят путем обтирания частей тела мыльной водой или другими моющими средствами. Больным, нуждающимся в экстренных операциях, санитарная обработка может вообще не проводиться (если у них имеется непосредственная угроза жизни, например, при ранении сердца) или проводиться в сокращенном варианте: обмывание загрязненных участков тела, осмотр на педикулез, подготовка места операции путем бритья волос. Волосяной покров в области планируемого операционного поля обычно удаляют безопасной бритвой сухим способом далеко за пределами предполагаемого разреза, так как по ходу операции разрез может быть расширен (продлен). Так, при операциях на брюшной полости бреют всю переднюю брюшную стенку, при операциях на печени и желудке захватывают и нижний отдел груди, при вмешательствах на нижнем отделе живота — переднюю поверхность бедер. После бритья операционное поле обрабатывают спиртом (спирт — фурациллином) или другим антисептиком. После санитарной обработки больной одевает чистое белье, а также брюки, пижаму (мужчины), халат (женщины). Младшая медсестра (студент) помогает больному одеться. Верхнюю одежду и обувь обычно забирают родственники, если их нет, то после описания одежду сдают на склад. С собой в хирургическое отделение больной может взять только предметы личной гигиены.
После одевания больного, нуждающегося в экстренной операции, необходимо транспортировать в операционную или палату для интенсивной предоперационной подготовки (1—2 часа), а в ряде случаев в реанимационное отделение. Плановые больные сопровождаются в палаты хирургического отделения с листом назначений и температурным листом. Вид транспортировки больного в палату решает врач (на кресле-каталке или на носилках-каталке). В хирургическом отделении больного передают палатной сестре. Палатная медицинская сестра определяет место больному (кровать, постельные принадлежности, тумбочку и т.д.), знакомит с условиями и режимом работы отделения, осуществляет лечение и оформление заявок на обследование согласно листа. назначений.
В процессе обследования, санобработки, предоперационной подготовки и транспортировки больного в операционную или палату медицинский персонал должен сделать все возможное, jчтобы морально подготовить больного к операции.
З а 20-30 ми нут до 'операции выполняется премедикации. Клизмы при многих острых хирургических заболеваниях органов брюшной полости противопоказаны (только по назначению врача!). Если желудок переполнен, его освобождают с помощью jжелудочного зонда (рис. 10).
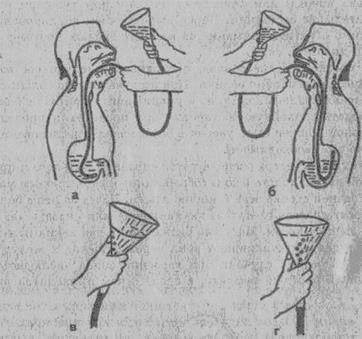
Рис. 10. Промывание желудка: а — правильное положение зонда в желудке; 6 — неправильное положение зонда в желудке; в — правильное положение воронки; г — неправильное положение воронки.
В ряде случаев (экстренная подготовка к операции, послеоперационный период, некоторые заболевания — острая кишечная непроходимость, отравления различными ядами и др.) с лечебной или диагностической целью необходимо выполнить промывание желудка. Промывание желудка выполняется врачом или средним медперсоналом и обычно является технически несложной процедурой. Для этого необходимо иметь толстый желудочный зонд (1-1,3 см в диаметре), стеклянную или пластмассовую воронку, полиэтиленовый фартук, стерильный глицерин или вазелиновое масло, воду комнатной температуры или 2% раствор гидрокарбоната натрия, кувшин для наливания воды в воронку, емкость для сливания промывных вод. Ведение зонда осуществляется в положении больного сидя (голова несколько наклонена вперед) или лежащему на боку при тяжелом или бессознательном состоянии. Перед выполнением зондирования необходимо обратить внимание на наличие зубных протезов и, если они имеются, снять.
Роль среднего медперсонала, проводящего желудочное зондирование, чрезвычайно велика. При этом важны не только их медицинская квалификация, но и умение найти контакт с больным, создать спокойную обстановку при проведении процедуры. Больной должен быть уверен в безопасности исследования, понимать его необходимость.
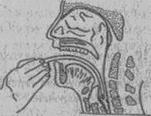
Рис. It. Ориентировочный контроль глубины введения зонда.
Медицинская сестра располагается справа от больного и правой рукой вводит толстый зонд (обработанный вазелиновым маслом) по задней стенке зева к корню языка. Вслед за этим больного просят сделать глотательное движение или сказать «а» и глубоко дышать носом. Мягкими ритмичными движениями медсестра (студент) проталкивают зонд через пищевод в желудок (рис. 11). В редких случаях при введении зонда наблюдается выраженный рвотный рефлекс, в связи с чем приходится выполнять анестезию слизистой оболочки зева и глотки (дикаин, совкаин). При проведении зонда на 50 см (метка на зонде) от уровня зубов он обычно достигает места перехода в трубку, его плавно опускают до уровня колен или ниже и ждут поступления в воронку желудочного содержимого. Если этого не происходит, необходимо промыть зонд с помощью шприца Жане.
Сам процесс промывания состоит из двух этапов. На первом этапе в наружный конец зонда вставляют воронку и, держа левую руку на месте соединения зонда с воронкой, правой рукой опускают воронку до уровня колен больного. Помощник наливает в воронку промывную жидкость в объеме 1 литра и при этом медленно поднимает воронку, примерно на 25 см выше рта больного. Жидкость быстро перемещается в желудок, но нельзя допускать полного перехода жидкости из воронки в желудок, так как после жидкости насасывается воздух (сифон), который затрудняет процедуру промывания желудка. Необходимо держать воронку несколько наискось (рис. 10 в)* так как при вертикальном ее положении в нее вовлекается много воздуха, вследствие возникновения в центральной части быстрого вращательного движения при переходе в желудок воды. Если же воронке придать наклонное положение, то столб воздуха направляется на стенку воронки и, не доходя до места перехода в трубку, разбивается на пузырьки, поднимаясь кверху.
На втором этапе воронку, уровень воды в которой спустился до места перехода в трубку, плавным движением вновь опускают до уровня колен больного или ниже (в положении сидя) и смывают промывные воды в таз или ведро. Затем воронку опять поднимают, наполняют промывающим раствором и повторяют процедуру до появления чистой воды. Для лечебного промывания желудка обычно используют 8-10 л воды или промывающего раствора (марганцовокислый калий, бикарбонат натрия).
В хирургической деятельности нередко возникает необходимость после операции на желудке промывать его тонким зондом (3,0-5,0 мм), введенным через носовой ход. Введение зонда через нос занимает несколько минут и обычно легко переносится больным. Предварительно убедившись в отсутствии патологических дефектов носа (искривление носовой перегородки и др.), смазывают конец тонкого эластичного зонда вазелиновым маслом и вводят его в более широкий носовой ход. Дойдя до задней стенки глотки, зонд примет отвесное положение и, при глотательных движениях (предварительно набрав в рот воды) проходит в пищевод и желудок. Наружный конец зонда фиксируется к коже у наружного отверстия носового хода лейкопластырем. Затем, с помощью шприца Жане, осуществляют промывание желудка.
Тонкие и толстые зонды после зондирования желудка подвергаются тщательному промыванию и, после стерилизации (кипячение, стерилизация в антисептиках или парами формалина), могут быть вновь использованы по назначению.
Если больной перед операцией не может самостоятельно помочиться - мочу выводят катетером. В отдельных случаях больного берут на операцию с оставленным в мочевом пузыре постоянным катетером. В операционную больной подается без одежды, ' на каталке.
Уход за больными в палате
Уход за больными в палате зависит от особенности заболевания и необходимости экстренного или планового вмешательства. Если больному будет выполняться экстренная операция под местным обезболиванием, то согласно назначений врача младшая медсестра (студент) делает больному премедикацию в присутствии врача (преподавателя), которая заключается в подкожном введении 2% раствора промедола 1,0 мл и 0,1% раствора атропина 1,0 мл или других препаратов. Медсестра (студент) проверяет подготовленность к операции операционного поля (сбриты ли волосы в зоне операции) и транспортирует больного в операционную (по указанию дежурного хирурга). Отдельным больным накануне операции проводят краткую предоперационную подготовку в виде внутривенных вливаний глюкозоэлектролитных растворов, введений препаратов, улучшающих работу сердца, снижающих или повышающих АД, витаминов, а также промывание желудка через зонд. В таких случаях младшая сестра (студент) осуществляют выполнение данных назначений (зонд в желудок ставит врач), а, затем по указанию дежурного хирурга транспортирует больного в операционную.
Гигиеническая подготовка больных к плановым хирургическим вмешательствам проводится в течение всего предоперационного периода, т.е. с момента поступления больного в стационар до операции. Медицинская сестра является главным помощником врача, поэтому она должна внимательно осматривать больного в период проведения гигиенических процедур и при обнаружении каких-либо высыпаний, гнойничковых поражений кожи обязательно поставить в известность хирурга.
Перед плановыми операциями больной может находиться в отделении от 1 до 10 дней и более в зависимости от необходимости дообследования и подготовки к операции.
В функции ухаживающего медперсонала (студента) входит выполнение плана обследования больного, предписанного врачом. Он оформляет бланки для анализов крови, мочи, биохимических исследований, оформляет заказы на обследование сердечно-сосудистой системы, легких, печени, почек, сопровождает или транспортирует тяжелых больных в диагностические кабинеты (рентген, УЗИ и др.), оформляет вызовы врачей - консультантов, готовит больных к инструментальным исследованиям. Так, перед рентгеновским обследованием желудочно-кишечного тракта и мочевыделительной системы медсестра ставит больному клизмы вечером накануне исследования и утром в день исследования. Для уменьшения количества газов в кишечнике за сутки до исследования дает по назначению врача карболен, ограничивает в диете молочные продукты.
С целью подготовки больных к операции медсестра (студент) выполняет назначения врача: раздает жидкие и таблетированные лекарственные средства, следит за внутривенными вливаниями, осуществляет внутримышечные и подкожные инъекции лекарственных препаратов (при наличии навыков), кормит тяжелобольных, составляет порционники (заказы на питание больных), контролирует выполнение больными санитарно-гигиени-ческих норм.
Сущность гигиенической подготовки больных, которым назначен общий режим, сводится к тому, что накануне операции больной принимает душ или ванну, меняет нательное и постельное белье. В случае приема ванны, последнюю медсестра обрабатывает 3% раствором хлорамина, ополаскивает, затем натирает пастой или чистящим порошком и через 5 минут ополаскивает проточной водой. Ванна заполняется водой с температурой 38—40“С. Больным с постельным режимом проводится обтирание всей поверхности тела влажным полотенцем с последующим растиранием кожи сухим полотенцем. Затем кожные складки на животе, под молочными железами у женщин, кожные участки вокруг
естественных отверстий обрабатывают 0,5% раствором хлорамина, 0,05 % раствором хлоргексидинабиглюконата или 3% раствором перекиси водорода. Непосредственно перед операцией сам больной или медицинская сестра производит сухое бритье операционного поля с последующей обработкой его 0,5% водным раствором хлорамина. В настоящее время наиболее часто для бритья операционного поля используют «безопасные» лезвия, которые перед бритьем должны быть продезинфицированы в 2% хлорамине в течение 5-10 минут или растворе первомура в течение 1 минуты. Бритье производят в специально отведенном помещении. Если операция проводится на нижних конечностях, в течение 3-х дней перед операцией делают ножные ванны.
Плановый больной непосредственно перед операцией должен проделать все гигиенические процедуры (умыться, почистить зубы, очистить полость носа, мужчины — сбрить бороду, усы), посетить туалет. Если больной не в состоянии помочиться, мочевой пузырь опорожняют катетером. Необходимо снять съемные зубные протезы (завернуть в марлевую салфетку и положить в тумбочку), часы, удалить помаду с губ пациентки, лак с ногтей для наблюдения за их цветом во время наркоза.
Для профилактики осложнений со стороны дыхательной системы необходимо заранее научить пациента как следует дышать (глубокий вдох и длительный выдох через рот) и откашливаться в первые часы после операции, чтобы предупредить задержку секрета и застой в дыхательных путях.
Об изменениях в состоянии больных, замеченных персоналом, следует доложить лечащему или дежурному врачу; плановые операции следует отложить в случаях повышения температуры тела, не связанной с основным заболеванием, легкой простуды, резкого подъема АД, начавшейся менструации и др.
Перед транспортировкой в операционную на волосистую часть головы следует надеть шапочку или косынку (у женщин с длинными волосами заплетают косу).
Транспортировка больных в операционную
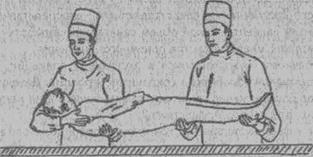
Рис. 13. Перекладывание больного с каталки (носилок) на операционный стол двумя медработниками (студентами).
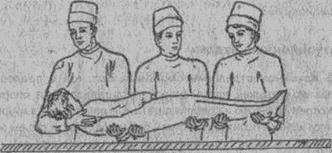
Рис. 12. Перекладывание больного с каталки на операционный стол тремя медработниками (студентами).
Через 20-30 минут после премедикации больного транспортируют в операционную на носилках - каталке (независимо от его состояния и характера операции). Носилки — каталку покрывают одеялом и простыней так, чтобы оставалась свободная часть, которой можно будет укрыватьбольного. Впалате
больной раздевается и укладывается на носилки. Больного укрывают простыней или одеялом и транспортируют каталку до операционной. В тамбуре (шлюзе) операционного блока больного вместе с постелью перекладывают на носилки — каталку операционной. Одев маски и бахилы, младшая сестра (студент) и санитарка (студент) завозят больного в операционную, раскрывают его и подкатывают одной стороной носилок — каталки вплотную к операционному столу. Плотно прижав носилки-каталку к операционному столу (чтобы каталка не откатилась, и больной не упал на пол), помогают больному в положении на спине перейти на операционный стол (рис. 12, 13). Одновременно с больным в операционную приносят его историю болезни и пробирку с кровью, взятую для пробы на совместимость. Затем вывозят носилки - каталку из операционной вместе с одеялом и простыней и оставляют их в специально отведенном месте.
2.Особенности ухода за больным в день операции.
Транспортировка больных из операционной
Наблюдение и уход за больными в послеоперационном периоде назначается сразу же после окончания операции и пробуждения от наркоза. Прежде всего, больных необходимо аккуратно и грамотно транспортировать в палаты. Разрешение на транспортировку больных из операционной дает врач-анестезиолог. Для ее осуществления палатная медсестра (студент) и санитарка (студент) берут носилки-каталку с одеялом и простынью больного. Одев маски и бахилы, они вкатывают ее в операционную и устанавливают вплотную к операционному столу. Далее больного необходимо переложить на носилки-каталку. Для этого дренажные трубки из операционной раны перекрывают зажимами или на их концы одевают целлофановые мешочки (чтобы вытекающая жидкость не пачкала постельные принадлежности). Палатная медсестра (студент) и санитарка (студент), стоя у свободной стороны носилок-каталки лицом к больному, плотно прижимают носилки-каталку (туловищем, бедрами) к операционному столу и, наклонившись вперед, одновременно подводят руки под больного.
Один помощник подкладывает руки под ноги и ягодицы, другой — под грудную клетку и голову. Затем, по команде, приподняв больного, осторожно переносят его на носилки-каталку. Подушку, как правило, под голову не подкладывают (связано с наркозом). Больного укрывают свободной частью одеяла или простыни и вывозят из операционной.
Следует отметить, что перекладывать больных и транспортировать их в палату надо осторожно, чтобы дополнительно не вызвать болезненных ощущений, не сорвать с раны повязку, не удалить дренажные трубки. Кроме того, в момент перекладывания и транспортировки у больного может наступить нарушение сердечной деятельности и дыхания. Поэтому перекладывание больного на носилки-каталку и транспортировка в палату проводится под контролем и в сопровождении врача-анестезиолога. Он осуществляет наблюдение за деятельностью сердца и дыханием больного пока не передаст его палатному врачу.
Уход за больными после транспортировки из операционной
В послеоперационной палате или в реанимационном отделении больного перекладывают на кровать. Осуществляется это также, как и перекладывание с операционного стола, только больного перемещают с носилок-каталки на кровать. Кровать предварительно заправляют чистыми постельными принадлежностями без складок. Больных чаще всего укладывают на спину, хорошо укрывают теплым одеялом, оставляя открытыми только лицо и шею. К ногам больного прикладывают теплую грелку, обернутую мягкой тканью (чтобы не вызвать ожогов). Это все необходимо сделать для того, чтобы больной согрелся, поскольку во время операции под воздействием наркотических препаратов и миорелаксантов (средств, расслабляющих мускулатуру) у больных нарушается терморегуляция (больным холодно). Для улучшения обеспечения организма кислородом больному дают дышать увлажненным кислородом через носовой катетер. После этого врач-анестезиолог передает больного палатному врачу и палатной медсестре. При этом обращают внимание на наличие у больного самостоятельного дыхания и стабильной работы сердца (пульс, АД). Кроме того, палатная медсестра (студент) вместе с хирургом подключают дренажные трубки из послеоперационной раны к емкостям или отсасывающим устройствам для сбора выделяющейся по ним жидкости (желчь, гной, экссудат и др.). На область раны кладут пузырь со льдом (обернутый пеленкой) или груз.
Как правило, сразу после операции больные находятся в заторможенном состоянии из-за угнетенного состояния центральной нервной системы (ЦНС) в связи с наркозом. Поэтому после укладывания в постель они засыпают и спят в течение 2—4 часов. Первые 2 часа больные лежат на спине (допускается лежание на правом боку) горизонтально или со слегка опущенным головным концом без подушки. Такое положение обеспечивает улучшение кровоснабжения жизненно важных органов (головного мозга и сердца) и служит одной из мер профилактики гипоксии (недостатка кислорода этих органов), а также развития сердечно-сосудистой недостаточности. Спустя 2 часа головной конец кровати приподнимают или под голову больному кладут подушку. В последующем больной должен лежать с приподнятым головным концом кровати на 30-35”. Такое положение облегчает работу сердца и легких, способствует оттоку экссудата в плевральной полости или брюшной полости в отлогие места, откуда он будет выходить через дренажи наружу.
Некоторым больным сразу же после операции создают возвышенное положение туловища. Обычно это больные после операций на щитовидной железе, легких, а также после других операций при наличии декомпенсации сердечной деятельности.
Наблюдение и уход за дыхательной системой
За больными в первые часы после операции должно быть организовано тщательное наблюдение в связи с возможностью жизненно опасных для больного осложнений со стороны дыхательной и сердечно-сосудистой систем. Со стороны дыхательной системы - это остановка дыхания, асфиксия (удушье) в связи с западе-нием языка или послеоперационной рвотой. Поэтому студент должен наблюдать за дыхательными движениями грудной клетки, характером дыхания, цветом кожных покровов и слизистых, а также не появляются ли у больного тошнота и рвота.
Остановка дыхания проявляется отсутствием дыхательных движений грудной клетки, появлением синюшности кожных покровов и слизистых, частого пульса.
При остановке дыхания необходимо по сигнализации вызвать врача-реаниаматолога и дежурного хирурга и незамедлительно приступить к искусственному дыханию типа «рот в рот» или «рот в нос». После прихода врача-реаниматолога или дежурного хирурга они обеспечат искусственное дыхание. Студент и палатная медсестра должны безукоризненно выполнять их распоряжения.
Западение языка проявляется клокочущим дыханием на вдохе типа храпа. Оно обусловлено расслаблением мышц корня языка. В этих случаях необходимо сразу же выдвинуть нижнюю челюсть чуть вперед. Для этого большие пальцы обеих кистей поставить для упора на верхнюю челюсть в области верхней губы, а тремя пальцами каждой кисти нажать к себе на верхние ветви нижней челюсти выше ее угла. Вызвать дежурного хирурга и ввести в ротовую полость воздуховод.
Асфиксия в связи с послеоперационной рвотой обусловлена попаданием рвотных масс в дыхательные пути. Это становится возможным при положении головы лицом вверх, когда голова во время рвоты не повернута набок. Поэтому, с целью профилактики попадания рвотных масс в дыхательные пути, надо заранее или при позывах на рвоту голову повернуть набок. Для этого, стоя у изголовья больного, обеими ладонями взять больного за щеки и повернуть набок. Для сбора рвотных масс подставить лоток или сложенную несколько раз пеленку. После рвоты дать больному прополоскать ротовую полость водой, вытереть лицо. Попадание рвотных масс в дыхательные пути проявится приступом кашля, синюшностью кожи и слизистых оболочек, клокочущим дыханием. В этих случаях студент должен повернуть голову больного набок, по сигнализации вызвать дежурного хирурга и врача-реаниматолога. Они будут оказывать помощь больному, а студент и палатная медсестра обязаны четко выполнять их указания.
Наблюдение и уход за сердечно-сосудистой системой
Наблюдение за функцией сердечно-сосудистой системы начинается сразу же после окончания операции. Оно заключается в периодическом исследовании пульса и АД, определении цвета
кожи и слизистых. Кроме того, в послеоперационной палате необходимо наблюдение за внутривеннымиинфузиями. Студент должен знать очередность и скорость введения растворов, следить за инфузионной системой, чтобы она была постоянно проходимой, своевременно менять флаконы, не допускать попадания воздуха в систему.
Наиболее частым осложнением со стороны сердечно-сосудистой системы является развитие острой сердечно-сосудистой недостаточности. Клинически острая сердечно-сосудистая недостаточность проявляется в виде коллапса: резкой бледности кожных покровов и слизистых, цианозом губ и носогубного треугольника, появлением холодного пота, поверхностного дыхания, затемненного сознания, учащенного пульса (слабого наполнения и напряжения), снижением АД. Впоследствии может наблюдаться нитевидный пульс, вплоть до исчезновения его на периферических артериях и остановки сердца (асистолии). При выявлении у больного признаков острой сердечно-сосудистой недостаточности студент должен немедленно вызвать врача и четко выполнять все его распоряжения и назначения.
Наблюдение и уход за пищеварительной системой
В наблюдении и уходе за пищеварительной системой очень важна профилактика осложнений. Наиболее частым осложнением является послеоперационная рвота. Ее развитие может быть обусловлено снижением тормозного действия ЦНС на желудок в связи с остаточным действием наркоза, раздражающим действием наркотических веществ на слизистую желудка, повышением активности вагуса и др. Поэтому в первые часы после операции студент должен быть насторожен в отношении послеоперационной рвоты и внимательно наблюдать за больным. В случае возникновения рвоты оказать ему помощь, как указывалось выше, доложить врачу и никуда от больного не отлучаться.
Наблюдение и уход за мочевыделительной системой
у Как правило, первые 3-4 часа после операции у больных появляется потребность в мочеиспускании. Основная часть пациентов мочится самостоятельно. Однако определенное количество больных при наличии позывов на мочеиспускание не могут
помочиться самостоятельно. Наиболее частыми причинами таких состояний является спазм сфинктера мочевого пузыря в результате боли, психо-эмоционального напряжения, применения наркотических аналгетиков, производных морфия (морфин, омнопон), угнетенного состояния ЦНС в связи с наркозом, шоком и т.д. У отдельных больных могут быть слабые позывы на акт мочеиспускания. Если такие состояния наблюдаются у больного в первые часы после операции то надо выполнить катетеризацию мочевого пузыря, так как применение других средств не эффективно из-за угнетенного состояния ЦНС. Следует всегда помнить, что при позывах на мочеиспускание больной обязательно должен помочиться, и ни в коей мере не допускать переполнения мочевого пузыря.
Наблюдение и уход за функцией мочевыделения в первые часы после операции сводится к своевременному обеспечению больных емкостями для сбора мочи (уткой или подкладным судном), опорожнению их и обработке горячей водой с моющими средствами, определению цвета, запаха и объема мочи при каждом мочеиспускании, частоты мочеиспускания, а также количества мочи, выделенной больным до следующего утра. Для этого на отдельном листе указывается ф.и.о. больного, время мочеиспускания и количество выделенной мочи. Все эти данные студент должен передать дежурному персоналу (врачу или палатной медсестре).
Наблюдение и уход за послеоперационной раной и дренажами
Наблюдение и уход за послеоперационной раной сводится к периодическому осмотру повязки и дренажей (дренажные трубки должны быть всегда проходимы), смене емкостей или опорожнению их по мере наполнения жидкостью, а также наблюдению за характером выделяющейся по дренажам жидкости и подсчету ее количества. Следует иметь в виду, что после операции может возникнуть кровотечение из операционной раны или в полости организма: брюшную, плевральную и др. Если кровотечение возникает из раны, то повязка будет обильно промокать алой кровью или кровь будет поступать по дренажу из раны. Если кровотечение происходит в брюшную или плевральную полость, то кровь будет поступать из дренажа брюшной или плевральной полости. Если кровотечение происходит в мочевой пузырь, то кровь будет выходить с мочой или по установленным туда дренажам. При кровотечении в просвет желудочно-кишечного тракта у больных наблюдаются следующие симптомы: а) при кровотечении в желудок и 12-перстную кишку - кровавая рвота или рвота типа «кофейной гущи», или кровь течет по назогастральному зонду, в последующем появляется черный, дегтеобразный стул; б) при кровотечении в толстый кишечник — из прямой кишки будет вытекать алая кровь или примесь алой крови в кале, а также могут быть сгустки крови, если источник кровотечении расположен близко к прямой кишке; в — при обильном кровотечении в тонкий кишечник - частый дегтеобразный стул. Общими признаками при таких кровотечениях будут слабость, головокружение, холодный липкий пот, бледность кожных покровов и слизистых, учащенный, мягкий пульс, снижение АД. Во всех случаях, когда студент обнаружил признаки кровотечения из желудочно-кишечного тракта, он должен немедленно доложить об этом врачу. Лечение кровотечений входит в компетенцию врача-хирурга. Студент и палатная медсестра должны четко выполнять его назначения.
3.Наблюдение и уход за больным в раннем и позднем послеоперационном периоде.
Наблюдение и уход за больными в раннем и позднем послеоперационном периоде сводится к обеспечению адекватной функциональной активности и предупреждению осложнений со стороны всех систем организма: дыхательной, пищеварительной, сердечно-сосудистой, мочевыделительной, нервной, а также созданию оптимальных условий для заживления и регенерации в зоне операции и в послеоперационной ране.
Наблюдение и уход за дыхательной системой
Наблюдение и уход за дыхательной системой направлены на обеспечение активной вентиляции легких и профилактики осложнений: пневмонии, ателектазов легких (спадение участков легкого вследствие выключения из дыхания), отек легких и других. Это достигается удалением из верхних дыхательных путей мокроты, повышением вентиляции легких путем глубоких дыхательных движений и предупреждением застоя крови в легких.
Удаление мокроты из дыхательных путей производят, в основном, путем ее отхаркивания. Поскольку отхаркивание мокроты вызывает боль в ране, необходимо спустя 20-30 мин. после инъекции обезболивающих средств, придерживая рану рукой, легкими порывами воздуха из легких при закрытом рте произносить слог «М-Г-У». Таким образом удается отхаркивать мокроту. С целью разжижения мокроты накануне следует сделать ингаляцию с содой или изадрином, или применить средства, расширяющие бронхи (эуфиллин и др.). Содовые ингаляции показаны больным с посттравматическим ларингитом, вызванным введением интубационной трубки для наркоза (у больных отмечается першение в горле, сиплый голос). Особенно необходимо разжижать и отхаркивать мокроту курильщикам и лицам с хроническими заболеваниями органов дыхания (бронхоэктати- ческой болезнью и др.), поскольку у них нарушена дренажная система легких.
Улучшение вентиляционной функции легких достигается применением дыхательной гимнастики и ранней активацией больных. В качестве дыхательной гимнастики больные должны делать несколько раз в день по 20 глубоких вдохов и выдохов. Для более глубокого вдоха необходимо одновременно разводить руки в стороны, а во время выдоха, скрещивая их спереди, касаясь боковых поверхностей грудной клетки противоположной стороны (как бы обнимая самого себя), иногда больным дают надувать резиновые шары, камеры и т.п. С целью ранней активации больным разрешают через 1—3 суток (в зависимости от тяжести операции) сидеть, вставать, ходить, с первых суток назначают лечебную гимнастику (рис. 14, 15).
Студент обязан заниматься с больными дыхательной гимнастикой и лечебной физкультурой. Кроме того, для предупреждения застоя крови в легких он должен: а) по разреше-

Рис. 14. a- пассивные дыхательные упражнения (по В.Л. Найдину); б — активное дыхание.
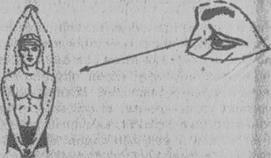
Рис. 15. Дыхательные упражнения с активным движением рук (по В.Л. Найдину).
нию врача создавать возвышенное положение туловища больного на кровати под углом 30—35° (оно достигается подъемом спинки функциональной кровати или постельными принадлежностями: подушками, матрацем и т.п.); б) поворачивать больных попеременно на левый и правый бок, а также осуществлять раннюю активацию больных (помогать садиться, стоять, ходить); в) применять отвлекающую терапию: горчичники, банки, массаж мышц спины.
Когда больные станут более активными, начнут самостоятельно ходить, необходимость в ряде профилактических мер отпадает. Однако основную часть из них (отхаркивание мокроты, дыхательная гимнастика, возвышенное положение тела, попеременное лежание в постели на левом и правом боку) больные должны выполнять обязательно. При возникновении осложнений со стороны дыхательной системы (пневмонии и др.) перечисленный комплекс мер должен выполняться продолжительно, до исчезновения клинических признаков осложнения. Диагностика и лечение пневмонии, ателектазов легких и отека легких входит в компетенцию врача. Однако студент и палатная медсестра обязаны информировать врача об изменениях в состоянии больного, частоте и характере дыхания, о повышении температуры тела. Кроме того, по назначению врача они должны проводить больным антибиотикотерапию, давать сульфаниламидные препараты, отхаркивающие средства, контролировать проведение физиотерапевтических процедур.
Наблюдение и уход за пищеварительной системой
Наблюдение и уход за пищеварительной системой направлены на обеспечение быстрейшего восстановления перистальтики и заживления в зоне операции (если операция была выполнена на органах брюшной полости), нормализацию пищеварения, профилактику и лечение осложнений. Если операции выполнялись не на органах пищеварения, то особых нарушений функции желудочно-кишечного тракта, как правило, нет. Хотя после операций на почках и мочевыводящих путях могут наблюдаться моторно-эвакуационные нарушения (тошнота, рвота, неотхождение газов и стула). После операций на органах брюшной полости всегда развивается парез кишечника (отсуствие перистальтики). В результате нарушается пассаж (продвижение) содержимого по кишечнику, развивается преобладание процессов брожения и гниения в кишечнике, нарастает интоксикация. Кроме того, у больных снижается защитная функция стенки кишки. В результате микроорганизмы могут проникать через нее в брюшную полость и вызывать воспаление брюшины (перитонит).
Обычно парез кишечника держится 2—3 суток. У некоторых больных в результате отсутствия перистальтики содержимое из кишечника волнами антиперистальтического движения легко забрасывается через зияющий привратник в желудок. Желудок переполняется. У больных появляется срыгивание или рвота застойной зеленой жидкостью, чувство переполнения желудка, давление в эпигастрии, учащение дыхания, могут появиться боли в сердце и икота. Единственно эффективной мерой помощи таким больным является опорожнение желудка с помощью тонкого зонда, поставленного через нос в желудок (назогастральный зонд). Содержимое из желудка может вытекать по зонду самостоятельно или его эвакуируют с помощью шприца Жане. После полного удаления содержимого желудок надо промыть содовым раствором до чистой промывной воды. Зонд в желудке целесообразно держать до ликвидации пареза кишечника (до 7 суток и более). Периодически по нему будет вытекать застойная жидкость, заброшенная в желудок из кишечника. Поэтому в течение суток желудок необходимо несколько раз промывать раствором соды или давать больному пить раствор соды, который черз зонд будет вытекать наружу, обеспечивая промывание желудка. Студент обязан оказать помощь больному при рвоте или срыгивании, информировать об этом врача, приготовить назогастральный зонд, полоску лейкопластыря для фиксации зонда, раствор соды, емкость для промывных вод и шприц Жане. После установки зонда студент должен наблюдать за фиксацией зонда на лице, его местонахождением, за количеством оттекающей жидкости, а также периодически промывать желудок раствором соды.
Кроме опорожнения и промывания желудка с целью ликвидации пареза кишечника врач может назначить лекарственные препараты, применять электростимуляцию кишечника, выполнять новокаиновые блокады. Студент и палатная медсестра в этих случаях должны четко исполнять назначения врача.
Довольно часто при парезах кишечника больных беспокоит вздутие живота (метеоризм). В результате усиления процессов брожения и гниения в кишечнике скапливается большое количество газов. Они перерастягивают его, вызывают болезненные ощущения в животе, но не имеют направленного движения к прямой кишке. Метеоризм выявляется уже при осмотре живота. Он становится больших размеров, бочкообразной формы. При перкусии (выстукивании) живота выявляется тимпанический звук. Особенно большое вздутие живота наблюдается при тяжелых парезах кишечника, вызванных воспалительным процессом брюшины, кишечной непроходимостью, а также у больных, оперированных на органах брюшной полости без предварительного очищения кишечника от каловых масс.
Одной из мер борьбы с метеоризмом является введение в прямую кишку газоотводной трубки. Газоотводной трубкой обычно служит резиновая трубка диаметром 1—1,5 см, длиной 30— 50 см. Опыт показывает, что трубки более тонкого диаметра не эффективны, так как газы не отходят. Газоотводная трубка должна стоять в прямой кишке не более 2 часов. При необходимости она может быть поставлена повторно. В обязанности студента входит введение в прямую кишку газоотводной трубки по предписанию врача.
При обычном течении послеоперационного периода необходимость в газоотводной трубке возникает на 2-3 сутки после операции на кишечнике, когда начинает восстанавливаться его перистальтика. У больных в это время появляются коликообразные боли в животе. Как только газы начнут самостоятельно отходить, эти боли исчезают. Следует указать, что мерами борьбы с метеоризмом служит также пероральный прием активированного угля (карболена) и других энтеросорбентов. Они адсорбируют на себе часть ядов в просвете кишечника, уменьшают тем самым интоксикацию и образование газов. Студент дает эти препараты больным по назначению врача.
На 5-6 сутки после операции на органах брюшной полости у больных появляется потребность в акте дефекации. Большинство больных самостоятельно справляются с этой потребностью. У отдельных лиц возникает необходимость в очищении кишечника с помощью клизм в связи с уплотением каловых масс или слабыми позывами на акт дефекации (при запорах). Как правило, успеха добиваются обычной клизмой. Иногда для усиления раздражающего действия приходится делать гипертонические клизмы (100 мл 10% раствора хлористого натрия) или добавлять в состав жидкости перекись водорода (30 мл 3% раствора) или мыльную воду, а также делать масляные клизмы (100 мл вазелинового или подсолнечного масла). Весьма эффективны в таких случаях бамбажные клизмы по Б. В. Огневу (в прямую кишку вводят 30 мл перекиси водорода, 30 мл 10% раствора хлористого натрия и 40 мл глицирина).
В дальнейшем для предупреждения запоров и уплотнения каловых масс больным следует рекомендовать прием вазелинового, касторового или подсолнечного масла по 1 чайной ложке 3 раза в день перед едой. После операций на органах брюшной полости слабительные средства категорически запрещены, поскольку все они усиливают перистальтику, что на фоне слабой двигательной активности кишечника может привести к кишечной непроходимости (внедрению кишки в кишку), несостоятельности швов на кишке в зоне операции, а также распространению гнойного процесса по брюшной полости. Студент обязан уметь ставить очистительные клизмы по назначению врача.
Мерами борьбы с парезом кишечника является ранняя двигательная активность больного (лечебная гимнастика, повороты туловища, лежание на боках, раннее вставание и ходьба). Роль студента и палатной медсестры в активации больных очень велика. Они должны побуждать больного заниматься двигательной гимнастикой, помогать больным поворачиваться в постели, садиться, вставать, ходить. Совместно с врачом они должны решать вопрос о своевременной отмене или замене наркотических аналгетиков и транквилизаторов, так как они замедляют перистальтику. При этом следует помнить, что борьба с парезом кишечника является мерой снижения интоксикации и профилактики перитонита, которые, в свою очередь, приводят к парезу кишечника.
Другой мерой борьбы с парезом кишечника является раннее питание больных. Доказано, что если после операции на органах брюшной полости кормить больных через назогастральный зонд, проведенный во время операции в тонкую кишку, то парезы кишечника возникают очень редко. Однако следует помнить, что при наличии пареза кишечника с явлениями рвоты, питание через рот лишено всякого смысла и принесет только вред. Таких больных надо кормить минуя жедудочно-кишечный тракт, т.е. парентерально, специальными питательными смесями, содержащими аминокислоты, углеводы, жиры, многоатомные спирты, витамины.
Если больные оперированы не на органах пищеварения, то в послеоперационном периоде незначительные ограничения в диете могут быть в первые 2-3 дня. В последующие дни обычно назначается общий стол и стол соответственно заболеванию. У всех больных в первые дни после операции пища должна быть легкоусвояемой, малообъемной, удобоваримой, но питательной. Наибольшие ограничения в диете у больных после операций на органах брюшной полости.
По характеру питания здесь выделяют 3 группы больных:.
Первая группа — лица, у которых операция не связана с резекцией желудка, тонкого или толстого кишечника. Это обычно больные после аппендэктомии, простогогрыжесечения, операции на подвздошных сосудах и аорте, гениталиях, диагностической лапаротомии. Ограничения в диете у них связаны не с опасностью повреждения раны кишечника, а из-за болезненных спазмов кишечника в период восстановления перистальтики и возможностью инвагинации и заворотов кишечника. Обычно таким больным уже через 2 часа после операции разрешается пить воду небольшими глотками, через каждые 15-20 мин до полного насыщения. Рекомендуется подольше держать воду во рту для растворения солей и подавления чувства «ложной» жажды, вызванной высыханием во рту. На 2-й день больным разрешается диета 36 (бульон, кефир, простокваша, яйца сырые или всмятку, омлет). Питье воды не ограничивают. С 3-го дня назначается диета 1а (химически и механически щадящая пища).
Вторая группа: больные, перенесшие резекцию желудка или тонкого кишечника, холецистэктомию и другие операции на желудке, желчных путях и тонком кишечнике. Первые 2 суток после операции потребности в воде и питательных веществах удовлетворяются путем парентерального питания или питания через зонд, проведенный в тонкую кишку. Больным в течение каждых суток надо вводить жидкости 40-50 мл/кг массы тела, белков - 1,5-2,0 г /кг, чтобы обеспечить энергией из расчета 40-50 ккал/кг массы тела, а также возросшие дозы витаминов. С 3—х суток разрешают пить воду и пероральное питание (диета 0), со следующего дня — диета 36, с 4—5 суток — диета 1.
Третья группа: пациенты после операций на толстом кишечнике. Основные потребности в воде, минеральных солях и питательных веществах удовлетворяются путем парентерального питания, как у больных предыдущей группы. Однако в 1-й и последующие дни можно пить воду как больным 1-й группы. Кроме того, можно давать жидкую и полужидкую пищу (безшлаковую) в небольшом количестве. Для задержки продвижения химуса по кишечнику применяют медикаментозные средства, угнетающие перистальтику.
Особую группу составляют больные после операции на поджелудочной железе. Голодная диета назначается им на 5-6 суток. Питание осуществляется парентерально, как у больных 2-й группы. Кормление через рот разрешают с 6—7 суток диетой, как у больных 2-й группы.
Студент и младшая медсестра играют важную роль в кормлении больных. В соответствии с назначениями врача они осуще
ствляют уход и наблюдение за парентеральным и энтеральным зондовым питанием больных, а также обеспечивают пероральное питание (выписывают порционник, доставляют пищу в палаты и кормят наиболее тяжелых больных, следят за характером продуктов, приносимых больному из дома и т.д.).
Иногда у больных после операций на органах брюшной полости развивается икота, которая может держаться несколько суток. Икота - это клиническое проявление судорожных сокращений диафрагмы в результате раздражения диафрагмального нерва, вызывающих короткий вдох при суженной голосовой щели. Вследствие чего сопровождается характерным звуком. Наиболее частыми причинами икоты являются: давление на диафрагму переполненного желудка, раздутых петель кишечника, развитие воспалительного процесса в области диафрагмы (перитонита) и диафрагмального нерва. Кроме того, икота может возникнуть при выраженной интоксикации, например, при печеночно-почечной недостаточности. Поэтому мерами борьбы с икотой должны быть опорожнение желудка через назогастральный зонд, ликвидация пареза кишечника и атонии желудка, борьба с перитонитом и интоксикацией. Кроме того, применяются следующие приемы: задержка дыхания, глубокие вдохи, питье жидкости малыми глотками, прогибание туловища назад на уровне пояснично-грудного отдела с одновременным отведением верхнего плечевого пояса в том же направлении. При упорной икоте врач может назначить медикаментозные средства или выполнить новокаиновые блокады. Студент обязан информировать врача о появлении икоты у больного и четко выполнять его назначения.
Одним из важных моментов ухода за тяжелыми больными после операций на органах брюшной полости является уход за полостью рта. Как правило, после таких операций наблюдается сухость во рту. Это объясняется возбуждением симпатической нервной системы, водно-электролитными нарушениями, интоксикацией, применением во время операции и после нее атропина, снижением слюноотделения в связи с угнетением деятельности пищеварительного тракта, отсутствием физиологического раздражения пищи из-за воздержания от еды. Сухость во рту, нарушение слущивания эпителия на языке, деснах и небе, отсутствие бактерицидного действия слюны, застой слюны в слюнных железах, а также наличие кариесных зубов при отсутствии хорошего ухода за полостью рта создают условия для развития микробной флоры в ротовой полости, в том числе и условно патогенной. Это приводит к развитию воспалительного процесса со стороны десен (гингивит), иногда с образованием язв (афт) на слизистой щек (афтозный стоматит), воспалению языка (глоссит), а также проникновению инфекции в протоки слюнных желез и воспалению последних. Чаще возникает воспаление околоушных слюнных желез (паротит). Паротит резко отягощает состояние больного. Поэтому важна профилактика паротита и других воспалительных процессов в ротовой полости. Прежде всего, необходимо добиться того, чтобы во рту было влажно и выделялась слюна. С этой целью больным назначают жевать, не глотая, лимон вместе с коркой или жевательную резинку, чистить зубы зубной щеткой с порошком или пастой, полоскать ротовую полость раствором соды, фурациллина (подробнее смотри тему 6, занятие 1). Такое лечение проводят с 1 дня после операции. Если по срокам и течению послеоперационного периода больному можно кушать, то назначают диету с добавлением кислых, возбуждающих слюноотделение, продуктов (кефир, простокваша, сметана, соки). При наличии воспалительных процессов в ротовой полости применяют полоскания отваром шалфея, коры дуба, ромашки и др. Афты обрабатывают бриллиантовой зеленью. В случаях развития паротита необходимо добиться слюноотделения вышеуказанными средствами, применять диету, возбуждающую аппетит, а также тепловые процедуры: УВЧ, согревающие компрессы (водочные или магнезиальные), электрофорез с хлоридом кальция или антбиотиками на область околоушных слюнных желез. При нагноении — вскрытие, промывание и дренирование гнойной полости.
Студент обязан строго следить за выполнением больными гигиенических принципов ухода за ротовою полостью. У тяжелобольных он должен проводить туалет полости рта (чистить зубы, делать полоскания ротовой полости). При появлении воспалительных явлений в ротовой полости больного — проводить лечение в соответствии с назначениями врача.
Наблюдение и уход за сердечно-сосудистой системой
Наблюдение и уход за сердечно-сосудистой системой направлены на поддержание деятельности сердца, профилактику и лечение осложнений. Студенты должны уметь считать пульс, число дыхательных движений в 1 мин, измерить артериальное давление. Поддержание деятельности сердца заключается в назначении медикаментозных средств, увеличивающих сократительную способность миокарда (строфантина, коргликона, изоланида и др.), его энергетическое обеспечение (глюкозу), препаратов, улучшающих биохимические процессы в миокарде (кокарбоксилазу, рибоксин и др.), а также в коррекции кислотно-щелочного состояния и водно-электролитных нарушений, дезинтоксикации и борьбе с шоком.
Из осложнений, которые могут возникнуть в этот период, следует указать на острую сердечно-сосудистую недостаточность, инфаркт миокарда, тромбозы и тромбоэмболии.
Клиническая картина острой сердечно-сосудистой недостаточности и причины ее уже указывались ранее.
Инфаркт миокарда относится к тяжелым осложнениям со стороны сердечно-сосудистой системы. Обычно клинически он проявляется сильными давящими или жгучими болями за грудиной или в области сердца. Боли, как правило, отдают в левую лопатку, руку, но могут локализоваться и в эпигастральной области. Общими признаками инфаркта миокарда будут явления острой сердечно-сосудистой недостаточности. При появлении таких загрудинных болей у больных студент должен немедленно доложить об этом лечащему или дежурному врачу и четко выполнить его распоряжения.
Несколько другим направлением в профилактике осложнений со стороны сердечно-сосудистой системы являются меры по предупреждению тромбозов и тромбоэмболии. Тромбы чаще всего образуются в венах нижних конечностей, а также в венозных сплетениях органов малого таза (маточном, простатическом) и в венах верхних конечностей на месте венепункций. Опасность тромбов в венах состоит не столько в том, что они образуются, сколько в том, что при повышении физической активности они могут отрываться и с током крови заноситься в сердце, а затем в легочные артерии, вызывая тромбоэмболию легочных артерий и моментальную смерть. Особо тромбоопасными являются больные с варикозно расширенными венами нижних конечностей, ревматизмом, ожирением и больные пожилого возраста.
Профилактикой тромбозов является ранняя двигательная активность, лечебная физкультура, раннее вставание больных
ходьба. Кроме того, для профилактики тромбообразования врач может назначить противосвертывающие вещества прямого и непрямого действия, тугоебинтование нижних конечностей эластическими бинтами.
Если тромбы все же образовались (это проявляется болями в икроножных мышцах и болезненностью этих мышц при пальпации), то необходимо принять меры для лечения тромбофлебита и предупреждения тромбоэмболии. Для этого применяют тугоебинтование нижних конечностей матерчатым или эластическим бинтом, как указывалось выше. Ограничивают двигательную активность в течение 3-х суток, а также медикаментозные средства согласно назначений врача.
Студенту и палатной сестре отводится важное место в профилактике тромбообразования и тромбоэмболии. Они должны участвовать в ранней активации больных, проведении лечебной физкультуры, накладывать, а в последующем поправлять бинтовые повязки на конечностях больных, строго выполнять назначения врача по приему больными противосвертывающих средств и контролю свертывающей системы крови. Своевременно информировать врача о появлении болей в икроножных мышцах у оперированных больных, а также участвовать в проведении лечебных мероприятий при возникновении тромбофлебита.
Наблюдение и уход за мочевыделительной системой
Наблюдение и уход за мочевыделительной системой направлены на обеспечение гигиенических условий мочевыделения, профилактику и лечение осложнений.
Обеспечение гигиенических условий мочевыделительной системы сводится к созданию условий, предупреждающих задержку акта мочеиспускания и развития воспаления в мочевыводящих путях.
Наблюдение за функцией мочевыделительной системы осуществляется также, как и в перые часы после операции. При этом в первые 3-5 суток после тяжелых операций необходимо измерять суточное количество мочи. Этот показатель является весьма ценным для оценки функции почек, суждений о восстановлении гемодинамических расстройств, о достаточности жидкости в организме, о выраженности электролитных нарушений, об эффективности противошоковых и дезинтоксикационных мер.
Мочи может быть мало (олигоурия), достаточное количество (1,5— 2,0 л) или совсем не быть (анурия). Клиническая оценка этого показателя входит в компетенцию врача. Студент осуществляет сбор и измерение жидкостей, теряемых больным (с рвотными массами, по дренажам, с мочой), своевременно информирует о них врача, участвует в обследовании больных путем выполнения различных исследований (сбор мочи, забор крови из вены для анализов), а также выполняет внутривенное введение жидкостей и медикаментозных средств под контролем врача. В случаях, если больные не могут самостоятельно мочиться, необходимо выяснить причину, которая привела к нарушению акта мочеиспускания, и устранить ее. Отдельным больным студент создает сидячее или полусидячеепложение, или положение на боку, или отгораживает больного ширмой. Кроме того, для усиления позыва на мочеиспускание студент создает «журчащий» звук падающей воды (открывает в палате кран с водой или, набрав в емкость воды, льет ее струей с высоты в таз). Для расслабления сфинктера мочевого пузыря применяют тепло на область промежности и лобка: грелку или бутылку с теплой водой, а также медикаментозные средства по назначению врача. Хорошим средством борьбы с нарушением акта мочеиспускания является ранняя активация больных (лечебная гимнастика, раннее вставание, ходьба), в осуществлении которых студенту и палатной медсестре отводится ведущая роль.
Следует помнить, что катетер для эвакуации мочи применяется у больных в послеоперационном периоде только когда все методы использованы или, если заранее известно, что без катетеризации нельзя обойтись. Резиновые катетеры положено хранить в длинных эмалированных и стеклянных коробках с крошкой, наполненых 2% раствором борной или карболовой кислоты, так как в противном случае они высыхают, теряют эластичность и становятся ломкими. Во многих лечебных учреждениях хирургического профиля имеются специальные стерилизаторы для стерилизации и хранения резиновых катетеров. На дно таких стерилизаторов помещают таблетки формалина, пары которого обеспечивают стерильность катетеров. После употребления резиновые катетеры подвергают дезинфекции в следующих средствах: 3% раствор формалина, тройной раствор (2% раствор формалина, 0,3% фенол, 1,5% бикарбонат натрия), 1%, 3% раствор хлорамина, 3% раствор перекиси водорода. Предстерилизационная очистка осуществляется в растворе «Биолот» и перекиси водорода с моющими препаратами «Астра», «Лотос» и др. Металлические катетеры можно стерилизовать сухим горячим воздухом при температуре 160 С. В настоящее время все более широкое применение получают катетеры одноразового пользования.
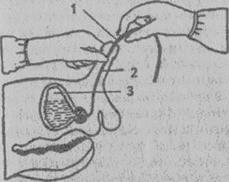
Рис. 17. Введение катетера в мочеиспускательный канал.
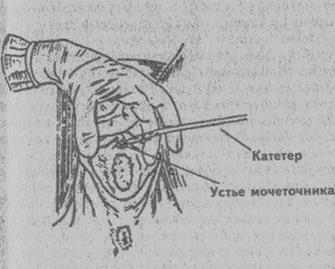
Рис. 18. Катетеризация мочевого пузыря у женщин.
На рис. 17, 18 и 19 изображены введение и фиксация резиновых катетеров.
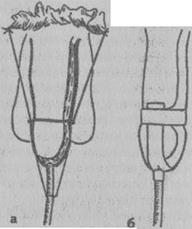
Рис. 19. Фиксация постоянного катетера: а — нитками; б — лейкопластырем.
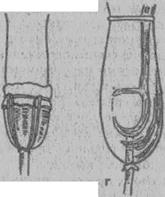
Рис. 19. (продолжение): в — тесемками, г — система «кондом — катетер».
Наблюдение и уход за нервной системой
Наблюдение и уход за нервной системой направлены на обеспечение быстрейшего восстановления функции ЦНС, предупреждение и лечение осложнений. Операции как стрессовый фактор предъявляют высокие требования к психическому состоянию больных и могут привести к срыву компенсаторных возможностей ЦНС. У больных могут возникнуть изменения в психическом состоянии, а также развиться такие осложнения, как нарушение мозгового кровообращения, отек мозга.
Изменение психического состояния больного чаще всего проявляется неадекватным поведением. Больные становятся беспокойными, не ориентируются в месте пребывания, ищут какие-то предметы, пытаются куда-то идти, видят несуществующие предметы, животных, им могут слышаться голоса людей, которые как будто «договариваются его убить», т.е. у больных возникает ложное восприятие действительности. Соответственно кажущимся им событиям больные могут совершать действия (быть агрессивными, прятаться, просить защитить их от нападения и т.д.), делать соответствующие высказывания.
В случаях возникновения психических нарушений у больного палатная медсестра (студент) должна немедленно информировать об этом врача и, не оставляя больного даже на короткое время, принять меры к обеспечению безопасности больного и окружающих: убрать рядом лежащие острые и тупые предметы, вести с больным успокаивающие (отвлекающие) беседы, уложить в постель до прихода врача и санитаров. В случаях агрессивности или невменяемости необходима фиксация больного к кровати, а в последующем - организация индивидуального поста.
Больным с психическими нарушениями показаны консультации психиатра и в соответствии с его назначениями успокаивающие и психотропные средства. Если состояние больного (рана и место операции) позволяет перевести его в психиатрическую больницу, то это необходимо сделать сразу же, руководствуясь тем, что в данный момент больному нужна именно такая специализированная медицинская помощь.
Нарушения мозгового кровообращения (ишемический инсульт, тромбозы, эмболии) проявляются параличами половины тела или отдельных его частей (лица, руки, речи и т.д.) часто с потерей сознания.
При отеке мозга наблюдаются головные боли, сонливость, тошнота, рвота, учащенное дыхание, головокружение, потеря сознания, редкий пульс, иногда психомоторное возбуждение. Эти признаки обусловлены повышением внутричерпного давления и наблюдаются как при отеке мозга, так и при нарушениях внут-римозгового кровообращения.
Диагностика и лечение больных с нарушениями кровообращения и отеком мозга входит в компетенцию врача, который обязан пригласить на консультацию невропатолога. Студент должен своевременно информировать врача об изменении состояния больного и четко выполнять его назначения.
В профилактике осложнений со стороны ЦНС большое значение имеют тщательное проведение лечебно-охранительного режима, деонтологические моменты. Это ласковое обращение к больным, убеждающие в успехе операции беседы студента, палатной медсестры и врача, душевное отношение к просьбам больного, соблюдение распорядка дня, тщательное выполнение назначений.
Наблюдение и уход за послеоперационной раной и дренажами
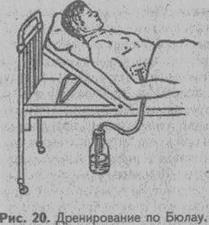
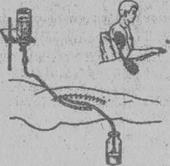
Рис. 21. Промывное дренирование (а), активная аспирация из раны (6)
(В. К. Гостищев).
Как правило, в операционной на рану накладывают швы и повязку из марли. Кроме того, во время операции в рану могут быть введены дренажи (приспособления для создания оттока экссудата из раны в виде трубок, резиновых полосок). Дренажи могут быть поставлены также в брюшную полость, в грудную полость, мочевой пузырь, лоханки почек и др. и выведены наружу через операционную рану или вне ее (рис. 20—24).
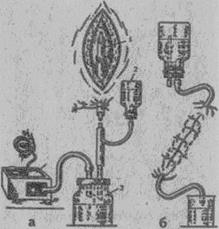
Рис. 22. Активный антибактериальный дренаж с одновременной вакуум-аспирацией (а) (Каншин Н.Н., 1974) и схема длительного промывания раны антисептическими растворами (б).
1— двухпросветная дренажная трубка; 2 — сосуд с жидкостью для постоянного орошения раны; 3 — переходная банка-сборник;
4 — виброаспиратор, сконструированный на основе виброкомпрессора ВК-1.
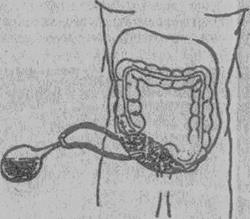
Рис. 23. Дренирование по Редону и расположение дренажей в брюшной полости при местном перитоните аппендикулярного происхождения.
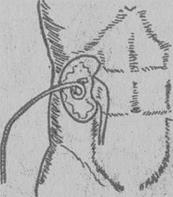
Рис. 24. Нефростомия.
Следует отметить, что дренажи выпускаются в стерильном виде, их конструкции предусматривают возможность промыва-

Рис. 25. Трубки дренажные типа «Саратоса

Рис. 26. Катетер нефростомический полимерный.
ния полостей, подачи физиологических растворов, антисептиков и введения лекарственных средств, что значительно увеличивает эффективность лечебных процедур. Трубки дренажные применяют при перитонитах, холецистэктомии, аппендэктомии, резекции желудка и кишечника, нефрэктомии и т.д. Многообразие материалов, из которых выпускаются дренажные трубки, требует знания их технических характеристик для правильного ухода за ними. Так, нефростомические катетеры для повторного использования требуют дезинфекции, предстерилизационной очистки и стерилизации. Стерилизация их проводится 6% раствором перекиси водорода по ГОСТу 177-88.
При обычном течении послеоперационого периода первую перевязку необходимо делать на следующий день после операции. При этом осматривают линию швов и края раны для выявления возможного нарушения кровообращения в отдельных участках краев раны (они будут видны в виде почернения края кожи около наложенного шва). В таких случаях шов в этом месте надо снять. Кроме того, при первой перевязке удаляют из раны дренажи из полосок резины. Дренажные трубки из брюшной полости, грудной полости, мочевого пузыря удаляют на 2—5 сутки и позже, в зависимости от назначения дренажей и поступает ли по ним экссудат. Через дренажные трубки в брюшную полость могут вводиться растворы антибиотиков и другие лекарственные средства (по показаниям). Швы с послеоперационных ран снимают через 5—12 дней в зависимости от размеров раны, вида операции, возраста больного, имеющихся нарушений обмена веществ, возникших осложнений. Так, после операции аппендэктомии швы снимают на 5-7 сутки, после операции по поводу зло
Date: 2015-09-18; view: 2108; Нарушение авторских прав