
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Принципы механизмов действия препаратов нестероидной природы
|
|
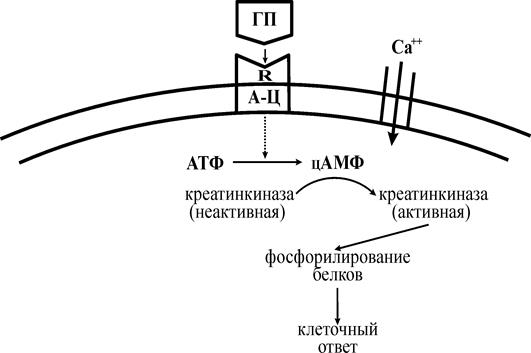
Эти препараты являются гидрофильными соединениями и, следовательно, внутрь клетки проникать не могут. Поэтому нестероидный (белок или пептид) гормональный препарат в организме, при контакте с клеткой, взаимодействует со своим рецептором. При этом образуются, так называемый гормонально-рецепторный комплекс, возникновение которого приводит к активации мембраносвязанного фермента – аденилатциклазы.
Аденилатциклаза состоит из 3 субъединиций: одна направлена наружу, другая во внутрь клетки, третья встроена в клеточную мембрану. Наружная субъединица может выступать в качестве рецептора.
Активированная аденилатциклаза принимает участие в превращении АТФ в цАМФ. Последний осуществляет каталитические превращения неактивной формы протеинкиназы в активную. Активированная с помощью цАМФ протеинкиназа осуществляет процессы фосфорилирования белков.
Фосфорилирование белков – это перенос фосфатной группы от АТФ на ОН-группу (гидроксил) серина и тирозина, входящих в состав белков.
Структурно преобразованные, таким образом, белки обеспечивают реализацию биологического ответа на воздействии на клетку конкретного гормона.
При фосфорилировании белков наблюдаются следующие основные эффекты (ответы) клетки:
- повышение проницаемости мембран клеток;
- усиление синтеза белков и нуклеиновых кислот;
- повышение активности ферментов;
- стимуляция гликогенолиза;
- активация липолиза;
- усиление мышечного сокращения, фагоцитоза и других механических эффектов клетки.
В последние годы появились сведения о том, что при образовании гормонально-рецепторного комплекса происходит открытие медленных Са–каналов; это приводит к усилению входа в клетку внеклеточного Са2+. С другой стороны под воздействием комплекса происходит усиление выхода кальция из эндоплазматического ретикулума. Все это приводит к увеличению внутриклеточной концентрации кальция, что способствует усилению перехода неактивной креатинкиназы в ее активную форму, а далее происходит фосфорилирование белков и как результат – ответ клетки.
Стероидные гормоны.
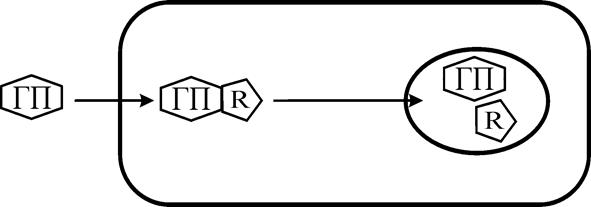
Стероидные гормоны липофильны и, следовательно, достаточно легко проникают внутрь клетки. В цитоплазме молекулы гормона так же образуют гормонально-рецепторный комплекс, который легко проникает в ядро клетки, где происходит расщепление или диссоциация этого комплекса.
Таким образом, в случае действия стероидных гормонов образование гормонально – рецепторного комплекса необходимо для проникновения в ядро. Этот гормон связывается с хроматином ядра. Хроматин разрыхляется и к нему улучшается доступ РНК-полимеразы, в результате чего увеличивается образование м- и т-РНК. Далее происходит выход различных РНК в цитоплазму. В результате усиливается синтез специфических для каждой клетки белков, что реализуется изменением функций данной клетки.
Фармакология гормонов щитовидной железы.
К гормонам щитовидной железы относятся: тироксин, трийодтиронин, основными эффектами которых являются:
- увеличение распада (катаболизм) белков, жиров, углеводов;
- увеличение потребности организма в кислороде;
- увеличение температуры тела;
- увеличение возбудимость ЦНС и миокарда.
Третьим гормоном щитовидной железы является кальцитонин, который представляет собой пептид из 32 аминокислот. Главная фармакологическая роль кальцитоцина – перенос кальция из крови в кости. Если в организме дефицит кальцитонина, то содержание кальция в костях снижается и развивается заболевание – остеопороз. Кальцитонин не влияет на всасывание в кишечнике кальция и на его экскрецию из организма.
Заболевания щитовидной железы среди всей эндокринной патологии занимают второе место после сахарного диабета. Основные этиологические факторы, вызывающие заболевания щитовидной железы:
- экологические (в т.ч. радиация);
- наследственные;
- алиментарные (избыток или недостаток йода);
- хронические инфекционные заболевания;
- аутоиммунные заболевания;
- патологически протекающая беременность.
При аутоиммунных заболеваниях в организме циркулирует много антител к гормонам щитовидной железы. Эти антитела взаимодействуют и инактивируют тиреотропные гормоны, что приводит к тиреоидной недостаточности.
Основные звенья патогенеза щитовидной железы:
- нарушение механизмов регуляции гипоталамо-гипофизарно-тириоидных отношений;
- нарушение процессов биосинтеза гормонов щитовидной железы (часто при недостаточности поступления йода) – неэффективное йодирование тирозина, в результате чего не образуется ди-, трийодтиронин и тироксин;
- нарушение действия гормонов на периферии – когда у человека развивается резистентность тканей к гормонам щитовидной железы.
Гипотиреоз – снижение функции щитовидной железы у детей вызывает кретинизм, у взрослых – микседему.
Основные клинические проявления микседемы:
- снижение умственной и физической работоспособности;
- апатия;
- отеки;
- нарушение функции сердца.
Препараты, применяемые при гипотереозе: натриевая соль тироксина, трийодтиронина гидрохлорид, тиреоидин.
Побочные эффекты, связанные с передозировкой этих препаратов:
1. лейкопения;
2. потливость;
3. повышенная возбудимость;
4. тахикардия;
5. тремор пальцев;
6. снижение массы тела.
В случае возникновения указанных побочных реакций проводят мероприятия по снижению поступления гормонов щитовидной железы в кровь.
Гипертиреоз (тиреотоксикоз, Базедова болезнь).
Это заболевание требует назначения антитиреоидных средств. Основные клинические признаки тиреотоксикоза сходны с передозировкой препаратов, применяемых для лечения гипотиреоза:
- похудение;
- увеличение ЧСС;
- повышение возбудимости;
- экзофтальм;
- быстрая утомляемость.
Антитиреоидные средства, которые по механизму действия могут быть разделены на 4 группы:
1. Средства, которые специфически блокируют синтез гормонов щитовидной железы путем ингибирования процесса йодирования аминокислоты тирозина:
- мерказолил (противопоказания: агранулоцитоз, беременность, кормление грудью).
2. Средства, которые по конкурентному механизму блокируют активный транспорт йода через мембрану клеток щитовидной железы. Это приводит к снижению содержания йода в щитовидной железе и, в конечном итоге, к угнетению синтеза гормонов:
- перхлорат калия (используется только при слабо выраженном тиреотоксикозе и может быть причиной лейкопении и агранулоцитоза)
3. Препараты йода, которые угнетают продукцию тиреотропного гормона передней доли гипофиза, в результате чего ингибируется протеолитическое расщепление тиреоглобулина и высвобождение активных гормонов трийодтиронина и тетрайодтиронина (тироксина):
- йод;
- раствор Люголя.
Используются главным образом в случае подготовке больных к операции по поводу тиреоэктомии (частичной или полной)
4. Радиоактивные вещества:
- I131;
- I132.
Избирательно накапливаются в клетках щитовидной железы и разрушают их за счет радиоактивного облучения. Используются в случае невозможности проведения оперативного вмешательства по поводу тиреоэктомии. Период полураспада I131 – 8 дней, а I132 – 3 часа.
Лекарства, которые способны вызывать гипотиреоз:
- амиодарон;
- ß-адреноблокаторы;
- препараты брома;
- йодсодержащие препараты;
- ПАСК (парааминосалициловая кислота).
Лекарства, которые способны вызывать гипертиреоз:
- вазопрессин;
- эстрогены;
- инсулин;
- резерпин;
- циклофосфамид;
- пероральные контрацептивы.
Date: 2015-08-15; view: 493; Нарушение авторских прав