
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Структура родильного дома
|
|
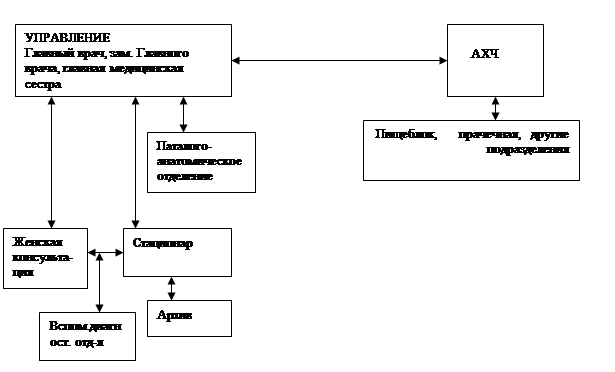
Основные задачи:
· обследование беременных, рожениц и гинекологических больных;
· санитарная обработка;
· своевременное выявление беременных с подозрением на инфекционное заболевание и последующая госпитализация в обсервационное отделение;
· распределение беременных по соответствующим отделениям;
· оказание неотложной помощи;
· информационно-справочное обеспечение.
· Оказание специализированной помощи женщинам в период беременности, в родах и в послеродовом периоде;
· Обеспечение надлежащего наблюдения, ухода и квалифицированной помощи новорожденным в период пребывания в роддоме;
· Анализ причин акушерских и экстрагенитальных осложнений у беременных, и у женщин, больных гинекологическими заболеваниями;
· Разработка и проведение оздоровительных мероприятий, направленных на снижение и ликвидацию наиболее распространенных гинекологических заболеваний;
· Повышение квалификации врачебного, среднего и младшего медперсонала.
В настоящее время предусмотрено семь категорий родильных домов, в зависимости от количества коек в них (20, 40, 60, 80, 100, 120, 150), но в крупных городах имеются роддома по типовым проектам на 230 коек.
Медицинская помощь женщинам и детям должна оказываться поэтапно:
1) - подготовка будущей матери к материнству.
2) - комплекс мероприятий по антенатальной охране плода, осуществляемая специализированными акушерско-гинекологическими учреждениями, санаториями для беременных.
3) - интранатальная охрана плода - рациональное ведение родов и другие мероприятия в акушерских отделениях роддомов и акушерских отделениях больниц.
4) - лечебная помощь новорожденным в отделениях новорожденных родильных домов и детских больниц.
5) - охрана здоровья детей дошкольного возраста, осуществление профилактических мер.
6) - охрана здоровья детей школьного возраста.
Женская консультация является лечебно-профилактическим учреждением диспансерного типа и одним из основных ЛПУ по оказанию акушерско-гинекологической помощи населению. На Украине имеется всего 464 женских консультаций.
Основные задачи:
1) оказание лечебной и профилактической помощи женщинам во время беременности и после родов.
после родов.
2) Снижение материнской и перинатальной смертности.
3) Снижение невынашиваемости беременности.
4) Оказание лечебной помощи при гинекологических заболеваниях
5) Подготовка беременных к родам
6) Организация борьбы с абортами
7) Оказание социально-правовой помощи женщинам.
Женская консультация осуществляет свою работу по территориально-участковому принципу.
СТРУКТУРА ЖЕНСКОЙ КОНСУЛЬТАЦИИ 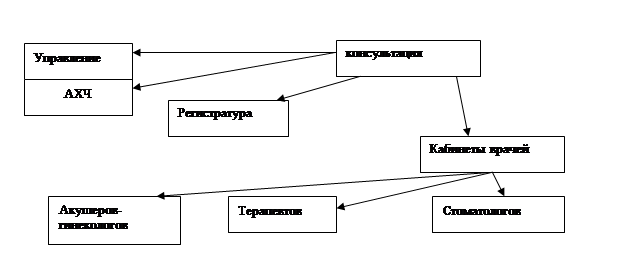

ШТАТЫ. Один акушерско-гинекологический участок включает 3 300 женщин всех возрастов старше 15 лет. На одном акушерском участке работает один врач акушер-гинеколог, одна акушерка, которая обслуживает до 4000 беременных и гинекологических больных в год. Врач-терапевт: 1 ставка на 60тыс. женского населения. Врач-стоматолог: 1 ставка на 100 тыс. взрослого женского населения.
Виды специализированной акушерско-гинекологической помощи в амбулаторно-поликлинических условиях: гинекология детского возраста; 
- бесплодие:
- гинекологическая эндокринология;
- медико-генетическая консультация:
- патология климакса;
- онкогинекология:
- невынашиваемость беременности.
Участковый принцип позволяет акушеру-гинекологу осуществлять постоянную связь с участковым терапевтом, терапевтом женской консультации и другими специалистами. Это способствует своевременному выявлению беременных женщин, решению вопросов о возможности сохранения беременности у женщин страдающих экстрагенитальными заболеваниями, их обследованию, а так же совместному диспансерному наблюдению.
На промышленных предприятиях врач акушер-гинеколог работает по установленному для всех врачей цеховому принципу, обслуживая от 1500 до 2000 женщин. Врач и акушерка должны иметь точный список проживающих и работающих женщин старше 15 лет на своём уча-
Наиболее целесообразной системой работы врачей акушеров-гинекологов является система чередования, при которой врач женской консультации через 1,5-2 года работает по 3-4 мес. в стационаре. Кроме того врачи женской консультации 2 раза в месяц дежурят в стационаре объединённого роддома. Обычно врач акушер-гинеколог строит свою работу, чередуя приёмы в утренние и вечерние часы.
Организация помощи беременным: при первом обращении беременной в женскую консультацию на неё заводят индивидуальную карту беременной и родильницы (учётная форма S №111/У), куда заносят паспортные данные, данные собранного анамнеза, данные общего осмотра женщины. При нормальном течении беременности женщина посещает консультацию 1 раз в месяц в первую половину беременности, 2 раза во вторую и после 32 нед. 3-4 раза в месяц.
В среднем беременная должна посетить консультацию 15-16 раз. Таким образом, антенатальная охрана плода (38,694) является одной из наиболее важных задач в деятельности женской консультации.
Лабораторное обследование беременных:
1) Анализ крови 3-4 раза за весь период беременности; группа крови.
2) Анализ мочи при каждом посещении женской консультации.
3) Реакция Вассермана и на резус принадлежность крови - дважды.
4) Ультразвуковое обследование: УЗД - дважды на 16-18 неделе беременности и на 22-24 неделе беременности.
В женской консультации формируется, так называемая, "школа матерей" (с 16 нед. беременности), а начиная с 34-35 нед. беременности проводят с беременными занятия по психологической подготовке к родам.
Для осуществления преемственности в наблюдении за беременной в женской консультации и родильном доме па руки каждой беременной выдаётся "Обменная карта родильного дома, \/ род. отделения больницы" (уч.ф. №113/у).
Эту карту беременная передаёт врачу при поступлении в стационар роддома. В консультации должны особое внимание уделять беременным с патологией т.н. группе риска, которая определяет повышенный риск развития перинатальной смертности новорожденных; 2/3 детей из числа умерших в перинатальный период - из группы риска. Здесь должно иметь место интенсивное наблюдение в период беременности и на 36 педеле необходимо решить вопрос о сроках родоразрешения.
Важным моментом в ведении беременной женщины является своевременное определение дородового отпуска. Ошибки выдачи составляют в среднем 11,7% к числу женщин получивших дородовый отпуск: 6,1% ранее установленного срока и 5,6% - позже установленного срока. Позднее обращение беременных в женскую консультацию не позволяет врачу выявить возможную патологию в течении беременности, и правильно определить срок дородового отпуска.
С целью обследования жилищно-бытовых условий беременных осуществляется патронаж беременных. Первый патронаж осуществляется через 2 иед. после того как женская консультация взяла на учёт беременную женщину. В послеродовом периоде женщины нуждаются в обязательном наблюдении медработников. Женщина должна посетить врача акушера-гинеколога не позднее 2-3 нед. после родов, повторно при нормальном протекании послеродового периода через 4-5 нед. т.е. перед концом декретного отпуска. Родильницы, не посетившие врача после родов, подлежат патронажу на дому. Медико-генетическая консультация по показаниям (рождение детей с врожденными анамалиями, мертво-рожденные и т.д.)
Обследование беременных проводят врачи:
1. акушер-гинеколог;
2. отоларинголог,
3. терапевт: осмотр беременных 2 раза в течении беременности;
4. стоматолог и другие специалисты осмотр по показаниям.
ДЕЯТЕЛЬНОСТЬ ЖЕНСКОЙ КОНСУЛЬТАЦИИ
Основные качественные показатели деятельности женской консультации:
1) Полпота охвата беременных диспансерным наблюдением:
Число беременных, состоявших под
наблюдением в данном году Х100
Число всех беременных, родивших в '
данном году.
2) Своевременность постановки на учет беременных в женской консультации.
Раннее поступление беременных на учет в женскую консультацию:
Число беременных, поступивших под наблюдение женской консультации со
сроком до 12 нед. беременности ____________________ XI00
Общее число беременных, поступивших
под наблюдение консультации в отчётном году.
3) Позднее поступление беременных на учет в женскую консультацию:
Число беременных, поступивших под наблюдение женской консультации со
сроком свыше 28 недель _________________________________ XI00
общее число беременных, поступивших под наблюдение консультации в отчётном году.
4) Полнота обследования беременных:
Охват беременных, обследованных
на резус - принадлежность ______________________ Х100
Число беременных, закончивших беременность в отчетном году (роды + аборты)
Частота посещений консультации до родов (после родов) женщинами, родившими
в отчётном году _____________________________________ Х100
Число родивших женщин из числа поступивших
под наблюдение женской консультации в отчётный год
5) Исходы беременности определяет соотношение между родами и абортами
Число женщин, закончивших беременность
родами (в срок и преждевременно) XI00
Общее число женщин, закончивших - беременность (родами + абортами)
6) Число женщин, закончивших беременность
Преждевременными родами ____________________ XI00
Число женщин, закончивших беременность родами (в срок и преждевременно)
7) Частота ошибок в установлении срока родов
Число беременных родивших ранее установл енного срока на 15 дней и более Х100 Число родивших женщин, получивших дородовый отпуск
Число беременных родивших позже
Установленного срока на 15 дней и более XI00
Число родивших женщин, получивших
дородовый отпуск. Учетная медицинская документация. Журнал записи помощи родильницам на дому ф.Ж)32\
Стационар родильного дома, или родильного отделения больницы
К задачам его работников относятся:
· обследование беременных, рожениц и гинекологических больных;
· санитарная обработка;
· своевременное выявление беременных с подозрением на инфекционное заболевание и последующая госпитализация в обсервационное отделение;
· распределение беременных по соответствующим отделениям;
· оказание неотложной помощи;
· информационно-справочное обеспечение.
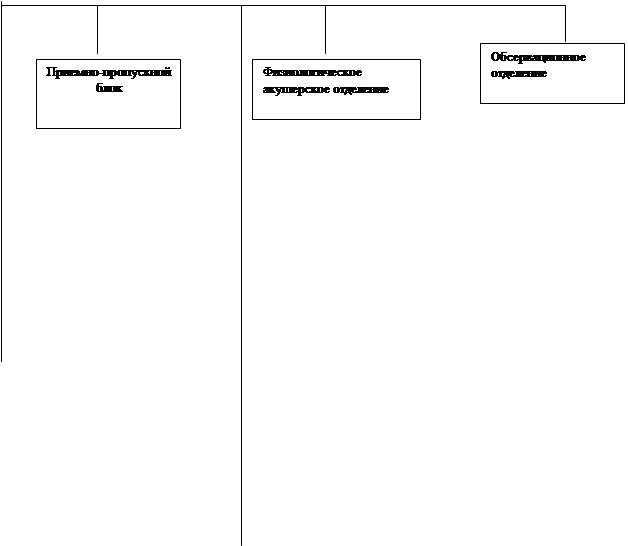
СТУКТУРА СТАЦИОНАРА РОДИЛЬНОГО ДОМА
 | |||
 | |||
|
| |||
 | |||
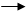
 | |||
|


|
Особенности работы заведующих отделениями акушерского (гинекологического) и новорожденных заключаются в поддержании связей с женской консультацией, женской поликлиникой и другими ЛПУ по решению вопросов преемственности в обслуживании женщин и детей, подготовки первых к госпитализации и других к передаче под наблюдение детской поликлиники, а также организации их социально-правовой защиты.
Акушер-гинеколог соответствующего отделения стационара непосредственно обеспечивает прием беременных и больных, проводит обследование, делает назначение, заполняет документацию.
Во время пребывания беременной в предродовой палате врач наблюдает за ее здоровьем и состоянием плода, принимает роды. Акушерка может оказывать медицинскую помощь при неосложненных родах.
Врач гинекологического отделения обследует и лечит больных, контролирует выполнение назначений.
Акушерка акушерского отделения готовит женщин к осмотру врача, оказывает ему помощь при проведении манипуляций и оперативных вмешательств, осуществляет отдельные манипуляции, принимает неосложненные роды и проводит первичную обработку новорожденных, несложные лабораторные исследования. В случае патологического течения родов и послеродового периода она срочно вызывает врача.
Врач и акушерка заботится о внедрении современных методов лактации.
Педиатр отделения ( палаты) новорожденных проводит лечебно-профилактические мероприятия по обеспечению их физического, нервно-психического развития, ухода, обследования, вскармливания.
Медицинская сестра осуществляет наблюдение за новорожденными и лечение соответственно рекомендациям врача, оказывает ему помощь при выполнении манипуляций, контролирует правильность материнского кормления, а также обеспечивает смешанное, искусственное вскармливание тем новорожденным, которые его требуют.
В сельской местности акушерско-гинекологическая помощь осуществляется поэтапно:
1) Этап: в ФАПах, сельских врачебных амбулаториях, выездных врачебных амбулаториях;
2)Этап: в женских консультациях ЦРБ и районных больницах;
3) Этап: в базовых женских консультациях областных больниц.
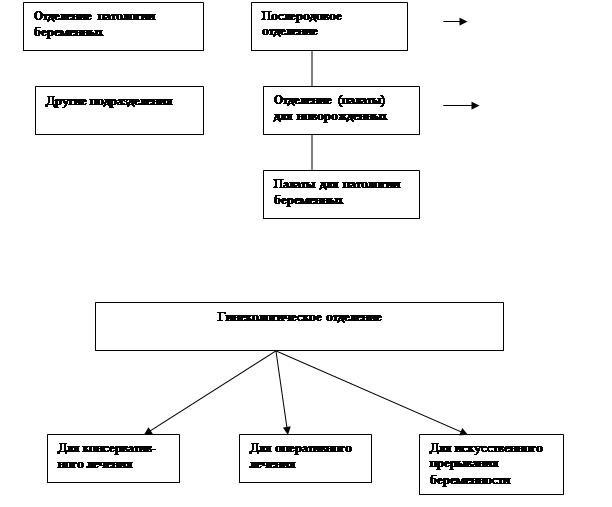
Гинекологическое отделение. 40% всего коечного фонда родильного дома,
В стационаре имеется "журнал учета приёма беременных, рожениц и родильниц" (учётная форма №002/у) и история родов (учётная форма Ж)96/у); журнал учета новорожденных (ф. №152\у); журнал учета случаев перинатальной смерти (ф. №153\у); карта развития новорожденного (ф. №097\у).
По существующему положению на акушерские койки приходится 60% и на гинекологические - 40% всего коечного фонда родовспомогательных учреждений.
Планировка помещений родильного дома должна обеспечивать полную изоляцию здоровых женщин, поступивших для родоразрешения, т.е. первое, второе акушерские и гинекологическое отделения должны быть пазобптены.
В каждом акушерском отделении выделяют следующие структурные подразделения:
Родовой блок,
Послеродовые палаты и палаты для новорожденных Родовой блок имеет в своём составе:
1) Предродовую (10-12% всего количества коек в отделении).
2) Родовую (б - 7% коек).
3) Палаты или комнату для новорожденных.
4) Изолятор для тяжелобольных женщин.
5) Большую и малую операционные.
Неосложнённые роды при головном предлежании ведутся акушеркой, все остальные роды должны проводиться врачом.
Первый туаггет новорожденного проводится непосредственно r родзатте.
Через 2-2,5 часа родильницу переводят в послеродовое отделение, новорожденного в палату новорожденных. Кровати матери и ребёнка имеют один и тот же номер.
В отделение патологии беременности госпитализируют беременных с экстрагенитальными заболеваниями, осложнениями беременности и т.д. Здесь желательно иметь небольшие палаты и распределять беременных по профилю патологии.
Отделение новорожденных. Число коек должно соответствовать койкам в акушерском отделении. В этом отделении, больше, чем в любом другом должен соблюдаться санитарно-гигиенический режим. В отделении должны быть боксироваипые палаты для недоношенных детей. Ежедневно данные наблюдения за ребёнком вносят в историю развития ребёнка (ф.№ 112/у)
Специализированная стационарная медицинская помощь:
Акушерско-гинекологическая помощь: её развитие в последние годы значительно улучшили показатели и уровень медпомощи на Украине. Во многих городах 20-30% всего коечного фонда стационаров составляют специализированные койки. В последние годы также созданы специализированные отделения для женщин с экстрагенитальной патологией и для женщин с определёнными видами акушерских осложнений.
В последние годы расширен объём научных исследований, необходимых практическому здравоохранению: это и по лечению бесплодия, создаются центры охраны материнства и детства, укомплектованные сложной отечественной и зарубежной аппаратурой для диагностики (пол плода определить) и лечения, разрабатываются иммунологические взаимоотношения органов матери и плода, контрацепции; но это усилия врачей акушеров-гинекологов, неонатологов, генетиков, иммунологов, морфологов, эмбриологов и др. специалистов.
Деятельность стационара родильного дома (акушерское и гинекологическое отделение).
1) Материнская смертность:
Число умерших беременных от начала беременности
(внематочная беременность, аборты), рожениц и родильниц
в течение 42 дней после прекращения беременности × 100000
Число родившихся живыми детей за определенный
Период (год, квартал, месяц)
дней после прекращения беременности X 100 000
число родившихся живыми детей за определённый период (год, квартал, месяц)
2) Перинатальная смертность (мертворождаемость + раняя неонатальная смертность)
Число детей, родившихся мёртвыми + число детей
умерших в первые 6 суток X 1000
Число всех детей, родившихся живыми и мёртвыми
3) Частота мертворождеиий:
Число детей родившихся мёртвым X 1000
Общее число родившихся (живыми и мертвыми)
4)Частота применения обезболивания в родах: Число родов с применением психопрофилактической подготовки и медикаментозным обезболиванием X 100 общее число принятых родов
4) Частота послеродовых осложнений и заболеваний у родильниц,
5) Частота и обоснованность применения акушерских операций и пособий.
7) Заболеваемость новорожденных.
8) Среднегодовая занятость койки Число койко-дней
,Дней проведенных беременными, роженицами и родильницами в стационаре
среднегодовое число коек фактически развернутых
9) Оборот (функция койки):
Число прошедших через отделение женщин
Среднегодовое число коек
10) Средняя длительность пребывания больного на койке:
Число койко –дней проведенных беременными, роженицами и родильницами
Число выбывших (выписанных и умерших)
З.Самостоятельная аудиторная работа студентов.
Date: 2015-07-02; view: 1421; Нарушение авторских прав