
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Поясничный гиперлордоз
|
|
Поясничный лордоз – один из ключевых физиологических изгибов позвоночника. Его отклонения определяют очень многое в течении поясничного остеохондроза, межпозвонковых грыж, состоянии всего позвоночного столба и опорно-двигательного аппарата. Степень поясничного лордоза косвенно влияет на состояние органов малого таза и брюшной полости. В связи с этим при построении йогатерапии бывает очень важно учитывать состояние лордоза поясницы и при необходимости проводить его коррекцию.
Отклонения в степени поясничного изгиба могут проявляться как его избыточное увеличение (гиперлордоз) и уменьшение («плоская поясница», в ещё более выраженных случаях может формироваться поясничный кифоз). В дальнейшем, используя термин «лордоз» и «гиперлордоз», мы будем иметь в виду лордоз именно поясничного отдела позвоночника.
У относительно здоровых людей поясничный лор-доз может быть выражен в различной степени, будучи то весьма заметным, то едва определимым. По данным обследования 457 здоровых мужчин, у 18 % он почти отсутствует. С возрастом физиологический лордоз имеет тенденцию к сглаживанию, особенно у мужчин [Цивьян, 1971].
Сам по себе поясничный изгиб не является самостоятельным явлением. Лордоз, его степень, наличие или отсутствие зависят от взаимоотношений таза (и соединённого с ним крестца), тазобедренных суставов и собственно поясничного отдела. Степень лордоза определяет угол наклона таза: поворот таза вокруг оси тазобедренных суставов может менять степень поясничного лордоза. При опускании лобковой кости и отведении копчика назад и вверх угол наклона таза увеличивается, при этом увеличивается и степень поясничного лордоза. Если лонное сочленение поднимается, копчик опускается и двигается вперёд, угол наклона таза уменьшается (таз принимает более вертикальное положение) – соответственно, поясничный лордоз уменьшается, поясница становится более плоской.
Поворот таза на оси тазобедренных суставов осуществляется сложным комплексом мышц, соединяющих таз, ноги, грудную клетку и позвоночник [Guntz, 1958].
Сложное взаимодействие этого мышечного комплекса и определяет ту степень поясничного изгиба, которая имеется в каждом конкретном случае.
Мышцы, уменьшающие поясничный лордоз:
– большая ягодичная мышца. Берёт своё начало на крестце и повздошной кости, крепится на бедренной кости. При сокращении подаёт копчик вперёд, уменьшает угол наклона таза и степень поясничного лордоза;
– прямые мышцы живота. Начинаясь от лонного сочленения, крепятся к нижним краям рёбер спереди. При сокращении тянут лонное сочленение и передний край таз вверх, тем самым уменьшая угол наклона таза и степень поясничного лордоза;
– мышцы задней поверхности бедра: двуглавая мышца бедра, полуперепончатая и полуостистая мышцы. Берут начало в области седалищного бугра и крепятся на костях голени. При сокращении тянут вниз седалищный бугор, подают копчик вперёд и вниз, уменьшая наклон таза и степень поясничного лордоза.
Мышцы, увеличивающие поясничный лордоз:
– мышца – выпрямитель позвоночника (рассмотрена в предыдущих разделах). При фиксированной грудной клетке, сокращаясь, подтягивает вверх крестец, увеличивая наклон таза и поясничный лордоз;
– квадратная мышца поясницы. Начинаясь от подвздошных костей, крепится к рёбрам, при сокращении уменьшает расстояние между тазом и задними отделами рёбер. Тянет вверх крестец, наклоняя таз и увеличивая степень поясничного лордоза;
– мышцы передней поверхности бедра: прямая мышца бедра, одна из головок четырёхглавой мышцы бедра – начинаясь от передненижнего края таза, заканчивается на передней поверхности голени. Таким образом, при сокращении этой мышцы и фиксированной ноге вниз тянется передний край таза, за счёт чего увеличивается поясничный лордоз;
– межостистые и межпоперечные мышцы (при двухстороннем сокращении). Также рассмотрены в предыдущих разделах;
– подвздошно-поясничная мышца. Играет особенно важную роль в формировании поясничного лор-доза [Попелянский, 2011]. Состоит из двух порций. Первая – поясничная мышца, – начинаясь от 12 грудного и верхних поясничных позвонков, идёт вниз и в подвздошной области соединяется со второй порцией – подвздошной мышцей. Последняя, начинаясь от внутренней поверхности подвздошной кости таза, соединяется с поясничной мышцей; далее они идут вниз вместе, образуя собственно подвздошно-поясничную мышцу (ППМ). ППМ принимает активное участие в сгибании тазобедренного сустава (наклоне туловища вниз либо, при фиксированном корпусе, приближении бедра к животу), участвует в формировании акта ходьбы и других сложнокоординированных движений. Кроме того, сокращение ППМ при фиксированном корпусе способствует увеличению поясничного лордоза: поясничные позвонки тянутся по направлению к бедру. При стойком поясничном гиперлордозе, как правило, пояснично-подвздошная мышца находится в состоянии гипертонуса, и её следует растягивать, в том числе пользуясь принципами ПИР. Растяжение ППМ происходит при разгибании в тазобедренном суставе – то есть при смещении бедра назад, за фронтальную плоскость тела. К примеру, в положении пациента лёжа на спине: при этом пациент располагается так, чтобы край кушетки соответствовал ягодичной складке; нога свисает с кушетки (вторая может быть согнута в колене). Растяжение ППМ происходит также при выполнении васудевасаны (ППМ растягивается со стороны ноги, расположенной сзади; поясница при этом по возможности кифозирована, рис. 20).

Рис. 20
Сокращение ППМ можно выполнять в положении ардха-паванамуктасаны, но с упором ладоней в колено согнутой ноги (рис. 21); напряжение может быть статическим, после чего это дополняется растяжением ППМ в том или ином варианте; тем самым используется принцип ПИР для более эффективного расслабления ППМ (изометрическое напряжение с последующим растяжением).

Рис. 21
Воздействие на поясничный лордоз может осуществляться за счёт правильного распределения тонуса вышеперечисленных мышц: одна группа мышц целенаправленно укрепляется, вторая подвергается систематическому растяжению и расслаблению.
Поясничный гиперлордоз («вогнутая спина» по классификации И. Д. Ловейко и М. И. Фонарёва) может возникать как следствие проблем в поясничном отделе позвоночника – чаще всего это остеохондроз и межпозвонковые грыжи. С другой стороны, гиперлордоз может формироваться и по другим причинам, не связанным с ситуацией в позвоночнике; и тогда чрезмерный изгиб поясничного отдела может быть причиной проблем, возникающих в соответствующих двигательных сегментах. Таким образом, гиперлордоз по отношению, например, к грыже, может быть как причиной, так и следствием.
Поясничный гиперлордоз может быть выявлен при внешнем осмотре. При этом характерно переразгибание в коленных суставах; верхняя часть живота выпячивается кпереди, а верхняя часть грудной клетки – кзади. В части случаев поясничная гиперэкстензия (переразгибание) видна не сразу – у гиперстеников поясничный изгиб может маскироваться жировой и мышечной тканью. В то же время у части пациентов могут быть видны напряжённые мышцы – выпрямители позвоночника в их поясничных порциях: по бокам вертикального лордотического углубления контурируются симметричные тяжи – «симптом натянутых вожжей». При этом следует помнить, что при поясничном гиперлордозе напряжения паравертебральных мышц может и не быть, так как формирование гиперлордоза происходит за счёт сложных механизмов, которые невозможно свести только к перенапряжению выпрямителей позвоночника. При гиперлордозе в положении пациента лёжа на спине между поясничным отделом и полом можно провести ладонь, при сгибании ног в коленных и тазобедренных суставах это пространство не исчезает (в этом случае говорят о фиксированном лордозе).
Остановимся на причинах поясничного гиперлордоза. Остеохондроз, межпозвонковые грыжи и другие патологические состояния поясничного отдела позвоночника могут приводить к формированию гиперлордоза; однако это происходит нечасто – при грыжах межпозвонковых дисков поясничного отдела гиперлордоз имеет место в 5–9 % случаев. При корешковом поражении 5-го поясничного и 1-го крестцового уровней фиксированный лордоз выявлен у 7,5 % [Попелянский, 2011].
Поясничный гиперлордоз также может сочетаться с передним спондилолистезом, то есть со смещением позвонка вперёд по отношению к нижележащему. Чаще всего это наблюдается в сегменте L5 – S1; в этом случае, как считают С. С. Свиридов и другие специалисты, гиперлордоз является не следствием смещения тела позвонка, а фоном, на котором такое смещение нередко происходит. Смещение позвонка, как правило, ухудшает клиническую картину, делает болевой синдром более упорным за счёт уменьшения размеров межпозвонкового отверстия (что в свою очередь предрасполагает к компрессии корешка), перерастяжения капсул межпозвонковых суставов и смещения межпозвонкового диска.
Гиперлордоз может формироваться и без предшествующей патологии опорно-двигательного аппарата в виде остеоходроза или плоскостопия. Гиперлордоз развивается на фоне слабости мышц брюшного пресса и ягодиц; нередко этому способствует беременность либо просто чрезмерное отложение жировой ткани на передней брюшной стенке. Сместившийся центр тяжести тянет таз вперёд и вниз, для сохранения вертикального положения тела грудная клетка отклоняется назад – формируется переразгибание (гиперлордоз) в пояснице.
Перенос центра тяжести тела, провоцирующий развитие гиперлордоза, имеет место при использовании обуви на высоком каблуке [Lindblome, 1957].
Поясничный гиперлордоз – это неблагоприятная установка, ухудшающая течение остеохондроза, негативно влияющая практически на все ткани поясничного отдела. При гиперлордозе происходит уменьшение диаметра межпозвонковых отверстий, сжатие нервных корешков, хроническое перерастягивание передней продольной связки, капсул межпозвонковых суставов и деформация самих суставов. Это неблагоприятно протекающий вариант остеохондроза: с выраженным болевым синдромом, продолжительным течением, плохой реакцией больного на лечение [Попелянский, 2011]. Поэтому при сформировавшемся гиперлордозе его следует преодолевать, и построение йогатерапии, к примеру, межпозвонковых грыж поясничного отдела должно быть направлено и на ликвидацию гиперлордоза.
Тактика йогатерапии при поясничном гиперлордозе должна включать в себя следующие направления:
– увеличение подвижности поясничного отдела позвоночника (в сторону его кифозирования) и тазобедренных суставов;
– укрепление мышц, уменьшающих поясничный лордоз;
– растяжение мышц, усиливающих поясничный лордоз;
– применение элементов, кифозирующих поясничный отдел.
В качестве примеров приведём несколько элементов из каждой группы.
Общее увеличение подвижности поясничного отдела:
– «покачивание тазом». И. п. стоя. Стопы параллельно, на ширине таза. Ладонями фиксируем грудную клетку, тем самым обеспечивая её неподвижность. Движение выполняется тазом и поясничным отделом позвоночника. На вдохе ягодицы сжимаются, копчик подаётся вперёд, поясница уплощается (или кифозируется, рис. 22). На выдохе ягодицы расслабляются, копчик отводится назад и вверх, поясничный лордоз увеличивается (рис. 23). Данный элемент не используется на начальных этапах йогатерапии поясничных грыж. При гиперлордозе следует делать больший акцент на кифозирующей фазе, лордозирующую же фазу можно не форсировать вовсе, на выдохе просто возвращая таз в исходное положение;

Рис. 22

Рис. 23
– марджариасана. И. п. – ладонно-коленное. Ладони на ширине плеч, колени на ширине таза. На вдохе таз доворачивается копчиком вверх, поясничный лордоз увеличивается, голова поднимается макушкой вверх; плечи отводятся назад (так, чтобы голова не «тонула» в плечах, рис. 24).

Рис. 24

Рис. 25
На выдохе таз доворачивается копчиком вниз, поясница кифозируется, голова опускается, шея и затылочная область расслабляется, межлопаточная зона подаётся вверх (рис. 25). В контексте рассматриваемой темы основное внимание следует уделять работе поясничного отдела; при гиперлордозе больший акцент можно делать на фазе кифозирования (выдох), на вдохе поясничный прогиб не форсируется.
Укрепление мышц, уменьшающих поясничный лордоз. В этом направлении используются элементы, укрепляющие ягодичные мышцы и прямые мышцы живота, но без лордозирования поясницы:
– для работы с ягодичными мышцами используется вариант ардха-шалабхасаны. И. п. – лёжа на животе. Руки лежат вдоль тела, ноги на ширине плеч. На вдохе правая нога поднимается (рис. 26), на выдохе она опускается (рис. 27). Следующий вдох – поднимается левая нога, на выдохе она плавно опускается на пол. Важно! – поднимать ногу, но при этом не отрывать таз от пола; при выполнении этого условия работает в большей степени ягодичная мышца, и лордозирования поясничного отдела не происходит. Элемент выполняется 10–40 раз в динамическом режиме на каждую ногу поочерёдно (вдох – нога поднимается, выдох – нога опускается); затем выполняется статический вариант с фиксацией длительностью от 10 до 60 секунд (нога поднята, колено прямое, стопа расслаблена, таз полностью прижат к полу, дыхание
свободное). Для более активного включения ягодичной мышцы ногу можно слегка доворачивать пяткой внутрь, выполняя наружную ротацию в тазобедренном суставе; ротация бедра внутрь с поворотом пятки наружу, напротив, будет нежелательна. После этого выполняется компенсаторное растяжение ягодичной зоны в течение 10–15 секунд – нога сгибается в тазобедренном и коленном суставах, колено подтягивается к корпусу, руки расположены под головой; при согнутой правой ноге можно чуть повернуться на левый бок, и наоборот (рис. 28). В качестве компенсации может выполняться также ардха-паванамуктасана (рис. 29). Данный вариант ардха-шалабхасаны укрепляет ягодичные мышцы, очень мягок и безопасен, применим практически во всех случаях поясничных грыж;

Рис. 26

Рис. 27
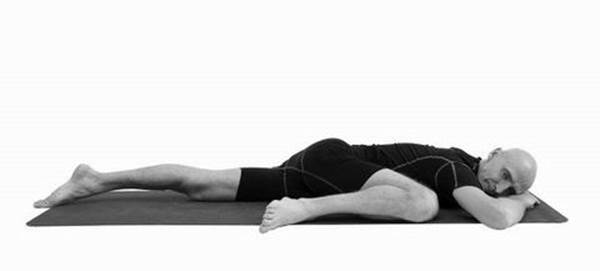
Рис. 28

Рис. 29
– для корректной работы с прямыми мышцами живота используются динамические и статические варианты ардха-навасаны. И. п. – лёжа на спине, ноги согнуты, стопы стоят на полу на ширине таза параллельно друг другу; выпрямленные руки расположены за головой (рис. 30).

Рис. 30

Рис. 31
На выдохе руки перемещаются вперёд и вверх, от пола отрывается голова и лопатки (движение происходит за счёт сокращения прямых мышц живота), грудной отдел максимально скругляется, поясница остаётся прижатой к полу (рис. 31).
На вдохе на пол последовательно опускаются лопатки, затылок и руки (возврат в исходное положение). Описанный динамический вариант выполняется доступное количество раз (10–50 повторений), после чего добавляется статический вариант с фиксацией – последовательно вводятся варианты с согнутыми ногами, с одной выпрямленной ногой. В дальнейшем может вводиться вариант ардха-навасаны с обеими поднятыми ногами (прямыми или согнутыми в коленях).
С точки зрения воздействия на поясничный лордоз такие асаны, как ардха-навасана и парипурна-навасана, имеют серьёзные различия. При выполнении ардха-навасаны (грудной отдел скруглён, поясница прижата к полу) работают прямые мышцы живота, поясничный отдел прямой или скруглён. При выполнении пари-пурна-навасаны (рис. 32), напротив, спина прямая за счёт работы мышц – выпрямителей позвоночника; поясничный лордоз усиливается, активно работают подвздошно-поясничные мышцы (за счёт включения последних бёдра приближаются ближе к туловищу). Поэтому при поясничном гиперлордозе используется только ардха-навасана. Парипурна-навасана при гиперлордозе противопоказана.

Рис. 32
Растяжение мышц, усиливающих поясничный лордоз. Здесь особенно актуально растяжение подвздошно-поясничных мышц (ППМ), которые при фиксированном гиперлордозе находятся в состоянии хронического гипертонуса:
– растяжение ППМ проводится по принципам ПИР (постизометрической релаксации, подробнее о ПИР см. предыдущие разделы). На первом этапе выполняется изометрическое сокращение ППМ: и. п. лёжа на спине, левая нога прямая, правая согнута в тазобедренном и коленном суставах; ладонями упираемся в правое колено, коленом давим на ладони (рис. 21). Тем самым выполняем статическое напряжение правой ППМ, приводящей бедро к животу. Фиксируемся на 7–10 секунд, дышим свободно. После этого переходим ко второму этапу, растяжению ППМ в васудевасане (опора на левую ногу, расположенную впереди; правая нога сзади с опорой на колено и голень), тазом проседаем глубже вниз, растягивая ППМ справа; фиксация 15–20 секунд (рис. 20). Затем та же последовательность выполняется на другую сторону. Кроме того, растяжение ППМ может выполняться в более мягком варианте из положения ардха-паванамуктасаны: в этом случае левая нога выпрямлена и лежит на полу; правая нога сгибается и подтягивается к животу; рекомендуется зафиксировать выпрямленную левую ногу, положив на неё мешочек с песком либо с помощью инструктора. В этом случае растяжение ППМ происходит с левой стороны [Медицинская реабилитация, 2008];
– растяжение мышц – выпрямителей позвоночника, а также межостистых мышц производится в положении марджариасаны на выдохе (см. выше).
Применение элементов, «кифозирующих» поясничный отдел. В этом качестве могут применяться элементы, описанные выше («покачивание тазом», марджариасана), с фиксациями в кифозирующих положениях. Фиксация в кифозируещем положении выполняется на 5–10 дыхательных циклов, после чего следует компенсаторное движение таза в противоположном направлении на 1 дыхательный цикл.
Мягким кифозирующим воздействием обладает техника, общедоступная и широко применимая при стойких болевых синдромах, описанная ниже.
– «Скотч». И. п. – лёжа на спине, ноги согнуты, стопы стоят на полу на ширине таза параллельно друг другу. Руки лежат вдоль туловища ладонями вверх. На выдохе – последовательно отрываем от пола копчик, крестец, поясницу. Скотч невозможно оторвать от поверхности целиком, приходится отрывать его последовательно, миллиметр за миллиметром – так и при выполнении данной техники мы постепенно, сантиметр за сантиметром отрываем от пола нижние отделы позвоночника. При этом поясничный отдел позвоночника кифозируется (рис. 33).

Рис. 33
На вдохе также последовательно раскладываем поясницу по полу, опуская вначале один за другим поясничные позвонки, затем как можно дальше от лопаток укладываем крестец и последним – копчик (рис. 34). Техника является мягким, общедоступным и эффективным кифозирующим воздействием.

Рис. 34
При гиперлордозе поясничного отдела порой следует полностью избегать лордозирующих положений, используя только те элементы, которые увеличивают поясничный кифоз (или, говоря иначе, уменьшают лордоз). К примеру, при выполнении марджариасаны на выдохе выполняется глубокое скругление спины, кифозирование поясницы и растяжение мышц, выпрямляющих позвоночник; на вдохе же глубокого прогиба не выполняется, таз просто возвращается в нормальное положение без формирования выраженного лордоза.
При выполнении скручивающих элементов также необходимо учитывать наличие гиперлордоза поясницы. Так, при работе с межпозвонковыми грыжами поясничного отдела в сочетании с гиперлордозом оптимальной техникой на скручивание позвоночника будет мягкий вариант джатхара-паривартанасаны с согнутыми ногами (рис. 35). При этом следует обращать внимание на то, чтобы поясничный отдел при скручивании оставался скруглённым.

Рис. 35
Гиперлордоз поясничного отдела является той деформацией, которая всегда усугубляет течение уже имеющейся патологии позвоночника и способна приводить к появлению новых проблем. Поэтому при построении йогатерапевтических алгоритмов всегда необходимо учитывать наличие гиперлордоза и расставлять акценты в практике по описанным выше принципам.
Поясничный кифоз
Как всякий физиологический изгиб, поясничный лор-доз может увеличиваться и уменьшаться, формируя два типа отклонений. Первый вариант (гиперлордоз) мы рассмотрели в предыдущем разделе. Второй вариант – уменьшение поясничного лордоза, или «плоская поясница», – будет рассмотрен ниже. Уменьшение поясничного лордоза – не столь грубое отклонение по сравнению с гиперлордозом, гораздо чаще встречается и не всегда требует обязательной коррекции.
Сглаженность лордоза или его отсутствие выявляется при поясничных дискогенных синдромах в 96 % (!) случаев. В 11 %, в особенности у молодых с хорошо развитой поясничной мускулатурой, отмечается поясничный кифоз [Попелянский, 2011]. Особенно частое и наиболее грубое уплощение лордоза дают межпозвонковые грыжи на уровне четвёртого и более высоких поясничных позвонков.
Такую высокую частоту симптома сглаженного поясничного лордоза многие авторы связывают с целесообразностью данной установки. Увеличение поясничного лордоза приводит к повышению давления на задние отделы межпозвонкового диска и на нервный корешок; эти явления при наличии грыжи нередко наблюдаются уже при нормальной степени лордоза. Уменьшение же лордоза в этих условиях приводит к снятию давления на область нервного корешка, а следовательно, является защитной позой.
Рентгенологические исследования показывают, что сгибание в пояснице (то есть её кифозирование) приводит к увеличению диаметра межпозвонкового отверстия, а разгибание (то есть увеличение лордоза) – к уменьшению диаметра межпозвонкового отверстия и спинномозгового канала [Hadley, Duus et al., 1951]. Многочисленные исследования также показывают, что в позе умеренного сгибания поясницы может уменьшаться грыжевое выпячивание [Бродская, 1966 и др.].
При возникновении грыжевого выпячивания и воздействии грыжи на нервный корешок либо другие чувствительные образования, со стороны мышечной системы происходит защитная реакция: тонус мышц перераспределяется так, чтобы уменьшить патологическое воздействие на рецепторный аппарат позвоночника – и в большинстве случаев при этом сглаживается поясничный лордоз. Уменьшение лордоза приводит к увеличению пространства, в котором располагается нервный корешок, и сжатие последнего уменьшается. Кроме того, такая мышечная реакция призвана ограничить подвижность в поражённом двигательном сегменте. Образование грыжи в данном случае – лишь наиболее частый сценарий; воздействовать на нервные окончания могут и другие патологические образования (например костные разрастания).
Однако кифозирование поясницы может носить защитный, компенсаторный характер лишь в части случаев и до определённой степени. При кифозировании задняя часть фиброзного кольца растягивается, что ведёт к уменьшению выпячивания диска кзади. Но это возможно лишь в тех случаях, если разрыв кольца отсутствует или невелик. При существенных разрывах фиброзного кольца наклоны туловища вперёд усиливают выпадения пульпозного ядра [Попелянский, 2011].
Таким образом, кифозирование поясницы лишь в некоторых случаях и лишь до определённой степени может быть благоприятной реакцией; при сгибании имеет место растяжение задней продольной связки и капсул межпозвонковых суставов, что может запустить рефлекторную реакцию противодействия, приводящую к противоположному эффекту и возникновению поясничного гиперлордоза. Кроме того, сгибание поясницы в сочетании с наклоном туловища к прямым ногам – движение, которое часто провоцирует начало заболевания или ухудшение его течения.
Какая именно конфигурация поясничного отдела сформируется у конкретного больного с грыжей поясничного отдела, зависит от того, какой рефлекторный ответ будет преобладать. И в результате у большинства больных мы видим уплощение поясничного лордоза, а у меньшинства – гиперлордоз.
Более благоприятной установкой следует считать выпрямление поясничного лордоза.
Возникает вопрос – нужно ли всегда преодолевать «плоскую» поясничную установку, восстанавливая нормальную степень лордоза? Поскольку «сглаживание» лордоза зачастую носит компенсаторный, приспособительный характер, здесь нет необходимости в стремлении к его абсолютной нормализации.
По словам основоположника отечественной вертебрологии Якова Юрьевича Попелянского, «большое значение имеет не столько сама конфигурация поясничного отдела позвоночника, сколько способность больного изменить её в физиологических пределах». То есть в данном случае следует стремиться не к восстановлению физиологической степени лордоза, а к восстановлению нормальной подвижности поясничного отдела.
Для этого мы можем использовать разнообразные динамические элементы, чередующие сгибание и разгибание поясничного отдела. Широкие возможности в этом смысле представляет цикл марджариасаны; применяется также элемент «покачивание тазом», техника которого описана в предыдущем разделе.
Более интенсивным воздействием представляется вариант выполнения супта-баддха-конасаны с ремнём, который в определённых вариантах выполнения усиливает поясничный лордоз. Воздействие может выполняться лёжа на спине (или с использованием болстера, рис. 36), либо в ещё более интенсивном варианте – в висе вниз головой (рис. 37).

Рис. 36
Если в положении лёжа мы можем регулировать степень воздействия за счёт натяжения ремня, то второй вариант воздействует на область поясничного лордоза всей массой тела.

Рис. 37
По нашим наблюдениям, использование супта-баддха-конасаны с ремнём лёжа на спине либо в висе с целью «восстановления поясничного лордоза» далеко не всегда оправдано, так как эти техники способны провоцировать обострения заболевания (и потому должны применяться лишь в стадии уверенной ремиссии).
Мягкие динамические практики, восстанавливающие в первую очередь физиологическую подвижность поясницы (и параллельно нормализующие кровообращение в области межпозвонковых дисков), можно считать основой йогатерапии при уплощении поясничного лордоза в сочетании с остеохондрозом и межпозвонковыми грыжами. Этого, как правило, бывает достаточно для получения положительной динамики при грыжах. Если же мы получаем хороший клинический эффект – устранение болевого синдрома, восстановление чувствительности и двигательных функций, – то при сохраняющейся «плоской пояснице» это не повод непременно восстанавливать идеальный физиологический лордоз, так как, согласно приведённым выше научным данным, у здорового человека физиологический поясничный лордоз нередко имеет тенденцию к сглаживанию.
Тракционные техники
Существенную роль в йогатерапии заболеваний позвоночника (в первую очередь межпозвонковых грыж) играют тракционные техники. Под термином «тракция» понимается процесс растяжения, или приложение к позвоночному столбу (либо к отдельно взятому сегменту опорно-двигательного аппарата) двух сил, действующих в противоположных направлениях. Такими силами могут быть: сила тяжести тела, мышечная сила самого пациента или внешняя сила (воздействие грузов или ассистента). В результате тракционного воздействия снижается давление в межпозвонковых дисках, увеличивается диаметр межпозвонковых отверстий, в которых проходят нервные корешки, растягиваются мышцы и связки позвоночного столба.
Следует понимать, что расхожий термин «вытяжение», столь широко принятый сегодня в йогической среде, далеко не всегда обозначает истинную тракцию. К примеру, так называемое «вытяжение» позвоночника в тадасане (рис. 38) не имеет ничего общего с тракцией; выстраивание в асане, вытягивание макушкой вверх может улучшать общую конфигурацию и геометрию позвоночника, степень его физиологических изгибов. Однако вес головы продолжает оказывать давление на шейный отдел позвоночника, плечевой пояс, шея и голова – на грудной, всё перечисленное вкупе с грудной клеткой – на поясничный отдел. Позвоночник продолжает испытывать естественную нагрузку, механического растяжения его не происходит – и потому данная техника не является тракцией.
Истинное растяжение, или тракция, оказывает благотворное воздействие прежде всего при патологии межпозвонковых дисков. Имеется множество сообщений о вправлении пульпозного ядра при растяжении [Gupta, Ramarad, 1978 и другие]. При увеличении силы, растягивающей позвоночник (или веса тянущего груза), происходит пропорциональное снижение внутридискового давления. Этот процесс идёт, пока вес груза не превышает 17–20 кг; при большей нагрузке происходит рефлекторное генерализованное напряжение позвоночной мускулатуры [Попелянский, 2011]. Логично полагать, что для людей разной массы тела и разной конституции вес груза, оказывающего те или иные эффекты, будет различаться.

Рис. 38
Компьютерно-томографический контроль показал, что у половины подвергшихся тракциям грыжевое выпячивание уменьшалось в 2–2,5 раза, уменьшался отёк корешка [Акимов, Коваленко, 1985].
В исследовании, сравнивающем две группы пациентов с хроническими болями в пояснице, показано, что в группе, получавшей лечение в виде упражнений, физиотерапии и тракции, были получены лучшие результаты по сравнению со второй группой, получавшей лечение в виде только упражнений и физиотерапии [Diab, Moustafa, 2013].
Эффект тракционного лечения хуже при секвестрированной грыже. Это вполне логично, так как секвестр, потерявший структурную связь с основным пульпозным ядром, уже не может «втянуться» в межпозвонковое пространство при выполнении тракции.
По свидетельству Я. Ю. Попелянского, «корешковые боли исчезают у многих больных сразу же с началом тракции… Под влиянием тракции часто исчезают шейные и поясничные боли, что связано, видимо, с уменьшением давления грыжи на заднюю продольную связку».
Можно выделить три механизма влияния тракционных воздействий. Первый – механический; наиболее очевидный логически, этот вариант лучше других изучен и подтверждён экспериментально (см. выше). Растяжение позвоночного сегмента увеличивает расстояние между телами позвонков, снижает внутридисковое давление, увеличивает градиент между «грыжевой» и основной частью межпозвонкового диска, что способствует втягиванию пролабированной части пульпозного ядра; увеличивается высота межпозвонкового пространства и диаметр межпозвонкового отверстия – а это, в свою очередь, снижает давление на нервный корешок. При этом следует учитывать, что грыжевое выпячивание зачастую подвергается серьёзным морфологическим изменениям: происходит уплотнение пульпозного ядра за счёт его склерозирования, реваскуляризация (формирование сосудистой сети тканей грыжевого выпячивания); в этом случае представляется сомнительным, что ткань, подвергнувшаяся столь серьёзным изменениям, может «втянуться» обратно в межпозвонковое пространство. По-видимому, существенное значение имеют сроки формирования грыжи (иначе говоря, её «возраст»), и именно поэтому считается, что нецелесообразно лечить с помощью тракционной терапии застаревшие случаи дискового выпячивания [Ходарев и др., 2002].
Второй механизм – рефлекторный – основан на том, что растяжение действует на механорецепторы диска, связок, мышц и суставов, что во многом определяет эффект тракции [Wyke, 1975]. Растяжение позвоночника – не только механическое растягивающее воздействие, но и влияние на рецепторный аппарат позвоночника, меняющее взаимоотношения различных звеньев нервно-мышечной системы, моторных зон спинного и головного мозга, регуляцию периферического кровоснабжения и мышечного тонуса.
Третий механизм подразумевает воздействие на межпозвонковые суставы. Капсулы суставов имеют внутренние слои – менискоиды. Изнутри суставная полость покрыта так называемой хондросиновиальной тонкой и скользкой желатиновой мембраной. Она заключает между своими сотами, как в губке, синовиальную жидкость [Kos, 1968; Чудновский, Зайцева, 1986].
При полиартритах эта мембрана поражается первой, ещё до поражения хряща. При остеохондрозе в полостях межпозвонковых суставов может наблюдаться смещение менискоида в полость сустава, а также его отрыв, секвестрирование и ущемление этого фрагмента между суставными хрящами; это приводит к блокированию сустава и нарушению его нормальной подвижности [Lewit, 1973]. Другие исследователи (например, Yung, Bavermeister) также указывают: при тракционных воздействиях может происходить восстановление нормального положения менискоида, что ведёт к временному уменьшению болей или длительной ремиссии.
Таким образом, при выполнении тракционных техник клиническое улучшение может быть обусловлено: механическим растягивающим воздействием на структуры позвоночника, реализацией рефлекторных влияний на рецепторы мышц и связок, а также за счёт улучшения состояния (деблокирования) межпозвонковых суставов.
В современной вертебрологии тракции зачастую выполняются с помощью специальных приспособлений – тракционных столов, подвесов, выполняются тракции в воде в специальных ваннах и т. п. Йогатерапия ориентирована на то, чтобы человек помогал себе сам, применяя минимум специальных средств. Поэтому здесь мы рассмотрим те йогические техники, которые могут быть выполнены каждым в обычных домашних условиях.
Ардха-бхуджангасана (половинная поза кобры) – тракция грудного и поясничного отделов позвоночника (рис. 39). И. п. – лёжа на животе, руки согнуты в локтях, предплечья на полу и параллельны друг другу. Локти располагаются на полу под плечевыми суставами либо несколько дальше в сторону таза; прогиб в позвоночнике при этом практически отсутствует, и весь позвоночный столб образует пологую дугу от крестца до макушки (голова не опускается и не запрокидывается, являясь продолжением линии позвоночника). Из этого положения выполняем тянущее движение руками, как будто хотим «затянуть» пол под себя. Плечи при этом плавно подаются вперёд, позвоночник натягивается вперёд вслед за плечами. На первом этапе выполняется динамический вариант: плечи медленно движутся вперёд, позвоночник натягивается и тянет за собой таз и ноги, которые медленно ползут вслед за плечами. Протащив таз вперёд на несколько сантиметров, перемещаем руки вперёд и снова протаскиваем заднюю часть тела по полу. Последовательность повторяем несколько раз; лучше это делать не на йогическом «липком» коврике, а на относительно скользком полу. Статический вариант выполняется из того же исходного положения: «натягивая» пол под себя, подаём плечи вперёд так, чтобы позвоночник растянулся между плечами и тазом, но не развиваем такого усилия, чтобы таз пополз вперёд; сохраняя растяжение позвоночника, остаёмся в этом положении.
Статический вариант могут дополнять мягкие движения плечами из стороны в сторону, позвоночник при этом остаётся растянутым (рис. 40).

Рис. 39

Рис. 40
Фиксация в статическом варианте 1–2 минуты, либо выполняется несколько менее продолжительных подходов.
В этом варианте тракции позвоночник растягивается по оси при помощи двух разнонаправленных сил – движения вперёд за счёт работы мышц плечевого пояса и силы тяжести таза и нижних конечностей.
Тракция шейного отдела лёжа на животе – изолированно воздействует на шейный отдел (рис. 41). И. п. – лёжа на животе, кисти рук расположены ладонями вниз друг на друге в области горла, большими пальцами в сторону грудной клетки. Локти симметрично выдвинуты вперёд. Подбородок упирается в рёбра ладоней. Голова не запрокидывается макушкой вверх; по возможности макушка направлена вперёд, а шея располагается параллельно полу. Иногда нос при этом упирается в пол, в этом случае ладони следует сдвинуть на 1–2 см вперёд. Точка опоры в данном случае – подбородок; слегка напрягая кивательные (грудино-ключично-сосцевидные) мышцы шеи, нужно упереться подбородком в рёбра ладоней, при этом расслабляя и растягивая заднюю поверхность шеи. Расслаблять лицо, дышать свободно. Фиксация 20–60 секунд.
После описанного выше (статического) варианта выполняется динамический: продолжая мягко упираться подбородком в рёбра ладоней, выполняются перекатывания головы из стороны в сторону. Задняя поверхность шеи при этом расслаблена. Многократные перекаты в течение 2–3 минут.
В данной тракции растягивающей силой являются: сила тяжести головы и сила кивательных мышц шеи, с одной стороны, и сила тяжести грудной клетки и всего тела – с другой.
Тракция шейного отдела также может выполняться из положения сидя или стоя за счёт надавливания подбородком на кулак, вставленный между подбородком и грудиной [Попелянский, 2011]. Возможен вариант использования вместо кулака мягкого пенополиурета-нового кирпича (рис. 42 и 43).
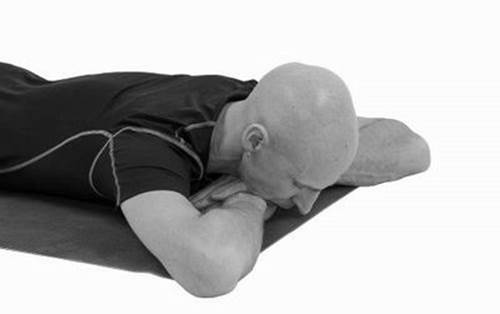
Рис. 41

Рис. 42

Рис. 43
Тракция грудного и поясничного отдела в модификации марджариасаны. И. п. стоя на коленях и на локтях; локти упираются в колени (рис. 44 а, б). Позвоночник прямой, спина не скругляется и не прогибается. Голова не запрокидывается и не опускается, шея и голова – продолжение линии позвоночного столба. Из этого положения выполняем мягкие медленные движения, напоминающие перетягивание каната, – поочерёдно смещаем корпус то вперёд, то назад; тянемся макушкой вперёд, потом копчиком назад; руки и ноги находятся в постоянном напряжении, позвоночник растягивается между плечевым поясом и тазом. Движение выполняется медленно, почти незаметно, с постоянным самосопротивлением.

Рис. 44 а

Рис. 44 б
Динамический вариант адхо-мукха-вирасаны. И. п. пациента – адхо-мукха-вирасана (шашанкасана, ардха-курмасана): опора на колени, переднюю поверхность голеней и тыльную поверхность стоп, таз располагается на пятках, колени чуть врозь, руки чуть согнуты в локтях, лоб и предплечья лежат на полу. В том случае, если из-за тугоподвижности тазобедренных и коленных суставов таз не опускается на пятки, между ягодицами и лодыжками подкладывается болстер или одеяло; если лоб не достаёт до пола – также подкладывается подушка соответствующей высоты. На вдохе таз приподнимается над пятками (умеренно, на 20–30 сантиметров), пальцы рук переползают вперёд (рис. 45); на выдохе таз медленно опускается в исходное положение, пальцы рук при этом «вцепляются» в пол и ползут вслед за тазом, создавая лёгкое сопротивление движению (рис. 46). При этом позвоночник растягивается между плечами и тазом. Последовательность повторяется 10–12 раз.

Рис. 45

Рис. 46
Эффективность некоторых тракционных техник может быть увеличена с помощью ассистента (йогатерапевта).
Тракция с кифозированием поясничного отдела в адхо-мукха-вирасане. И. п. пациента – адхо-мукха-вирасана (см. описание в предыдущей технике).
В данной тракционной технике есть несколько стадий с постепенным увеличением интенсивности воздействия. Первая стадия – ассистент основанием ладони мягко (!) надавливает на нижнюю часть крестца, поясничный отдел при этом кифозируется (рис. 47). Вторая стадия – ассистент оказывает аналогичное воздействие, аккуратно присаживаясь на нижнюю часть крестца пациента; при этом не следует садиться всем весом тела, сохраняя ноги напряжёнными и за счёт этого тщательно дозируя степень воздействия (рис. 48).

Рис. 47

Рис. 48
Первая и вторая стадии в основном осуществляют кифозирование поясничного отдела, третья стадия – тракцию в сочетании с кифозированием. Пациент сцепляет руки в замок и располагает их в области нижней трети правой голени ассистента, руки пациента при этом должны быть полностью выпрямлены в локтях. Правая нога ассистента выпрямлена в колене, пятка приподнята над полом. Левая нога выставлена вперёд и согнута в колене. Основания обеих ладоней ассистент располагает на нижней части крестца пациента. Пациент делает глубокий вдох, потом длинный растянутый выдох (лучше с помощью уджайи), ассистент в это время мягко надавливает руками на крестец, при этом опуская правую пятку на пол (рис. 49 и 50).

Рис. 49

Рис. 50
Позвоночник пациента при этом растягивается между двумя точками – крестцом (фиксируемый руками ассистента) и плечевым поясом (который тянется за счёт движения правой ноги ассистента).
При этом тракция сочетается с кифозированием поясницы.
При наличии шведской стенки (или вбитых в стену крюков) также возможны варианты тракционных воздействий:
Адхо-мукха-шванасана в тракционном варианте на ремне – для выполнения требует ремня, привязанного к перекладине шведской стенки на уровне дверной ручки либо к вбитому в стену крюку на том же уровне. Ремень располагается поперёк таза на уровне паховых складок, пятки пациента располагаются на полу возле плинтуса либо упираются в стену. Ноги по возможности выпрямляются в коленях, но допустимо несколько сгибать их. Руки выпрямляются и выносятся максимально вперёд; шея расслаблена. Позвоночник подвергается тракции за счёт веса тела (рис. 51). Положение фиксируется от 1 до 3 минут.
Если есть возможность, ассистент может увеличить тракционное воздействие, захватив запястья пациента и мягко потянув его за руки (рис. 52); пациент при этом получает установку на полное расслабление плечевого пояса.

Рис. 51

Рис. 52
Уткатасана в тракционном варианте – здесь потребуется длинный ремень, закреплённый на верхней перекладине шведской стенки (или на крюке соответствующего уровня). Стопы вместе, ноги согнуты в тазобедренных и коленных суставах; прямые руки держатся за ремень так, что руки и корпус от кистей до таза вытягиваются в одну прямую линию, продолжающую линию ремня. Колени располагаются над стопами или чуть впереди. Таз «повисает» и тянет вниз позвоночник. В дополнение к этому тракционному воздействию одновременно выполняется динамическое движение тазом на «тазобедренной оси»: копчик движется вперёд (поясница кифозируется, рис. 53), затем назад и вверх (поясница лордозируется, рис. 54), степень данных воздействий на поясничный лордоз зависит от его выраженности у конкретного практикующего и текущих задач йогатерапии.
В данной технике тракция поясничного и грудного отделов достигается за счёт действия силы тяжести тела практикующего. Кроме того, есть возможность сочетать растяжение с коррекцией поясничного лордоза.
На наличие тракционного воздействия и его степень может влиять активность мышц – выпрямителей позвоночника и мелких околопозвоночных мышц (межостистых, межпоперечных и др.). При включении этих мышечных групп позвонки сближаются, фиксируются относительно друг друга, и возможность растяжения позвоночника при этом уменьшается (то есть, по мнению некоторых специалистов, тракция становится менее эффективной). Из приведённых выше примеров включение мышц спины можно предполагать, например, прежде всего в адхо-мукха-шванасане или в уткатасане. Полное расслабление мышц спины более достижимо в ардха-бхуджангасане, адхо-мукха-вирасане с ассистентом. Полная ясность в этом случае может быть внесена лишь с помощью объективных методов исследования. Во всяком случае, при подборе и выполнении всех вариантов тракций следует стремиться к максимальному расслаблению мышц позвоночника.

Рис. 53

Рис. 54
В приведённых примерах тракции поясничного отдела чаще всего сочетались с его кифозированием. Некоторые техники подразумевают тракцию позвоночника в сочетании с лордозированием поясницы (баддхако-насана в висе на ремне). Предполагается, что данный вариант предпочтителен при межпозвонковых грыжах в сочетании с уменьшением лордоза («плоской пояснице»). Однако практический опыт применения тракций в сочетании с лордозированием поясницы говорит о большей вероятности клинического ухудшения. Кроме того, ряд авторитетных источников [Дубнов, 1967; Попелянский, 2011] указывают на нежелательность проведения тракций в положении разгибания позвоночника. Большинство авторов указывают на целесообразность растяжения в обычной позе больного или в позе лёгкого кифозирования поясничного отдела [Краснянский, 1967; Булдакова, Тихонова-Гапон, 1973 и др.].
Интересным представляется также выбор режима тракционного воздействия – постоянное растяжение либо динамическое, прерывистое, с постоянным мягким изменением силы тракций, регулярным ослаблением и увеличением силы воздействия. Некоторые данные позволяют думать, что второй вариант (прерывистое динамическое воздействие) более предпочтителен. То есть на протяжении времени тракционного воздействия следует плавно циклически менять степень вытяжения, ослабляя и усиливая его. Изменения вытяжения можно проводить в ритме дыхания пациента (усиливая его во время выдоха и ослабляя на вдохе), либо более длительными циклами. В целом же «наиболее целесообразны нацеленные на определённый отдел позвоночника относительно локальные, дозированные и непродолжительные тракции» [Попелянский, 2011].
Сила тракции нуждается в тщательном и аккуратном дозировании. В вертебрологических клиниках тракции выполняются при помощи специального оборудования, позволяющего измерять силу растяжения с точностью до килограмма. В йогатерапии чаще всего таких возможностей нет, поэтому следует начинать с наиболее мягких воздействий, постепенно увеличивая степень растяжения, и здесь основным критерием будет самочувствие пациента во время и после тракции. Время воздействия также следует наращивать постепенно, от занятия к занятию, начиная с 30–60 секунд и постепенно доводя до 4–5 минут.
Аккуратность и осмотрительность необходима в связи с тем, что тракции могут приводить и к негативным результатам. Чрезмерное по силе воздействие (например, вис на турнике, в результате чего на позвоночник «вешается» сразу чрезмерно большой вес) может приводить к ответному рефлекторному спазму пара-вертебральных мышц, усилению компрессии корешка и болей. Более того, как показывает практика, в небольшом проценте случаев подобные негативные реакции могут вызывать и минимальные по силе тракции. Боли иногда усиливаются в начале тракции, что может быть обусловлено резкой спастической реакцией поясничных мышц; однако это требует не немедленного отказа от тракционной терапии, а более плавного наращивания нагрузки и, что очень важно, – предварительной подготовки мышц позвоночника [Попелянский, 2011]; в йогатерапии такой подготовкой будет соответствующая, в первую очередь динамическая, практика. Поэтому тракционные воздействия целесообразно выполнять в конце йогатерапевтического комплекса.
Положительная оценка терапевтической эффективности различных вариантов растяжения дана большим количество авторов, которые сообщают о высоком проценте улучшений: от 67 % до 98 % [Troisier, 1962; Фарбер, 1970 и др.]. Однако у определённой группы больных (4 %) тракционные техники вызывают ухудшение. Худшие и отрицательные результаты чаще получают при секвестрированных грыжах.
Избежать негативных результатов помогает постепенное введение тракционных техник и мягкое наращивание нагрузки. И, разумеется, важным аспектом здесь будет учёт противопоказаний.
Противопоказания к применению тракционных техник:
1. Гемангиомы позвонков. Эти доброкачественные сосудистые опухоли сегодня являются частой находкой на МРТ-исследовании. Чаще всего они бессимптомны, располагаются в глубине тел позвонков или крестца и, по мнению большинства вертебрологов, не являются противопоказаниями к тракционным и мануальным воздействиям. Однако в ряде случаев гемангиомы приводят к целому ряду серьёзных нарушений в работе позвоночника и спинного мозга. Я. Ю. Попелянский приводит сообщение другого известного отечественного вертебролога: «Я. Л. Цивьян сообщил о параплегии, развившейся в результате тракционного лечения, последнее было назначено физиотерапевтом по поводу остеохондроза, тогда как у больного была гемангиома поясничного позвонка». В данном сообщении не приводятся данные о локализации и размерах гемангиомы, неизвестен преморбидный фон (то есть чем страдал больной кроме остеохондроза и гемангиомы), неизвестна также и величина приложенного тракционного усилия. Возможно, имела место крупная гемангиома, расположенная близко к краю позвонка или поверхностно, возможно – на фоне остеопороза; всё это в совокупности и могло привести к столь негативным последствиям.
В практической работе обсуждаемая проблема встаёт довольно часто, когда встречается сочетание гемангиомы позвонка и грыжи диска. Грыжи являются показанием к выполнению тракций (напомним, что они оказывают положительный эффект в 96 % случаев), а вот выполнение тракций при гемангиоме – это вопрос уже не столь однозначный.
Среди противопоказаний к тракциям Попелянский прямо указывает на «деструктивные процессы в позвоночнике», после чего и приводит этот пример с гемангиомой. Любую опухоль (в том числе и гемангиому), нарушающую нормальную структуру тела позвонка, следует считать деструктивным процессом. Вспомним патологические переломы позвоночника, которые развиваются при остеопорозе, дисплазиях, метастазах в позвоночнике и при целом перечне различных заболеваний – переломы возникают спонтанно, вследствие внутренних патологических процессов. Гемангиомы тоже могут быть причиной патологических переломов и других серьёзных проблем.
Коллектив исследователей во главе с А. Roco рассматривают 5 механизмов поражения спинного мозга и корешков при гемангиоме: 1) дислокация позвонка; 2) деформация и сужение канала; 3) прорастание опухоли в эпидуральное пространство; 4) переломы позвонка; 5) формирование эпидуральных гематом.
Очевидно, что чем крупнее гемангиома (а также чем старше человек и чем больше сопутствующих заболеваний, в том числе банальных – например, климактерический остеопороз), тем выше риск перечисленных осложнений. В отдельных случаях внешние вмешательства (в том числе тракционные) могут этот риск повышать.
Однако большинство гемангиом всю жизнь остаются бессимптомными, и проделанные тракции не причиняют таким больным вреда, тем более что в йогатерапии сила тракционного воздействия, как правило, весьма умеренна. Это касается мелких гемангиом, располагающихся в толще тела позвонка или крестцовой кости. Если же речь идёт о крупных гемангиомах, либо располагающихся в дужке позвонка, а также сопровождающихся существенной патологией обмена веществ и эндокринной системы, то в этих случаях решение о применении тракционных техник следует принимать совместно с врачом-вертебрологом.
Практический опыт свидетельствует: положительного клинического эффекта можно добиваться и без применения тракций. В целом данный вопрос требует дальнейшего анализа и обобщения опыта. Это позволит разработать более чёткие критерии по применению тракций и других воздействий при гемангиомах различных размеров и локализаций.
2. Секвестрированные межпозвонковые грыжи (тракция может вызвать дальнейшее смещение секвестра и ухудшение симптоматики). Данное противопоказание также не является абсолютным, но требует тщательного подбора силы и варианта тракционного воздействия.
3. Структурные сколиозы.
4. Компрессия «конского хвоста».
5. Существуют жалобы, которые являются сигналами к прекращению тракций [Barbor, Camb, 1954]: во-первых, усиление болей в первый же момент растяжения (считается, что это происходит за счёт смещения секвестра); во-вторых, усиление боли в момент прекращения тракции (выдавливание грыжи в момент сближения тел смежных позвонков); в-третьих, появление во время тракции боли, иррадиирующей в ногу (смещение грыжи в направлении корешка).
Date: 2016-05-18; view: 1979; Нарушение авторских прав