
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Глава 4. НЕПРОХОДИМОСТЬ ЖЕЛЧНЫХ ПРОТОКОВ ДОБРОКАЧЕСТВЕННОЙ ЭТИОЛОГИИ 4 page
3. «Плавающие» камни в общем желчном протоке. Исследование дистального отдела общего желчного протока эластическими зондами в этих случаях обязательно для выявления незамеченных камней и стенозирующего папиллита. При этом мы следуем простому принципу: если бы не было стенозирующего папиллита, камень не застрял бы в желчном протоке.
4. Наличие в общем желчном протоке застойной или замазкообразной желчи. Мы считаем, что застоя желчи без стенозирующего папиллита или какого-либо другого препятствия в дистальном отделе общего желчного протока не бывает. Поэтому во всех случаях, когда из культи пузырного протока даже при нормальной ширине общего желчного протока поступает застойная или замазкообразная желчь, необходимо исследование дистальных его отделов эластическими зондами.
Исходя из сказанного, можно установить следующее правило. Эластические зонды необходимо использовать для манипуляций в дистальном отделе общего желчного протока. Для исследования проксимальных отделов желчных протоков более оправдано применение металлических зондов.
Для введения зондов в желчные протоки надо стремиться во всех случаях использовать культю пузырного протока; если она узкая, ее расширяют зондом или рассекают до места впадения в общий желчный проток. К холедохотомии прибегают лишь в тех случаях, когда обнаружить культю пузырного протока или ее остатки практически невозможно.
В последние годы мы все чаще стали применять в диагностических целях зондирование желчных протоков и вполне согласны с мнением О. Б. Милонова и соавторов (1975) о преимуществе этого метода над функциональными, особенно в тех случаях, когда руб-цовый стеноз устья большого сосочка двенадцатиперстной кишки распространился настолько глубоко, что его сфинктеральные зоны уже не способны к сокращению (функциональная недостаточность) и не могут создать гипертензии в желчных протоках. По данным Е. А. Петрова и Э. И. Гальперина (1971), даже значительное сужение (до 1 —1,5 мм) в области большого сосочка двенадцатиперстной кишки при малой скорости желчеистечения не ведет к развитию желчной гипертензии. Желчные протоки остаются не расширенными и использование зонда в этих случаях является незаменимым диагностическим методом.
В то же время нельзя считать, что диагностика патологии дистального отдела общего желчного протока после применения эластических зондов стала легкой. Зонд может задерживаться в изгибах просвета общего желчного протока, в складках слизистой оболочки самого сосочка, создавая ложное впечатление непроходимости, а иногда камень, располагаясь в дивертикулообразном углублении, не препятствует прохождению зонда и, следовательно, не диагностируется. Однако подобные случаи редки и по мере приобретения опыта эти ошибки сводятся к минимуму. Не следует также забывать, что метод зондирования — это не метод бужиро-вания и поэтому калибр зондов должен использоваться от большего к меньшему, а не наоборот. Не следует также забывать, что как бы ни было осторожно проведено зондирование, оно все же травмирует сфинктеральную зону большого сосочка двенадцатиперстной кишки, поэтому эту манипуляцию следует выполнять после проведения функциональных методов исследования и даже хо-лангиографии, а за больным в послеоперационный период вести наблюдение, учитывая возможность обострения или даже вспышки острого панкреатита. По нашим данным, в тех случаях, когда зондирование эластическими зондами проводилось по показаниям и только как диагностический метод, осложнений со стороны желчных протоков и поджелудочной железы не было.
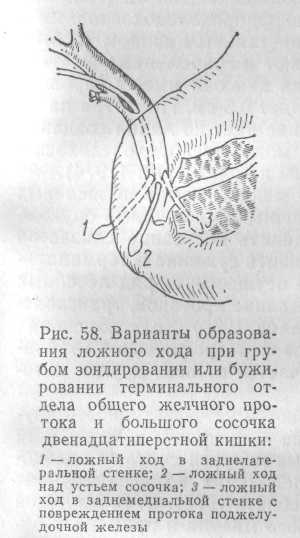
Возможно также образование ложного хода, наиболее часто встречающиеся варианты которого изображены на рис. 58.
В последние годы применяют зонд для желчных протоков типа Фогарти (рис. 59) с одной или двумя раздувными манжетками.
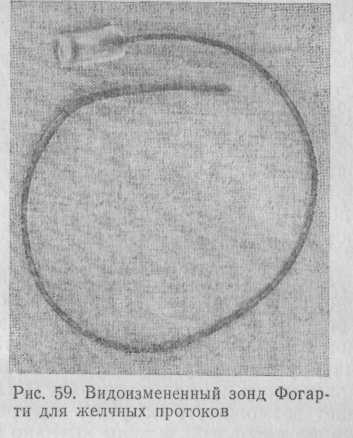
Отстоящий от манжетки конец зонда имеет длину до 3—4 см и диаметр 2 мм; диаметр зонда на уровне манжетки составляет 4 мм. Зная эти параметры, мы довольно часто используем зонд для исследования дистального отдела общего желчного протока в диагностических целях, так как его жесткость не превышает жесткости эластических зондов. Кроме того, этот зонд с успехом применяют для извлечения камней даже из внутрипеченочных протоков.
Зонд вводят через культю пузырного протока, предварительно захватив ее тонким зажимом для фиксации. Вначале зонд вводят в дистальном направлении. Перемещение зонда производят при незначительном надавливании на него. Если зонд свободно проходит в просвет двенадцатиперстной кишки, значит проходимость большого сосочка двенадцатиперстной кишки свободная. Не извлекая зонд, повторно пальпируем желчные протоки.
Затем зонд медленно подтягиваем до уровня, когда дистальный конец его пройдет через большой сосочек двенадцатиперстной кишки в общий желчный проток. Этот момент хорошо контролируется пальпацией области сосочка, а также внезапно исчезающим сопротивлением движению зонда. Раздуваем баллон до таких размеров, чтобы зонд плотно прилегал к стенкам желчного протока, и постепенно извлекаем его. При этом первый ассистент, нагнетая шприцем воздух или раствор антисептика, поддерживает необходимое давление в баллоне зонда, а хирург правой рукой извлекает зонд, левой рукой пальпируя желчный проток над баллоном зонда. Камни можно удалить из желчного протока через культю пузырного протока. При малом диаметре последней производят продольный разрез культи пузырного протока с переходом па общий желчный проток.
После ревизии дистального отдела общего желчного протока первый ассистент несколько сдавливает печеночно-дуоденальную связку, а хирург проводит катетер Фогарти в проксимальном направлении, насколько это возможно. Затем, как описано выше, раздувают баллон зонда и постепенно извлекают его, постоянно увеличивая давление в баллоне, чтобы он плотно прилегал к стенкам протока. Эту процедуру повторяют, вводя катетер в другой печеночный проток.
Холедохоскопия является довольно старым методом операционной диагностики, который, однако, и до настоящего времени не получил широкого признания хирургов. Известно, что еще Bokes (1923) осматривал общий желчный проток изнутри при помощи тубуса и лобного зеркала, a Antonuell (1932) и Malver (1941) создали для этой цели оптический инструмент, подобный современным жестким холедохоскопам. Жесткие травматичные холедохоскопы были заменены в 1970 г. гибкими фиброхоледохоскопами (Nishimuта, 1970), а затем более совершенными фиброхоледохоскопами с полужесткой средней частью и гибким дистальным концом (Stotter и соавт., 1975). Наряду с ними применяют и современные жесткие холедохоскопы с изгибом под углом, так как они имеют хорошую оптику, а наружный диаметр их составляет 0,5 см. Несмотря на их практическое удобство, совершенствование идет по линии создания гибких холедохоскопов. Отечественные модели фиброхоледохоскопов были разработаны В. С. Качуркиным и соавторами (1974).
Холедохоскопия позволяет выявить мелкие камни в желчных протоках, в том числе и во внутрипеченочных, обнаружить опухоль протоков и выполнить биопсию, определить состояние слизистой оболочки общего желчного протока, выявить сужение в терминальном отделе желчных протоков, а также осуществить ряд лечебных манипуляций — удаление камней, промывание протоков, трансхоледохеальную папиллотомию (В. Р. Пурмалис, 1969). Холедохоскопия дает возможность получить натуральное фотографическое изображение патологии, и этим выгодно отличается от всех других методов операционной диагностики.
Показаниями к холедохоскопии являются неэффективность других методов исследования или отсутствие уверенности в устранении патологии во время операции. Некоторые хирурги считают холедо-хоскопию обязательным методом исследования во всех случаях первичной холедохолитотомии (Berci и соавт., 1977). О. Б. Милонов (1975) придерживается противоположного мнения и применяет более простые методы диагностики. Мы считаем, что холедохоскопию следует применять и как диагностический, и как лечебный метод, но при наличии определенных показаний и недостаточной информативности других методов исследования (пальпации, дебитометрии, зондирования эластическими зондами, холангиографии).
В зависимости от способа введения холедохоскопа в желчные протоки различают чреспузырную, чресхоледохеальную и чреспапиллярную холедохоскопию.
В основном холангиоскопию выполняют путем вскрытия общего желчного протока и только в редких случаях холедохоскоп удается ввести через расширенную культю пузырного протока. Чреспапиллярную холедохоскопию применяют только при выполнении трансдуоденальной папиллосфинктеротомии.
Для проведения холангиоскопии желчные протоки заполняют изотоническим раствором натрия хлорида, который вводят непрерывно.
Подачу раствора мы осуществляем с помощью системы для переливания крови, соединенной с холангиоскопом. Флакон с раствором устанавливаем на высоте до 30 см над уровнем операционного стола. Изливающийся в подпеченочное пространство раствор удаляем электроотсосом.
Изотонический раствор натрия хлорида растягивает стенки желчных протоков и позволяет хорошо осмотреть их. Предложения некоторых хирургов (W. Т. Griffin, 1976; P. F. Nora и соавт., 1977), создаватать давление внутри желчных протоков до 150—300 мм рт. ст. (20—39,9 кПа) для лучшей визуализации протока нецелесообразно. Мы отмечали хорошую эндоскопическую картину при давлении внутри протока не более 300 мм вод. ст. (2,9 кПа).
Опыт использования жестких и гибких холангиоскопов позволил более четко определить показания к их применению (Д. Ф. Благовидов и соавт., 1979). Жесткие аппараты удобны в эксплуатации, легко стерилизуются, имеют большое поле зрения, высокую светосилу. Инструментальный канал жестких холангиоскопов широкий, что дает возможность выполнять некоторые манипуляции под визуальным контролем (смещение или дробление камней, биопсия и др.). Однако из-за жесткости конструкции такие аппараты можно применять только в случаях значительного расширения желчных протоков, а осмотр желчных протоков может быть проведен только на участке от бифуркации печеночных протоков до большого сосочка двенадцатиперстной кишки. Недостатками гибких холангиоскопов являются ограниченность поля зрения, а также сложность стерилизации. Поэтому при значительном расширении желчных протоков осмотр их гибким холангиоскопом нерационален, так как можно не заметить мелкий камень. Однако такие аппараты высокоинформативны при диаметре желчных протоков до 15 мм, а также позволяют осмотреть долевые и устья сегментарных желчных протоков.
Холангиоскопия не гарантирует обнаружение абсолютно всех камней желчных протоков. Несмотря на отрицательные результаты холангиоскопии, J. M. Schmid de Gruneck и P. W. Loup (1982) диагностировали холедохолитиаз во время послеоперационной холангиографии у 2,5 % больных.
Учитывая возможность ложноположительных результатов по данным холангиоскопии, J. J. Boner и соавторы (1981) рекомендуют после нее проводить дополнительную интраоперационную холан-гиографню.
Поиск камней значительно затрудняют воспалительные изменения желчных протоков, хлопья фибрина, являющиеся проявлением холангита.
Визуальный осмотр внутренней поверхности желчных протоков не только улучшает диагностику холангита, но и позволяет выделить различные формы его в зависимости от характера изменений слизистой оболочки. В. В. Виноградов и В. Л. Занделов (1981) диагностировали холангит до эндоскопического исследования у 83 (37,2%) больных, а после холангиоскопии — у 140 (62,8%).
Выраженные воспалительные изменения стенки желчных протоков (флегмонозный или флегмонозно-язвенный холангит) не сопровождаются повышением тонуса сфинктера ампулы большого сосочка двенадцатиперстной кишки (С. И. Бабичев, А. В. Филонов, 1980). Более того, гипотонию сфинктера авторы отметили у 28, а атонию — у 10 больных с такой патологией. Гипертонус сфинктера, подтвержденный манометрией, сочетался с визуальной картиной катарального или хронического холангита.
В то же время на возможность затруднения желчетока, вызванную воспалительным отеком слизистой оболочки дистального отдела общего желчного протока, указывают Н. У. Усманов и Д. М. Кадыров (1980). Авторы отметили постепенное восстановление проходимости желчных протоков в послеоперационный период, по мере стихания холангита, у 14 больных.
На основании изложенного можно сделать вывод, что холангиоскопия жестким холедохоскопом целесообразна при диаметре общего желчного протока более 15 мм для контроля полноты удаления камней из дистального отдела протока, а также для дифференциальной диагностики холедохолитиаза и опухоли желчного протока. Гибкие холангиоскопы применяют для контроля полноты удаления камней из внутринеченочных желчных протоков, а также из общего желчного протока при диаметре его менее 15 мм.
Установление диагноза холедохолитиаза является показанием к удалению камней из протока, которое может быть осуществлено либо путем операционной холедохолитотомии, либо методом эндоскопической папиллотомии с последующей экстракцией камней.
Холедохотомия. Частота применения этой операции составляет в среднем 24,6 %. Впервые операцию выполнил Kummel в 1884 г. По мнению большинства авторов, показаниями к холедо-хотомии являются: механическая желтуха, перемежающаяся желтуха, холангит, сопутствующий панкреатит, расширение желчных протоков, камни в печеночных и общем желчном протоках, множественные мелкие камни в желчном пузыре при широком пузырном протоке, патологические изменения большого сосочка двенадцатиперстной кишки.
По данным В. М. Ситенко и А. И. Нечая (1972), лишь в 70 % случаев при холедохотомии обнаруживают препятствия для отхождения желчи в кишечник. Обращает на себя внимание и тот факт, что 6 % больных, перенесших холедохотомию, приходится оперировать повторно, причем у 54 % обнаруживаются остаточные камни (W. Hess, 1971).
Риск оставления камней в желчном протоке после холедохолитотомии резко возрастает, если удалено более 4 камней, и мало зависит от диаметра камней.
Отмечается также увеличение летальности после операций с применением холедохотомии до 7—11 % (В. В. Вахидов, И. А. Рябухин, 1965; 3. А. Топчиашвили, 1965), хотя Б. А. Петров (1972) указывал, что повышение летальности связано не столько с самой холедохотомией, сколько с патологическим процессом, по поводу которого ее производят.
На основании данных литературы и собственного опыта мы считаем, что холедохотомию не следует производить по всем перечисленным показаниям. Вопрос о том, необходима ли холедохотомия, должен решаться в каждом отдельном случае индивидуально. При этом учитываются в первую очередь данные анамнеза (постоянная или перемежающаяся желтуха), дооперационных методов исследования и в первую очередь ретроградной холангиографии, а также данные ряда операционных исследований, осмотра, пальпации, холангиоманометрии, дебитометрии, холангиографии, зондирования протоков с пальпаторным их исследованием. Как оказалось, в 95 % случаев все операционные исследования удается выполнить через культю пузырного протока, что позволяет избежать холедохотомии. Лишь у 20 % больных мы были вынуждены произвести холедохотомию.
Техника операции. Первоначальная длина разреза стенки общего желчного протока может быть различной в зависимости от цели холедохотомии и ширины самого протока. Чем уже общий желчный проток, тем меньше и разрез стенки, но вместе с тем он должен быть не менее 5 мм, так как совсем маленькое отверстие может привести к нежелательному надрыву стенок при дальнейших манипуляциях.
Разрез делают по передней стенке общего желчного протока, ближе к наружному краю его и на расстоянии около 5 мм от края двенадцатиперстной кишки. Это дает возможность завершить операцию холедоходуоденостомией, если она окажется необходимой.
В зависимости от ширины общего желчного протока и предполагаемого способа завершения холедохотомии разрез стенки может быть продольным (относительно узкий общий желчный проток — до 1,5 см), косым (умеренно расширенный — до 2 см) и поперечным (резко расширенный — более 2 см). Перед вскрытием общего желчного протока стенку по обеим сторонам от предполагаемого разреза захватывают 2 нитями-держалками, помещенными друг против друга поперек его передней стенки. Чтобы убедиться в том, что это действительно общий желчный проток, хирург пунктирует его тонкой иглой. Натягивая держалки, между ними вскрывают проток тонким (глазным) скальпелем (рис. 60).
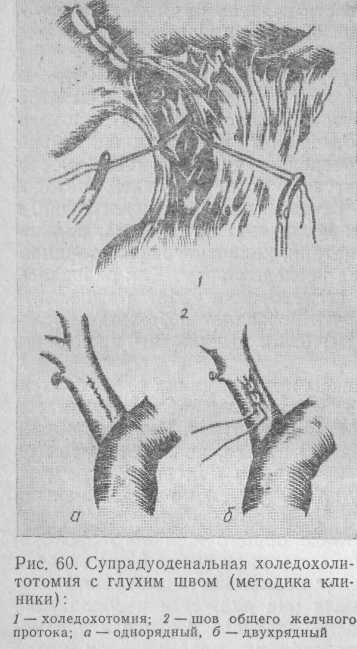
Вытекающую из протока желчь немедленно отсасывают электроаспиратором, конец которого помещают у разреза. После этого делают ревизию общего желчного протока, чтобы решить вопрос о том, каким способом завершить операцию — холедоходуодегюстомией или папилло-сфинктеротомией. При необходимости разрез продлевают в нужном направлении при помощи тонких ножниц, изогнутых по ребру.
Дальнейшее исследование общего желчного протока лучше всего проводить при помощи изогнутых кровоостанавли-в'ающих зажимов с длинными браншами. Зажим вводят в проток, его бранши несколько раскрывают и в таком положении продвигают по протоку по направлению вначале к печени, а затем к большому сосочку двенадцатиперстной кишки. Применение зажима облегчает захват камней и сгустков желчного детрита и уменьшает опасность проталкивания их инструментом.
Исследование протоков приводят осторожно повторно и настолько глубоко, насколько возможно ввести зажим. Если обнаруживаются камни, которые не удается захватить зажимом, то, поместив четыре пальца левой руки позади печеночно-дуоденальной связки и мобилизованной головки поджелудочной железы, а большой палец — впереди них, хирург осторожными движениями смещает пальпируемые камни к
месту холедохотомии и удаляет. Перемещая камни, нельзя их сдавливать, так как мягкие камни под действием нажима могут раздробиться, что резко усложнит их удаление. Если камни самостоятельно не выходят через разрез стенки общего желчного протока, их извлекают пинцетом или мягким зажимом. Если в протоках имеются мелкие камни и нет уверенности в полном их удалении, то их можно извлечь путем аспирации и промывания с помощью шприца через катетер или хлорвиниловую трубочку, которые вводят в просвет протока кверху и книзу по несколько раз. Этот метод особенно ценен для удаления камней из внутрипеченочных протоков.
Для более полного удаления камней во время холедохотомии Wels и соавторы (1981) вводили в общий желчный проток фибрин. Методика операции заключалась в следующем. Через два раздельных катетера в общий желчный проток вводили раствор тромбина с кальция хлоридом и фибриногеном. В результате коагуляции образовывался сгусток, который заполнял общий желчный, общий печеночный и долевые печеночные протоки. Все мелкие камни, замазкобразная желчь оказывались заключенными в этот сгусток, через 7 мин, то есть после окончательного формирования сгустка, его удаляли через холедохотомическое отверстие. Авторы указывают на высокую эффективность удаления мелких камней и замазко-образной желчи таким способом.
камни большого сосочка двенадцатиперстной кишки обычно фиксированы за счет рубцового стеноза или располагаются в псев-
додивертикуле и их трудно сместить кверху, чтобы удалить через холедохотомическое отверстие. Не следует ценой грубых и опасных манипуляций пытаться это сделать. Гораздо безопаснее удалить камни и одновременно устранить стеноз терминального отдела общего желчного протока путем трансдуоденальной папилло-сфинктеротомии.
Ретродуоденальная и транспанкреатическая холедохотомия опаснее трансдуоденальной папиллосфинктеротомии и мы применяем ее только в тех случаях, когда камень фиксирован настолько прочно, что его невозможно сместить ни в супрадуоденальный, ни в дистальный отдел общего желчного протока.
Л. В. Поташов и соавторы (1982) для слепковой холангиолит-яктомии использовали затвердевающие смеси фибриногена и тромбина. Успешно применив этот метод у 2 больных, авторы считают его достаточно надежным способом санации желчных протоков, особенно при наличии мелких, трудно удалимых камней, и профилактики «забытых» камней.
После удаления камней и замазкообразной желчи из общего желчного протока обязательно проводят контрольное исследование протоков в дистальном направлении эластическими, а в проксимальном — металлическими зондами. Если же при небольшом нажиме зонд не проходит в двенадцатиперстную кишку, необходима трансдуоденальная ревизия большого сосочка и двенадцатиперстной кишки и соответствующая коррекция существующих нарушений.
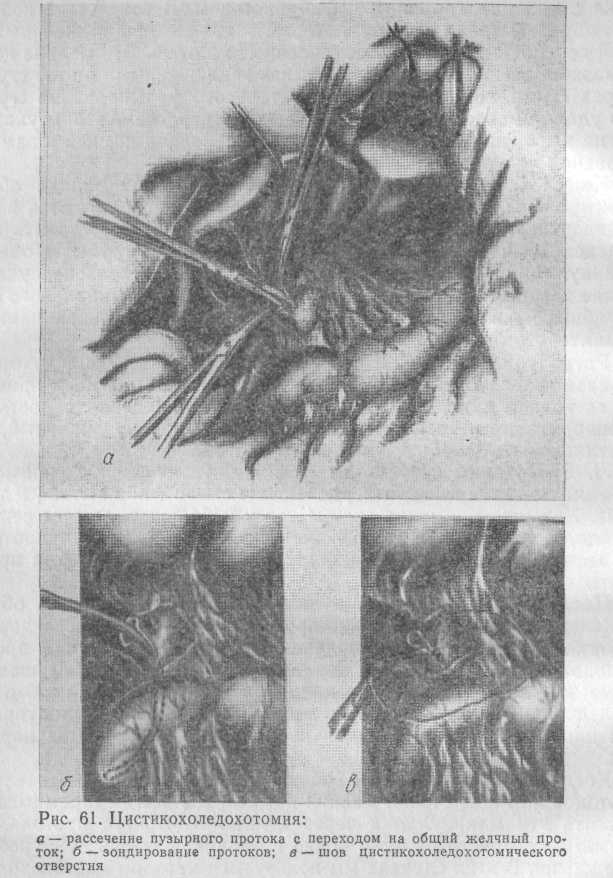
Когда возникает вопрос об операционной ревизии желчных протоков или извлечении мелких камней, мы всегда стремимся выполнить эти манипуляции через культю пузырного протока. Но диаметр пузырного протока редко позволяет извлечь даже небольшие камни. В этих случаях мы пользуемся методом цистикохоледо-хотомии — рассекаем переднюю стенку пузырного протока с продолжением его на общий желчный проток у места впадения пузырного протока (рис. 61).
Преимущество такого вида холедохотомии состоит в том, что длина разреза общего желчного протока обычно не превышает половины его диаметра, так как устье пузырного протока само по
себе представляет значительное по размерам отверстие в стенке протока. В силу этого для зашивания холедохотомического отверстия достаточно наложить атравматической иглой несколько швов нитью 5/0, которые не приводят к сколько-нибудь значительной деформации протока.
Этот метод позволяет выполнить все инструментальные исследования и удалить камни диаметром до 1 см.
Способы завершения холедохотомии. Продолжительное время абсолютным правилом считалось введение Т-образного дренажа в общий желчный проток после каждой холедохотомии, так как после внутрипротоковых манипуляций всегда развивается «травматический холедохит» и отмечается выраженная желчная гипертензия (W. Hess, 1966, и др.).
В настоящее время, когда достаточно широко внедрены дренирующие операции, полностью устраняющие желчную гипертензию после холедохотомии и удаления камней, необходимость в дренировании общего желчного протока абсолютно у всех больных отпала. Частота наружного дренирования в настоящее время составляет, по данным одних авторов, от 6,7 до 17,8 % (Л. А. Авдей, Г. П. Шорох, 1975; А. Ф. Греднев и соавт., 1976; Л. А. Збыковская, А. С. Гофман, 1977; В. В. Радионов и соавт., 1977, и др.), других — 29—90 % (В. М. Ситенко и соавт., 1975,— 48%; Д. Л. Питковский и В. Е. Ефет, 1977,-90%, Л. М. Шор и соавт., 1977, - 73%; М. И. Лыткин и соавт., 1978,— 50 %; Д. Ф. Благовидов и соавт., 1979,-26,8 %; Mollet и Juy, 1977,-42,5 %).
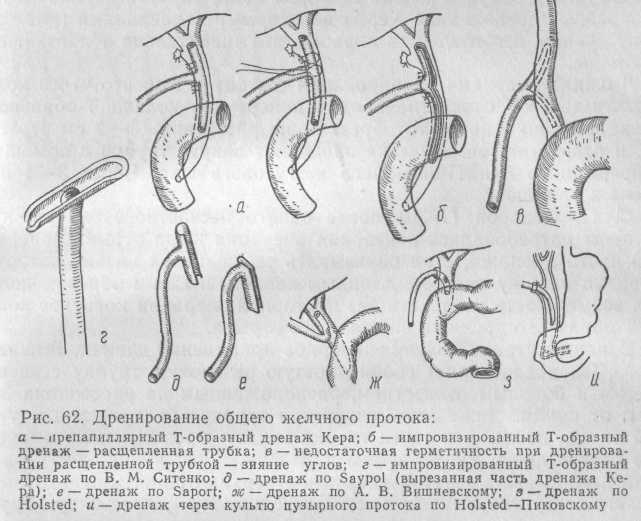
Для дренирования используют дренажные трубки различных конструкций. Зарубежные и некоторые наши хирурги предпочитают Т-образный дренаж типа Кера с некоторыми изменениями (рис. 62).
Этот дренаж изготовлен из тефлона, что значительно облегчает его удаление.
Техника операции дренирования состоит в том, что через холедохотомическое отверстие вводят поперечное колено Т-образного дренажа, концы которого обрезаны на расстоянии 1—2 см от стыка, и отверстие герметически зашивают вокруг трубки с помощью непрерывного или П-образного кетгутового шва. Через 3—4 нед дренаж удаляют.
С. П. Федоров (1930) после одного несчастного случая, при котором потребовалась повторная операция из-за отрыва поперечной части дренажа, стал обвязывать ее шелковой нитью, которую выводил наружу вместе с длинным концом, и таким образом получал возможность извлекать без повторной операции короткое колено Т-образного дренажа в случае его отрыва.
В нашей стране получил широкое применение дренаж Вишневского. Он представляет собой простую резиновую трубку с косым срезом и боковым отверстием, расположенным на расстоянии 3— 4 см от конца. Ниже этого отверстия трубку обвязывают кетгуто-вой нитью, после чего конец трубки вводят через холедохотомическое отверстие по направлению к печени. Оба конца кетгутовой нити выкалывают изнутри кнаружи у верхнего края холедохотоми-ческого отверстия и завязывают. Благодаря этому дренажную трубку укрепляют так, что боковое отверстие располагается внутри протока. Холедохотомическое отверстие зашивают герметически вокруг трубки, а ее другой конец выводят через отдельный прокол брюшной стенки наружу. Пришивать дренаж к брюшной стенке не рекомендуется, так как при дыхательных движениях трубка может случайно выйти из просвета общего желчного протока в свободную брюшную полость.
Однако, как показали клинические наблюдения (П. А. Иванов, 1977), дренаж Вишневского имеет существенные недостатки. Вокруг него очень трудно или даже невозможно создать герметичность протока. Его трудно укрепить в общем желчном протоке, и часто при извлечении тампонов или даже самопроизвольно этот дренаж преждевременно выпадает и вызывает тяжелые осложнения из-за вытекания желчи в брюшную полость. Кроме того, при введении дренажа трудно проверить, как расположился его внутренний конец, а он может либо упереться в развилку и перегнуться, либо войти в один из печеночных протоков и перекрыть другой, вызывая тяжелые нарушения оттока желчи. И, наконец, дренаж Вишневского вызывает деформацию и перегиб протока и отдавливает внутрь нижнюю часть его стенки. Вследствие развития грануляционной и фиброзной ткани проток фиксируется в таком положении, и после удаления дренажа создается своего рода клапан, нарушающий отток желчи в кишку и создающий предпосылки для длительного желчеистечения и образования стойкого желчного свища (рис. 63).
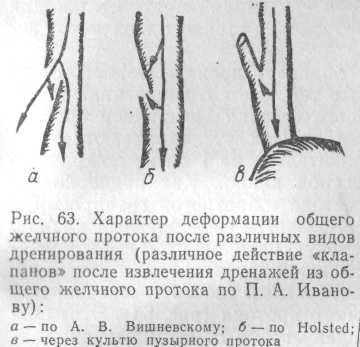
Некоторыми преимуществами обладает дренаж Hoisted, отличающийся от дренажа Вишневского тем, что его внутренний конец направлен вниз, в сторону большого сосочка двенадцатиперстной кишки. Под контролем пальпации дренаж устанавливают таким образом, чтобы его кончик приблизительно на 1 см не доходил до большого сосочка двенадцатиперстной кишки. Как подчеркивает П. А. Иванов (1972), при таком методе «обратного» дренирования общего желчного протока также образуется своеобразный клап.ан, но теперь он уже играет положительную роль, перекрывая ток желчи через свищ после удаления дренажной трубки.
R. Stith (1964) предложил своеобразный способ чреспеченочно-го дренирования печеночно-пузырного протока (рис. 64).

Этот способ в 1969 г. был применен в нашей стране В. В. Виноградовым. Для проведения дренажной трубки через печеночную ткань используют зонд Долиотти или специально созданные для этой цели зонды различной конструкции (рис. 65),
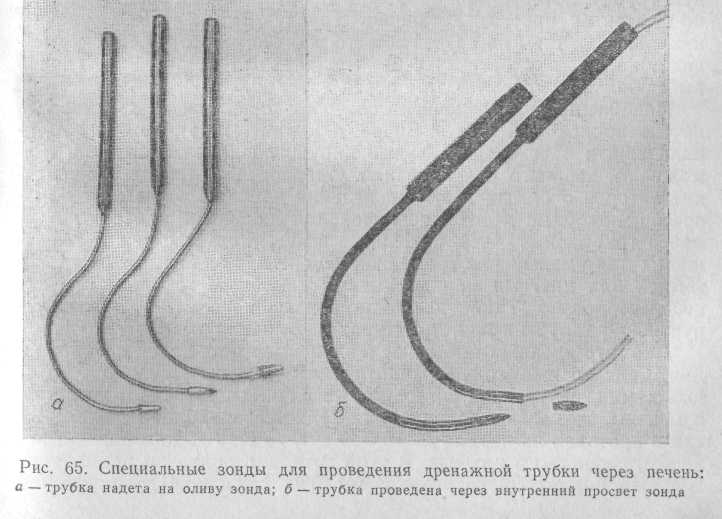
позволяющие проникнуть из левого печеночного протока на верхнюю поверхность печени. Зонд вводят в общий желчный проток после супрадуоденальнои холедо-хотомии, затем продвигают его в левый печеночный проток и выводят на поверхность печени. На конец зонда натягивают пластиковую трубку, которую при обратном движении зонда вводят в желчно-пузырный проток. Установив трубку на желаемом уровне, накладывают швы на разрез общего желчного протока. Трубку выводят на брюшную стенку через специальный разрез. Этот способ имеет большие преимущества перед другими.
Подобным чреспеченочным способом предлагают дренировать печеночно-желчный проток Soypol и Kurion (1969), но они применили еще и чресхоледохеальный наружный дренаж, получив возможность двойного дренирования. Однако, несмотря на утверждение авторов о безопасности проведения дренажа через паренхиму печени, подобные методы дренирования далеко не идеальны и не менее травматичны, чем описанные выше, в связи с чем применение их для уменьшения временной гипертензии в связи с холедохотомией или другими манипуляциями на общем желчном протоке нецелесообразно. Такие дренажи-каркасы используют в реконструктивной хирургии при стриктурах желчных протоков.
Диаметр дренажа выбирают в зависимости от целей дренирования. Если во время холедохолитотомии удалены единичные крупные камни, внутренняя поверхность желчных протоков и желчь не изменены, то целью дренирования является временная декомпрессия в протоках на период до 10—40 сут, то есть до заживления хо-ледохотомического разреза. В этой ситуации показано применение, дренажа диаметром не более 3 мм. Так как сроки дренирования невелики, дренаж фиксируют кетгутовой нитью. На расстоянии 3— 4 мм от конца трубки в ней делают 1—2 боковых отверстия. Кетгутовой нитью обвязывают дренаж на уровне фиксации, то есть отступя 1 —1,5 см от конца его. Концы кетгутовой нити проводят раздельно через культю пузырного протока на расстоянии 2—3 мм одна от другой. Дренаж направляют в общий желчный проток и, подтягивая кетгутовые нити, фиксируют, концы нитей завязывают. Затем зашивают холедохотомическое отверстие; шов переходит на культю пузырного протока, как описано выше.
К месту шва общего желчного протока подводят перчаточно-трубчатый дренаж, который выводят через отдельный разрез брюшной стенки в правом подреберье. Дренаж общего желчного протока укладывают непосредственно поверх дренажа брюшной полости и выводят наружу также через контрапертуру в правом подреберье. Оба дренажа фиксируют к коже отдельными швами.
Date: 2015-09-18; view: 1419; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |