
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Глава 4. НЕПРОХОДИМОСТЬ ЖЕЛЧНЫХ ПРОТОКОВ ДОБРОКАЧЕСТВЕННОЙ ЭТИОЛОГИИ 7 page
При фиброзе головки поджелудочной железы с тубулярным стенозом дистального отдела общего желчного протока трансдуоденальная папиллосфинктеротомия не обеспечивает надежного дренирования желчи, если стеноз распространяется более чем на 2,5 см от отверстия большого сосочка двенадцатиперстной кишки,так как рассечение всего суженного участка оказывается невозможным. В таких случаях мы накладываем обходной холедоходуоденальный анастомоз. Обходное анастомозирование показано и
при атонии общего желчного протока с его резким расширением (более 2,5 см).
Не оправдана папиллосфинктеротомия и при множественных стриктурах протока поджелудочной железы.
Относительными противопоказаниями к трансдуоденальной папиллосфинктеротомии являются тяжелые случаи дискинезии, грубые воспалительные изменения стенки двенадцатиперстной кишки, создающие опасность возникновения дуоденального свища после дуоденотомии, преклонный возраст и тяжелое состояние больного.
Разрез брюшной стенки. Производят верхне-срединную лапаротомию при первичном вмешательстве и используют старый разрез, если он был в области правого подреберья.
Исследования во время операции. В первую очередь необходимо оценить ширину общего желчного протока, поэтому его надо освободить от спаек и сращений. Нами установлено, что при функционирующем желчном пузыре диаметр общего желчного протока не должен превышать 8 мм, увеличение же диаметра до 10 мм указывает на вероятность наличия стеноза большого сосочка двенадцатиперстной кишки, а более 10 мм — на явный стеноз сосочка при отсутствии в общем желчном протоке камней. При не функ-ционирующем желчном пузыре или при его отсутствии диаметр общего желчного протока может доходить до 10 мм и без наличия патологии в дистальном отделе протока; при диаметре более 10 мм следует искать причину гипертензии.
Для дальнейшего уточнения диагноза во всех случаях необходима мобилизация двенадцатиперстной кишки по Кохеру. Пальпаторно патологию большого сосочка двенадцатиперстной кишки можно установить лишь в том случае, если в нем находится фиксированный камень, обычный стеноз пальпаторно не определяется.
Обнаружив увеличение диаметра общего желчного протока, выполняют специальные методы исследования — дебитометрию, холангиографию, зондирование, холедохоскопию.
Методика дебитометрии описана выше, поэтому остановимся лишь на результатах исследований. Показатель дебитометрии 15 мл/мин может свидетельствовать о наличии стеноза большого сосочка двенадцатиперстной кишки, 20 мл/мин — о необходимости дальнейшего исследования.
Холангиография, особенно интраабдоминальная, помогает выявить стенозирующие процессы в терминальном отделе общего желчного протока, определить их протяженность и характер. Сужение терминального отдела общего желчного протока следует дифференцировать прежде всего с раком большого сосочка двенадцатиперстной кишки. В то время как рубцовый стеноз имеет на холангиограмме конусовидные очертания, для рака характерно поперечное расположение линии обрыва контрастной тени с изъеденными краями. Стеноз сфинктера никогда не приводит к полной непроходимости сосочка, если одновременно нет ущемленного камня. Карцинома же вызывает полную закупорку протока. Конусовидный (стреловидный) стеноз при панкреатите с выраженным фиброзом головки поджелудочной железы имеет протяженность более 2,5—3 см. Иногда обнаруживается трубчатый стеноз, который начинается у верхнего края головки поджелудочной железы и протяженность его значительно больше, чем стеноза сфинктера печеночно-поджелудочной ампулы. Сосочек в подобном случае может быть нормальным. Панкреатический трубчатый стеноз даже в далеко зашедших случаях не бывает тотальным, и это отличает его от непроходимости общего желчного протока при карциноме головки поджелудочной железы и раке дистального его отдела. Весьма ценным признаком является рефлюкс контрастного вещества во внутрипеченочные желчные ходы. При нормальной проходимости большого сосочка двенадцатиперстной кишки и обычной методике введения контрастного вещества последнее свободно оттекает в двенадцатиперстную кишку и не забрасывается в печеночные протоки. Лишь при чрезмерном повышении давления могут заполняться главные протоки. При стенозе сфинктера печеночно-поджелудочной ампулы контрастное вещество легче затекает в проксимальные отделы, чем в двенадцатиперстную кишку, и туго заполняет даже мелкие внутрипеченочные желчные ходы.
При холангиографии нередко определяется билиопанкреатиче-ский рефлюкс. Мы наблюдали его почти у 40 % больных со стено-зирующим папиллитом. Обнаружение такого рефлюкса при холангиографии дает возможность оценить ширину протока поджелудочной железы и определить состояние его терминального отдела, хотя в целом билиопанкреатический рефлюкс с забросом контрастного вещества в проток поджелудочной железы может вызвать острый панкреатит. Поэтому специально добиваться получения этого рефлюкса во время холангиографии не следует, тем более, что наличие рефлюкса не всегда указывает на патологию в области большого сосочка двенадцатиперстной кишки, так же как и его отсутствие не всегда свидетельствует о том, что такой патологии нет. С. А. Шалимов и соавторы (1983), выполнившие-700 операционных холангиографии, установили, что при стенозирующем папиллите рефлюкс возникает только в 25,6 % случаев, а при вклинившихся камнях в 17 % А. С. Шпонтак (1988) доказал, что при повышении давления нагнетания контрастного вещества возможность появления рефлюкса увеличивается. У 54,9 % больных имел место
физиологический рефлюкс при отсутствии каких-либо препятствий к прохождению контрастного вещества в двенадцатиперстную киш-
ку. Такие же наблюдения описали Я. С. Котигер (1967) и А. П. Багателия (1967). Однако мы на основании своих многочисленных операционных и послеоперационных исследований с использовани-
ем рентгенотелевидения и кинематографии пришли к выводу, что подобный рефлюкс все же связан с нарушениями тонуса сфинкте-ральной зоны большого сосочка двенадцатиперстной кишки. По нашему мнению, при осторожном и медленном заполнении желчных протоков контрастным веществом его регургитации в проток поджелудочной железы не должно быть, так как давление в нем выше, чем в желчевыводящих путях. Однако в норме при быстром и тугом заполнении общего желчного протока может наступить спазм сфинктера печеночно-поджелудочной ампулы с рефлюксом желчи в проток поджелудочной железы. Если же такой рефлюкс наблюдается при введении контрастного вещества под давлением не выше 120—180 мм вод. ст. («давление прохождения»), а манометрический контроль в этих случаях обязателен, его следует рассматривать как патологический и, если не свидетельствующий, то во всяком случае и не исключающий наличия стенозирующего па-пиллита или стойкого спазма сфинктера печеночно-поджелудочной ампулы. Аналогичное мнение высказывают В. И. Петров и О. Б. Порембский (1964), В. П. Захаров (1971), А. В. Смирнов и соавторы (1972).
Следует отметить, что при далеко зашедших стенозах с резким расширением общего желчного протока билиопанкреатический рефлюкс на холангиограммах не выявлялся; он наблюдался лишь у больных с легким или умеренным расширением общего желчного протока, то есть в ранних стадиях стеноза сфинктера печеночно-поджелудочной ампулы. На этом основании можно сделать вывод, что рефлюкс в проток поджелудочной железы является ранним признаком нарушения проходимости сфинктера, когда стенозирую-щий процесс локализован вблизи отверстия большого сосочка двенадцатиперстной кишки.
Зондирование желчных протоков. Подробно этот вопрос уже рассматривался выше. Следует отметить, что метод зондирования эластическими зондами является наиболее ценным в определении стеноза большого сосочка двенадцатиперстной кишки. Сначала применяют зонд диаметром 3 мм, учитывая, что зонд большего диаметра не пройдет и через нормальный сосочек, а меньшего— может пройти и через стенозированный сосочек. В основу такого подхода положено представление о том, что если большой сосочек двенадцатиперстной кишки пропускает зонд диаметром 3 мм, то гипертензия в желчных протоках отсутствует. Очень важно пальпаторно определить положение кончика зонда. Если зонд прошел в двенадцатиперстную кишку, его легко определить скользящим движением пальцев от кончика к центральной части; легко определяются также большой сосочек двенадцатиперстной кишки, его эластичность и величина. Если зонд диаметром 3 мм не прошел через сосочек, то дистальнее кончика четко определяется причина непроходимости — камень, опухоль или рубцовое утолщение. В этих случаях показаны дуоденотомия на уровне сосочка и визуальное его исследование. В случае обнаружения опухоли выполняют биопсию, а затем радикальную операцию; если определяется стенози-рующий папиллит, простой или осложненный фиксированным в ампуле камнем, производят сфинктеропластику. Однако для выполнения последней необходима четкая идентификация устьев желчного протока и протока поджелудочной железы, чтобы не начать сфинктеротомию с рассечения протока поджелудочной железы. Поэтому если зонд диаметром 3 мм не проходит через сосочек и последний не поражен опухолью, мы проводим через общий желчный проток более тонкий зонд, диаметром 2 или 1,5 мм, который может более легко пройти суженную часть сосочка. Следуя теперь ретроградно по ходу зонда, вышедшего из общего желчного протока, выполняем сфинктеротомию.
Зондирование необходимо еще и для того, чтобы четко определить сосочек даже после вскрытия двенадцатиперстной кишки. Возникает такая ситуация чаще всего при полной непроходимости сосочка (ущемленный камень, резкий стеноз). Если же самый тонкий эластический зонд не может проникнуть в двенадцатиперстную кишку, то, чтобы не рассекать сосочек вслепую, надо выпятить его в просвет кишки, найти на зонде супрапапиллярную часть общего желчного протока, продольно рассечь ее либо рассечь сосочек вдоль над препятствием, и только затем вскрыть сосочек до его устья и устранить препятствие. Такая папиллотомия менее опасна, чем рассечение со стороны устья сосочка вслепую, когда легко можно травмировать проток поджелудочной железы. Для подобных манипуляций более пригодны металлические зонды.
Холедохоскопия. При осмотре терминального отдела общего желчного протока удается оценить состояние большого сосочка двенадцатиперстной кишки. В норме устье его имеет вид звездчатой щели и отмечаются ритмические его сокращения. При наличии стенозирующего папиллита видно конусовидное сужение в виде воронки; сокращения либо замедлены, либо отсутствуют вовсе.
Техника трансдуоденальной папиллосфинктеротомии. Со времени внедрения в практику папиллосфинктеро-томии было разработано 4 основных способа ее выполнения: транс-холедохеальный, ретродуоденальный, изолированный трансдуоденальный и комбинированный трансхоледохеальный в сочетании с трансдуоденальным.
Впоследствии, в связи с частыми осложнениями, первые два способа перестали использовать. В настоящее время применяют открытое трансдуоденальное рассечение сфинктера печеночно-поджелудочной ампулы, иногда с треугольной его резекцией, с после-дующим шовным соединением слизистых оболочек двенадцатиперстной кишки и общего желчного протока или без него.
Операция заключается в выполнении следующих технических приемов: 1) локализация сосочка в полости двенадцатиперстной кишки; 2) вскрытие двенадцатиперстной кишки; 3) выведение большого сосочка двенадцатиперстной кишки в рану; 4) папиллосфинк-теротомия; 5) шовное соединение слизистых оболочек общего желчного протока и двенадцатиперстной кишки; 6) дренирование протока поджелудочной железы; 7) вирзунготомия; 8) трансназальное дренирование двенадцатиперстной кишки; 9) шов раны двенадцатиперстной кишки; 10) дренирование общего желчного протока; 11) дренирование брюшной полости.
Локализация сосочка в полости двенадцатиперстной кишки необходима для определения места вскрытия кишки, так как дуоденотомию следует стремиться выполнить напротив сосочка и она должна быть по возможности минимальной. После мобилизации двенадцатиперстной кишки по Кохеру пальпаторно определяют положение большого сосочка двенадцатиперстной кишки. При выраженном его уплотнении или наличии в нем камней пальпация обычно успешна. Однако более удобно определять положение сосочка на эластическом зонде (мы пользуемся печеночным зондом Фогарти), введенном через культю пузырного протока или через холедохотомическое отверстие в ограниченной супрадуоденальной части.
Некоторые авторы рекомендуют использовать анатомические ориентиры для отыскания сосочка. Так, Р. В. Кузнецов (1963, 1965) установил, что наиболее точным ориентиром является корень брыжейки поперечной ободочной кишки, который пересекает нисходящую часть двенадцатиперстной кишки на 10—15 мм ниже сосочка. В этом месте автор и рекомендует выполнять дуоденотомию.
Применять какие-либо грубые инструменты или манипуляции для локализации сосочка не следует, так как вскрытие кишки на 1—2 см ниже или выше сосочка не имеет практического значения.
Вскрытие двенадцатиперстной кишки. После уточнения расположения большого сосочка двенадцатиперстной кишки над ним между двумя нитями-держалками рассекают переднюю стенку двенадцатиперстной кишки на протяжении около 1,5 см. Направление разреза (поперечное, косое или продольное) не имеет существенного значения, так как небольшой разрез легко ушить, в каком бы направлении он не проходил. Нижний конец
разреза должен быть на некотором расстоянии от места прикрепления брыжейки поперечной ободочной кишки — это облегчает последующее ушивание дуоденотомического отверстия. Мы отдаем предпочтение продольной дуоденотомии (рис. 69, а). Преимущество ее состоит в том, что при необходимости разрез может быть продлен до 2—3 см. W. Hess (1961) применял разрез длиной 4 см. Кишку не следует широко вскрывать в проксимальном направлении, так как сосочек чаще всего находится ниже. Продольный разрез не вызывает большего кровотечения, чем поперечный. Кровоточащие сосуды тщательно перевязывают тонким кетгутом, содержимое двенадцатиперстной кишки аспирируют. Доступ к сосочку обеспечивают разведением краев разреза стенки двенадцатиперстной кишки с помощью двух ретракторов Фарабефа, помещенных в верхний и нижний углы дуоденотомического отверстия (рис. 69, б). Кверху и книзу в просвет кишки могут быть введены марлевые тампоны, высушивающие операционное поле и закупоривающие приводящий и отводящий сегменты двенадцатиперстной кишки, что предохраняет операционное поле от загрязнения желудочным и кишечным содержимым.
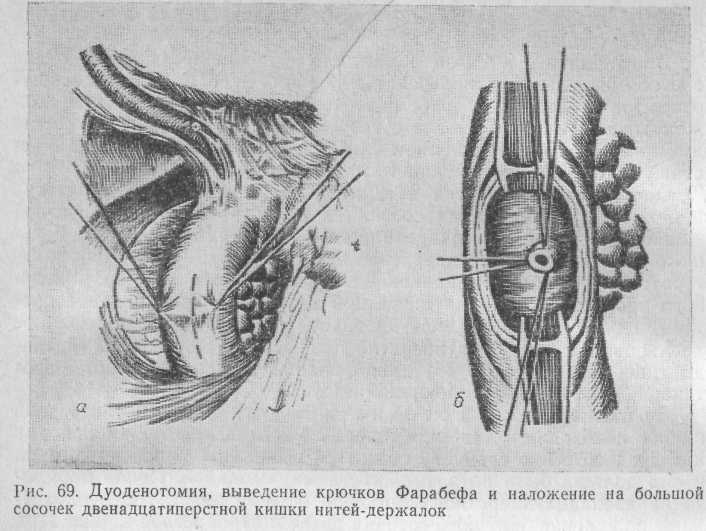
Выведение большого сосочка двенадцатиперстной кишки в рану. После вскрытия двенадцатиперстной кишки внимательно осматривают слизистую оболочку в поисках сосочка. Если через него проведен зонд и кончик его находится в просвете кишки, поиски сосочка трудностей не представляют. Зонд за кончик протягивают в просвет кишки. Расширенная его часть, которая не проходит через суженный сосочек, способствует подтягиванию его в рану. Мы используем печеночный зонд Фогарти, в котором, после проведения его через культю пузырного протока, можно расширить нагнетанием жидкости манжетку до нужного диаметра и плотно фиксировать ее в большом сосочке двенадцатиперстной кишки. При этом нет необходимости в холедохотомии, так как зонд Фогарти со спавшейся манжеткой легко проходит через культю пузырного протока. Используют и другие типы зондов: пластмассовый проводник с конической металлической оливой (О. Б. Милонов и соавт., 1976, рис. 70, а), конусообразный зонд (Д. Ф. Благовидов и соавт., 1976, рис. 70, б), специальный зонд с пуговкой и оливой из органического стекла (А. Л. Шор, 1978; рис. 70, в).

Эти зонды имеют определенные преимущества, так как на них можно рассекать сосочек. Общим их недостатком является необходимость холедохотомии, так как диаметр оливы не позволяет провести зонд через культю пузырного протока.
После подтягивания сосочка в дуоденотомическую рану по обеим сторонам от него накладывают нити-держалки на заднюю стенку двенадцатиперстной кишки (см. рис. 69, б). Нити должны пройти достаточно глубоко, чтобы захватить не только слизистую, но и мышечную оболочки кишки, иначе они легко прорезаются. Третью держалку накладывают на задне-нижнюю полуокружность (губу) большого сосочка двенадцатиперстной кишки. Потягиванием за нити-держалки область сосочка легко выводится в отверстие двенадцатиперстной кишки, после чего сосочек становится хорошо доступным для любых операций на нем.
В тех случаях, когда сосочек непроходим для зонда или операция выполняется исключительно трансдуоденальным путем, поиски его в полости двенадцатиперстной кишки представляют значительные трудности. Иногда зонд, находящийся в дистальном отделе общего желчного протока, несколько выпячивает сосочек, что облегчает его поиски. Особенно трудно обнаружить малоизмененный или нормальный сосочек — он легко теряется в многочисленных складках слизистой оболочки двенадцатиперстной кишки. Может быть использована прямая пальпация через разрез двенадцатиперстной кишки, но она не всегда эффективна. Принимаемое за сосочек уплотнение может оказаться долькой поджелудочной железы. Осторожно манипулируя ретракторами Фарабера, расправляют складки слизистой оболочки. Характерным ориентиром считают продольную складку слизистой оболочки, но ее не всегда удается увидеть. Обнаружение сосочка может быть облегчено выдавливанием желчи из желчного пузыря или введением раствора метилено-вого синего в общий желчный проток. Обычно большой сосочек двенадцатиперстной кишки находится ниже того места, где его ищут (Leger, 1958).
После обнаружения сосочка вокруг него накладывают 2 нити-держалки.
Папиллосфинктеротомия является наиболее ответственным этапом операции. Особенности техники папиллосфинктеротомии зависят от патологического состояния большого сосочка двенадцатиперстной кишки.
Большой сосочек двенадцатиперстной кишки частично проходим. Этот вариант является наиболее удачным. Дело в том, что во время папиллосфинктеротомии необходимо быть совершенно уверенным в том, что рассекается стенка именно общего желчного протока, а не протока поджелудочной железы. Избежать такой ошибки можно всегда, если через сосочек из общего желчного протока проходит самый тонкий эластический катетер. Если нельзя использовать культю пузырного протока, следует даже выполнять ограниченную супрадуоденальную холедохотомию. Определив истинное положение желчного протока, рассекают сосочек в правом верхнем квадранте его в направлении расположения 10— 11 ч на циферблате.
Для того чтобы режущий инструмент следовал именно по ходу канала общего желчного протока, используют несколько приемов.
В том случае, если введенный зонд имеет оливу и последняя фиксирована в области сосочка, рассечение выполняют над ней электроножом (Stefonini и соавт., 1977), «лазерным скальпелем» (Д. Ф. Благовидов и соавт., 1976) или обычным скальпелем или ножницами.
Если используется обычный эластический катетер, мы к его концу, выведенному через сосочек в полость двенадцатиперстной кишки, привязываем тонкую капроновую нить. Эту нить захватываем зажимом с тонкими изогнутыми концами так, чтобы они были как бы продолжением хода нити. Затем, извлекая зонд, протягиваем пить кверху, чтобы кончик зажима проник в отверстие сосочка. При дальнейшем протягивании нити зажим проникает в ампулу сосочка, а затем в интрамуральную часть общего желчного протока на глубину 2—2,5 см. Чтобы сосочек вместе с задней стенкой диспадцатиперстной кишки не уходил в глубину, ассистент фиксирует его с помощью держалок. После этого раскрываем зажим в поперечном направлении, чтобы расширить отверстие сосочка и стенозированный сфинктер до состояния, позволяющего свободно ввести браншу тонких ножниц. Постепенно рассекая кольцо сфинктера изнутри кнаружи, одновременно раскрываем зажим, определяя этим полноту папиллосфинктеротомии.
Сразу после рассечения сосочка на глубину 5—6 мм следует тщательно осушить операционное поле, найти устье протока поджелудочной железы и убедиться в том, что разрез направляется в сторону общего желчного протока, а проток поджелудочной железы остается в стороне. Чаще всего мы его находим в левом нижнем квадранте частично рассеченного сосочка соответственно расположению 5—6 ч на циферблате и определяем по периодическому поступлению из него прозрачной жидкости. Такая предосторожность далеко не излишняя, так как, по данным П. Н. Напалкова и Н. Н. Артемьева (1976), проток поджелудочной железы у 21 % больных располагается впереди желчного протока и у 1 % — справа от него. По нашим данным, отклонения от обычного места расположения устья протока поджелудочной железы встречаются лишь в 4 % случаев, но учитывать такую возможность следует всегда. Мы иногда не выполняем полной папиллосфинктеротомии и тем более не накладываем швов на слизистые оболочки, пока не убедимся в том, что проток поджелудочной железы находится в неопасной зоне и не будет поврежден или прошит при дальнейших манипуляциях.
Описанная классическая папиллосфинктеротомия выполнена у большинства наблюдаемых нами больных. У некоторых больных с частичной проходимостью сосочка мы применяем следующую тактику. Зонд, проведенный через сосочек, извлекаем, а вслед за ним в просвет общего желчного протока вводим зажим-москит, которым несколько расширяем сосочек. Зонд снова выводим через сосочек и по нему дважды в передне-правом и в передне-левом участках сосочка иглой проводим две нити-держалки. Опять вводим в сосочек зажим и, раскрыв его бранши, одновременно подтянув сосочек с помощью держалок, производим папиллосфинктеротомию. Перед рассечением введение зажима не обязательно, можно сразу пользоваться ножницами с тонкими, но не острыми, концами и изогнутыми браншами.
Большой сосочек двенадцатиперстной кишки непроходим. Под этим состоянием мы понимаем непроходимость сосочка лишь для эластического зонда, частичная же анатомическая проходимость может быть сохранена. Сюда относятся также все формы полной анатомической непроходимости, сопровождающиеся стойкой желтухой.
Причины непроходимости в основном могут быть следующие: 1) выраженный рубцовый стеноз сфинктера печеночно-поджелудоч-ной ампулы; 2) вколоченный или фиксированный камень в области большого сосочка двенадцатиперстной кишки; 3) тубулярный стеноз общего желчного протока на почве хронического панкреатита; 4) опухоль большого сосочка двенадцатиперстной кишки.
Особенно важно исключить наличие тубулярного стеноза. Дооперационная ретроградная панкреатохолангиография и эндоскопический осмотр с прицельной биопсией сосочка, а иногда и поджелудочной железы, как правило, помогают поставить правильный диагноз, но при неудачных исследованиях, особенно при полной анатомической непроходимости сосочка (вколоченный камень, опухоль), диагноз необходимо уточнять во время операции. Если головка поджелудочной железы плотная, эластический зонд в полость двенадцатиперстной кишки не проходит, но нет стойкой желтухи, в анамнезе — приступы панкреатита, имеется расширение общего желчного протока, позволяющее создать надежный отток желчи путем билиодигестивного анастомоза, то ставят диагноз тубулярного стеноза общего желчного протока и операцию заканчивают наложением холедоходуоденоанастомоза. При отсутствии у хирурга достаточного опыта диагноз следует уточнить с помощью операционной холангиографии. При вышеописанной ситуации, но без наличия расширенного общего желчного протока, холангиография на операционном столе обязательна, так как протяженность стеноза может быть небольшой, в пределах 2—2,5 см, и его можно устранить папиллосфинктеротомией; кроме того, операцию можно дополнить вирзунготомией. Вмешательство в этих случаях будет более радикальным и надежным.
Рубцовый стеноз сфинктера печеночно-поджелудочной ампулы может настолько сузить терминальный отдел большого сосочка двенадцатиперстной кишки, что отверстия практически не видно даже при визуальном осмотре сосочка после дуоденотомии. Канюляция такого сосочка при фибродуоденоскопии обычно не представляет больших трудностей и в дооперационный период удается получить достаточно ясную картину. Полагаться же на данные экскреторных рентгеноконтрастных методов исследования можно лишь при получении достаточно четкого изображения общего желчного протока, что при наличии даже частичной непроходимости желчных протоков всегда представляет большие трудности. Окончательно устанавливают диагноз во время операции. Хирург, определив эластическим зондом непроходимость в области дистального отдела общего желчного протока, должен исключить наличие тубулярного стеноза. После этого можно приступить к выполнению папиллосфинктеротомии. После вскрытия двенадцатиперстной кишки следует попытаться провести хотя бы кончик зонда в полость кишки. Если это удается, операцию выполняют по описанному выше плану. Если зонд в полость кишки не проводится, выполняют следующее вмешательство. После дуоденотомии, осторожно расправляя складки слизистой оболочки на задней стенке двенадцатиперстной кишки, отыскивают сосочек. При частично сохраненной анатомической проходимости сосочка желчь, выходя из отверстия, указывает на место его нахождения. Обнаружение сосочка может быть облегчено посредством инъекции в общий желчный проток через зонд раствора метиленового синего.
Сосочек берут на держалки и подтягивают к разрезу передней стенки двенадцатиперстной кишки. Отверстие сосочка и его ампулу расширяют тонким пуговчатым зондом на глубину не более 5— 10 мм, так как зонд проходит в проток поджелудочной железы легче, чем в общий желчный. После этого снова следует попытаться провести кончик эластического зонда, находящегося в общем желчном протоке. Если эта попытка не приносит успеха, в терминальный отдел общего желчного протока со стороны сосочка вводят тонкий желобоватый зонд (рис. 71).
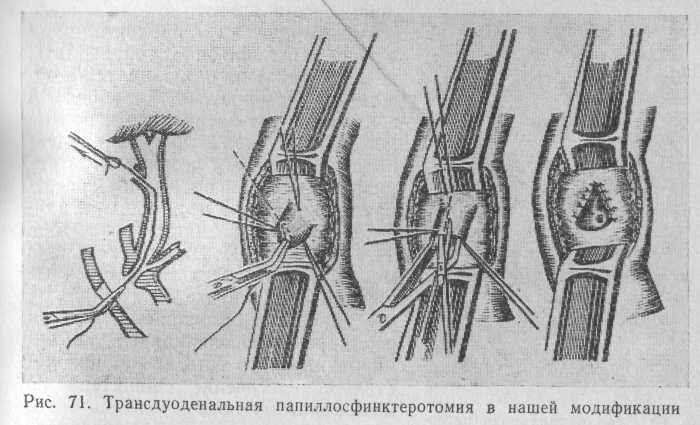
Введению его не препятствует даже стенозированный сфинктер печеночно-поджелудоч-ной ампулы, но остается опасность попадания и травмирования протока поджелудочной железы с последующим развитием панкреатита. Чтобы избежать ошибки, следует придерживаться направления терминального отдела общего желчного протока и, продвигая зонд вперед, пальпаторно определить, действительно ли он находится в общем желчном протоке. Желобоватый зонд ротируют латерально и по желобу вводят скальпель с направленным вверх острым лезвием. Проталкивая скальпель по желобу, рассекают сфинктер на необходимую длину в положении циферблата 10— 11 ч (см. рис. 71). Вместо скальпеля можно использовать остроконечные ножницы. И все же нам кажется, что удобнее и безопаснее перевести изолированную операцию в комбинированную, то есть, выполнив частичное рассечение сфинктера по желобоватому зонду, извлечь его и снова провести из общего желчного протока в полость кишки, четко определив положение общего желчного протока, а затем продолжить сфинктеротомию. Изолированный ретроградный подход может быть с успехом применен лишь при ущемленных камнях сосочка.
Вколоченный или фиксированный камень в большинстве случаев создает полную непроходимость большого сосочка двенадцатиперстной кишки. При наличии фиксированного камня в сосочке кончик эластического зонда все же проникает в полость двенадцатиперстной кишки, что значительно облегчает выполнение операции. В тех случаях, когда зонд доходит до камня, он выпячивает сосочек в просвет кишки, облегчая этим его обнаружение и выбор места для дуоденотомии. Наличие камня в сосочке упрощает также задачу обнаружения его пальпаторно. После подтягивания такого сосочка с помощью держалок и рассечения скальпелем его стенки над камнем в направлении 10—11 ч на циферблате последний извлекают инструментом.
В некоторых случаях камень находится несколько выше (на 5—10 мм) от отверстия сосочка. В этих случаях выполняют супра-папиллярную холедохотомию (рис. 72),
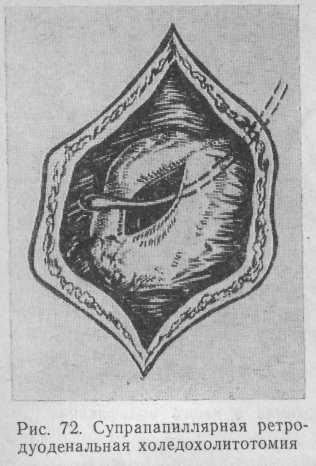
камень удаляют, а стенку сосочка рассекают со стороны имеющегося уже разреза. Разрез продлевают до конечного отверстия сосочка, превращая таким образом операцию в ту же папиллосфинктеротомию, совмещенную с трансдуоденальной холедоходуоденостомией.
Рассечение терминального отдела сосочка мы считаем обязательным, так как необходимо устранить стеноз устья протока поджелудочной железы.
Опухоли большого сосочка двенадцатиперстной кишки в принципе не являются показанием к трансдуоденальной папиллосфинктеротомии, однако, вызывая непроходимость его в начальных стадиях, могут симулировать стенозирующий оддит, вколоченный камень сосочка, поэтому необходима как дифференциальная диагностика этих заболеваний, так и соответствующая хирургическая коррекция. Опухоль может быть нераспознана лишь тогда, когда хирург пренебрегает трансдуоденальными вмешательствами на большом сосочке двенадцатиперстной кишки. Если же, обнаружив непроходимость общего желчного протока на уровне сосочка и определив наличие в нем уплотнения, хирург его осматривает, вскрыв двенадцатиперстную кишку, ошибки быть не может. При выполнении папиллосфинктеротомии иссекают часть ткани и подвергают ее срочному гистологическому исследованию. В случае обнаружения опухолевого процесса необходимо произвести радикальную операцию. Паллиативная операция обрекает больного на повторное вмешательство.
Мы считаем, что длина разреза не может быть критерием адекватности сфинктеротомии, так как протяженность интрамурального хода протока имеет значительные индивидуальные различия, а разрез должен проходить через всю суженную часть сфинктера. В противном случае остается опасность неполного устранения стеноза.
Date: 2015-09-18; view: 797; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |