
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Ограниченный предраковый гиперкератоз красной каймы губ
Это заболевание, встречается как правило, на нижней губе у лиц молодого и среднего возраста, чаще у мужчин. В возникновении ограниченного предракового гиперкератоза красной каймы губ определенную роль играет инсоляция и хроническая травма.
П атоморфология. Микроскопически определяется очаговая пролиферация эпидермиса вглубь тканей в виде тяжей. Пролиферация происходит за счет шиповатого слоя, где наблюда- ется дискомплексация клеток. Увеличивается количество митозов. На поверхности очага пора- жения возникает мощный гиперкератоз. В соединительной ткани отмечается полиморфнокле- точная инфильтрация, причем клетки инфильтрата разрушают базальную мембрану.
К линика. Поражение располагается на красной кайме губ сбоку от центра и определяет собой резко ограниченный участок полигональной формы размером от 0,2 до 1-1,5 см в диа- метре. Поверхность покрыта тонкими чешуйками серовато-коричневого цвета, плотно сидящи- ми на основании. В большинстве случаев очаг не возвышается над уровнем красной каймы губ. Иногда он кажется даже несколько запавшим, окруженным белесоватым валиком. На ощупь участок гиперкератоза у основания мягкий, безболезненный, поверхностный слой плотный за счет плотно сидящих чешуек. У некоторых больных гиперкератоз красной каймы может проте- кать на фоне других заболеваний — гландулярный хейлит и др.
В случае озлокачествления возникает уплотнение у основания очага, подвижность его ограничивается, усиливается ороговение, могут появляться эрозии на поверхности.
ЛиФФеренцировать следует с лейкоплакией и красным плоским лишаем. От лейкопла- кии отличается наличием гиперкератотических чешуек и размерами поражения. Для красного плоского лишая характерна воспалительная окраска по периферии поражения, а гиперкератоз при красном плоском лишае проявляется серовато-белым узором, переходящим на зону Клейна.
Лечение хирургическое. Иссечение очага поражения в пределах здоровых тканей с по- следующим гистологическим исследованием, что и определяет дальнейшую тактику врача.
Болезнь Боуэна
Описана J.T. Bowen в 1912 году как предраковый дерматоз. По своей сущности болезнь Боуэна является внутриэпидермальным раком и имеет ту особенность, что обязательно транс- формируется в плоскоклеточный рак. Синоним — внутриэпидермальный рак. Встречается у лиц пожилого возраста. Мы не наблюдали болезнь Боуэна на слизистой оболочке рта.
П атоморфология. Микроскопически имеется акантоз (утолщение эпидермиса с удлине- нием межсосочковых отростков). Базальный слой отчетливо выражен. Граница между эпидер- мисом и дермой не нарушена. Зернистый слой слабо выражен или отсутствует. Клетки шипова- того слоя располагаются беспорядочно {дискомплексация клеток), со злокачественным поли- морфизмом. Встречаются крупные многоядерные клетки со светлыми или интенсивно окра- шенными ядрами. Имеются митозы, гиперкератозы с паракератозом. В дерме — инфильтрация из лимфоидно-гистиоцитарных и плазматических клеток.
К линика. Заболевание может поражать любой участок кожи лица. Внешне имеет вид бляшки (реже нескольких бляшек) неправильных очертаний или округлой формы, покрытых се- розно-кровянистыми корками. Бляшка четко ограничена от окружающих тканей, при снятии кор- ки поверхность бледно-розового или темно-красного цвета, края ее приподняты. Поверхность бляшки гладкая или шероховатая. Могут возникать папилломатозные разрастания, появляются изъязвления. Характерной клинической особенностью заболевания является неравно- мерный рост очага поражения по периферии, его пестрота из-за наличия участков эро- зии, поверхностной атрофии, очагов гиперкератоза и возвышающейся краевой зоны. В некоторых случаях эрозии могут занимать всю поверхность бляшки и покрываются се- розными чешуйко-корками, сопровождаются мокнутием, что придает очагу поражения сходство с экземой.
Лиагноз устанавливается только после проведения пато гистологического исследования.
Лечение — хирургическое, т.е. иссечение в пределах здоровых тканей.
31.1. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА. КРАСНОЙ КАЙМЫ ГУБ И КОЖИ ЛИЦА
Эритроплазия Кейра
Считается, что эритроплазия Кейра является своеобразным вариантом болезни Боуэна. Синонимы: бархатная эпителиома, сосочковая голая эпителиома, доброкачественная сифи- лоподобная эпителиома, внутриэпителиальный рак слизистой оболочки. Термин предложен в 1911 году L Queurat. Локализуется на слизистой оболочке ротовой полости, а также красной кайме губ у лиц пожилого возраста. Заболевание длится годами и часто переходит в плоско- клеточный рак.
П атоморфология. Микроскопически обнаруживают истончение и уплощение поверхност- ных слоев многослойного плоского эпителия с глубоко проникающими в подлежащую ткань акантотическими тяжами. Клетки полиморфны. Микроскопически эритроплазия Кейра отличает- ся от болезни Боуэна отсутствием явлений очагового дискератоза.
К линика. Больные ощущают зуд или жжение в области очага поражения на слизистой оболочке. Внешне имеет вид ограниченного до 1,5-2 см ярко-красного цвета очага с бархати- стой и слегка шелушащейся поверхностью. В некоторых случаях появляются поверхностные изъязвления с небольшим серозным отделяемым. При возникновении вторичной инфекции мо- гут образоваться гнойные пленки или белесоватый налет (при кандидозе). При переходе эри- троплазии Кейра в плоскоклеточный рак инфильтрация очага усиливается, появляется поверх- ностное или более глубокое изъязвление, покрытое б еле со ват о-грязным налетом или кровяни- стыми корками. В этом периоде развития эритроплазия Кейра уже не отличается от плоскокле- точного рака. Возможны метастазы в регионарные лимфоузлы.
Дифференцировать следует с лейкоплакией, сифилисом или специфическими воспали- тельными заболеваниями.
Лечение — хирургическое.
® Факультативные предраковые заболевания Кожный рог
Синоним: старческий рог, роговая кератома и др. Кожный рог - это доброкачественное
новообразование кожи, характеризующееся разрастанием эпидермиса с избыточным орогове- нием. Кожный рог рассматривают как своеобразную разновидность старческой кератомы. в ко- торой резко выражено явление гиперкератоза. Эта опухоль чаще встречается у пожилых муж- чин и женщин на лице, голове. Растет он чрезвычайно медленно, преимущественно в длину.
Патоморфология. Микроскопически различают выраженный гиперкератоз в виде слои- стых масс. У основания обнаруживаются акантотические разрастания, состоящие из высоко- дифференцированных шиповатых клеток. Изредка в этих клетках наблюдается полиморфизм, аналогичный старческой кератоме. Зернистый слой неравномерный, над ним по направлению к вершине кожного рога располагаются роговые массы, иногда с участками паракератоза. В дер- ме обнаруживают инфильтрацию лимфоидно-гистиоцитарными клетками.
Микроскопически в нижних отделах акантотических разрастаний появляются крупные по- лиморфные клетки с атипичными ядрами, в которых видны множественные митозы. Из-за воз- можности озлокачествления кожный рог рассматривают как предраковое заболевание.
Клинически кожный рог представляет собой единый, реже множественный роговой вы- ступ, конически суживающийся к вершине. Иногда он имеет слоистое строение, плотно спаян с подлежащей кожей. Ширина его не превышает 1-1,5 см. В длину, особенно на волосистой части головы иногда достигает несколько сантиметров. Состоит из плотных на ощупь роговых масс. Безболезненный, окраска серая или темно-коричневая, границы четкие (рис. 31.1.2).
Кожный рог может озлокачествляться. При этом подвижность его по отношению к коже заметно уменьшается, иногда возникает болезненность. При пальпации мягких тканей у осно- вания кожного рога ощущается уплотнение.
Дифференциальная диагностика не представляет затруднений, так как клиническая картина характерна именно для этого заболевания.
Лечение хирургическое — иссечение опухоли в пределах здоровых тканей с последую- щим гистологическим исследованием удаленного новообразования.
31. ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ МЯГКИХ ТКАНЕЙ
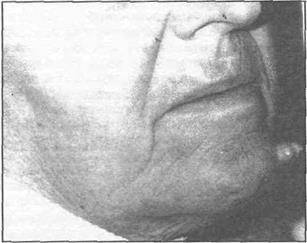 Рис. 31.1.2. Кожный рог. Папиллома
Рис. 31.1.2. Кожный рог. Папиллома
Папиллома является истинной доброкачественной опухолью эпидермиса. Обнаруживают ее преимущественно у пожилых людей, одинаково часто у лиц обоих полов. Некоторые авторы полагают, что в большинстве случаев причиной возникновения папилломы служит вирус (Ба- ландин И.Г., Ланцман М.Н., 1982).
П атоморсЬология. Микроскопически папиллома представлена высокодифференциро- ванным многослойным плоским эпителием, содержащим все присущие ему слои. Клетки шиповатого слоя с умеренно выраженным полиморфизмом и признаками паракератоза про- растают вглубь дермы в виде тяжей различной формы. Иногда в них содержатся зерна ме- ланина. Роговой слой неравномерен. Его чешуйки скапливаются на поверхности папиллом и между их выростами. В глубоких слоях рогового слоя находят пикнотические ядра, свиде- тельствующие о явлении паракератоза. Опухоли, в которых выражен гиперкератоз, относят к кератопапилломам. Сосочковые выросты папиллом неравномерной величины и располо- жены хаотично. Строма опухоли богата сосудами. Местами в ней наблюдается очаговая воспалительная инфильтрация.
К линика. Локализуется папиллома чаще всего на коже лица. Клинически она выглядит в виде одиночного бородавчатого разрастания шаровидной или уплощенной о>ормы диаметром от нескольких миллиметров до 1-2 см. Располагается на ножке, которая четко ограничена от окружающей ткани (кожи). Поверхность ее неровная, мелко- или крупнозернистая, серовато- коричневого цвета, иногда с бурым оттенком. По внешнему виду напоминает цветную капусту. Волосяной покров отсутствует. В ряде случаев покрывающий ее эпителий ороговевает и оттор- гается в виде чешуек. На ощупь папиллома мягкая, безболезненная, легко смещается по отно- шению к подлежащей коже. Растет очень медленно, годами, не причиняя каких-либо неприят- ных ощущений. При воспалении опухоль увеличивается в размерах, уплотняется, становится болезненной, иногда кровоточит, изъязвляется.
Папилломы довольно часто встречаются на слизистой оболочке губ, щек, языка и не- ба. В этих случаях они также представляют собой чаще одиночные выросты округлой формы и бледно-розового цвета на ножке. При ороговении эпителия, вследствие его мацерации слюной, папиллома приобретает белесоватый цвет или сероватый оттенок. Иногда она бывает даже черного цвета, вследствие кровоизлияния в нее и распада излившейся крови. После травмы зубами во время еды она кровоточит. Слизистая оболочка у основания ножки папилломы не изменена (рис.31.1.3).
В полости рта иногда наблюдаются множественные папилломатозы, особенно на небе, реже на губах и щеках. В этих случаях все небо буквально усеяно папилломами, прилегающими друг к другу. Между ними скапливается слущивающийся эпителий, из-за чего возникает непри- ятный гнилостный запах.
ЛиФФерениировать папиллому кожи следует с папилломатознным пороком развития эпидермиса, вульгарной и себорейной бородавкой, а также с реактивными папилломатозными разрастаниями, которые, как правило, наблюдаются на слизистой оболочке полости рта.
31.1. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА, КРАСНОЙ КАЙМЫ ГУБИ КОЖИ ЛИЦА
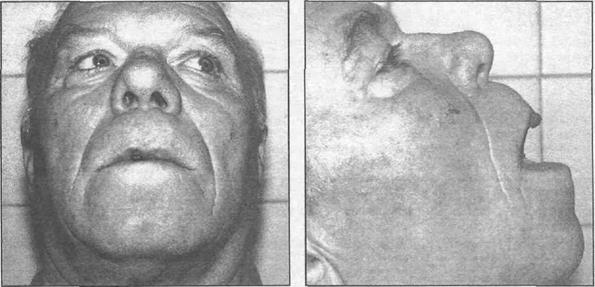
а) б)
Рис. 31.1.3. Внешний вид больного с папилломой верхней губы (а — вид спереди, б — сбоку, см. также цветн. вкладку).
Папилломатозный порок развития эпидермиса может быть обнаружен при рождении и в раннем детском возрасте в отличие от истинной папилломы, которая возникает у лиц любого возраста. Кроме этого, имеет значение увеличение размеров папилломы, не свойственное врожденному пороку. Микроскопически для папилломы характерна выраженность проли- феративных процессов.
Бородавки вызываются вирусом Tumefaciens verrucarum. Заражение происходит при не- посредственном контакте с очагом поражения (инфекция передается от человека к человеку) или через предметы, которые были в контакте с больными несущими на себе вирусы. Инкуба- ционный период составляет 4-5 месяцев. На лице могут быть обыкновенные (простые) или плоские (юношеские) бородавки. Обыкновенные (простые) бородавки представляют собой резко ограниченные, выступающие над окружающей кожей узелки без признаков воспаления, с шероховатой или сосочковидной поверхностью, покрытой гиперкератотическими массами. Узелки плотные, обычно небольших размеров, полушаровидной формы, серо-желтого цвета. Бородавки, как правило, множественные, появляющаяся первой ("материнская ") всегда более крупная. Эти бородавки могут возникать на красной кайме губ и в полости рта. Плоские (юно- шеские) бородавки обычно множественные. Они имеют вид мелких округлых или полигональ- ных образований без признаков воспаления с гладкой поверхностью (в отличие от обыкновен- ных бородавок), незначительно возвышаются над кожей. Окраска их чаще не отличается от цвета нормальной кожи, но может иметь желтоватый, желтовато-коричневый или синюшный от- тенок. Плоские и обыкновенные бородавки могут сливаться, а также располагаться радиально (в виде полос).
Реактивные папилломатозные разрастания характеризуются выраженными воспали- тельными изменениями, определяемыми клинически и микроскопически. Устранение предпола- гаемой причины хронического раздражения обычно приводят к. заметному уменьшению папил- ломатозных разрастаний и даже к их полному исчезновению. Особенно наглядно это видно в полости рта: устранение острых краев зубов, неправильно наложенных пломб, коррекция съем- ных и несъемных протезов (вызывающих хроническую травму слизистой оболочки полости рта) благоприятно сказывается на течении патологического процесса. У детей реактивное разраста- ние может наблюдаться на уздечке языка на почве травмы ее нижними резцами, если она уко- рочена. Пластика уздечки языка с одномоментным удалением разрастаний слизистой оболочки приводит к излечению.
Лечение папиллом хирургическое. Можно прибегнуть к электрокоагуляции, криохирургии и склерозирующей терапии. Мы предпочитаем иссечение папилломы в пределах здоровых тка- ней с последующим гистологическим исследованием удаленного материала, что невыполнимо после последних трех методах лечения.
Папилломатоз приходится лечить комбинированным способом, иссекая наибольшее ко- личество папиллом, группирующихся очагами и электрокоагулируя одиночные мелкие. Рециди- вы папиллом после хирургического лечения, как правило, не наступают.
31. ОПУХОЛИ И ОПУХОЛЕПОДОБНЫЕ ОБРАЗОВАНИЯ МЯГКИХ ТКАНЕЙ
Малигнизация наступает за счет изменений в эпителиальном покрове. В связи с возмож- ностью озлокачествления папиллом, их относят к предраковым заболеваниям.
Выделяется самостоятельная нозологическая форма фибропапилломы, которую также относят к доброкачественным опухолям. Эта опухоль может локализоваться на коже лица и в любом участке тела человека. Появляется она чаще в зрелом и пожилом возрасте независимо от пола. Представляет собой вырост различной величины и формы, выступающий над поверх- ностью кожи. Диаметр этих выростов от 0,5 до 3-х см. Располагаются они на коже, на ощупь мягкие, безболезненные, подвижные, не спаяны с подлежащими тканями. Покрыты кожей без волосяного покрова, морщинистой или гладкой. Цвет опухоли бледно-розовый, иногда с буро- ватым оттенком. Местами на поверхности опухоли видны мелкие ворсинчатые разрастания грязно-серого цвета. Растут эти опухоли очень медленно, годами не причиняя беспокойства больным. В тех случаях, когда фибропапиллома подвергается хронической травме, возникает отек, воспаление, опухоль изъязвляется, появляется кровоточивость.
Макроскопически на разрезе опухоль бледно-розового цвета с участками жировой ткани, окрашенными в желтый цвет. Микроскопически фибропапиллома мало отличается от фибропа- пилломатозного порока развития эпидермиса. Основная масса опухоли состоит из дермы с увеличенным количеством сосудов, неравномерным склерозом, отеком и скудной воспалитель- ной инфильтрацией. В строме различают островковые включения жировой ткани. Потовые, сальные железы, волосяные фолликулы обнаруживаются не всегда, да и то в малом количест- ве. Эпидермис, покрывающий опухоль, образует неравномерные сосочковые разрастания. Ба- зальные отделы эпидермиса прорастают в дерму в виде акантотических тяжей, анастомози- рующих между собой. Сосочковые выросты и акантотические тяжи представлены многослой- ным плоским эпителием близким по строению к нормальному, но с явлениями гиперкератоза и паракератоза. Базальный слой нередко интенсивно пигментирован. Отчетливо выражены явле- ния отека, воспалительного инфильтрата, изъязвления и некроза, разрастания грануляционной ткани, склероза и гиалиноза.
Дифференцировать фибропапиллому с папилломатозным пороком развития эпидермиса сложно, как клинически, так и микроскопически. Следует иметь ввиду, что порок развития про- является уже в раннем детском возрасте и не имеет тенденции к увеличению в размерах.
Лечение фибропапиллом аналогично лечению папиллом.

Рис. 31.1.4. Внешний вид больной с кератоакантомой до (а) и через шесть дней
после проведенного хирургического лечения (б).
Кератоакантома
Синонимы: псевдокарциноматозный моллюск, псевдоэпителиоматозная гиперплазия и др. Впервые описана A. Dupont в 1930 году. Встречается чаще у пожилых людей.
П атомооФология. Макроскопически^представпяет собой возвышающееся над кожей об- разование полушаровидной формы с кратерообразным западением и роговыми массами в цен- тре. Плотная, на разрезе серо-розового цвета. Микроскопически — очаговый акантоз, резко вы- раженный гиперкератоз. Межсосочковые отростки эпителия глубоко проникают в дерму, ба- зальный слой плохо различим. Встречаются поля и тяжи дифференцированых клеток шиповид- 794
31.1. ПРЕДРАКОВЫЕ ЗАБОЛЕВАНИЯ СЛИЗИСТОЙ ОБОЛОЧКИ ПОЛОСТИ РТА, КРАСНОЙ КАЙМЫ ГУБ И КОЖИ ЛИЦА
ного слоя. По центру образования — дефект кожи заполненный роговыми массами — «роговая чаша», что является морфологическим признаком кератоакантомы. В дерме имеется лимфоид- но - гистиоцитарная инфильтрация с наличием плазматических клеток, эозинофилов, сегмен- тоядерных лейкоцитов и гигантских клеток инородных тел.
К линика. Заболевание начинается с образования плотного, возвышающегося над кожей узла, часто имеющего в центре участок западения, заполненного роговыми массами. Узел бы- стро растет и через 3-4 недели достигает 2-3 см в диаметре (рис.31.1.4). В течение 1,5-3-х мет сяцев опухолевой узел может уменьшаться в размерах, уплощаться, роговые массы отпадают и развивается грубый рубец.
Date: 2016-11-17; view: 687; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |