
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

ПУЗЫРНО-МОЧЕТОЧНИКОВОГО
СЕГМЕНТА
Чтобы понять патогенез пузырно-мочеточникового реф-люкса, нужно хорошо знать анатомию пузырно-мочеточникового сегмента (рис. 13.1).
Мезодермальный компонент
Мезодермальный компонент пузырно-мочеточникового сегмента является производным вольфовых протоков, состоит из двух частей и иннервируется симпатическими нервами.
Мочеточники и поверхностный треугольник мочевого пузыря
Мышечная оболочка почечных чашечек, лоханки и большей части мочеточника представлена практически не разделенными продольным и циркулярным слоями гладких мышц, сокращения которых обеспечивают перистальтику. Вблизи от мочевого пузыря циркулярный слой мышечной оболочки исчезает. Мочеточник проходит через стенку мочевого пузыря в косом направлении. Мышечная оболочка его интрамуральной части состоит только из продольного слоя и поэтому не перистальтиру-ет. По мере приближения к устью мочеточника вентральные волокна веерообразно расходятся и соединяются с дорсальными. Кроме того, они соединяются с аналогичными волокнами противоположной стороны и, продолжаясь дистально, формируют поверхностный треугольник мочевого пузыря. Этот треугольник заканчивается на уровне семенного холмика у мужчин и несколько про-ксимальнее наружного отверстия мочеиспускательного канала у женщин. Таким образом, мышечная оболочка
мочеточника и поверхностный треугольник мочевого пузыря представляют собой единую структуру. Выше устья мочеточника она трубчатая, ниже — плоская.
Футляр Вальдейера и глубокий треугольник мочевого пузыря
На 2—3 см проксимальнее места впадения в мочевой пузырь у мочеточника появляется еще один продольный мышечный слой. Это так называемый футляр Вальдейера. Он проходит через стенку мочевого пузыря и фиксирован к ней отдельными волокнами детрузора. Не доходя до устья мочеточника, вентральные волокна расходятся веерообразно, соединяются с дорсальными и переплетаются с аналогичными волокнами противоположной стороны, образуя глубокий треугольник мочевого пузыря, который заканчивается на уровне его шейки.
Энтодермальный компонент
Волокна детрузора переплетаются в разных направлениях. Вблизи шейки мочевого пузыря они формируют три слоя.
Внутренний продольный слой
Внутренний продольный мышечный слой продолжается на мочеиспускательный канал и заканчивается несколько проксимальнее наружного отверстия мочеиспускательного канала у женщин или на уровне нижнего края предстательной железы у мужчин.
Средний циркулярный слой
Циркулярный мышечный слой больше выражен спереди и заканчивается на уровне шейки мочевого пузыря.
Наружный продольный слой
Волокна наружного продольного мышечного слоя приобретают циркулярное и спиральное направление и образуют сфинктер мочевого пузыря. У мужчин он вплетается в ткань предстательной железы.
Детрузор иннервируется парасимпатическими нервами (корешки S2—S4).
ФИЗИОЛОГИЯ
ПУЗЫРНО-МОЧЕТОЧНИКОВОГО
СЕГМЕНТА
Хотя многие исследователи предполагали, что закрытие интрамуральной части мочеточника обеспечивается тонусом гладких мышц треугольника мочевого пузыря, только Э. Танаго удалось доказать это в эксперименте. Он продемонстрировал следующее. 1. Нарушение непрерывности треугольника мочевого пузыря приводит к пузырно-мочеточниковому реф-люксу. При рассечении треугольника мочевого пузыря на 3 мм дистальнее устья мочеточника оно смещается вверх и латерально, а интрамуральная часть моче-
Глава 13. Пузырно-мочеточниковый рефлюкс
 точника укорачивается. После заживления треугольника мочевого пузыря пузырно-мочеточниковый рефлюкс исчезает.
точника укорачивается. После заживления треугольника мочевого пузыря пузырно-мочеточниковый рефлюкс исчезает.
2. После односторонней поясничной симпатэктомии развивается паралич ипсилатеральной половины треугольника мочевого пузыря. При этом устье мочеточника смещается вверх и латерально и возникает пузырно-мочеточниковый рефлюкс.
3. При электрической стимуляции треугольника мочевого пузыря устье мочеточника смещается вниз, а его интрамуральная часть удлиняется. В результате значительно возрастает сопротивление току мочи в пу-зырно-мочеточниковом сегменте и она прекращает поступать в мочевой пузырь. То же наблюдается после в/в введения адреналина. Изопреналин таким действием не обладает. После рассечения треугольника мочевого пузыря ни электрическая стимуляция,
ни адреналин не меняют состояние пузырно-моче-точникового сегмента.
При постепенном наполнении мочевого пузыря внут-рипузырное давление увеличивается незначительно, а давление в интрамуральной части мочеточника резко возрастает, что, очевидно, обусловлено растяжением треугольника мочевого пузыря. За несколько секунд до повышения внутрипузырного давления перед мочеиспусканием сопротивление в интрамуральной части мочеточника резко увеличивается и снижается только через 20 с после расслабления детрузора. Это подтверждает, что функция пузырно-мочеточнико-вого сегмента определяется тонусом не детрузора, а гладких мышц треугольника мочевого пузыря. Последний сокращается перед мочеиспусканием, раскрывая шейку мочевого пузыря и одновременно натягивая интрамуральную часть мочеточника. Она ос-

Рисунок 13.1. Анатомия пузырно-мочеточникового сегмента. А. Пузырно-мочеточниковый сегмент в разрезе. Футляр Вальдейера окружает околопузырную часть мочеточника. Б. Футляр Вальдейера частично фиксирован к стенке мочевого пузыря отдельными волокнами детрузора. Этот футляр продолжается дистально в виде глубокого треугольника мочевого пузыря вплоть до его шейки. Мышечная оболочка мочеточника формирует поверхностный треугольник мочевого пузыря, который заканчивается на уровне семенного холмика у мужчин и несколько проксимальнее наружного отверстия мочеиспускательного канала у женщин, Tanagho EA, Pugh RCB: The anatomy and function of the ureterovesical junction. Br J Urol 1963; 35:151.
Глава 13. Пузырно-мочеточниковый рефлюкс
 тается закрытой в течение всего периода повышения внутрипузырного давления. В результате во время мочеиспускания моча из мочеточников не поступает. Итак, чем больше натягивается треугольник мочевого пузыря, тем больше сужается интрамуральная часть мочеточника. И, наоборот, при недостаточном натяжении происходит неполное смыкание пузырно-мо-четочникового сегмента. Результаты этих экспериментов позволили сделать вывод о том, что именно нормальный тонус треугольника мочевого пузыря препятствует пузырно-мочеточнико-вому рефлюксу. Электростимуляция повышает сопротивление току мочи через интрамуральную часть мочеточника, а рассечение треугольника мочевого пузыря приводит к рефлюксу. Таким образом была опровергнута гипотеза о том, что пузырно-мочеточниковый сегмент закрывается за счет прижатия к детрузору при повышении внутрипузырного давления.
тается закрытой в течение всего периода повышения внутрипузырного давления. В результате во время мочеиспускания моча из мочеточников не поступает. Итак, чем больше натягивается треугольник мочевого пузыря, тем больше сужается интрамуральная часть мочеточника. И, наоборот, при недостаточном натяжении происходит неполное смыкание пузырно-мо-четочникового сегмента. Результаты этих экспериментов позволили сделать вывод о том, что именно нормальный тонус треугольника мочевого пузыря препятствует пузырно-мочеточнико-вому рефлюксу. Электростимуляция повышает сопротивление току мочи через интрамуральную часть мочеточника, а рассечение треугольника мочевого пузыря приводит к рефлюксу. Таким образом была опровергнута гипотеза о том, что пузырно-мочеточниковый сегмент закрывается за счет прижатия к детрузору при повышении внутрипузырного давления.
При биопсии треугольника мочевого пузыря и интра-муральной части мочеточника у больных с первичным пузырно-мочеточниковым рефлюксом определяется недоразвитие гладких мышц (рис. 13.2). Электростимуляция в этом случае приводит к незначительному повышению тонуса треугольника мочевого пузыря. Таким образом, главная причина пузырно-мочеточникового рефлюкса, особенно у детей, — врожденная недостаточность гладких мышц треугольника мочевого пузыря и интрамуральной части мочеточника.
ПУЗЫРНО-МОЧЕТОЧНИКОВЫЙ РЕФЛЮКС
Эпидемиология
Пузырно-мочеточниковый рефлюкс выявляют у 50% детей и лишь у 8% взрослых с инфекцией мочевых пу-



Рисунок 13.2. Гистологическое строение треугольника мочевого пузыря при первичном пузырно-мочеточниковом рефлюксе. А. В норме мышечная оболочка в области треугольника мочевого пузыря образована сплошным слоем гладких мышц. Б. Недостаточность гладких мышц треугольника мочевого пузыря при пузырно-мочеточниковом рефлюксе. Обращает на себя внимание отсутствие воспалительной инфильтрации. Tanagho EAet al.: Primary vesicoureteral reflux: Experimental studies of its etiology. J Urol 1965; 93:165.
Глава 13. Пузырно-мочеточниковый рефлюкс
тей. Эти различия объясняются тем, что у детей большую часть случаев инфекции мочевых путей составляет пиелонефрит, а у взрослых — цистит.
При компенсированной недостаточности пузырно-мо-четочникового сегмента рефлюкс возникает только на фоне острого цистита. Поскольку цистографию в таких случаях обычно проводят после излечения инфекции, распространенность пузырно-мочеточникового рефлюкса оказывается заниженной. Между тем пузырно-мочеточниковый рефлюкс выявляют у 85% больных, у которых при экскреторной урографии имеются признаки перенесенного пиелонефрита.
Если инфекция мочевых путей на фоне пузырно-мочеточникового рефлюкса развивается в первые несколько недель жизни, заболевание протекает тяжело — с сепсисом и уремией. Большинство больных — мальчики с клапанами задней части мочеиспускательного канала. В возрасте старше 6 мес инфекция мочевых путей на фоне пузырно-мочеточникового рефлюкса встречается у девочек в 10 раз чаще, чем у мальчиков.
Этиология
Основная причина пузырно-мочеточникового рефлюкса — недостаточность гладких мышц треугольника мочевого пузыря и интрамуральной части мочеточника. К рефлюксу приводит также укорочение интрамуральной части мочеточника. Однако это наблюдается редко. Описаны семейные случаи пузырно-мочеточникового рефлюкса, что предполагает возможность генетических нарушений.
Врожденная патология
Первичный пузырно-мочеточниковый рефлюкс. Первичный пузырно-мочеточниковый рефлюкс — самая распространенная форма пузырно-мочеточникового рефлюкса, особенно у девочек. Пузырно-мочеточниковый рефлюкс у взрослых нередко имеет те же причины. При недостаточности гладких мышц одной половины треугольника мочевого пузыря возникает односторонний пузырно-мочеточниковый рефлюкс, при поражении всего треугольника — двусторонний.
Полагают, что недостаточность гладких мышц треугольника мочевого пузыря объясняется нарушением развития мочеточникового выроста. Как известно, формирование гладких мышц мочеточника происходит в каудальном направлении. Если этот процесс нарушается, то в большей степени страдает именно каудальная часть мочеточника. Считается, что недостаточности мышц способствует закладка мочеточникового выроста слишком близко к мочеполовому синусу. В этом случае мочеточник врастает в мочеполовой синус слишком рано, до скопления достаточного количества мезодермы, которая позже превращается в гладкие мышцы интрамуральной части мочеточника и треугольника мочевого пузыря. Эта гипотеза объясняет все изменения, сопутствующие первичному пузырно-мочеточниковому реф-
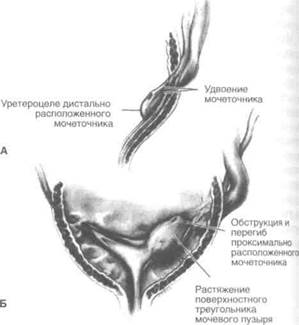
Рисунок 13.3. Патогенез пузырно-мочеточникового рефлюкса при удвоении мочеточника. А. Небольшое уретероцеле при удвоении мочеточника (всегда возникает в дистально расположенном мочеточнике). Б. Уретероцеле приводит к смещению вверх устья мочеточника, дренирующего нижнюю половину почки. Уретероцеле при удвоении мочеточника бывает обычно более выраженным. Обращает на себя внимание зияние проксимально расположенного устья. Tanagho EA: Ureteroceles: Embryogenesis, pathogenesis and management. J Cont Educ Urol. 1979; 18:13.
люксу, — недостаточность гладких мышц треугольника мочевого пузыря и интрамуральной части мочеточника, ее укорочение, а также латеральное смещение и зияние устья мочеточника (в тяжелых случаях при цистоскопии оно выглядит как лунка для гольфа). Эта гипотеза объясняет и то, почему при удвоении мочеточника пузырно-мочеточниковый рефлюкс (если он возникает) возникает только в проксимально расположенном устье, которое формируется из вольфова протока ближе к мочеполовому синусу (рис. 13.3).
В норме гладкие мышцы треугольника мочевого пузыря и интрамуральной части мочеточника создают силу натяжения, направленную дистально, а внепузырной части мочеточника — силу, направленную проксимально. При недостаточности гладких мышц треугольника мочевого пузыря они не закрывают устье мочеточника, которое вдобавок смещается проксимально. Чем больше смещено устье, тем больше недостаточность пузырно-мочеточникового сегмента (рис. 13.4). Полная несостоятельность пузырно-мочеточникового сегмента наблюдается, когда мочеточник проходит перпендику-
Глава 13. Пузырно-мочеточниковый рефлюкс
 лярно стенке мочевого пузыря (в таких случаях устье выглядит как лунка для гольфа). Степень недостаточности пузырно-мочеточникового сегмента оценивают по данным экскреторной урографии, цистографии и цистоскопии.
лярно стенке мочевого пузыря (в таких случаях устье выглядит как лунка для гольфа). Степень недостаточности пузырно-мочеточникового сегмента оценивают по данным экскреторной урографии, цистографии и цистоскопии.
Синдром Игла—Барретта встречается довольно редко. Для него характерны недоразвитие мышц передней брюшной стенки, гладких мышц мочеточников и мочевого пузыря, а также двусторонний крипторхизм. Возможны косолапость и врожденный вывих бедра. Из-за недостаточности гладких мышц треугольника мочевого пузыря и интрамуральной части мочеточника возникают пузырно-мочеточниковый рефлюкс, выраженные гидроуретер и гидронефроз. Пороки развития мочеточника
Удвоение мочеточника. Интрамуральная часть мочеточника, дренирующего верхнюю половину удвоенной почки, обычно имеет нормальную длину, а интрамуральная часть мочеточника, дренирующего нижнюю половину (его устье расположено прокеимальнее), значительно
укорочена. Здесь и возникает пузырно-мочеточниковый рефлюкс. Кроме того, гладкие мышцы мочеточника, дренирующего нижнюю половину почки, обычно недоразвиты, что еще больше усугубляет недостаточность пузырно-мочеточникового сегмента (рис. 13.3 и 13.5). Эктопия мочеточника. При эктопии устье мочеточника (нормального или удвоенного) может открываться в треугольнике мочевого пузыря, его шейке или в мочеиспускательном канале. При этом всегда возникает пузырно-мочеточниковый рефлюкс. Таким образом, укорочение интрамуральной части мочеточника — не единственная причина пузырно-мочеточникового реф-люкса. При эктопии гладкие мышцы интрамуральной части мочеточника обычно недоразвиты, что также способствует недостаточности пузырно-мочеточникового сегмента.
Уретероцеле вызывает пузырно-мочеточниковый рефлюкс только при удвоении мочеточника. Оно возникает, как правило, в мочеточнике, дренирующем верхнюю половину удвоенной почки. Из-за обструкции устья интра-


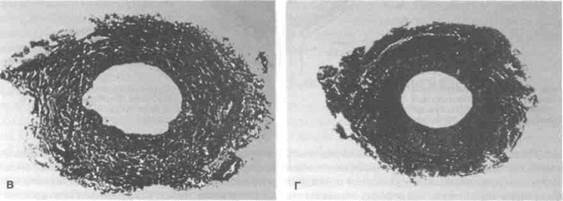
Рисунок 13.4. Гистологическое строение устья мочеточника при недостаточности пузырно-мочеточникового сегмента. А. Норма (коническое устье мочеточника). Б. Легкая недостаточность (устье мочеточника в форме стадиона). В. Умеренная недостаточность (устье мочеточника в форме подковы). Г. Тяжелая недостаточность (устье мочеточника в форме лунки для гольфа). Среди коллагеновых волокон рассеяны единичные гладкомышечные клетки.
Глава 13. Пузырно-мочеточниковый рефлюкс
муральная часть мочеточника расширяется. Это способствует еще большему укорочению интрамуральной части проксимально расположенного мочеточника, повышая риск пузырно-мочеточникового рефлюкса. После хирургического лечения уретероцеле может развиваться рефлюкс и в дистально расположенном мочеточнике.
Приобретенная патология
Дивертикулы мочевого пузыря. При нейрогенной дисфункции мочевого пузыря гиперактивного типа и выраженной инфравезикальной обструкции треугольник мочевого пузыря гипертрофируется, препятствуя пу-зырно-мочеточниковому рефлюксу. Однако он все же может возникать при этой патологии. Это происходит в тех случаях, когда один из дивертикулов мочевого пузыря оказывается над устьем мочеточника (рис. 13.6). В результате устье мочеточника становится шире, а интрамуральная часть укорачивается и возникает рефлюкс.
Острый цистит. У некоторых больных в отсутствие другой патологии пузырно-мочеточниковый рефлюкс полностью компенсирован. Однако отек треугольника мочевого пузыря и интрамуральной части мочеточника при остром цистите нарушает клапанную функцию пузырно-мочеточникового сегмента. Чрезмерное повышение внутрипузырного давления во время мочеиспускания также способствует рефлюксу и повышает риск пиелонефрита. После излечения острого цистита пузырно-мочеточниковый рефлюкс исчезает. Считается, что в норме пузырно-мочеточниковый сегмент остается состоятельным даже при инфекции мочевых путей.
Доказано, что пузырно-мочеточниковый рефлюкс играет роль в развитии пиелонефрита во время беременности. Многие больные отмечают, что в детстве страдали инфекциями мочевых путей. Вероятно, имевшийся у них пузырно-мочеточниковый рефлюкс с возрастом компенсировался. Недостаточность пузырно-мочеточникового сегмента в этом случае провоцирует цистит во
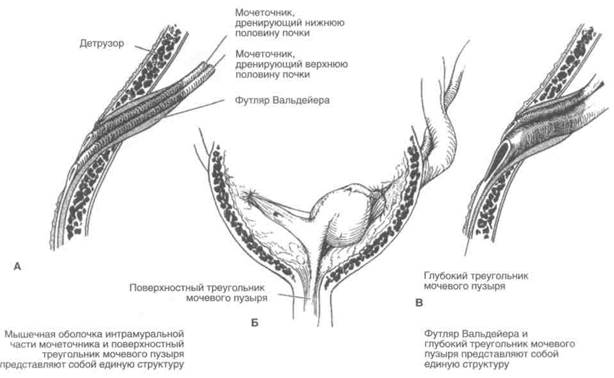
Рисунок 13.5. Патогенез пузырно-мочеточникового рефлюкса при удвоении мочеточника и уретероцеле. А. Околопузырные и интрамуральные части обоих мочеточников заключены в общий футляр Вальдейера. В проксимально расположенном мочеточнике, дренирующем нижнюю половину удвоенной почки, интрамуральная часть укорочена и обеднена гладкими мышцами. В связи с этим пузырно-мочеточниковый рефлюкс возникает именно в этом мочеточнике. Б. Уретероцеле при удвоении мочеточника всегда развивается в дистально расположенном мочеточнике, дренирующем верхнюю половину почки. Устье этого мочеточника выглядит как крошечное отверстие, создает препятствие для оттока мочи и вызывает гидроуретер и гидронефроз Уретероцеле способствует еще большему укорочению интрамуральной части проксимально расположенного мочеточника, повышая риск пузырно-мочеточникового рефлюкса. В. После хирургического лечения уретероцеле может развиваться рефлюксу в дистально расположенном мочеточнике.
Глава 13. Пузырно-мочеточниковый рефлюкс

|
 Рисунок 13.6. Патогенез пузырно-мочеточникового рефлюкса при инфравезикальной обструкции и нейрогенной дисфункции мочевого пузыря гиперактивного типа. Дивертикул расположен над устьем мочеточника и смещает его проксимально. В тяжелых случаях устье мочеточника открывается не в мочевой пузырь, а в дивертикул.
Рисунок 13.6. Патогенез пузырно-мочеточникового рефлюкса при инфравезикальной обструкции и нейрогенной дисфункции мочевого пузыря гиперактивного типа. Дивертикул расположен над устьем мочеточника и смещает его проксимально. В тяжелых случаях устье мочеточника открывается не в мочевой пузырь, а в дивертикул.
 время беременности. Появлению рефлюкса способствует и высокий уровень прогестерона, который снижает тонус треугольника мочевого пузыря и интрамуральной части мочеточника. После родов пузырно-мочеточниковый рефлюкс в большинстве случаев самопроизвольно исчезает.
время беременности. Появлению рефлюкса способствует и высокий уровень прогестерона, который снижает тонус треугольника мочевого пузыря и интрамуральной части мочеточника. После родов пузырно-мочеточниковый рефлюкс в большинстве случаев самопроизвольно исчезает.
Сморщенный мочевой пузырь. Пузырно-мочеточниковый рефлюкс может возникать при сморщенном мочевом пузыре в результате интерстициального или лучевого цистита, туберкулеза, рака и мочеполового шистосомоза. Ятрогенные причины. Преходящий или постоянный пузырно-мочеточниковый рефлюкс наблюдается после некоторых операций.
Простатэкпшмия. При любой методике простатэктомии неизбежно повреждение поверхностного треугольника мочевого пузыря на уровне шейки. Если треугольник смешается вверх, возникает преходящий пузырно-мочеточниковый рефлюкс. Вероятно, именно им объясняются высокая лихорадка и бактериемия, возникающие у некоторых больных после удаления мочевого катетера. Через 2—3 нед поверхностный треугольник вновь фиксируется и пузырно-мочеточниковый рефлюкс исчезает. Гипертрофия детрузора, обусловленная инфравезикальной обструкцией, компенсирует повреждение треугольника мочевого пузыря, поэтому рефлюкс может и не возникать.
Клиновидная резекция шейки мочевого пузыря. Эта операция тоже может приводить к пузырно-мочеточниково-му рефлюксу из-за повреждения поверхностного тре-
угольника мочевого пузыря. Следует отметить, что выполнение клиновидной резекции шейки мочевого пузыря во время простатэктомии далеко не всегда оправдано. Рассечение устья мочеточника. Пузырно-мочеточниковый рефлюкс может возникать после рассечения устья мочеточника. К счастью, при вентральных разрезах гладкие мышцы повреждаются незначительно, поскольку их большая часть переходит на дорсальную стенку. Резекции по поводу рака мочевого пузыря часто приводят к пузырно-мочеточниковому рефлюксу. Лечение уретероцеле. Если интрамуральная часть мочеточника сильно расширена, то вероятность пузырно-мочеточникового рефлюкса после операции по поводу уретероцеле особенно высока.
Клиническая картина
О пузырно-мочеточниковом рефлюксе следует думать при остром пиелонефрите и рецидивирующем цистите в анамнезе. Пузырно-мочеточниковый рефлюкс обычно наблюдается у женщин и девочек младшего возраста. При этом нередко диагностируется хронический пиелонефрит.
Жалобы, обусловленные пузырно-мочеточниковым рефлюксом
При остром пиелонефрите у взрослых наблюдаются высокая лихорадка, ознобы, боль в пояснице, тошнота и рвота, а также симптомы раздражения мочевого пузыря.
Глава 13. Пузырно-мочеточниковый рефлюкс

 У детей возникают лихорадка, боль в животе неопределенной локализации и изредка понос. При хроническом пиелонефрите жалобы обычно отсутствуют. Заболевание выявляют случайно при обнаружении лейкоцитурии и бактериурии. Это подчеркивает важность проведения общего анализа мочи всем детям.
У детей возникают лихорадка, боль в животе неопределенной локализации и изредка понос. При хроническом пиелонефрите жалобы обычно отсутствуют. Заболевание выявляют случайно при обнаружении лейкоцитурии и бактериурии. Это подчеркивает важность проведения общего анализа мочи всем детям.
Пузырно-мочеточниковый рефлюкс может проявляться только симптомами раздражения мочевого пузыря. О возможности рефлюкса следует подумать при неэффективности антимикробной терапии или раннем рецидиве инфекции. При обследовании нередко диагностируют хронический пиелонефрит.
Боль в реберно-позвоночном углу во время мочеиспускания при пузырно-мочеточниковом рефлюксе встречается редко. На поздних стадиях рефлюкс-нефропатии часто наблюдается артериальная гипертония.
В исходе двустороннего пузырно-мочеточникового рефлюкса развивается ХПН. Она обусловлена повреждением почечной паренхимы в результате гидронефроза и пиелонефрита. Больные нередко не предъявляют жалоб. ХПН, возникшая на фоне пузырно-мочеточникового рефлюкса и вторичной инфекции, является причиной достаточно большого числа трансплантаций почки. Следует помнить, что массовые обследования детей для исключения пузырно-мочеточникового рефлюкса позволяют своевременно поставить диагноз и в большинстве случаев предупредить необратимое повреждение почек.
Жалобы, обусловленные основным заболеванием
В клинической картине могут преобладать симптомы основного заболевания.
Могут наблюдаться затрудненное начало мочеиспускания, вялая и тонкая струя мочи и прерывистое мочеиспускание. При наличии этих жалоб у девочек следует подозревать стеноз дистального отдела мочеиспускательного канала (гл. 41). Сходные симптомы у мальчиков грудного возраста обусловлены обычно клапанами задней части мочеиспускательного канала, у мужчин — патологией предстательной железы.
Пузырно-мочеточниковый рефлюкс встречается при нервных болезнях: нижней параплегии, тетраплегии, рассеянном склерозе, миеломенингоцеле. При этом обычно наблюдаются различные проявления нейрогенной дисфункции мочевого пузыря: недержание мочи, императивные позывы, задержка мочи или остаточная моча.
Физикальное исследование
При остром пиелонефрите почка болезненна при пальпации. При хроническом пиелонефрите этот симптом часто отсутствует. Перкуссия и пальпация надлобковой области при обструкции нижних мочевых путей и нейрогенной дисфункции мочевого пузыря позволяет определить верхнюю границу растянутого мочевого пузыря. При обнаружении плотного образования малого таза, расположенного позади лобкового симфиза (мо-
чевого пузыря с резко утолщенной стенкой), у мальчика грудного возраста следует думать о клапанах задней части мочеиспускательного канала. Для уточнения причины нейрогенной дисфункции мочевого пузыря проводят неврологическое исследование.
Лабораторные исследования
Самое частое осложнение пузырно-мочеточникового рефлюкса, особенно у женщин, — инфекция мочевых путей. При этом нередко наблюдается бактериурия в отсутствие лейкоцитурии. У мужчин риск инфекции ниже из-за большой длины мочеиспускательного канала. При ХПН повышается уровень креатинина сыворотки, однако он может быть нормальным даже при выраженном пузырно-мочеточниковом рефлюксе и гидронефрозе.
Лучевая диагностика
На рентгенограммах живота можно выявить позвоночную расщелину или агенезию крестца, которые сопровождаются различными неврологическими нарушениями. Экскреторные урограммы могут быть без изменений, поэтому отсутствие патологии при экскреторной уро-графии не исключает пузырно-мочеточниковый реф-люкс. Однако обычно удается выявить какие-либо из следующих признаков: 1) стойкое расширение нижней трети мочеточника, 2) расширение отдельных участков мочеточника, 3) визуализация мочеточника на всем протяжении, 4) гидроуретер и гидронефроз в сочетании с сужением околопузырной части мочеточника, 5) признаки перенесенного пиелонефрита (уплощение почечных чашечек, сужение их шеек, истончение коркового вещества почки) (рис. 13.7). При удвоении мочеточника вероятен рефлюкс в нижнюю половину удвоенной почки. На экскреторных урограммах определяются ге-мигидронефроз или признаки перенесенного пиелонефрита. Верхняя половина удвоенной почки бывает изменена при эктопии мочеточника (сочетается с реф-люксом) или обструкции вследствие уретероцеле.
Пузырно-мочеточниковый рефлюкс выявляют с помощью обычной или отсроченной цистографии, мик-ционной цистоуретрографии и микционной урорент-генокинематографии (рис. 13.8). При микционной цистоуретрографии у девочек можно выявить стеноз дис-тального отдела мочеиспускательного канала (рис. 41.1), у мальчиков — клапаны задней части мочеиспускательного канала.
Изотопные исследования
При пузырно-мочеточниковом рефлюксе проводят также непрямую (микционную) изотопную цистографию. В мочевой пузырь при этом вводят стерильный физиологический раствор с 99тТс-ДТПА (активность 37 МБк) (гл. 10).
Инструментальные исследования
Бужирование мочеиспускательного канала. У женщин обязательно проводят зондирование мочеиспускатель-
Глава 13. Пузырно-мочеточниковый рефлюкс
 ного канала головчатыми бужами. У девочек при этом нередко обнаруживают стеноз дистального отдела мочеиспускательного канала. Устранение стеноза позволяет снизить внутрипузырное давление во время мочеиспускания и уменьшить объем остаточной мочи (гл. 41). При обследовании женщин можно выявить стриктуру мочеиспускательного канала.
ного канала головчатыми бужами. У девочек при этом нередко обнаруживают стеноз дистального отдела мочеиспускательного канала. Устранение стеноза позволяет снизить внутрипузырное давление во время мочеиспускания и уменьшить объем остаточной мочи (гл. 41). При обследовании женщин можно выявить стриктуру мочеиспускательного канала.
Цистоскопия. У девочек с пузырно-мочеточниковым рефлюксом стенка мочевого пузыря обычно гладкая, иногда наблюдается легкая трабекулярность. Вообще же при цистоскопии у больных с пузырно-мочеточнико-
вым рефлюксом можно выявить хронический цистит, удвоение мочеточника или уретероцеле. При эктопии устье мочеточника расположено в шейке мочевого пузыря или в мочеиспускательном канале. При наполнении мочевого пузыря может быть виден дивертикул рядом с устьем одного из мочеточников (рис. 13.6). Кроме того, при цистоскопии обязательно определяют форму устья мочеточника и его положение относительно шейки мочевого пузыря (рис. 13.9).
В норме устье мочеточника имеет коническую форму. При легкой недостаточности пузырно-мочеточниково-

|

|

|

|
 Рисунок 13.7. Экскреторные урограммы и цистограммы при пузырно-мочеточниковом рефлюксе. А. На экскреторной урограм-ме видно, что правая почечная лоханка не изменена. Правый мочеточник несколько расширен и прослеживается на всем протяжении, что свидетельствует о пузырно-мочеточниковом рефлюксе. Б. При контрастировании мочевого пузыря визуализируются правые мочеточник и почечная лоханка. Обращает на себя внимание заметное расширение мочеточника и чашечно-лоханочной системы. В. На экскреторной урограмме видны двусторонние гидроуретер и гидронефроз и признаки перенесенного пиелонефрита, что свидетельствует о пузырно-мочеточниковом рефлюксе. Г. На микционной цистоуретрограмме визуализируется двусторонний пузырно-мочеточниковый рефлюкс.
Рисунок 13.7. Экскреторные урограммы и цистограммы при пузырно-мочеточниковом рефлюксе. А. На экскреторной урограм-ме видно, что правая почечная лоханка не изменена. Правый мочеточник несколько расширен и прослеживается на всем протяжении, что свидетельствует о пузырно-мочеточниковом рефлюксе. Б. При контрастировании мочевого пузыря визуализируются правые мочеточник и почечная лоханка. Обращает на себя внимание заметное расширение мочеточника и чашечно-лоханочной системы. В. На экскреторной урограмме видны двусторонние гидроуретер и гидронефроз и признаки перенесенного пиелонефрита, что свидетельствует о пузырно-мочеточниковом рефлюксе. Г. На микционной цистоуретрограмме визуализируется двусторонний пузырно-мочеточниковый рефлюкс.
Глава 13. Пузырно-мочеточниковый рефлюкс
го сегмента форма устья напоминает стадион, при умеренной — подкову, обращенную открытой стороной к шейке мочевого пузыря, при тяжелой — лунку для гольфа. Чем латеральнее и проксимальнее от шейки мочевого пузыря расположено устье мочеточника, тем тяжелее недостаточность пузырно-мочеточникового сегмента.
Помимо различных вариантов цистографии существует еще один метод диагностики пузырно-мочеточникового рефлюкса. В мочевой пузырь вводят индигокармин, разведенный стерильным физиологическим раствором из расчета 5 мл индигокармина на 100 мл физиологического раствора. Затем просят больного помочиться и


Рисунок 13.8. Цистограммы при пузырно-мочеточниковом рефлюксе. А. Дивертикул в области устья правого мочеточника, вызывающий пузырно-мочеточниковый рефлюкс. Б. Миеломенингоцеле. Виден двусторонний пузырно-мочеточниковый рефлюкс с выраженными гидроуретером и гидронефрозом. Уровень креатинина сыворотки 0,6 мг%, клиренс фенолсульфонфталеина 5%/ч. В. Состояние после простатэктомии, пузырно-мочеточниковый рефлюкс слева, дивертикулы мочевого пузыря. Г. Миеломенингоцеле (больной 10 лет). Мочевой пузырь опорожнен. Отмечается двустороннее нарушение оттока мочи. Д — дивертикул, Р — пузырно-мочеточниковый рефлюкс. (Рентгенограммы предоставлены д-ром J. A. Hutch.)
Глава 13. Пузырно-мочеточниковый рефлюкс
 тщательно промывают мочевой пузырь стерильным физиологическим раствором. После этого проводят цистоскопию. При рефлюксе из мочеточника выделяется окрашенная моча. Этот метод исключает лучевую нагрузку, не уступая по чувствительности микционной цистоурет-рографии.
тщательно промывают мочевой пузырь стерильным физиологическим раствором. После этого проводят цистоскопию. При рефлюксе из мочеточника выделяется окрашенная моча. Этот метод исключает лучевую нагрузку, не уступая по чувствительности микционной цистоурет-рографии.
В целом, если пузырно-мочеточниковый рефлюкс наблюдается только во время мочеиспускания, то клапанная функция пузырно-мочеточникового сегмента относительно сохранна, если вне мочеиспускания, то недостаточность пузырно-мочеточникового сегмента выраженная. Следует помнить, что нормальные результаты однократного исследования не исключают пузырно-мочеточниковый рефлюкс, поскольку он может быть преходящим.
Дифференциальная диагностика
Функциональная обструкция пузырно-мочеточникового сегмента и пузырно-мочеточниковый рефлюкс при экскреторной урографии выглядят одинаково. Причина врожденной функциональной обструкции — слишком развитый циркулярный слой гладких мышц в интраму-ральной части мочеточника. Повторная цистография позволяет исключить пузырно-мочеточниковый рефлюкс.
Выраженная инфравезикальная обструкция приводит к гипертрофии детрузора и гладких мышц треугольника мочевого пузыря. Последние смещают дистально ин-трамуральные части мочеточников, вызывая функциональную обструкцию верхних мочевых путей. При этом развиваются гидроуретер и гидронефроз, однако пузырно-мочеточникового рефлюкса нет.
Среди других причин гидронефроза следует отметить камень нижней трети мочеточника, местнорас-пространенный рак шейки матки или предстательной железы, туберкулез мочевых путей и мочеполовой шис-тосомоз.
Осложнения
Повреждение почечной паренхимы при пузырно-моче-точниковом рефлюксе происходит вследствие либо пиелонефрита, либо гидронефроза.
Пиелонефрит
Пузырно-мочеточниковый рефлюкс — одна из ведущих причин пиелонефрита, особенно у девочек и женщин. Вследствие рефлюкса бактерии с мочой попадают в почки, а застой мочи сильно затрудняет лечение инфекции (гл. 14).


Рисунок 13.9. Внешний вид устья мочеточника при цистоскопии в норме и при недостаточности пузырно-мочеточникового сегмента. Lyon RP, Marshall SK, Tanagho EA: The ureteral orifice: Its configuration and competency. J Urol 1969; 102:504.
Глава 13. Пузырно-мочеточниковый рефлюкс
 Гидронефроз
Гидронефроз
При пузырно-мочеточниковом рефлюксе обычно наблюдается расширение мочеточников и чашечно-лоха-ночной системы (рис. 13.7 и 13.8). Рефлюкс стерильной мочи сопровождается менее тяжелыми последствиями, чем рефлюкс инфицированной мочи. У мужчин риск инфекции ниже из-за большой длины мочеиспускательного канала. Существуют три механизма развития гидро-уретера и гидронефроза при пузырно-мочеточниковом рефлюксе (гл. 12).
1. Увеличение нагрузки. В норме моча проходит по мочеточнику один раз из почки в мочевой пузырь. При пузырно-мочеточниковом рефлюксе тот или иной объем мочи перемещается обратно, при этом нагрузка на мочеточник увеличивается в 2, 4, 10 раз и более. В конце концов, компенсаторные возможности истощаются, развиваются застой мочи и расширение мочеточника.
2. Высокое гидростатическое давление. В норме внут-рипузырное давление не передается на мочеточник. При недостаточности пузырно-мочеточникового сегмента высокое внутрипузырное давление непосредственно воздействует на мочеточник и почечную лоханку, приводя к их расширению.
3. Слабость гладких мышц мочеточника. При пузырно-мочеточниковом рефлюксе наблюдается недостаточность гладких мышц мочеточника. Она тем заметнее, чем более выражен рефлюкс. Чем лучше развита мышечная оболочка мочеточника, тем лучше он противостоит увеличению нагрузки и высокому гидростатическому давлению.
Повреждаются ли почки при рефлюксе стерильной мочи? По нашему мнению, да. Вследствие пиелоинтерсти-циального и пиелотубулярного рефлюкса, которые кстати нередко визуализируются при цистографии, моча попадает в интерстициальную ткань почки. Это ведет к развитию асептического воспаления, исходом которого является склероз. Это состояние называют рефлюкс-неф-ропатией. При длительно существующем рефлюксе стерильной мочи повреждение почечной паренхимы напоминает таковое при пиелонефрите. В тяжелых случаях рефлюкс-нефропатия приводит к ХПН.
По данным некоторых авторов, пиелотубулярный рефлюкс облегчается, если почечные сосочки имеют плоскую, вогнутую или смешанную форму. В этом случае при повышении внутрилоханочного давления легче раскрываются сосочковые протоки, в которые впадают собирательные трубочки. Сосочки такой формы чаще всего локализуются в полюсах почки. Уплощение почечных сосочков вследствие пузырно-мочеточникового рефлюкса также способствует развитию пиелотубулярного рефлюкса.
Лоханочно-мочеточниковый и пузырно-мочеточниковый сегменты менее растяжимы, чем остальная часть мочеточника. По этой причине они могут не справляться с транспортом увеличенного объема мочи, поступающей как из почки, так и из мочевого пузыря. В результате в од-
ном из сегментов может возникать функциональная обструкция. Пузырно-мочеточниковый рефлюкс является достаточно частой причиной обструкции лоханочно-мо-четочникового или пузырно-мочеточникового сегмента, поэтому при этой патологии обязательно проводят цис-тографию.
Лечение
Вопрос о тактике лечения пузырно-мочеточникового рефлюкса сложен. Это объясняется сложным патогенезом заболевания и противоречивыми мнениями специалистов. Более чем в половине случаев первичного пузырно-мочеточникового рефлюкса у детей эффективно консервативное лечение. Остальным больным проводят операцию. У взрослых, как правило, выполняют урете-роцистонеостомию.
Консервативное лечение
Показания. У детей в отсутствие выраженных изменений верхних мочевых путей (по данным экскреторной урографии) и устья мочеточника (по данным цистоскопии) первичный пузырно-мочеточниковый рефлюкс обычно проходит с возрастом. Прогноз особенно благоприятен, если рефлюкс наблюдается непостоянной только при высоком внутрипузырном давлении. У мальчиков с клапанами задней части мочеиспускательного канала пузырно-мочеточниковый рефлюкс обычно исчезает после устранения обструкции. Консервативное лечение возможно и у женщин с острым пиелонефритом, который возникает после полового акта и быстро излечивается на фоне антимикробной терапии. Если при цистографии после излечения инфекции рефлюкс не визуализируется, для его предупреждения достаточно проводить профилактику острого цистита (гл. 14). Методы. При стенозе дистального отдела мочеиспускательного канала у девочек или клапанах задней части мочеиспускательного канала у мальчиков показано бу-жирование. Оно снижает внутрипузырное давление во время мочеиспускания, уменьшает объем остаточной мочи и устраняет пузырно-мочеточниковый рефлюкс. При инфекции мочевых путей назначают антимикробную терапию. После излечения по крайней мере в течение 6 мес проводят антимикробную профилактику.
Трехмоментное мочеиспускание — наименее эффективный метод консервативного лечения пузырно-мочеточникового рефлюкса. Он может применяться только у достаточно взрослых детей, которые способны к обучению. Метод основан на том, что при пузырно-мочеточниковом рефлюксе мочевой пузырь во время мочеиспускания опорожняется полностью, но часть мочи забрасывается в мочеточник, а затем возвращается обратно. Если помочиться второй раз через несколько минут, в мочеточник попадает меньше мочи. Во время третьего мочеиспускания еще через несколько минут мочевые пути опорожняются полностью. Трехмоментное мочеиспускание проводят 1 раз в день. Оно обеспе-
Глава 13. Пузырно-мочеточниковый рефлюкс
 чивает опорожнение мочевых путей и включает естественные защитные механизмы.
чивает опорожнение мочевых путей и включает естественные защитные механизмы.
У детей с пузырно-мочеточниковым рефлюксом стенка мочевого пузыря часто истончена, позыв к мочеиспусканию при наполнении мочевого пузыря не возникает. В результате мочевой пузырь перерастягивается еще больше, что способствует накоплению остаточной мочи. В этом случае рекомендуют мочиться каждые 3—4 ч независимо от позыва к мочеиспусканию. Это позволяет поддерживать объем остаточной мочи на минимальном уровне.
У девочек грудного возраста при значительном расширении верхних мочевых путей на несколько месяцев можно установить постоянный мочевой катетер. За это время диаметр и длина мочеточников нормализуются. Кроме того, это сохраняет функцию почек. Позже можно в плановом порядке провести лечение, которое устранит причину пузырно-мочеточникового рефлюкса. Наблюдение. По крайней мере в течение 1 года ежемесячно проводят общий анализ мочи. О благоприятном прогнозе свидетельствует длительное отсутствие бакте-риурии. Каждые 4—6 мес проводят цистографию. У детей в возрасте 6 мес и 1 года, чтобы исключить снижение функции почек, проводят экскреторную урографию или сцинтиграфию. Консервативное лечение в этом возрасте эффективно примерно в половине случаев.
Хирургическое лечение
Показания. Консервативное лечение пузырно-мочеточникового рефлюкса неэффективно в следующих случаях: 1) эктопия мочеточника, 2) удвоение мочеточника, 3) уретероцеле одного из удвоенных мочеточников и рефлюкс во втором, 4) деформация устья мочеточника в форме лунки для гольфа, 5) рефлюкс на фоне низкого внутрипузырного давления в сочетании с выраженным гидронефрозом. Хирургическое лечение показано в следующих случаях: 1) стойкие бактериурия и пузырно-мочеточниковый рефлюкс, 2) рецидивы пиелонефрита несмотря на антимикробную терапию и профилактику, 3) прогрессирующее повреждение почечной паренхимы поданным экскреторной урографии. Методы. При значительном снижении функции почек и выраженном расширении мочеточников может потребоваться временное отведение мочи. После улучшения состояния почек и восстановления тонуса мочеточников в плановом порядке устраняют основную причину пузырно-мочеточникового рефлюкса, например клапаны задней части мочеиспускательного канала, или выполняют уретероцистонеостомию. Если причина пузырно-мочеточникового рефлюкса неизлечима (например, миеломенингоцеле) или мочеточники необратимо изменены, прибегают к постоянному отведению мочи, например с помощью участка подвздошной кишки. Временное отведение мочи. В отсутствие вторичной обструкции верхних мочевых путей эффективна эпицис-тостомия или, у девочек, постоянная катетеризация мочевого пузыря. Если мочеточники расширены и извиты,
возможна уретерокутанеостомия. Позже выведенную петлю и дистальный отдел мочеточника резецируют и производят уретероцистонеостомию. Если мочеточник удлинен недостаточно, может потребоваться выполнение нефростомия.
Постоянное отведение мочи. Если уретероцистонеосто-мия невозможна, выполняют операцию Бриккера — отведение мочи с помощью сегмента подвздошной кишки. При ХПН и значительном расширении мочеточников приходится прибегать к уретерокутанеостомии. Другие операции. При одностороннем пузырно-моче-точниковом рефлюксе с выраженным снижением функции почки и нормальной функцией контралатеральной почки показана нефрэктомия. Если одна половина удвоенной почки не функционирует, выполняют геми-нефроуретерэктомию. Если, несмотря на гемигидро-нефроз, функция измененной половины удвоенной почки сохранена, дистальную часть расширенного мочеточника резецируют и накладывают анастомоз между его проксимальной частью или почечной лоханкой и нормальным мочеточником или почечной лоханкой. При одностороннем пузырно-мочеточниковом рефлюксе можно выполнять также перекрестную уретероурете-ростомию.
Уретероцистонеостомия
Принципы операции
1. Резекция дистальных 2—3 см мочеточника — участка, в котором имеется недостаточность гладких мышц.
2. Мобилизация мочеточника для создания новой ин-трамуральной части длиной 2,5 см.
3. Проведение будущей интрамуральной части мочеточника в подслизистом слое мочевого пузыря.
4. Сшивание стенки мочеточника с треугольником мочевого пузыря.
Оперативная техника. Существует целый ряд модификаций уретероцистонеостомии. Различия между ними сводятся в основном к тому, где создают тоннель для интрамуральной части мочеточника — выше или ниже его исходного устья (выполняется также весьма эффективная комбинированная операция). Разработана уретероцистонеостомия после проведения мочеточника в подслизистом слое через треугольник мочевого пузыря. Если мочеточник значительно удлинен, его излишек резецируют. При выраженном расширении диаметр дистального отдела мочеточника уменьшают. Результаты. Уретероцистонеостомия позволяет устранить пузырно-мочеточниковый рефлюкс у 93% больных. Примерно у 3% больных возникает стеноз пузырно-мочеточникового сегмента, что требует повторного вмешательства. По крайней мере у 75% больных через 3—6 мес после операции без антимикробной терапии отсутствует бактериурия. Если она все же возникает, то моча в почечных лоханках остается стерильной. Это подтверждено при посеве мочи, взятой раздельно из мочевого пузыря и обоих мочеточников. Рецидивы пиелонефрита прекращаются. Если учесть, что хирур-
Глава 13. Пузырно-мочеточниковый рефлюкс
 гическое лечение проводят в самых тяжелых случаях, эти результаты можно считать очень хорошими. Для сравнения: только с помощью антимикробной терапии пиелонефрит удается излечить лишь у 10—15% больных. Уретероцистонеостомию вполне справедливо считают одним из наиболее значительных достижений современной урологии.
гическое лечение проводят в самых тяжелых случаях, эти результаты можно считать очень хорошими. Для сравнения: только с помощью антимикробной терапии пиелонефрит удается излечить лишь у 10—15% больных. Уретероцистонеостомию вполне справедливо считают одним из наиболее значительных достижений современной урологии.
Прогноз
Прогноз благоприятный при компенсированной недостаточности пузырно-мочеточникового сегмента и соответствующем консервативном лечении, а также при своевременной хирургической коррекции патологии. У небольшой части больных мочевые пути к моменту постановки диагноза изменены настолько, что им можно выполнить только одну из операций по постоянному отведению мочи.
ЛИТЕРАТУРА
Ahrned S, Boucaut НА: Vesicoureteral reflux in complete ureteral duplication: Surgical options. J Urol 1988; 140: 1092.
Alon U, Berant M, Pery M: Intravenous pyelography in children with urinary tract infection and vesicoureteral reflux. Pediatrics 1989; 83:332.
Ambrose SS et al.: Observations on small kidney associated with vesicoureteral reflux. J Urol 1980, 123:349.
Arap S, Abrao EG, Menezes de Goes G: Treatment and prevention of complications after extravesical antireflux technique. Eur Urol 1981; 7:263.
Arap S et al.: The extra-vesical antireflux plasty: Statistical analysis. Urol Int 1971; 26:241.
AskariA, BelmanAB: Vesicoureteral reflux in black girls. J Urol 1982; 127:747.
Atwell JD, Alien NH: The interrelationship between parauretric diverticula, vesicoureteric reflux and duplication of the pericaliceal collecting system: A family study. Br J Urol 1980; 52:269.
Atwell JD, Cox PA: Growth of the kidney following unilateral antireflux surgery. Eur Urol 1981; 7:257.
Bailey RR, Rolleston GL: Vesicoureteric reflux and reflux nephropathy: The Christchurch contribution. N Z Med J 1997; 110:266.
Bakshandeh K, Lynne C, Carrion H: Vesicoureteral reflux and end stage renal disease. J Urol 1976; 116:557.
Bauer SB, Colodny AH, Retik AB: The management of vesicoureteral reflux in children with myelodysplasia. J Urol 1982; 128:102.
BelmanAB: \fesicoureteral reflux. Pediatr Clin North Am 1997; 44:1171.
Ben-Ami T et al.: Vesicoureteral reflux in boys: Review of 196 cases. Radiology 1989; 183:681.
Birmingham Reflux Study Group. Operative versus nonoperative treatment of severe vesicoureteric reflux in children: Five years' observation. Br Med J Clin Res 1987; 295:237.
Bisset GS III, Strife JL, Dunbar JS: Urography and voiding cystourethrography: Findings in girls with urinary tract infection. AJR 1987; 148:479.
Bjorgvinsson E, Jajd M, Eggli KD: Diagnosis of acute pyelonephritis in children: Comparison of sonography and 99mTc-DMSA scintigraphy. AJR 1991; 157:539.
Blake NS, O'Connell E: Endoscopic correction of vesicoureteric reflux by subureteric Teflon injection: Follow-up ultrasound and voiding cystography. Br J Radiol 1989; 62:443.
Blake NS, O'Connell E: Endoscopic correction of vesicoureteric reflux by subureteric Teflon injection: Follow-up ultrasound and voiding cystography. Br J Radiol 1989; 62:443.
Bourne HH et al.: Intrarenal reflux and renal damage. J Urol 19)6; 115:304.
Casale AJ: Early ureteral surgery for posterior urethral valves. Urol Clin North Am 1990; 17:361.
Chisholm GD et al.: DMSA scan and the prediction of recovery in obstructive uropathy. Eur Urol 1982; 8:227.
Cohen SJ: Ureterocystoneostomie: Eine neue antirefluxTechnik. [Ure-terocystoneostomy: A new technique for reflux prevention.] Aktuelle Uro-logie 1975; 6:1.
DeKlerk DP, Reiner WG, Jeffs RD: Vesicoureteral reflux and urete-ropelvic junction obstruction: Late occurrence of ureteropelvic obstruction after successful ureteroneocystostomy. J Urol 1979; 121:816.
Devriendt K.et al.: Vesico-ureteral reflux: Agenetic condition? Eur J Pediatr 1998; 157:265.
Duckett JW, Bellinger ME: A plea for standardized grading of vesicoureteral reflux. Eur Urol 1982; 8:74.
Duckett JW Jr: Ureterovesical junction and acquired vesicoureteral reflux. J Urol 1982; 127:249.
Elo J et al.: Character of urinary tract infections and pyelonephritic renal scarring after antireflux surgery. J Urol 1982; 129:343.
Garin EH, Campos A, Homsy Y: Primary vesicoureteral reflux: Review of current concepts. Pediatr Nephrol 1998; 12:249.
Glenn JF, Anderson ЕЕ: Distal tunnel ureteral reimplantation. J Urol 1967; 97:623.
Griffiths DJ, Scholtmeijer RJ: Vesicoureteral reflux and lower urinary tract dysfunction: Evidence for 2 different reflux/dysfunction complexes. J Urol 1987; 137:240.
Hawtry CE et al.: Ureterovesical reflux in an adolescent and adult population. J Urol 1983; 130:1067.
Hellstrum M et al.: Voiding cystourethrography as a predictor of reflux nephropathy in children with urinary-tract infection. AJR 1989; 152:801.
Hendren WH: Complications of megaureter repair in children. J Urol 1975; 113:228.
Hendren WH: Reoperation for the failed ureteral reimplantation. J Urol 1974; 111:403.
Holland NH et al.: Relation of urinary tract infection and vesicoureteral reflux to scars: Follow-up of thirty eight patients. J Pediatr 1990; 116:S65.
Huland H et al.: Vesicoureteral reflux in end stage renal disease. J Urol 1979; 121:10.
Hutch JA, Amar AD: Vesicoureteral Reflux and Pyelonephritis. Apple-ton-Century-Crofts, 1972.
Hutch JA: The mesodermal component: Its embryology, anatomy physiology and role in prevention of vesicoureteral reflux. J Urol 1972; 108:406.
Hutch JA: Ureteric advancement operation: Anatomy, technique, and early results. J Urol 1963; 89:180.
Jequier S, Jequier JC: Reliability of voiding cystourethrography to detect reflux. AJR 1989; 153:807.
Jodal U et al.: Infection pattern in children with vesicoureteral reflux randomly allocated to operation or long-term antibacterial prophylaxis: The International Reflux Study in Children. J Urol 1992; 148:1650.
Johnston JH: Vesicoureteric reflux with urethral valves. Br J Urol 1979; 51:100.
Kallen RJ: Paleonephrology and reflux nephropathy: From the «big bang» to end-stage renal disease. Am J Dis Child 1991; 145:860.
Koff SA, Murtagh DS: The uninhibited bladder in children: Effect of treatment of recurrence of urinary infection and on vesicoureteral reflux resolution. J Urol 1983; 130: 1138.
Koff SA: Relationship between dysfunctional voiding and reflux. J Urol 1992; 148:1703.
Leadbetter GW Jr: Skin ureterostomy with subsequent ureteral reconstruction. J Urol 1972; 107:462.
Lenaghan D et al.: The natural history of reflux and long-term effects of reflux on the kidney. J Urol 1976; 115:728.
Lerner GR, Fleischmann LE, Perlmutter AD: Reflux nephropathy. Pediatr Clin North Am 1987; 34:747.
Lewy PR, Belman AB: Familial occurrence of nonobstructive, noninfectious vesicoureteral reflux with renal scarring. J Pediatr 1975; 86:851.
Глава 13. Пузырно-мочеточниковый рефлюкс

 Lyon RP, Marshall SK, Scott MP: Treatment of vesicoureteral reflux: Point system based on 20 years of experience. Trans Am Assoc Geni-tourinSurg 1979; 71:146.
Lyon RP, Marshall SK, Scott MP: Treatment of vesicoureteral reflux: Point system based on 20 years of experience. Trans Am Assoc Geni-tourinSurg 1979; 71:146.
Lyon RP, Marshall SK, Tanagho EA' The ureteral orifice: Its configuration and competency. J Urol 1969; 102:504.
Lyon RP: Treatment of vesicoureteral reflux: Point system based on 20 years of experience. Urology 1980; 16:38.
Malek RS et al.: Vesicoureteral reflux in the adult. 3. Surgical correction: Risks and benefits. J Urol 1983; 130:882.
Mulcahy JJ, Kelalis PP: Non-operative treatment of vesicoureteral reflux. J Urol 1978; 120:336.
Mundy AR et al.: Improvement in renal function following ureteric reimplantation for vesicoureteric reflux. Br J Urol 1982; 53:542.
Noe HN et al.: The transmission of vesicouretal reflux from parent to child. J Urol 1992; 148:1869.
O'Donnell B: Management of urinary tract infection and vesicoureteric reflux in children. 2. The case for surgery. BrMedJ 1990; 300:1393.
Paltiel HJ, Lebowitz RL: Neonatal hydronephrosis due to primary vesicoureteral reflux: Trends in diagnosis and treatment. Radiology 1989; 170:787.
Paquin AJ Jr: Ureterovesical anastomosis: The description and evaluation of a technique. J Urol 1959; 82:573.
Parrott TS, Woodard JR: Reflux in opposite ureter after successful correction of unilateral vesicoureteral reflux. Urology 1976; 7:276.
Politano VA, Leadbetter WF: An operative technique for correction of vesicoureteral reflux. J Urol 1958; 79:932.
Ransley PG: The renal papilla and intrarenal reflux. In: Williams PI, Chisholm GD (eds): Scientific Foundations of Urology. Year Book, 1976.
Ransley PG: Vesicoureteral reflux: Continuous surgical dilemma. Urology 1978; 12:246.
Roberts JA Experimental pyelonephritis in the monkey. 4. Vesicoureteral reflux and bacteria. Invest Urol 1976; 14:198.
Rolleston GL, Maling TMJ, Hodson CJ: Intrarenal reflux and the scarred kidney. Arch Dis Child 1974; 49:531.
Rose JS, Glassberg KI, Waterhouse K: Intrarenal reflux and its relationship to renal scarring. J Urol 1975; 113:400.
Salvatierra О Jr, Kountz SL, Belzer FO: Primary vesicoureteral reflux and end-stage renal disease. JAMA 1973; 226:1454.
Salvatierra О Jr, Tanagho EA: Reflux as a cause of end stage kidney disease: Report of 32 cases. J Urol 1977; 117:441.
Savage JM et al.: Five year prospective study of plasma renin activity and blood pressure in patients with long-standing reflux nephropathy. Arch Dis Child 1987; 62:678.
Seruca H: Vesicoureteral reflux and voiding dysfunction: A prospective study. J Urol 1989; 142:494.
Shimada К et al.: Renal growth and progression of reflux nephropathy in children with vesicoureteral reflux. J Urol 1988; 140:1097.
Skoog SJ, Belmnan AB, Majd M: A nonsurgical approach to the management of primary vesicoureteral reflux. J Urol 1987; 138:941.
Smith JW: Prognosis in pyelonephritis: Promise or progress? Am J MedSci 1989; 297:53.
Soulen MC, Fishman EK, Goldman SM: Sequelae of acute renal infections: CT evaluation. Radiology 1989; 173:423.
Stephens FD: Treatment of megaloureters by multiple micturition. AustNZJ Surg 1957; 27:130.
Stickler GB et al.: Primary interstitial nephritis with reflux: A cause of hypertension. Am J Dis Child 1971; 122:144.
Strand WR, Sesterhenn I, Rushton HG: Role of superoxide dismutase in the pathogenesis of pyelonephritis: Immunological localization of superoxide dismutase in human renal tissues. J Urol 1989; 142:616.
StyJRetal.: Imaging in acute renal infection in children. AJR 1987; 148:471.
Tanagho EAetal.: Primary vesicoureteral reflux: Experimental studies of its etiology. J Urol 1965; 93:165.
Tanagho EA, Guthrie TH, Lyon RP: The intravesical ureter in primary reflux. J Urol 1969; 101:824.
Tanagho EA, Jonas U: Reduced bladder capacity: Cause of ureterovesical reflux. Urology 1974; 4:421.
Tanagho EA, Meyers FH: Trigonal hypertrophy: A cause of ureteral obstruction. J Urol 1965; 93:678.
Tanagho EA, Pugh RCB: The anatomy and function of the ureterovesical junction. Br J Urol 1963; 35:151.
Tanagho EA, Smith DR, Guthrie TH: Pathophysiology of function ureteral obstruction. J Urol 1970; 104:73.
Tanagho EA Surgical revision of the incompetent ureterovesical junction: A critical analysis of techniques and requirements. Br J Urol 1970; 42:410.
Tanagho EA: The pathogenesis and management of megaureter. In: Johnston JH, Goodwin WE (eds): Reviews in Paediatric Urology. North Holland, 1974.
Tanagho EA: Ureteral tailoring. J Urol 1971; 106:194.
Van den Abbeele AD et al: Vesicoureteral reflux in asymptomatic siblings of patients with known reflux: Radionuclide cystography. Pediatrics 1987; 79:147.
Verber IG, Strudley MR, Meller ST: 99mTc dimercaptosuccinic acid (DMSA) scan as first investigation of urinary tract infection. Arch Dis Child 1988; 63:1320.
Wacksman J, Anderson ЕЕ, Glenn JF: Management of vesicoureteral reflux. J Urol 1978; 119:814.
Walker RD III et al.: Renal growth and scarring in kidneys with reflux and concentrating defect. J Urol 1983; 129: 784.
Walker RD: Renal functional changes associated with vesicoureteral reflux. Urol Clin North Am 1990; 17:307.
Warren JW, Muncie HL Jr, Hall-Craggs M: Acute pyelonephritis associated with bacteriuria during long-term catheterization: A prospective clinicopathological study. J Infect Dis 1988; 158:1341.
Weiss RA: Update on childhood urinary tract infections and reflux. Semin Nephrol 1998; 18:264.
Weiss RM, Biancani P: Characteristics of normal and refluxing ureterovesical junctions. J Urol 1983; 129:858.
Whitaker RH, Flower CDR: Ureters that show both reflux and obstruction. Br J Urol 1979; 51:471.
Whitaker RH: Reflux induced pelvi-ureteric obstruction. Br J Urol 1976; 48:555.
White RH: Management of urinary tract infection and vesicoureteric reflux in children. 1. Operative treatment has no advantage over medical management. BrMedJ 1990; 300:1391.
White RH: Vesicoureteric reflux and renal scarring. Arch DisChild 1989; 64:407.
Williams DI: The natural history of reflux. Urol Int 1971; 26:350.
Woodard JR, Rushton HG: Reflux uropathy. Pediatr Clin North Am 1987; 34:1349.
Woodard JR, Zucker I: Current management of the dilated urinary tract in prune belly syndrome. Urol Clin North Am 1990; 17:407.
Zel G, Retik AB: Familial vesicoureteral reflux. Urology 1973; 2:249.
14 С. Макрей, Л. Дайрики-Шортлиф
Date: 2016-11-17; view: 976; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |