
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

J А. Блум, Ш. Мардер, Р. Гордон
Кровотечение
ЭНДОВАСКУЛЯРНЫЕ ВМЕШАТЕЛЬСТВА
Методы лучевой диагностики позволяют проводить разнообразные вмешательства на сосудах и мочевых путях. В этой главе подробно описаны современные эндова-скулярные урологические вмешательства. Их выполняют при опухолях почки, варикоцеле, стенозе и тромбозе почечной артерии. Это метод выбора при лечении врожденных и приобретенных артериовенозных свищей, а также кровотечений.
ЭМБОЛИЗАЦИЯ Артериовенозные свищи почки
Эмболизация — метод выбора при лечении врожденных и приобретенных артериовенозных свищей. В урологии этот метод чаще всего применяют при ятрогенных артериовенозных свищах почки, которые могут возникать после биопсии, нефростомии, пиелолитотомии и других операций. Артериовенозные свищи развиваются также после травм и трансплантации почки. Характерный ангиографический симптом приобретенного артерио-венозного свища — одновременное контрастирование артерии и вены. Возможны также ложная аневризма и выход рентгеноконтрастного средства в ткани. Врожденный артериовенозный свищ представляет собой скопление многочисленных, анастомозирующих между собой сосудов; сообщающиеся со свищом артерия и вена обычно расширены.
Артериовенозный свищ почки может проявляться гематурией, внутрибрюшным или забрюшинным кровотечением, сердечной недостаточностью и кардиоме-галией. Сброс крови нередко приводит к ишемии почечной паренхимы и артериальной гипертонии. При аускультации над артериовенозным свищом может выслушиваться шум. Наиболее информативный метод диагностики — дуплексное УЗИ.
Эмболизацию начинают с ангиографии, которая позволяет четко локализовать свищ. Затем проводят селективную катетеризацию приносящей артерии и ее эмболизацию (рис. 7.1). Обычно выполняют аорто-графию. При артериовенозном свище пересаженной почки необходима тазовая артериография. Для эмбо-лизации используют катетер 3 F. Ятрогенные артериовенозные свищи эмболизируют спиралями. Их можно точно ввести в намеченные для эмболизации сосуды, сведя к минимуму риск повреждения почечной паренхимы (рис. 7.2). Серьезные осложнения встречаются редко. Среди них следует отметить случайную эмболизацию сосудов вне свища и тромбоз почечной артерии.
Эмболизация — основной метод остановки кровотечения из почки, мочевых путей и органов малого таза. Причиной массивного кровотечения обычно являются травма, например перелом таза, хирургические вмешательства и опухоли. Рецидивирующие, трудно поддающиеся лечению кровотечения бывают при лучевом цистите, опухолях и некоторых других заболеваниях. При стабильной гемодинамике перед эмболизацией проводят неинвазивные исследования — обычно КТ с контрастированием.
При кровотечении из органов малого таза сначала выполняют тазовую артериографию (для этого катетеризируют одну из бедренных артерий). Затем проводят селективную катетеризацию и эмболизацию внутренних подвздошных артерий. Большое количество анастомозов между правой и левой внутренними подвздошными артериями объясняет необходимость двусторонней эмболизации. Обычно используют кусочки желатиновой губки, потому что они быстро расправляются в сосуде, в отсутствие нарушений свертывания крови сразу останавливают кровотечение и впоследствии рассасываются. Желатиновая губка легко режется на кусочки, соответствующие диаметру кровоточащего сосуда. Вместо желатиновой губки или одновременно с ней можно применять спирали. Однако при повторном кровотечении они могут препятствовать введению эмболизирую-щего материала во внутреннюю подвздошную артерию. При переломах таза не используют такие эмболизирую-щие материалы, как желатиновая пудра и гранулы из поливинилового спирта (Ивалон), так как они вызывают эмболизацию мелких сосудов и, следовательно, повышают риск ишемизации неповрежденных органов. Осложнения эмболизации внутренних подвздошных артерий наблюдаются крайне редко.
Опухоли почки
Рак почки
Основной метод лечения рака почки — хирургический. Иногда перед операцией проводят эмболизацию почечной артерии. Это вмешательство уменьшает интраопе-рационную кровопотерю и позволяет сразу перевязать почечную вену. Эмболизация почечной артерии предпочтительна при очень крупных опухолях, а также при наличии множественных питающих опухоль артерий. Это вмешательство облегчает послойное разделение тканей и упрощает тем самым нефрэктомию. Эмболизацию почечной артерии выполняют за несколько часов или суток до нефрэктомии.
Эмболизацию применяют как паллиативный метод лечения при неоперабельном раке почки, проявляющемся сильной болью и выраженной гематурией. Это вмешательство проводят также при двустороннем раке почки и раке единственной почки вместо паллиативной
Глава 7. Эндоваскулярные вмешательства
|
|
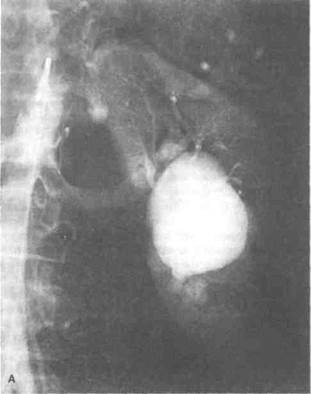
Рисунок 7.1. Эмболизация крупного артериовенозного свища почки (больная 64 лет обратилась к врачу по поводу гематурии). А. Аортограмма до эмболизации. Видны расширенная левая почечная артерия и крупный артериовенозный свищ в нижнем полюсе левой почки. Сообщающаяся со свищом вена расширена. Б. Субтракционная селективная почечная артериограмма после эмболизации. Видно исчезновение кровотока в артериовенозном свище. Спирали установлены в дистальной части артерии, кровоснабжающей нижний сегмент почки, и в свище. После эмболизации гематурия прекратилась.
операции, чтобы максимально сохранить функционирующую почечную паренхиму. В отдельных случаях выполняют предоперационную эмболизацию метастазов рака почки в кости. Это уменьшает интраоперационную кровопотерю при их удалении. До и после вмешательства обязательно проводят КТ или МРТ.
Перед эмболизацией выполняют аортографию или селективную почечную артериографию. Чтобы предупредить попадание эмболизирующего материала в другие сосуды, можно использовать баллонный катетер. Однако многие врачи, несмотря на это, предпочитают обычные катетеры. Предоперационную эмболизацию проводят с помощью желатиновых губок (рис. 7.3). Спирали с этой целью не используют, потому что они могут смещаться во время манипуляций на почке. Паллиативную эмболизацию неоперабельных опухолей проводят с помощью чистого этанола. При метастазах в кости вводят гранулы поливинилового спирта. С помощью ангиографии контролируют окклюзию эмболизируемого сосуда.
В целом эмболизация опухолей почки безопасна. Гематома в месте пункции и случайная эмболизация другого сосуда наблюдаются менее чем в 2% случаев. По-
сле вмешательства у большинства больных возникает постэмболизационный синдром, который проявляется сильной болью, тошнотой, рвотой, лихорадкой и лейкоцитозом. Возможны также парез кишечника, преходящая артериальная гипертония, сепсис и обратимая почечная недостаточность. Постэмболизационный синдром обусловлен некрозом опухоли при успешной эмболизации. Он развивается через несколько часов после вмешательства и может длиться несколько суток. При исследовании эмболизированных тканей отмечаются отек и скопление газа. Тяжесть постэмболизационного синдрома определяется величиной участка некроза. Назначают анальгетики и антимикробные средства. По некоторым данным, тяжесть постэмболизационного синдрома уменьшается, если до эмболизации применяют глюкокортикоиды и антимикробные средства. Откладывать из-за постэмболизационного синдрома плановую операцию не следует.
Ангиомиолипома почки
Селективную эмболизацию с успехом используют и при ангиомиолипоме почки. Она позволяет быстро остано-
Глава 7. Эндоваскулярные вмешательства
вить кровотечение или предупредить его, сохранив нормальную почечную паренхиму. Плановая эмболизация с целью профилактики кровотечения особенно важна при множественных или двусторонних опухолях, например при туберозном склерозе. Уменьшения опухоли, остановки или предупреждения кровотечения удается добиться в 85—90% случаев. Ангиомиолипому диагностируют с помощью КТ. Этот же метод применяют и для оценки эффективности эмболизации.
Методика эмболизации аналогична таковой при раке почки. Сначала выполняют аортографию, затем проводят селективную катетеризацию питающего опухоль сосуда. По нему вводят смесь чистого этанола и жирорастворимого рентгеноконтрастного средства. Объем смеси определяется объемом опухоли. Смесь вводят до тех пор, пока в эмболизируемом сосуде не прекратится кровоток. Чистый этанол удобен в применении, дешев, вызывает необратимую облитерацию сосудов. Рентгенокон-трастное средство помогает увидеть, где находится и как движется с кровью эмболизирующий материал, а после вмешательства остается в опухоли и позволяет судить об изменении ее размеров. При эмболизации проксимальных ветвей почечной артерии, когда велик риск попадания эмболизирующего материала в другие сосуды, используют баллонный катетер. Осложнения те же, что после эмболизации при раке почки. Примерноу 10—15% больных наблюдается рецидив кровотечения, по поводу которого выполняют повторную эмболизацию.
Эндоваскулярная деструкция почки
К эндоваскулярной деструкции почки прибегают в исключительных случаях — чтобы прекратить продукцию мочи и облегчить состояние у умирающих больных с мочевыми свищами, предотвратить избыточную потерю белка или избавить от тяжелой артериальной гипертонии. Нельзя забывать, что даже в терминальной стадии ХПН почки синтезируют витамин D и эритропоэтин. Кроме того, после эндоваскулярной деструкции почки частично утрачивается способность выводить воду. Задача этого вмешательства — полностью прекратить кровоснабжение почечной паренхимы, в том числе из дополнительных источников. Эмболизирующий материал должен заполнить все артериальное русло почки, но не вызвать осложнений при попадании в вены. Техника вмешательства одинакова у взрослых, детей и больных, перенесших трансплантацию почки. Эндоваскулярная деструкция почки достаточно безопасна и в большинстве случаев эффективна.
На первом этапе выполняют аортографию, затем катетеризируют почечную артерию и проводят селективную почечную артериографию. В сосуд вводят баллонный катетер и через него рентгеноконтрастное средство. При контрастировании определяют объем эмболизирующего материала. Оптимальным средством для эндоваскулярной деструкции почки является чистый этанол (его преимущества перечислены выше). Баллон
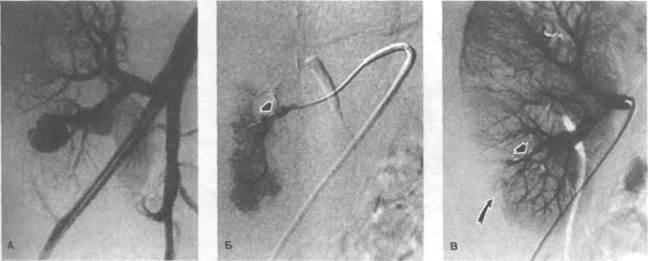
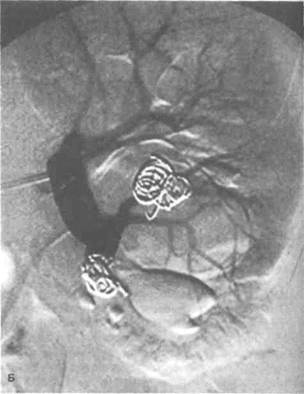
Рисунок 7.2. Эмболизация артериовенозного свища, развившегося после биопсии пересаженной почки (больной 14 лет с артериальной гипертонией, при аускультации над трансплантатом выслушивается сосудистый шум). А. Субтракционная тазовая ар-териограмма до эмболизации. Выявлены артериовенозный свищ пересаженной почки, образованный нижней сегментарной артерией, и расширение сообщающейся со свищом вены. Б. Субтракционная тазовая артериограмма во время эмболизации. Визуализируется катетеризированная почечная артерия, катетер 3 F находится в нижней сегментарной артерии. Стрелкой показаны несколько спиралей, прекративших кровоток в свище. В. Субтракционная тазовая артериограмма после эмболизации. Кровоток в свище (показан прямой стрелкой) отсутствует, ишемия паренхимы нижнего полюса (показана изогнутой стрелкой) минимальна.
Глава 7. Эндоваскулярные вмешательства
раздувают, чтобы предотвратить рефлюкс эмболизи-рующего материала, и медленно вводят рассчитанный объем чистого этанола. Этанол, находящийся в катетере, аспирируют и выполняют ангиографию. Процедуру повторяют, пока кровоток в почке не прекратится полностью.
У всех больных возникает постэмболизационный синдром, который длится несколько суток, поэтому обязательно назначают антимикробные средства и анальгетики. Редкое, но опасное осложнение — случайная эмболизация надпочечниковой или других артерий. Избежать его позволяет применение баллонного катетера. Системное действие этанола неопасно. Частота осложнений и летальных исходов после эндоваскулярной деструкции почки ниже, чем после нефрэктомии.
Варикоцеле
Варикоцеле и мужское бесплодие подробно описаны в гл. 46. Диагноз варикоцеле ставится при физикальном исследовании. По данным литературы, устранение варикоцеле улучшает показатели исследования спермы и
повышает фертильность. Хирургическое вмешательство по поводу варикоцеле и эмболизация яичковой вены одинаково эффективны. Однако эмболизация лучше переносится больными, менее травматична при двустороннем варикоцеле, позволяет быстрее вернуться к повседневной жизни.
Вмешательство проводят под местной анестезией, в/в вводят транквилизаторы. Многие врачи предпочитают эмболизировать яичковую вену из трансъюгулярного доступа (обычно под контролем УЗ И), хотя можно использовать и бедренный. Катетер продвигают в левую яичковую вену (варикоцеле обычно локализуется слева) под контролем рентгеноскопии. Левая яичковая вена, как правило, впадает в почечную вену, правая — непосредственно в нижнюю полую. Больного укладывают в положение Фаулера и контрастируют левую яичковую вену. Для варикоцеле характерны недостаточность вен лозовидного сплетения и заполнение коллатералей. Яичковую вену эмболизируют спиралями, начиная от уровня паховой связки и заканчивая на уровне почечной вены. Процедуру проводят, пока не прекратится кровоток в яичковой вене и коллатеральных сосудах.
|
|
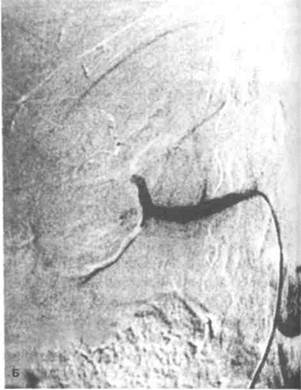
Рисунок 7.3. Предоперационная эмболизация при раке почки (больная 28 лет). А. Субтракционная селективная почечная арте-риограмма до эмболизации. Видны крупное обильно васкуляризованное объемное образование, занимающее почти всю правую почку, и опухолевый тромб в почечной вене. Б. Субтракционная селективная почечная артериограмма после эмболизации. После эмболизации желатиновой губкой полностью отсутствует кровоток в опухоли и во всей почке. Контрастирован только ствол почечной артерии.
Глава 7. Эндоваскулярные вмешательства
При двустороннем варикоцеле одномоментно эмболи-зируют правую яичковую вену.
Частота рецидивов варикоцеле после эмболизации яичковой вены составляет 4%. Осложнения обычно не представляют опасности. Среди них следует отметить попадание рентгеноконтрастного средства в окружающие ткани при перфорации вены, эмболизацию другого сосуда, спазм вен и гематому. В редких случаях наблюдаются аритмии и аллергия.
Хроническое нарушение кровообращения в венах таза
Хроническое нарушение кровообращения в венах таза является одной из причин хронической боли внизу живота и характеризуется варикозным расширением яичниковых вен. Все симптомы обычно усиливаются при переутомлении, перед менструацией и при длительном пребывании в положении стоя. У некоторых больных наблюдается варикозное расширение вен вульвы и ног. Причины заболевания разнообразны. Диагноз подтверждается с помощью дуплексного УЗ И. Это же исследование используют для оценки эффективности эмболизации яичниковых вен. Она стойко уменьшает или устраняет все проявления хронического нарушения кровообращения в венах таза более чем у 70% больных. У большинства эффект отмечается в течение первых 2 нед после вмешательства. Яичниковую вену катетеризируют бедренным доступом. Для эмболизации используют спирали или синтетический клей, которые вводят в сосуд на уровне входа в малый таз. Осложнения те же, что после эмболизации яичковых вен. На фер-тильность эмболизация яичниковых вен не влияет.
БАЛЛОННАЯ АНГИОПЛАСТИКА И
УСТАНОВКА СТЕНТОВ
Атеросклероз и стеноз почечной артерии — частые причины ХПН, а стеноз почечной артерии, кроме того, — самая частая причина симптоматической артериальной гипертонии. Общепринятый метод лечения этой патологии — хирургический. Его эффективность превышает 70%. Однако в последние годы вместо открытых реконструктивных вмешательств все чаще проводят эндоваскулярные — баллонную ангиопластику и установку стентов. Отбор больных с гемодинамически значимым стенозом проводят с помощью ряда исследований. Это сцинтиграфия почек после приема каптоприла, дуплексное УЗИ, КТ, МРТ и ангиография. Они же используются для наблюдения после лечения. Достоинства и недостатки этих методов обсуждаются в гл. 6.
Стеноз может локализоваться в устье, стволе или ветвях почечной артерии. Стеноз устья типичен для атеро-склеротического поражения почечной артерии, суженный участок при этом расположен не дальше чем в 3 мм от аорты. Для фибромышечной дисплазии более характерно поражение ствола и ветвей почечной артерии. В
литературе приводятся разные данные об эффективности баллонной ангиопластики при стенозе почечной артерии. Некоторые авторы указывают, что при атеросклерозе почечной артерии она не превышает 35%. Однако в большинстве других работ приводятся более обнадеживающие результаты. После баллонной ангиопластики функция почек стабилизируется или улучшается более чем у 80% больных, а АД снижается или нормализуется у 63—70%. Наилучшие результаты баллонной ангиопластики наблюдаются при фибромышечной дисплазии почечной артерии. Это вмешательство оказывается эффективным примерно у 90% больных. В связи с этим баллонная ангиопластика считается методом выбора при этом заболевании.
Установку стента при стенозе почечной артерии принято считать резервной мерой. Ее проводят при неэффективности ангиопластики, расслаивании почечной артерии, остаточном стенозе более 30%, раннем повторном стенозе и стенозе устья почечной артерии. Стент позволяет стабилизировать функцию почек у 38%, улучшить — у 27%, снизить АД — у 56% и нормализовать его — у 10% больных. Баллонную ангиопластику и установку стента с успехом применяют при стенозе артерии пересаженной почки. По данным литературы, в среднем через 10,9 мес после установки стента повторный стеноз возникает у 16% больных, в более поздние сроки—у 20—30%. Повторные эндоваскулярные вмешательства восстанавливают проходимость артерии более чем в 90% случаев.
Для баллонной ангиопластики и установки стента, как правило, используют бедренный доступ. Вмешательство начинают с аортографии, затем проводят селективную почечную артериографию. При этом уточняют локализацию и степень стеноза, а также диаметр сосуда. При ХПН вместо йодсодержащих рентгенокон-трастных средств применяют гадолиний или углекислый газ. О гемодинамически значимом стенозе свидетельствуют сужение сосуда на 50% и более, постстеноти-ческая дилатация, развитая сеть коллатералей и градиент систолического АД на уровне стеноза более 20 мм рт. ст. Перед вмешательством назначают гепарин, через катетер в почечную артерию вводят вазодилататор, например нитроглицерин. Через суженный участок сначала проводят гибкий проводник. При выраженном стенозе может потребоваться предварительная дилатация баллоном малого диаметра. Чтобы стабилизировать положение баллонного катетера и облегчить введение рентгеноконтрастного средства, в артерию устанавливают проводниковую трубку. Точность манипуляций постоянно контролируют с помощью рентгеноскопии и введения рентгеноконтрастного средства малыми порциями. После баллонной ангиопластики часто возникает небольшой надрыв интимы почечной артерии. При необходимости установки стента мы предпочитаем использовать стент Пальмаса. Он надевается на баллонный катетер и расправляется при раздувании баллона. Диаметр сосуда, в который устанавливают стент, дол-
Глава 7. Эндоваскулярные вмешательства
жен быть не менее 6 мм. Длина стента 10—20 мм. При стенозе устья почечной артерии стент должен выступать в просвет аорты на 1—2 мм (рис. 7.4).
Вмешательство считается успешным, если остаточный стеноз не превышает 30% и невысок градиент систолического АД на уровне стеноза. После вмешательства показаны антиагреганты (дипиридамол или аспирин) и наблюдение. Частота осложнений после баллонной ангиопластики и установки стента в почечную артерию колеблется в широких пределах, при выполнении опытным специалистом составляет 3—10%. Среди осложнений следует отметить гематому в месте пункции, ложную аневризму бедренной артерии, нефротоксическое действие рентгеноконтрастных средств, атероэмболию, смещение стента, расслаивание, тромбоз и разрыв почечной артерии. Описаны летальные исходы после баллонной ангиопластики и установки стента в почечную артерию.
НАПРАВЛЕННЫЙ ТРОМБОЛИЗИС
Направленный тромболизис широко применяют при тромбозе периферических сосудов. Сведения о его использовании при тромбозе почечной артерии и аортопо-чечного шунта немногочисленны. По данным некоторых авторов, этот метод может применяться при остром тромбозе почечной артерии перед баллонной ангиопластикой, а также при острой тромбоэмболии почечной артерии.
Диагноз тромбоза почечной артерии устанавливают с помощью неинвазивных методов — дуплексного УЗИ, магнитно-резонансной или КТ-ангиографии, а затем подтверждают при ангиографии. Ангиографию проводят бедренным доступом, в тромбированный участок вводят катетер и через него струйно или капельно начи-
нают вводить тромболитики. Чаще всего применяют урокиназу. Разработаны разные схемы назначения это- I го препарата. Мы предпочитаем постоянную инфузию в средних дозах (150 000 ед/ч) в сочетании с назначением гепарина (для предупреждения тромбоза вокруг катетера) и антимикробных средств. На всем протяже- | нии тромболизиса больного наблюдают в отделении реанимации. Особое внимание обращают на состояние кожи (наличие гематом). Ангиографию повторяют через 12—24 ч после начала лечения. После того как проходимость сосуда восстанавливается, обычно становится ясно, что причиной тромбоза явился стеноз почечной артерии. В этом случае прибегают к баллонной ангиопластике или установке стента.
Среди осложнений следует отметить кровотечение, гематому в месте пункции и инфекции. Кровотечение может быть массивным и потребовать переливания компонентов крови и отмены тромболитика. Риск осложнений напрямую зависит от длительности введения и дозы препарата. Аллергия к урокиназе наблюдается редко. Возможен озноб, который прекращается после в/в введения петидина.
ЛИТЕРАТУРА
Agolini SF et al.: Arterial embolization is a rapid and effective technique for controlling pelvic fracture hemorrhage. J Trauma 1997; 43:395.
Blum U et al.: Treatment of ostial renal artery stenoses with vascular endoprostheses after unsuccessful balloon angioplasty. N Engl J Med 1997; 336:459.
Bonelli FS et al.: Renal artery angioplasty: Technical results and clinical outcome in 320 patients. Mayo Clin Proc 1995; 70:1041.
Borge MA et al.: Percutaneous renal ablation in children with end-stage renal disease. J Vase Interv Radiol 1992; 3:467.
Boyer L et al.: Percutaneous recanalization of recent renal artery occlusions: Report.of 10 cases. Cardiovasc Interv Radiol 1994; 17:258.
|
|
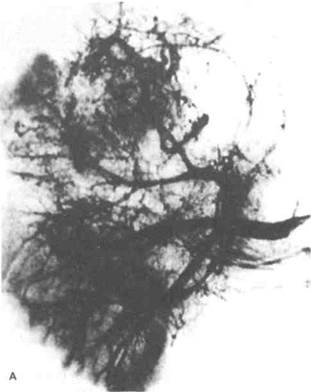
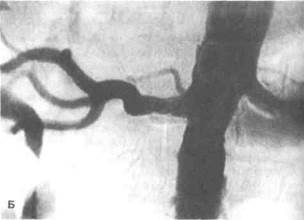
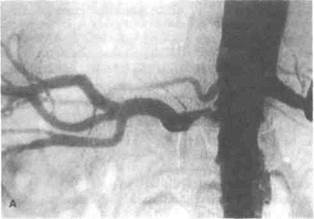
Рисунок 7.4. Установка стента при стенозе почечной артерии (больная 80 лет с артериальной гипертонией и атеросклеротиче-ским стенозом правой почечной артерии, одновременный прием трех гипотензивных средств оказался неэффективным). А. Аортограмма до установки стента. Визуализируется выраженное сужение устья правой почечной артерии. Б. Аортограмма после установки стента Пальмаса длиной 20 мм. Стент расправлен до диаметра 6 мм и слегка выступает в просвет аорты. Почечная артерия проходима. После вмешательства АД снизилось.
Глава 7. Эндоваскулярные вмешательства
Capasso P et al.: Treatment of symptomatic pelvic varices by ovarian vein embolization. Cardiovasc Interv Radiol 1997; 20:107.
Golwyn DH Jr et al.: Percutaneous transcatheter renal ablation with absolute ethanol for uncontrolled hypertension or nephrotic syndrome: Results in 11 patients with end-stage renal disease. J Vase Interv Radiol 1997; 8:527.
Greco BA, Breyer JA: Atherosclerotic ischemic renal disease. Am J Kidney Dis 1997; 29:167.
Han YM et al.: Renal angiomyolipoma: Selective arterial embolization — effectiveness and changes in an-giomyogenic components in long-term follow-up. Radiology 1997; 204:65.
Lee W et al.: Renal angiomyolipoma: Embolotherapy with a mixture of alcohol and iodized oil. J Vase Interv Radiol 1998; 9:255.
Meglin AJ: Renal embolization. In: Sandhu J, Meglin AJ, Trerotola SO (eds): SCVIR Syllabus, vol. 7. Thoracic and Visceral Nonvascular Interventions/Genitourinary Interventions. Society of Cardiovascular and Interventional Radiology, 1997.
Morris CS et al.: Treatment of acute aortorenal bypass graft thrombosis by means of primary stent placement and adjunctive thrombolysis. J Vase Interv Radiol 1998; 9:961.
Palmaz JC. The current status of vascular intervention in ischemic nephropathy. J Vase Interv Radiol 1998; 9:539.
Park JH et al.: Transcatheter arterial embolization of unresectable renal cell carcinoma with a mixture of ethanol and iodized oil. Cardiovasc Interv Radiol 1994; 17:323.
Perrini S et al.: Transcatheter embolization of biopsy related vascular injury in the transplanted kidney: Immediate and long-term outcome. J Vase Interv Radiol 1998; 9:1011.
Phadke RV et al.: Iatrogenic renal vascular injuries and their radiological management. Clin Radiol 1997; 52:119.
Reilly KJ, Shapiro MB, Haskal ZJ: Angiographic embolization of a penetrating traumatic renal arteriovenous fistula. J Trauma 1996; 41:763.
Saitoh H et al.: Long term results of ethanol embolization of renal cell carcinoma. Radiat Med 1997; 15:99.
Shlansky-Goldberg RDetal.: Percutaneous varicocele embolization versus surgical ligation for the treatment of infertility: Changes in seminal parameters and pregnancy outcomes. J Vase Interv Radiol 1997; 8:759.
Sierre SD et al.: Treatment of recurrent transplant renal artery stenosis with metallic stents. J Vase Interv Radiol 1998; 9:639.
Soulen NC et al.: Elective embolization for prevention of hemorrhage from renal angiomylipomas. J Vase Interv Radiol 1994; 5:587.
Steinbach F et al.: Long-term survival after surgical revascularization for atherosclerotic renal artery disease. J Urol 1997; 158:38.
Sun S, Lang EV. Bone metastases from renal cell carcinoma: Preoperative embolization. J Vase Interv Radiol 1998; 9:263.
Tegtmeyer CJ et al.: Results and complications of angioplasty in fibro-muscular disease. Circulation 1991; 83(Suppl. I): 155.
Wallace SW et al.: Embolization of renal carcinoma. Experience with 100 patients. Radiology 1981; 138:563.
Date: 2016-11-17; view: 372; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |