
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Б) Гестагенные (прогестагенные) и антигестагенные препараты 4 page
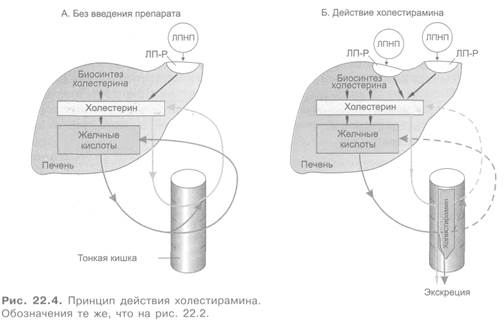

лечения, приходит к исходному уровню. Содержание в плазме крови ЛПВП не изменяется или несколько повышается.
Наиболее эффективен холестирамин при гиперлипопротеинемии IIа типа (см. табл. 22.3). Применяется также при IIб типе в сочетании с фибратами или кислотой никотиновой. Принимают препарат внутрь. Из побочных эффектов наиболее типичны запор, тошнота, рвота.
Кроме холестирамина, в качестве желчного секвестранта применяется также другая высокомолекулярная ионообменная смола — колестипол (сополимер диэтилпентамина и эпихлоргидрина). Он обладает более приятными вкусовыми качествами, чем холестирамин, при примерно одинаковой эффективности.
Всасыванию холестерина в кишечнике препятствует также бета-ситостерин (стероидное соединение растительного происхождения). У человека практически не всасывается из неповрежденного кишечника, однако при нарушении его барьерной функции обнаруживается в крови и может приводить к образованию ксантом. Препятствует абсорбции эндогенного и экзогенного холестерина. Последний эффект объясняется взаимодействием бета-ситостерина с желчными кислотами, которые необходимы для всасывания холестерина. Бета-ситостерин образует также комплексы с холестерином, вследствие чего с экскрементами выделяются повышенные количества холестерина. Уменьшаются содержание в плазме холестерина и триглицеридов, а также концентрация ЛПНП, хотя синтез холестерина в печени компенсаторно усиливается.
В основном применяется при II типе гиперлипопротеинемии. Эффективность препарата невысокая. Стоимость значительная. Переносится препарат хорошо. Возможны побочные эффекты: понос, иногда тошнота и рвота.
Пробукол (лорелко) по химическому строению относится к бисфенолам (напоминает токоферол). Механизм гиполипидемического действия пробукола недостаточно ясен. Он уменьшает содержание в плазме крови ЛПНП, стимулирует захват печенью ЛПНП (без участия рецепторов). На уровень триглицеридсодержащих липопротеинов практически не влияет. Показано, что он обладает антиоксидантной активностью, благодаря чему угнетает окисление ЛПНП, снижая их атерогенность.
Недостатком пробукола является то, что он снижает содержание в крови ЛПВП.
Назначают препарат внутрь. Всасывается не полностью (около 10%) и медленно. t1/2 ~ 1 мес. После прекращения приема обнаруживается в крови в течение 3-5 мес. При этом гиполипидемический эффект сохраняется до 3-6 нед. Выделяется преимущественно с желчью в кишечник, откуда выводится с экскрементами.
Применяется при II типе гиперлипопротеинемии. Максимальный эффект развивается через 1-3 мес. Переносится препарат хорошо. Из побочных эффектов наиболее часты тошнота, диарея, боли в области живота.
Ряд важных препаратов относится к группе фибратов — производных фиброевой кислоты (клофибрат, гемфиброзил, безафибрат, фенофибрат, ципрофибрат). Они повышают активность липопротеинлипазы эндотелия, увеличивают число ЛП-рецепторов и стимулируют эндоцитоз ЛПНП печенью. Уменьшают также синтез в печени и поступление в кровь ЛПОНП. Кроме того, в небольшой степени ингибируют синтез холестерина в печени (в основном на стадии образования мевалоновой кислоты). В итоге в крови снижается содержание ЛПОНП, в меньшей степени ЛПНП (см. табл. 22.1).
Наиболее изученным гиполипидемическим препаратом этой группы является клофибрат (клофибрейт, мисклерон). В организме он быстро и полностью превращается в парахлорфеноксиизомасляную кислоту, которая и обладает гиполипидемической активностью. Эффект проявляется уже через 2-5 дней после начала приема препарата и становится особенно выраженным через несколько недель или месяцев. При длительном лечении клофибратом наблюдается небольшое повышение в крови уровня антиатерогенных ЛПВП.
Клофибрат снижает агрегацию тромбоцитов, уменьшает содержание фибрина и повышает фибринолитическую активность крови.
Он хорошо всасывается из желудочно-кишечного тракта. Максимальная концентрация его активного метаболита (парахлорфеноксиизомасляной кислоты) определяется в крови через 4 ч. Снижение концентрации на 50% происходит примерно за 12 ч. В виде конъюгатов (глюкуронидов) выделяется с мочой.
Применяется при всех типах гиперлипопротеинемии, за исключением I типа. Особенно эффективен при III типе гиперлипопротеинемии (снижает повышенный уровень триглицеридов и холестерина). При II типе гиперлипопротеинемии применяется в сочетании с веществами, связывающими желчные кислоты (холестирамин и др.).
Из побочных эффектов возможны тошнота, диарея, сонливость, кожные высыпания, лейкопения, холецистит, образование холестериновых желчных камней, аритмии, снижение либидо, иногда сосудистые нарушения.
В настоящее время клофибрат применяется значительно реже, поскольку новые препараты из группы фибратов менее токсичны и реже вызывают побочные эффекты. Многие клиницисты рекомендуют применять клофибрат только при неэффективности гемфиброзила либо вообще отказаться от его использования.
По эффективности гемфиброзил, безафибрат, фенофибрат и ципрофибрат (липанор) несколько превосходят клофибрат. Механизм их действия аналогичен таковому для клофибрата. Имеются некоторые различия в фармакокинетике (табл. 22.4). Наиболее длительно действуют фенофибрат (20-25 ч) и ципрофибрат (> 48 ч). Максимальный клинический эффект развивается медленно (для гемфиброзила через 4 нед).
| Таблица 22.4Фармакокинетика некоторых фибратов | |||||
| Препарат (активный метаболит) | Всасывание из пищеварительного тракта | Скорость достижения максимальной концентрации, ч | Связывание с белками плазмы крови, % | Время снижения концентрации веществ в крови на 50% (tl/2, ч) | Выведение препаратов и метаболитов через почки |
| Клофибрат (n -хлорофеноксиизомасляная кислота) | Полное | 3-6 | 95-97 | 12-15 | 10—20% неизмененного вещества; 40-70% — глюкурониды |
| Гемфиброзил | Практически полное (>90%) | 1-2 | 1,5 | 70% неизмененного вещества; 2% — метаболиты | |
| Безафибрат | Полное | 94-96 | ~2 | 40% неизмененного вещества; 42% — метаболиты | |
| Фенофибрат (фенофиброевая кислота) | ~30% | 4-8 | 20-25 | 60% — метаболиты |
Характер побочных эффектов у новых препаратов сходен с таковыми при использовании клофибрата, но частота их существенно ниже.
Показания к применению аналогичны для всей группы фибратов.
Кислота никотиновая (ниацин) уменьшает содержание в плазме крови ЛПОНП, в меньшей степени ЛПНП и ЛППП. Уровень триглицеридов начинает снижаться раньше (через 1-4 дня), чем холестерина (на 5-7-й день). Кислота никотиновая угнетает липолиз в жировой ткани (благодаря активации фосфодиэстеразы уменьшается содержание цАМФ, что понижает активность внутриклеточной липазы). При этом содержание в крови жирных кислот и их поступление к печени снижаются. Естественно, это сказывается на биосинтезе триглицеридов и ЛПОНП. Содержание ЛПОНП и ЛПНП в плазме уменьшается. При длительном применении кислота никотиновая повышает уровень ЛПВП.
Она хорошо и быстро всасывается из желудочно-кишечного тракта. Выделяется с мочой, в основном в виде неизмененного вещества и частично — его метаболитов.
В качестве гиполипидемического средства эффективна при гиперлипопротеинемии II-V типа (особенно при III и V). Принимается в высоких дозах (примерно в 100 раз выше назначаемых в качестве витамина).
Применение кислоты никотиновой ограничивают ее побочные эффекты: гиперемия кожи, зуд, рвота, диарея, возможны образование пептических язв желудка, дисфункция печени, гипергликемия, гиперурикемия и др.
Для снижения выраженности побочного действия кислоты никотиновой синтезированы ее малорастворимые соли, эфиры, амиды, медленно гидролизующиеся до кислоты, но длительно поддерживающие определенный ее уровень в крови. Наиболее эффективными из них оказались пиридилкарбинол (роникол), холексамин. Кроме того, нашли применение такие производные кислоты никотиновой, как ксантинола никотинат и инозитолникотинат.
К числу веществ, способствующих экскреции и катаболизму холестерина, относятся полиненасыщенные (полистовые) жирные кислоты (линолевая, линоленовая и арахидоновая). Они увеличивают содержание холестерина в желчи и экскрементах, а также интенсивность его катаболизма в печени. В медицинской практике применяют препараты линетол и арахиден (содержат смеси этиловых эфиров ненасыщенных жирных кислот). Линетол получают из льняного масла, а арахиден — из липидов поджелудочной железы и надпочечников крупного рогатого скота. Оба препарата применяют как один из компонентов в комплексной терапии гиперлипопротеинемии II-V типа. Вводят их энтерально.
Гиполипидемическим эффектом обладает также декстротироксин (D-тироксин). Он представляет собой синтетический правовращающий изомер гормона щитовидной железы тироксина. Декстротироксин активирует катаболизм холестерина в печени. Под влиянием микросомальных ферментов печени холестерин более интенсивно превращается в желчные кислоты. В плазме крови снижается содержание ЛПНП. В жировой ткани препарат может стимулировать липолиз, что способствует повышению синтеза ЛПОНП. В то же время уровень триглицеридов, а также основной обмен изменяются мало.
Препарат рекомендован для лечения гиперлипопротеинемии II и III типа. Эффективен при энтеральном введении.
Декстротироксин аналогично эндогенному L-тироксину сенсибилизирует миокард к действию катехоламинов, что способствует развитию или усилению стенокардии и сердечных аритмий. Это может приводить к повышению смертности при ишемической болезни сердца. Поэтому в ряде стран применение декстротироксина прекращено или значительно ограничено, хотя отрицательное влияние препарата на сердце и может быть нивелировано β-адреноблокаторами. Декстротироксин в основном назначают людям молодого возраста, особенно с гипофункцией щитовидной железы.
Еще раз следует подчеркнуть, что во многих случаях при лечении гиперлипопротеинемий наиболее выраженный эффект дает комбинированное применение препаратов с разным механизмом действия (статины + холестирамин; гемфиброзил + холестирамин; кислота никотиновая + колестипол; кислота никотиновая + статины + секвестранты желчных кислот).
В комплексе противоатеросклеротических средств используют и так называемые эндотелиотропные препараты (ангиопротекторы), снижающие проницаемость эндотелия для атерогенных липопротеинов. К таким препаратам относится пармидин (пиридинолкарбамат, ангинин, продектин). Обладая антибрадикининовым эффектом, он тормозит отек и уменьшает проницаемость сосудистой стенки. Кроме того, пармидин улучшает микроциркуляцию в сосудистой стенке, уменьшает агрегацию тромбоцитов. Способствует регенерации эластических и мышечных волокон в местах отложения холестерина. Снижает свертываемость крови. Вводят его внутрь в течение нескольких месяцев. Переносится препарат хорошо. Иногда вызывает тошноту, аллергические реакции.
Определенное значение в профилактике развития атеросклероза и его осложнений придается также антиоксидантам (токоферола ацетат, кислота аскорбиновая и др.), влияющим на перекисные механизмы развития атеросклероза. Основной принцип их действия заключается в ингибировании свободнорадикального окисления липидов молекулярным кислородом.
Необходимо учитывать, что об эффективности и безопасности противоатеросклеротических препаратов или их сочетаний можно судить только на основании длительных клинических исследований на большом контингенте больных.
| Препараты | ||
| Название | Средняя терапевтическая доза для взрослых; путь введения | Форма выпуска |
| Гемфиброзил — Gemfibrozil | Внутрь 0,3-0,45 г | Капсулы по 0,3 г; таблетки по 0,45 г |
| Кислота никотиновая — Acidum nicotiniсum | Внутрь 0,025-0,05 г | Порошок; таблетки по 0,05 г |
| Холестирамин — Cholestyraminum | Внутрь 12- 16 г | Порошок (в упаковках по 9 или 378 г) |
| Ловастатин — Lovastatin | Внутрь 0,04 г | Таблетки по 0,02 и 0,04 г |
| Симвастатин — Simvastatin | Внутрь 0,01-0, 04 г | Таблетки по 0,005; 0,01; 0,02 и 0,04 г |
| Флувастатин — Fluvastatin | Внутрь 0,02-0,04 г | Капсулы по 0,02 и 0,04 г; таблетки по 0,01; 0,02 и 0,04 г |
| Пармидин — Parmidinum | Внутрь 0,25-0,75 г | Таблетки по 0,25 г |
Глава 23
СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ ОЖИРЕНИИ
Ожирение проявляется в избыточном отложении жиров. Это возникает в результате нарушения в течение длительного времени энергетического баланса. При этом поступление энергии с пищей превосходит ее расход, например при недостаточной физической нагрузке. Естественно, что важнейшими факторами, способствующими развитию ожирения, являются повышенное содержание жиров в пищевом рационе и гиподинамия. Следует иметь в виду и генетическую предрасположенность к избыточной массе тела. Кроме того, важную роль играют психические и нейроэндокринные факторы, а также возраст.
Ожирение представляет собой серьезную медицинскую проблему, так как является фактором риска развития диабета, сердечно-сосудистых заболеваний, остеоартрита и многих других хронических заболеваний. Кроме того, увеличивается преждевременная смертность такого контингента людей. Поэтому снижение массы тела — не основная и не единственная цель; главная задача лечения ожирения заключается в уменьшении инвалидизации и смертности от заболеваний, сопутствующих ожирению.
Основной принцип лечения ожирения заключается в снижении калорийности принимаемой пищи и повышении физической активности. При недостаточной эффективности этих подходов приходится прибегать к фармакологическим препаратам. Средства, применяемые при лечении ожирения, могут быть представлены следующими группами:
- Средства, подавляющие аппетит (анорексигенные средства).
- Средства, стимулирующие липолиз и термогенез (агонисты β3-адренорецепторов).
- Средства, нарушающие всасывание жиров в пищеварительном тракте (ингибиторы липазы).
- Средства, по органолептическим свойствам заменяющие жиры (обладающие низкой калорийностью или не всасывающиеся из пищеварительного тракта).
- Средства, заменяющие сахар (не являющиеся углеводами и не участвующие в синтезе жиров).
Средства, понижающие аппетит (анорексигенные средства) могут быть представлены следующими группами.
I. Средства, влияющие на катехоламинергическую систему (стимулирующие ЦНС)
Фепранон
II. Средства, влияющие на катехоламинергическую и серотонинергическую системы
Сибутрамин
Все эти препараты влияют на центральные механизмы регуляции аппетита, локализованные в гипоталамусе (см. главу 15.1).
К эффективным анорексигенным веществам относится фенамин — соединение из группы фенилалкиламинов с центральными и периферическими симпатомиметическими свойствами. Механизм его действия заключается главным образом в том, что он усиливает высвобождение из нервных окончаний норадреналина и дофамина и угнетает их обратный захват (см. главу 11.6). При этом стимулируются центральные адренорецепторы и дофаминовые рецепторы (см. табл. 15.1), что приводит к угнетению центра голода. Кроме того, фенамин оказывает стимулирующее влияние на кору головного мозга и, возможно, вторично затормаживает центр голода. Однако анорексигенное действие — не единственный эффект фенамина. В связи с тем что это вещество относится к активным психостимулирующим средствам и обладает выраженными периферическими симпатомиметическими свойствами, при его применении возникают беспокойство, бессонница, тахикардия, повышение артериального давления. Представляет опасность возможность развития физической лекарственной зависимости. Поэтому в качестве анорексигенного средства фенамин не используют.
Был синтезирован ряд аналогов фенамина (производные фенилалкиламина) с более избирательным анорексигенным действием, например фепранон (амфепранон). Фармакологически он сходен с фенамином, но уступает ему по способности уменьшать аппетит. Механизм анорексигенного эффекта фепранона аналогичен таковому фенамина, однако он в меньшей степени стимулирует ЦНС. Кроме того, у него не столь резко выражены периферические адреномиметические эффекты.
Назначение препарата сочетают с уменьшением приема пищи. Вводят фепранон внутрь, обычно за 30-60 мин до еды. Во избежание нарушения сна принимают его только в первой половине дня. Лечение необходимо проводить под наблюдением врача.
При использовании фепранона возможны побочные эффекты со стороны сердечно-сосудистой системы (тахикардия, повышение артериального давления, аритмии) и ЦНС (беспокойство, нарушение сна). Отмечено развитие привыкания и физической лекарственной зависимости.
Противопоказан препарат при выраженной артериальной гипертензии, коронарной недостаточности, нарушениях мозгового кровообращения, при глаукоме, тиреотоксикозе, нервных заболеваниях, сопровождающихся повышением возбудимости ЦНС и судорогами.
Анорексигенным свойством обладают и избирательные ингибиторы обратного нейронального захвата серотонина. Однако известные ранее препараты этой группы в связи с побочными эффектами больше не применяются. В качестве примера можно назвать флуоксетин, используемый в основном в качестве антидепрессанта (см. главу 11.2). Однако он обладает и выраженным анорексигенным эффектом.
Сибутрамин (меридиа) является анорексигенным средством, ингибирующим обратный нейрональный захват норадреналина, серотонина и дофамина. Понижает концентрацию в сыворотке крови мочевой кислоты, благоприятно влияет на содержание липидов.
Быстро и хорошо (~ 77%) всасывается из пищеварительного тракта. Большая часть препарата метаболизируется при первом прохождении через печень. Образующиеся метаболиты обладают анорексигенной активностью. Сибутрамин и метаболиты в значительной степени связываются с белками плазмы крови; выделяются в основном почками.
Из побочных эффектов отмечаются прессорное действие, тахикардия, нарушение сна, головная боль, стимуляция ЦНС, запор и др.
Открытие на адипоцитах жировой ткани β3-адренорецепторов и выяснение их стимулирующего влияния на липолиз и термогенез способствовали поиску агонистов этих рецепторов в качестве средств для лечения ожирения. Получены первые соединения этого типа и проведены предварительные клинические испытания. Применение указанных веществ приводило к снижению у пациентов повышенной массы тела, однако оценить перспективы таких соединений в лечении ожирения пока затруднительно.
Одним из путей лечения ожирения является ограничение всасывания жиров в кишечнике. Достигается это путем ингибирования фермента липазы, необходимой для всасывания пищевых жиров. Одним из таких препаратов является орлистат (ксеникал). Он необратимо ингибирует липазу в желудке и кишечнике, что препятствует гидролизу пищевых триглицеридов на свободные жирные кислоты и моноглицериды. При этом всасывание жиров (триглицеридов, холестерина) уменьшается примерно на 30% (при 3-кратном энтеральном приеме препарата в день). Несколько нарушается также всасывание жирорастворимых витаминов. Сам орлистат абсорбируется в незначительной степени. Около 83% препарата выделяется кишечником в неизмененном виде. Почками выводится менее 2% вещества. Полностью орлистат элиминирует через 3-5 дней. Побочные эффекты выражены в небольшой степени и зависят от содержания пищевых жиров. Обычно это императивные позывы к дефекации, боли в области живота, диарея, тошнота, рвота.
Кроме того, используются различные заменители жиров, обладающие более низкой калорийностью или плохо всасывающиеся из пищеварительного тракта. Органолептически и по консистенции они имитируют жиры и поэтому с успехом используются в кулинарии. Одним из таких заменителей является олестра, которая совсем не всасывается из кишечника. Она является производным полиэстера сукрозы, содержащим 6-8 боковых цепей в виде жирных кислот.
Олестра угнетает всасывание жирорастворимых витаминов (поэтому в ее состав добавляются витамины A, D, Е и К), а также абсорбцию холестерина и желчных кислот. Снижает содержание в крови ЛПНП.
Побочные эффекты: спастические боли в области живота, диарея.
Для снижения калорийности пищи уже давно рекомендовано ограничивать прием сахара или пользоваться его заменителями неуглеводной структуры (типа сахарина, аспартама), которые по вкусу сходны с сахаром, но обладают низкой калорийностью или плохо всасываются из пищеварительного тракта. Это весьма рациональный путь, так как углеводы (глюкоза) являются одним из важных источников синтеза жиров в организме.
Поиски новых средств для лечения ожирения проводятся в основном в ряду веществ с анорексигенной активностью. Так, выделение гормона клеток жировой ткани лептина (см. главу 15.1), подавляющего аппетит, привело к созданию рекомбинантного лептина. Введение его страдающим ожирением способствует снижению массы тела. Однако это наблюдалось только при недостаточности эндогенного лептина.
Установлена важная роль в регуляции массы тела нейропептида Y, который повышает аппетит. Поэтому ведутся интенсивные поиски антагонистов этого пептида.
Аппетит подавляет и меланокортин, взаимодействующий со специальными рецепторами (МС4). В эксперименте показано, что агонисты этих рецепторов уменьшают аппетит, а антагонисты повышают его. Естественно, что агонисты могут быть использованы в качестве возможных анорексигенных средств.
Выделен пептид орексин, который стимулирует аппетит. Вещества, блокирующие рецепторы орексина, в принципе должны понижать аппетит.
Большой интерес представляет холецистокинин, продуцируемый клетками пищеварительного тракта. Он не только влияет на некоторые функции желудочно-кишечного тракта (см. главу 15), но и функционирует в качестве фактора насыщения. В настоящее время исследуются перспективные для практики соединения, активирующие систему холецистокинина.
Таким образом, поиски анорексигенных средств существенно расширились. Очевиден несомненный прогресс в разработке новых принципов лечения ожирения. Это связано с успехами фундаментальных исследований, определивших новые «мишени» для действия препаратов. Однако по значимости на первом месте по-прежнему остается сочетание малокалорийной диеты с достаточной физической активностью. Фармакотерапия в данном случае имеет вспомогательный характер.
| Препараты | ||
| Название | Средняя терапевтическая доза для взрослых; путь введения | Форма выпуска |
| Фепранон — Phepranonum | Внутрь 0,025 г | Драже по 0,025 г |
| Сибутрамин — Sibutramine | Внутрь 0,005-0,015 г | Капсулы по 0,005 и 0,01 г |
| Орлистат — Orlistat | Внутрь 0,12 г | Капсулы по 0,12 г |
Глава 24
СРЕДСТВА, ПРИМЕНЯЕМЫЕ ДЛЯ ЛЕЧЕНИЯ И ПРОФИЛАКТИКИ ОСТЕОПОРОЗА
При остеопорозе происходит уменьшение массы и плотности костей, изменяется также их микроархитектоника, что приводит к повышению их хрупкости и увеличению риска переломов (позвонков, шейки бедра и др.) и является нередкой причиной инвалидизации и преждевременной смерти пожилых людей. Лечение таких больных длительное и требует значительных финансовых затрат. Большая распространенность остеопороза у людей среднего и старшего возраста стимулировала интенсивный поиск эффективных лекарственных средств для лечения и профилактики этой патологии.
Как известно, костная ткань постоянно находится в процессе обновления. В течение всей жизни происходят резорбция кости (за счет деятельности остеокластов) и образование новой костной ткани (остеобластами). Масса костной ткани достигает максимума к 30 годам и затем постепенно снижается; к 75 годам она может уменьшиться на 30-50%. Остеопороз возникает при нарушении динамического равновесия между резорбцией кости и ее образованием. Регулируется этот баланс рядом эндогенных веществ: половыми гормонами, гормоном паращитовидной железы, гормоном роста, кортикостероидами, кальцитонином, витамином D и его метаболитами, специальными протеинами, регулирующими активность остеокластов (остеопротегерин и др.), цитокинами, ионами кальция. Кроме того, важную роль в поддержании нормальной массы и структуры костей играют механическая нагрузка и генетические факторы.
Препараты, оказывающие благоприятный эффект при остеопорозе, могут быть представлены следующими группами:
I. Гормоны, их аналоги и производные
1. Половые гормоны (эстрогены, андрогены)
2. Кальцитонины
II. Активные метаболиты витамина D3 (альфакальцидол, кальцитриол)
III. Комбинированный препарат животного происхождения (оссеин-гидроксиапатит)
IV. Синтетические соединения
1. Бисфосфонаты (этидронат, памидронат, алендронат и др.)
2. Фториды (натрия фторид, натрия монофторфосфат)
3. Соли кальция (кальция карбонат, цитрат и др.)
4. Анаболические стероиды (ретаболил, феноболин)
Фармакотерапевтическая эффективность приведенных веществ обусловлена
их способностью в той или иной степени восстанавливать нарушенный баланс между образованием кости и ее резорбцией. Исходя из основной направленности действия препаратов, их можно классифицировать следующим образом.
| Средства, подавляющие резорбцию костной ткани | Средства, способствующие образованию и минерализации костной ткани |
| Эстрогены Кальцитонины Бисфосфонаты | Препараты фтора Анаболические стероиды |
| Оссеин-гидроксиапатит Соли кальция Активные метаболиты витамина D3 |
Остеопороз обычно возникает у людей пожилого возраста и связан, как правило, со снижением продукции половых гормонов. Чаще остеопорозом страдают женщины 50-55 лет и старше. Обусловлено это дефицитом эстрогенов, наблюдаемым в менопаузе. При развившемся остеопорозе у 1/3-1/6 женщин возникают переломы. Основным средством профилактики в данном случае являются эстрогены, которые принимают в течение 5-10 лет. Эстрогены, оказывающие угнетающее влияние на остеокласты, уменьшают резорбцию костной ткани. Учитывая предполагаемую возможность повышения при этом частоты рака грудной железы и матки, считаются целесообразным применять эстрогены совместно с гестагенами. Полагают, что такое сочетание гормонов снижает риск развития указанных опухолевых заболеваний.
При постменопаузальном остеопорозе используют также активные метаболиты витамина D3, бисфосфонаты, кальцитонин и другие препараты, подавляющие процесс резорбции костной ткани и(или) стимулирующие ее образование.
Одним из естественных регуляторов гомеостаза кальция является гормон кальцитонин, продуцируемый специальными клетками щитовидной железы (см. главу 20.2.3). Его действие в основном направлено на костную ткань: он подавляет активность остеокластов и таким путем снижает резорбцию кости. Созданы различные препараты кальцитонина: синтетический кальцитонин человека (сибакальцин), природный свиной кальцитонин (кальцитрин), синтетический кальцитонин лосося (миакальцик), кальцитонин угря (элкатонин). В медицинской практике наиболее часто применяют миакальцик. Вводят его подкожно, внутримышечно и интраназально (спрей). Поскольку кальцитонин понижает содержание ионов кальция в крови, необходимо дополнительно вводить соли кальция. Применяют миакальцик при постменопаузальном, сенильном, кортикостероидном остеопорозе. Помимо влияния на обмен кальция, кальцитонины обладают отчетливым болеутоляющим эффектом. Поэтому особенно целесообразно использование препаратов кальцитонина при остеопорозе, сопровождающемся болями.
Побочные эффекты довольно часты: возможны тошнота, снижение аппетита, покраснение кожных покровов и др. У ряда больных возникает резистентность к препарату, что объясняют образованием антител или уменьшением числа рецепторов, с которыми взаимодействует миакальцик. Перерывы в лечении уменьшают вероятность развития устойчивости к препарату. Можно чередовать препараты, получаемые из различных источников.
Важная роль в регуляции кальция принадлежит активным метаболитам витамина D3 (кальцитриол, альфакальцидол). Они способствуют всасыванию в кишечнике кальция и фосфора, а также реабсорбции кальция в почечных канальцах, стимулируют мобилизацию кальция и фосфора из костей и поступление их в плазму крови. При насыщении последней происходит повышение минерализации костей. Указанные препараты снижают уровень паратиреоидного гормона. Их применяют при гипокальциемии (в том числе при гиперпаратиреозе), а также при остеопорозе.
Date: 2015-07-01; view: 846; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |