
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Б) Гестагенные (прогестагенные) и антигестагенные препараты 3 page
В медицинской практике применяют эргокальциферол, кальцитриол, альфа-кальцидол, холекальциферол2, кальцифедиол. D-витаминной активностью обладает также рыбий жир. Эти препараты назначают главным образом для лечения и профилактики рахита. Кроме того, их используют при некоторых заболеваниях костной системы (остеодистрофиях), в хирургии — для ускорения образования костной мозоли, при недостаточности паращитовидных желез, при волчанке кожи и слизистых оболочек. Кальципотриол (псоркутан) применяют местно в виде мазей при псориазе.
Большого внимания заслуживает использование активных метаболитов витамина D3 при остеопорозе, имеющем очень широкое распространение. Проявляется эта патология повышением хрупкости костей, что увеличивает вероятность их переломов. Причины остеопороза весьма разнообразны. Это могут быть эндокринные и генетические факторы, низкое содержание солей кальция в пищевом рационе, дефицит витамина D, гиподинамия и др. Особенно велика частота остеопороза у пожилых людей (больше у женщин), что обычно связано с нарушением продукции половых гормонов (см. главу 24).
Витамин Е (токоферол) объединяет ряд соединений со сходными биологическими свойствами, относящихся к группе токоферолов. Известны 7 токоферолов, их изомеры и синтетические производные. В пищевых продуктах обнаружены α-, β- и γ-токоферолы. Наиболее активен α-токоферол.
Природный α-токоферол имеет D-конфигурацию, а синтетический является полным рацематом α-токоферола (DL-α-токоферол).
Витамин Е находится практически во всех пищевых продуктах. Особенно много его в растительных маслах.
Участие витамина Е в обменных процессах не представляется достаточно ясным. Считают, что витамин Е участвует в регуляции окислительных процессов. Одну из основных его функций относят к антиоксидантному действию. В частности, полагают, что он тормозит окисление ненасыщенных жирных кислот, препятствует образованию их перекисей. Последние имеют значение в развитии атеросклероза, так как они ингибируют простациклинсинтетазу. Кроме того, витамин Е, по-видимому, влияет на клеточное дыхание.
Из желудочно-кишечного тракта всасывается примерно половина витамина Е, содержащегося в пище. Абсорбция его как витамина, растворимого в жирах, требует присутствия желчных кислот. Сначала витамин Е попадает в лимфу, затем — в общий кровоток. Депонируется он в гипофизе, семенниках, надпочечниках и других органах. Выделяются витамин Е и продукты его превращения печенью и почками.
Признаки Е-витаминной недостаточности у человека достоверно не установлены. У ряда животных при недостаточности витамина Е у самцов поражаются семенники вплоть до полной стерильности, а у самок наблюдается рассасывание плода и плаценты, что приводит к самопроизвольному аборту. Кроме того, у животных наблюдается выраженная дистрофия скелетных мышц и миокарда. Возможны изменения со стороны щитовидной железы, печени, ЦНС.
В медицинской практике витамин Е (раствор токоферола ацетата в масле, концентрат витамина Е) применяют при самопроизвольных абортах, мышечной дистрофии, стенокардии, поражении периферических сосудов, ревматоидном артрите, климаксе. Гипервитаминоз Е неизвестен.
Витаминами, растворимыми в жирах, являются также витамины группы К, обладающие антигеморрагическими свойствами (повышают свертываемость крови). К ним относятся природные витамин K1 (филлохинон) и менее активный витамин К2 (менахинон). Сходными свойствами обладает синтетический водорастворимый препарат викасол. Он имеет более широкое применение, так как витамин K1 разрушается под влиянием ультрафиолетовых лучей и щелочей.
Большие количества витамина К находятся в растениях (шпинате, капусте, тыкве и др.). Из продуктов животного происхождения источником витамина К может служить печень. Интенсивно синтезируют его также микроорганизмы толстой кишки.
Витамин К обладает стимулирующим влиянием на синтез в печени протромбина, проконвертина и ряда других факторов свертывания крови. Кроме того, он благоприятствует синтезу АТФ, креатинфосфата, ряда ферментов.
При недостаточности витамина К снижается содержание в крови протромбина и других факторов свертывания крови, что проявляется кровоточивостью тканей, развитием геморрагического диатеза.
Возникает К-гиповитаминоз чаще при нарушении всасывания витамина К (при патологии печени, кишечника).
Абсорбция витамина К происходит в тонкой кишке. Всасывание препаратов витамина К, растворимых в жирах, требует участия желчных кислот. Из кишечника они попадают в лимфу, а затем в кровь.
Водорастворимые препараты с К-витаминной активностью (например, викасол) всасываются непосредственно в кровь. В организме витамин К полностью метаболизируется. Его метаболиты выделяются с желчью и мочой.
Применяют препараты группы витамина К в качестве гемостатиков при кровоточивости и геморрагическом диатезе, связанных с гипопротромбинемией. Их назначают при геморрагической болезни новорожденных, гепатитах, циррозе печени, хронической диарее, язвенной болезни желудка и двенадцатиперстной кишки, по определенным показаниям во время подготовки к операции и в послеоперационном периоде, при маточных кровотечениях. Действие веществ наступает через несколько часов после их введения. Фитоменадион (витамин K1) может быть использован в качестве антагониста антикоагулянтов непрямого действия неодикумарина, фенилина и др. (см. главу 19; 19.1). Вводят препарат внутрь и парентерально.
| Препараты | ||
| Название | Средняя терапевтическая доза1 для взрослых; путь введения | Форма выпуска |
| Препараты водорастворимых витаминов | ||
| Тиамина бромид — Thiamini bromidum | Внутрь 0,00258-0,0129 г; внутримышечно 0,03-0,06 г | Таблетки или драже по 0,00258 г; таблетки по 0,00645 и 0,0129 г; ампулы по 1 мл 3% и 6% раствора |
| Рибофлавин — Riboflavinum | Внутрь 0,005-0,01 г | Порошок; таблетки и драже по 0,002 г; таблетки по 0,005 и 0,01 г |
| Кислота никотиновая — Acidum nicotiniсum | Внутрь 0,02-0,05 г; внутримышечно (в виде натриевой соли) 0,01 г; внутривенно (в виде натриевой соли) 0,05 г | Порошок; таблетки по 0,05 г; ампулы по 1 мл 0,17% раствора натрия никотината (соответствует 0,1% раствору никотиновой кислоты) |
| Никотинамид — Nicotinamidum | Внутрь 0,02-0,1 г; подкожно, внутримышечно и внутривенно 0,01-0,05 г | Порошок; таблетки по 0,005; 0,015 и 0,025 г; ампулы по 1 мл 1% раствора и по 1 и 2 мл 2,5% раствора |
| Кальция пантотенат — Calcii pantothenas | Внутрь 0,1-0,2 г; подкожно, внутримышечно и внутривенно 0,2-0,4 г; наружно 5% раствор и мазь | Порошок; таблетки по 0,1 г; ампулы по 2 мл 20% раствора |
| Пиридоксина гидрохлорид — Pyridoxini hydrochloridum | Внутрь, подкожно, внутримышечно и внутривенно 0,025-0,05 г | Порошок; таблетки по 0,002; 0,005 и 0,01 г; ампулы по 1 мл 1% и 5% раствора |
| Кислота фолиевая — Acidum folicum | Внутрь 0,005 г | Порошок; таблетки по 0,001 г |
| Цианокобаламин — Cyanocobalaminum | Подкожно, внутримышечно и внутривенно 0,0001-0,0005 г | Ампулы по 1 мл 0,003%, 0,01%, 0,02% и 0,05% раствора |
| Кальция пангамат — Calcii pangamas | Внутрь 0,05-0,1 г | Таблетки, покрытые оболочкой, по 0,05 г |
| Кислота аскорбиновая — Acidum ascorbinicum | Внутрь 0,05-0,1 г; внутримышечно и внутривенно (в виде натриевой соли) 0,05-0,15 г | Порошок; драже по 0,05 г; таблетки по 0,025; 0,05 и 0,1 г; ампулы по 1 и 2 мл 5% и 10% раствора |
| Рутин — Rutinum | Внутрь 0,02-0,05 г | Порошок; таблетки по 0,02 г |
| Препараты жирорастворимых витаминов | ||
| Ретинола ацетат — Retinoli acetas | Внутрь и внутримышечно 33 000-100 000 ME в сутки | Драже по 3300 ME; таблетки, покрытые оболочкой, по 33 000 ME; 3,44%, 6,88% и 8,6% растворы в масле для приема внутрь (содержат соответственно в 1 мл 100 000; 200 000 и 250 000 ME); капсулы по 0,2 г 0,86% или 5,68% раствора (по 5000 или 33 000 ME) или по 0,5 г 6,88% раствора (100 000 ME); растворы в масле для внутримышечных инъекций в ампулах, содержащих в 1 мл по 25 000; 50 000 и 100 000 ME |
| Рыбий жир — Oleum jecoris | Внутрь 15 мл | Флаконы по 150 и 200 мл |
| Эргокальциферол — Ergocalciferolim | Внутрь 10 000-100 000 ME в сутки | Драже по 500 ME; 0,0625%, 0,125% и 0,5% растворы в масле (содержат соответственно в 1 мл 25 000; 50 000 и 200 000 ME); 0,5% раствор в спирте (в 1 мл 200 000 ME) |
| Токоферола ацетат — Tocopheroli acetas | Внутрь и внутримышечно 0,015-0,15 г | Флаконы по 10; 20; 25 и 50 мл 5%, 10% и 30% раствора в масле (для приема внутрь); капсулы по 0,1 и 0,2 мл 50% раствора (для приема внутрь); ампулы по 1 мл 5%, 10% и 30% раствора в масле (для внутримышечных инъекций) |
| Викасол — Vicasolum | Внутрь 0,015 г; внутримышечно 0,01 г | Порошок; таблетки по 0,015 г; ампулы по 1 мл 1 % раствора |
| 1 Дозы подбирают индивидуально в зависимости от характера и течения заболевания, возраста больного. |
Глава 22
СРЕДСТВА, ПРИМЕНЯЕМЫЕ ПРИ ГИПЕРЛИПОПРОТЕИНЕМИИ (ПРОТИВОАТЕРОСКЛЕРОТИЧЕСКИЕ СРЕДСТВА)
Одним из важных компонентов в комплексе медикаментов, применяемых для профилактики и лечения атеросклероза и его осложнений (ишемической болезни сердца, инсульта и др.), являются антигиперлипопротеинемические (гиполипидемические) средства. Их основной эффект заключается в снижении повышенного содержания в плазме крови атерогенных липопротеинов. Желательно также повышение содержания антиатерогенных липопротеинов. Эти принципы действия основаны на том, что, как известно, дислипопротеинемия атерогенного характера является одним из основных факторов развития атеросклероза.
Циркулирующие в плазме липопротеины состоят из липидов и белков. Эти частицы имеют различную величину и плотность. Последняя определяется соотношением в них белков и липидов. Выделяют следующие группы липопротеинов (рис. 22.1; 22.2). Самыми крупными частицами (с наименьшей плотностью) являются хиломикроны (ХМ). Образуются они в клетках эпителия тонкой кишки. Содержат в основном экзогенные (пищевые) триглицериды, в отношении которых выполняют транспортные функции, а также холестерин. Из триглицеридов хиломикронов при воздействии липопротеинлипазы эндотелия сосудов высвобождаются жирные кислоты и глицерин. Свободные жирные кислоты либо поглощаются миокардом, где происходит их окисление и они служат источником энергии, либо участвуют в ресинтезе триглицеридов в жировой ткани с их последующим депонированием. Остатки хиломикронов, содержащие холестерин, связываются с липопротеиновыми рецепторами печени и затем катаболизируются в гепатоцитах (см. рис. 22.2). Липопротеины очень низкой плотности (ЛПОНП; пре-β-липопротеины) включают главным образом эндогенные триглицериды. Образуются они в печени. Под влиянием липопротеинлипазы эндотелия сосудов происходит расщепление части триглицеридов ЛПОНП и они превращаются в «короткоживущие» липопротеины промежуточной плотности (ЛППП). Клиренс последних на 50% происходит за счет их захвата (эндоцитоза) печенью, регулируемого ЛПНП-рецепторами. Они также подвергаются липолизу и быстро переходят в липопротеины низкой плотности (ЛПНП; (β-липопротеины). В ЛППП холестерин и триглицериды находятся примерно в равных количествах (триглицеридов — 40%, холестерина — 30%). В крови здоровых людей они обычно не обнаруживаются. ЛПНП содержат в большом количестве холестерин (в основном в виде сложных эфиров) и в меньшем — триглицериды.
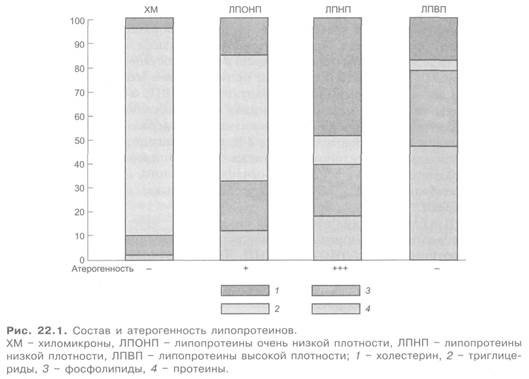
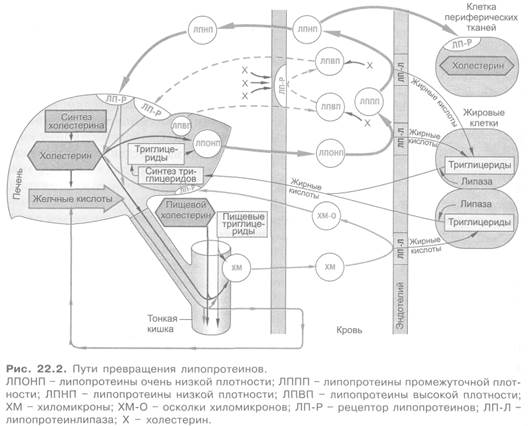
Из циркулирующей крови в основном выводятся путем взаимодействия с ЛПНП-рецепторами печени. При повышенном содержании ЛПНП могут откладываться в виде холестерина (или его эфиров) в стенке сосудов, сухожилиях, коже. По размеру ЛПОНП и ЛПНП занимают промежуточное место между хиломикронами и липопротеинами высокой плотности (ЛПВП; α-липопротеинами). ЛПВП являются самыми мелкими частицами из рассматриваемых липопротеинов. По сравнению с другими липопротеинами они содержат значительно большую часть сложных эфиров холестерина с полиненасыщенными жирными кислотами (линолевой, арахидоновой), а также фосфолипидов и специфического белка. Образуются ЛПВП в основном в печени, кроме того, в кишечнике и в результате катаболизма ХМ и ЛПОНП. Способствуют выведению холестерина из тканей и крови.
В ЛПВП из холестерина образуются его сложные эфиры, которые транспортируются к печени самими ЛПВП или передаются с помощью специального транспортного белка в ЛПОНП, ЛППП, ЛПНП и осколки хиломикронов, и в конечном итоге эти ЛП также поступают к печени, где происходит их эндоцитоз.
Кроме указанных липопротеинов, был выделен липопротеин(а) — ЛП(а). Он содержит эфиры холестерина. Атерогенен. Функция его изучена недостаточно. Очевидно, он принимает участие в обеспечении холестерином синтеза клеточных мембран при их повреждении. Описана семейная ЛП(а)-гиперлипопротеинемия, при которой повышена вероятность развития атеросклероза.
Таким образом, регуляция содержания в плазме крови большинства липопротеинов в значительной степени осуществляется ЛПНП-рецепторами печени, а также других тканей. Лигандами этих рецепторов являются апопротеины Е и В-100. С ЛПНП-рецепторами взаимодействуют ЛПНП, ЛППП, осколки хиломикронов, которые захватываются путем эндоцитоза и затем утилизируются посредством химических превращений всех компонентов липопротеинов.
Есть данные, что на макрофагах ретикулоэндотелиальной системы имеются специальные рецепторы (так называемые рецепторы-«уборщики»), распознающие окисленные ЛПНП, благодаря чему в макрофагах накапливаются высокие концентрации холестерина.
Кроме того, захват холестерина из циркулирующих в крови ЛПНП осуществляется многими тканями и без участия рецепторов.
Атерогенностью обладают ЛПНП, ЛППП, ЛПОНП и ЛП(а) (см. рис. 22.1). ЛПНП связываются с липопротеиновыми рецепторами тканей и, метаболизируясь, высвобождают свободный холестерин и другие соединения. Холестерин в виде сложных эфиров откладывается в тканях. Хиломикроны и ЛПВП неатерогенны. Более того, повышение концентрации ЛПВП снижает риск атеросклеротического поражения сосудов (антиатерогенное действие). Таким образом, с практической точки зрения основная задача профилактики и лечения атеросклероза и его осложнений заключается в снижении содержания в плазме крови повышенного уровня атерогенных липопротеинов и повышении — антиатерогенных ЛПВП. Из этого следует также, что определение общего содержания холестерина и триглицеридов в плазме крови недостаточно информативно. Необходимо располагать данными о содержании атерогенных и антиатерогенных липопротеинов.
Противоатеросклеротические средства можно классифицировать следующим образом.
I. Гиполипидемические средства (антигиперлипопротеинемические средства)
1. Средства, понижающие содержание в крови преимущественно холестерина (ЛПНП)
А. Ингибиторы синтеза холестерина (ингибиторы З-гидрокси-3-метилглутарил коэнзим А-редуктазы; статины)
Ловастатин
Мевастатин
Правастатин
Флувастатин
Симвастатин
Б. Средства, повышающие выведение из организма желчных кислот и холестерина (секвестранты желчных кислот)
Холестирамин
Колестипол
В. Разные препараты
Пробукол
2. Средства, понижающие содержание в крови преимущественно триглицеридов (ЛПОНП)
Производные фиброевой кислоты (фибраты)
Клофибрат
Гемфиброзил
Безафибрат
Фенофибрат
3. Средства, понижающие содержание в крови холестерина (ЛПНП) и триглицеридов (ЛПОНП)
Кислота никотиновая
II. Эндотелиотропные средства (ангиопротекторы)
Пармидин
Лечение нарушений липидного обмена начинают с назначения диеты и, если это оказывается неэффективным, применяют гиполипидемический препарат или сочетание препаратов на фоне продолжения диетотерапии. Выбор диеты и гиполипидемического средства зависит от выявленного типа гиперлипопротеинемии.
Выделяют 5 типов гиперлипопротеинемии:
Тип I — гиперхиломикронемия, т.е. увеличение в крови содержания ХМ.
Тип II — гипер-β-липопротеинемия; подтип IIа характеризуется увеличением в крови уровня холестерина (ЛПНП), подтип IIб — дополнительным увеличением содержания триглицеридов (ЛПОНП).
Тип III — дис-β-липопротеинемия, характеризуется появлением в крови «патологических» липопротеинов (ЛППП, (β-ЛПОНП), увеличением содержания холестерина и триглицеридов.
Тип IV — гиперпре-β-липопротеинемия, т.е. увеличение в крови содержания триглицеридов (ЛПОНП).
Тип V — гиперхиломикронемия и гиперпре-р-липопротеинемия, характеризуется увеличением в крови содержания ХМ, триглицеридов (ЛПОНП).
Выделенные типы гиперлипопротеинемии могут быть первичными (наследственного характера или следствие диетических нарушений) и вторичными, сопутствующими ряду заболеваний (диабету, гипотиреозу, болезням печени, почек и др.), а также возникшими в результате длительного приема некоторых лекарственных препаратов. Следует учитывать, что успешное лечение основного заболевания может привести к существенному снижению гиперлипопротеинемии атерогенного характера.
Гиполипидемические препараты могут иметь следующую направленность действия:
- угнетение биосинтеза липидов и липопротеинов в печени;
- активация захвата (эндоцитоза) липопротеинов печенью за счет стимуляции синтеза ЛПНП-рецепторов печени;
- угнетение всасывания холестерина и желчных кислот из кишечника;
- активация катаболизма холестерина, в том числе его превращения в желчные кислоты;
- стимуляция активности липопротеинлипазы эндотелия сосудов;
- угнетение синтеза жирных кислот в печени и их высвобождения из жировой ткани (угнетение липолиза);
- повышение содержания циркулирующих антиатерогенных ЛПВП.
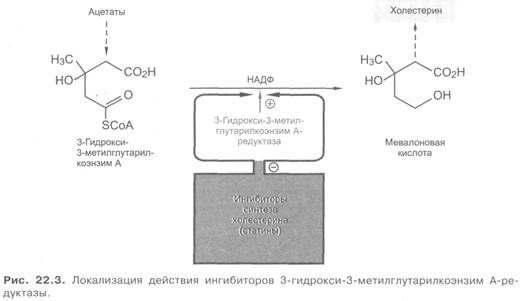
Высокой гиполипидемической эффективностью обладают средства, избирательно угнетающие синтез холестерина в печени, получившие общее название «статины». К ним относятся биогенные вещества — ловастатин (мевакор), полученный из культур Monascus ruber и Aspergillus terreus, и мевастатин (компактин), являющийся метаболитом Penicillium citricum и Penicillium brevicompactum. Созданы полусинтетические (симвастатин, правастатин) и синтетические (флувастатин) вещества с таким типом действия. Эти препараты угнетают синтез холестерина в печени благодаря ингибированию фермента З-гидрокси-3-метилглутарил коэнзим А-редуктазы (рис. 22.3). Компенсаторно увеличивается число ЛПНП-рецепторов в печени, что сопровождается снижением содержания ЛППП и ЛПНП в плазме крови, так как увеличиваются их эндоцитоз и катаболизм. Препараты этой группы уменьшают также абсорбцию пищевого холестерина. Кроме того, угнетается синтез в печени ЛПОНП; в небольшой степени повышается содержание в плазме ЛПВП (табл. 22.1).
Гиполипидемическое действие веществ проявляется быстро и выражено весьма существенно. Еще больший эффект наблюдается при сочетании этих препаратов с холестирамином (см. ниже).
За последние годы высказывается предположение, что противоатеросклеротический эффект статинов связан не только с их гиполипидемическим действием, но и с непосредственным влиянием на сосуды. Последнее приводит к улучшению функции эндотелия, подавлению воспалительного процесса, повышению стабильности атеросклеротической бляшки и, возможно, некоторому регрессу ее, к уменьшению вероятности тромбообразования. В основе этих изменений, по экспериментальным данным, участвуют многие процессы: угнетение миграции и пролиферации миоцитов артерий, угнетение роста моноцитов/макрофагов и уменьшение накопления в них холестерина, снижение продукции макрофагами
| Таблица 22.1Влияние некоторых гиполипидемических средств на содержание липидов и липопротеинов в плазме крови | ||||||
| Препарат | Холестерин | Триглицериды | ЛПОНП; пре-β-ЛП | ЛППП | ЛПНП; β-ЛП | ЛПВП; α-ЛП |
| Ловастатин | ↓ | ↓ | ↓ | ↓ | ↓ | ↑ |
| Клофибрат | ↓ или → | ↓ | ↓ | ↓ | ↓ или → | → или ↑ |
| Кислота никотиновая | ↓ | ↓ | ↓ | ↓ | ↓ | ↑ |
| Пробукол | ↓ | → | → | → | ↓ | ↓ |
| Холестирамин | ↓ | → или ↑ | → | ↓ | → | |
| Примечание: ↑ — повышение; ↓ — снижение; → — отсутствие эффекта |
металлопротеиназ, повышение образования в эндотелии NO-синтетазы, угнетение продукции эндотелина-1, снижение адгезии и агрегации тромбоцитов и т.д.
Наиболее значителен опыт клинического применения ловастатина. Он является пролекарством. Его активный метаболит образуется в печени. Назначают ловастатин внутрь 1 раз в сутки перед сном. Биодоступность низкая (табл. 22.2). Значительная часть препарата и его метаболитов связывается с белками плазмы крови. Биотрансформация ловастатина происходит в печени. Выделяются ловастатин и его метаболиты в основном кишечником и в меньшей степени почками.
Переносится препарат хорошо. Побочные эффекты возникают относительно редко (диспепсические расстройства, головная боль, кожная сыпь, миопатия).
| Таблица 22.2Фармакокинетика некоторых статинов | ||||||||
| Препарат | Всасывание из желудочно-кишечного тракта, % | Захват печенью при первом прохождении препаратов, % | Биодоступность при энтеральном введении, % | Время достижения максимальной концентрации в плазме крови, ч | Связывание с белками плазмы крови, % | Преимущественный путь метаболизма | Снижение содержания в плазме крови на 50% (t1/2, ч) | Выведение с желчью в кишечник, % |
| Ловастатин1 | 302 | 80-85 | <5 | 2-4 | >95 | Микросомальное окисление: CYP 3A4 | 2,9 | ~83 |
| Симвастатин1 | 852 | 60-80 | <5 | 1-2 | >95 | Микросомальное окисление: CYP 3A4 | 2-3 | ~60 |
| Правастатин | 18±8 | 0,9-1,6 | 43-48 | Цитозольное сульфатирование | 1,3-2,8 | ~70 | ||
| Флувастатин | Почти полное | >68 | ~24 | 0,5-1 | >98 | Микросомальное окисление: CYP 2C9 (75%), CYP 3A4 (20%), CYP 2C8 (5%)3 | 0,5-2,3 | ~95 |
| 1 Пролекарства; в стенке кишки, в печени и в небольшой степени в плазме крови под влиянием карбоксиэстераз из них образуются соответствующие β-гидроксикислоты. 2 Определяли у животных, так как у людей эти вещества быстро гидроксилируются. 3 В скобках указан % флувастатина, метаболизируемый определенным изоэнзимом. |
У 2% больных наблюдается повышение уровня печеночной трансаминазы, которое, однако, не сопровождается какими-либо патологическими явлениями. Повышается уровень мышечной креатинфосфокиназы (у 10-11% пациентов), что может сопровождаться мышечными болями, редко — миопатией и возможным повреждением мышечной ткани2 (если не прекратить прием препарата). Ловастатин противопоказан при беременности, активно текущих заболеваниях печени, холестазе, миопатии, при повышенной чувствительности к нему. Не рекомендуется давать препарат детям.
Другие статины по фармакодинамике аналогичны ловастатину. Однако имеются фармакокинетические различия (см. табл. 22.2). Так, максимальная концентрация в плазме крови флувастатина (лескол) и правастатина (липостат) накапливается быстрее, чем ловастатина и симвастатина (зокор). Очень важной характеристикой является степень захвата статинов печенью при первом пассаже через нее (см. табл. 22.2). В данном случае это не следует оценивать как потерю вещества, так как именно в гепатоцитах данные вещества ингибируют биосинтез холестерина. Биодоступность является лишь дополнительной характеристикой этого процесса. Ловастатин и симвастатин, являясь высоколипофильными соединениями, хорошо проникают через гематоэнцефалический барьер и плаценту. Флувастатин и правастатин практически не проходят через эти барьеры (хотя флувастатин в 40 раз более липофилен, чем правастатин).
Пути метаболизма для разных препаратов неодинаковы, и это имеет существенное практическое значение. Большинство статинов метаболизируется за счет ферментной системы цитохрома Р-450 как в печени, так и в стенке кишечника. При этом могут участвовать разные изоэнзимы Р-450 (см. табл. 22.2). Для ловастина и симвастатина это CYP 3A4, а для флувастатина — в основном CYP 2C9, но также CYP 3A4 и CYP 2C8. Правастатин претерпевает другой путь биотрансформации. При участии сульфотрансферазы в печени происходит цитозольное сульфатирование правастатина. Эти данные важны в связи с возможностью развития побочных эффектов, особенно таких серьезных, как миопатия, которая в отдельных случаях может приводить к рабдомиолизу, иногда с фатальным исходом. Частота таких осложнений зависит от концентрации статинов в крови. Поэтому если одновременно применяют вещества, блокирующие ферменты, которые метаболизируют определенные статины, риск миопатии существенно возрастает. Известны многие ингибиторы CYP 3A4, играющего основную роль в метаболизме ряда статинов (ловастатина, симвастатина, аторвастатина и др.). К таким ингибиторам относятся иммунодепрессант циклоспорин А, антибиотик эритромицин, противогрибковое средство итраконазол, ингибиторы протеаз ретровирусов, например ритонавир и др. Естественно, что сочетание указанных статинов с такими препаратами нецелесообразно. Флувастатин в этом отношении более безопасен, так как в его биотрансформации основную роль играет другой изоэнзим — CYP 2C9. Еще более благоприятна ситуация для правастатина, основной путь метаболизма которого отличается от других статинов.
Вместе с тем следует иметь в виду, что и другие гиполипидемические вещества также могут вызывать миопатию, например фибраты (гемфиброзил и др.), кислота никотиновая. Поэтому сочетание с ними статинов, как правило, нежелательно или требует тщательного наблюдения за пациентами.
Ловастатин, симвастатин и флувастатин примерно в 2 раза больше связываются с белками плазмы крови, чем правастатин.
Выделяются все препараты в основном с желчью через пищеварительный тракт.
Назначают препараты внутрь 1 раз в сутки перед сном. Если их комбинируют с препаратами типа холестирамина, то принимают за 1 ч до или через 4 ч после приема холестирамина. Это связано с тем, что последний нарушает абсорбцию статинов.

Применяют статины при первичной гиперхолестеринемии, гиперлипопротеинемии типа IIа и IIб с повышенным содержанием ЛППП и общего холестерина, при сочетанном повышении уровня холестерина и триглицеридов, а также при вторичной гиперлипопротеинемии, связанной с сахарным диабетом и нефротическим синдромом (табл. 22.3).
Побочные эффекты приведенных статинов аналогичны таковым для ловастатина.
Иной принцип гиполипидемического действия характерен для холестирамина. Это хлорид основной анионообменной смолы, содержащей четвертичные
| Таблица 22.3Лекарственная терапия основных типов первичных гиперлипопротеинемий | ||
| Тип гиперлипопротеинемии | Препараты | |
| Тип I — | гиперхиломикронемия (первичная или семейная хиломикронемия, первичная гиперлипемия) ХМ↑ | — (диета) |
| Тип II — | гипер-β-липопротеинемия (семейная или первичная гиперхолестеринемия) лпнп↑ Па — гомозиготная | Статины, секвестранты желчных кислот, пробукол, кислота никотиновая |
| Пб — гетерозиготная | Секвестранты желчных кислот, статины, кислота никотиновая | |
| Тип III — | дислипопротеинемия (семейная дис-β-липопротеинемия) лппп↑ β-лпонп↑ осколки ХМ↑ | Кислота никотиновая, гемфиброзил, фенофибрат |
| Тип IV — | гиперпре-β-липопротеинемия (семейная гипертриглицеридемия, индуцированная углеводами гиперлипемия, семейная гиперлипемия) ЛПОНП↑ | Кислота никотиновая, гемфиброзил, фенофибрат |
| Тип V — | гиперхиломикронемия и гиперпре-β-липопротеинемия (семейная комбинированная гиперлипопротеинемия, смешанная гиперлипемия, эссенциальная семейная гиперлипемия) ЛПОНП↑ | Кислота никотиновая, гемфиброзил, фенофибрат |
| ЛПНП↑ | Кислота никотиновая, статины, секвестранты желчных кислот | |
| ЛПОНП + ЛПНП↑ | Кислота никотиновая, статины, гемфиброзил, фенофибрат | |
| ЛП(а) — | гиперлипопротеинемия | Кислота никотиновая |
аммониевые группировки. Из желудочно-кишечного тракта не всасывается, пищеварительными ферментами не разрушается. Связывает в кишечнике желчные кислоты (за счет четвертичных аммониевых группировок). Образовавшийся комплекс выводится с экскрементами (рис. 22.4; 22.5). Поэтому вещества такого типа часто называют секвестрантами желчных кислот. При этом всасывание из кишечника холестерина понижается. Уменьшение абсорбции желчных кислот и холестерина сопровождается компенсаторным увеличением синтеза холестерина в печени. Однако в плазме крови содержание холестерина снижается, так как его выведение преобладает над синтезом. В ответ на понижение уровня холестерина в плазме и тканях для повышения его биосинтеза в печени образуются новые ЛПНП-рецепторы. Они способствуют еще более интенсивному удалению соответствующих липопротеинов из плазмы. Содержание ЛПНП в плазме снижается. Отмечено также увеличение катаболизма ЛПНП и холестерина в печени. Концентрация ЛПОНП и триглицеридов сначала повышается, а затем, в процессе
Date: 2015-07-01; view: 590; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |