
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Мерцательная аритмия
Мерцание (фибрилляция) предсердий – мерцательная аритмия.
Мерцательная аритмия встречается в 10-20 раз чаще, чем все наджелудочковые и желудочковые аритмии. Распространенность мерцательной аритмии составляет до 60 лет 1%, после 60 лет – 3%, после 75 лет – более 10%.
При этом виде аритмии синусовый узел теряет функцию ведущего водителя ритма, а в различных участках миокарда предсердий возникает множество (не один, как при пароксизмальных тахикардиях!) эктопических очагов возбуждения, генерирующих до 450-600 импульсов в минуту. Импульсы не распространяются на предсердия в целом, а каждый из них вызывает лишь возбуждение и сокращение отдельных мышечных волокон; в результате появляются мельчайшие фибриллярные сокращения предсердий вместо их полноценной систолы.
АВ-узел физиологически не в состоянии пропустить все эти импульсы. Проходят лишь самые сильные из них, при этом интервалы прохождения различны и желудочки возбуждаются аритмично.
Причины: алкогольное поражение сердца, артериальная гипертония, сердечная недостаточность, ИБС, пороки сердца с дилатацией предсердий, гипертиреоз и др.
В зависимости от проводящей способности атриовентрикулярного узла, по частоте сокращения желудочков различают три формы мерцательной аритмии:
1. Тахиаритмическую, при которой желудочки сокращаются с частотой более 90 в минуту.
2. Брадиаритмическую – частота сокращения желудочков менее 60 в минуту.
3. Нормосистолическую – частота сокращения желудочков 60-90 в минуту.
Согласно рекомендациям РКО, ВНОА и АССХ, 2012 с учетом длительности течения выделяют следующие формы:
1. пароксизмальная фибрилляция предсердий - длительность до 7 суток, характеризуется самостоятельным самопроизвольным прекращением, обычно в течение первых 48 часов. Под пароксизмальной формой понимают так же аритмию, устраненную с помощью медикаментозной или электрической кардиоверсии в первые 7 суток после ее возникновения.
2. персистирующая форма - в отличие от пароксизмальной, самостоятельно не прекращается, продолжается более 7 суток и для ее устранения необходима медикаментозная или электрическая кардиоверсия.
3. длительно персистирующая форма - устанавливают, когда ФП продолжается в течение 1 года и более с последующим восстановлением ритма.
4. Постоянная форма - диагностируется в тех случаях, когда предшествующие попытки кардиоверсии или кардиохирургического лечения были безуспешными.
Форма мерцательной аритмии, а также наличие и тяжесть расстройств гемодинамики и/или ишемии миокарда учитываются при решении вопроса о необходимости восстановления синусового ритма на догоспитальном этапе.
Клиника.
Симптомы чаще возникают при приступообразной форме мерцательной аритмии. Тахиаритмия обычно сопровождается ощущением сердцебиения (сильные и частые удары сердца), перебоев в сердце, одышкой, слабостью, утомляемостью. Мерцательная аритмия, протекающая в виде незначительной брадиаритмии, может не вызывать никаких субъективных ощущений. И при очень редких, и при очень частых сокращениях желудочков к головному мозгу поступает мало крови, поэтому может быть головокружение и даже обморок.
При исследовании сердца выявляется полная неправильность в последовательности сердечных сокращений. Звучность тонов сердца постоянно меняется. Пульс неритмичен, пульсовые волны различны по величине. При частых сокращениях появляется дефицит пульса.
Опасность мерцательной аритмии заключается в первую очередь в том, что внутри сердца могут образовываться сгустки крови (тромбы), которые в случае отрыва от стенок попадают в кровоток и закупоривают сосуды. У больных с мерцательной аритмией инсульты встречаются в 5-7 раз чаще, чем у лиц без мерцательной аритмии. У части больных мерцательной аритмией снижается «насосная» функция сердца и развивается ХСН.
ЭКГ–признаки:
1. Зубец Р отсутствует.
2. Регистрируются волны мерцания предсердий (f) различной формы и амплитуды.
3. Расстояния RR различные.
4. Комплекс QRS не изменен, правильной формы.
Лечение мерцательной аритмии. По возможности устраняют причины, приведшие к мерцательной аритмии. Следует обращать внимание на способствующие тахикардии факторы, такие как лихорадка, инфекция, гиповолемия, анемия, гипоксия; в этих случаях наиболее эффективным способом достижения контроля частоты будет коррекция этих состояний, а без соответствующей коррекции успех терапии будет сомнительным.
Существуют две стратегии ведения больных с ФП:
1. стратегия восстановления и контроля сердечного ритма;
2. стратегия контроля ЧСС при сохраняющейся ФП.
Перед началом лечения необходимо определить, стоит ли восстанавливать нормальный синусовый ритм и в дальнейшем проводить профилактику приступов мерцательной аритмии, или же достаточно только замедлить сокращение желудочков.
Цели неотложной помощи:
1. Профилактика тромбоэмболических осложнений и улучшение функции сердца.
2. решение вопроса о неотложном восстановлении сердечного ритма или о быстром снижении ЧСС. Это зависит от тяжести симптомов ФП (у больных с выраженным нарушением гемодинамики и расстройствами коронарного кровообращения показано неотложное восстановление сердечного ритма, у большинства других больных - контроль ЧСС).
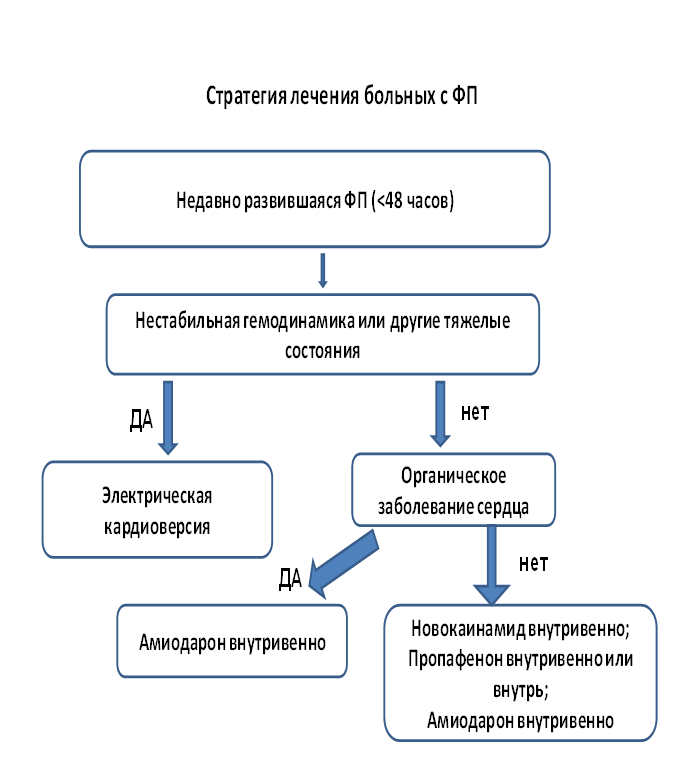
Пациенты с незначительными структурными изменениями сердечно-сосудистой системы или без них, у которых развивается клинически значимый пароксизм мерцательной аритмии, могут самостоятельно амбулаторно принять пропафенон (пропанорм 600-900 мг) – стратегия «таблетка в кармане». За 30 мин перед приемом этих антиаритмиков рекомендуется принимать β-блокатор или недигидропиридиновый блокатор кальциевых каналов для предотвращения быстрого АВ-проведения в случае трепетания предсердий или принимать препараты этих групп постоянно.
В случае неэффективности такой стратегии при неосложненном пароксизме вводят в/в медленно 1000 мг (10 мл 10% раствора) новокаинамида на физрастворе в течение 8 минут с постоянным контролем АД, ЧСС, ЭКГ. В момент восстановления синусового ритма введение прекращают. В связи с возможностью снижения АД новокаинамид вводят больному, находящемуся в горизонтальном положении, имея под рукой шприц с 0,1 мг мезатона. К побочным эффектам новокаинамида относятся: аритмогенное действие, желудочковые нарушения ритма вследствие удлинения интервала QТ, замедления проводимости, снижение АД, головокружение, слабость, нарушения сознания, бред, галлюцинации, аллергические реакции. Новокаинамид противопоказан при артериальной гипотензии, кардиогенном шоке, ХСН, АВ-блокаде 2-й и 3-й степеней, повышенной чувствительности к препарату, выраженной почечной недостаточности, системной красной волчанке.
Перед восстановлением синусового ритма показано введение гепарина 5 тыс. ЕД в/в с целью антикоагуляции.
При неэффективности одного антиаритмического препарата медикаментозную терапию на догоспитальном этапе прекращают, пациента госпитализируют.
При нестабильном состоянии пациента показана электрическая неотложная кардиоверсия в условиях отделения кардиореанимации. О нестабильности состояния говорят, когда наблюдаются тяжелые клинические проявления, причиной которых следует считать пароксизм мерцательной аритмии: симптоматическая гипотензия, нарушение сознания или его потеря, ОКС, декомпенсация застойной сердечной недостаточности (отек легких).
Противопоказания к восстановлению синусового ритма на догоспитальном этапе:
1. Длительность пароксизма мерцания предсердий более 2 дней.
2. Доказанная дилатация левого предсердия (переднезадний размер 4,5см по ЭХО-КГ).
3. Тромбы в предсердиях или тромбоэмболические осложнения в анамнезе.
4. Развитие пароксизма на фоне ОКС (при стабильной гемодинамике).
5. Развитие пароксизма на фоне выраженных электролитных нарушений.
6. Декомпенсация тиреотоксикоза.
Date: 2015-05-22; view: 596; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |