
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

Вторичная легочная долька
Интерпретация легочного рисунка, полученного при КТ, базируется на возможности дифференцированного анализа структурных элементов легочной дольки.
Анатомические элементы вторичной легочной дольки и их изменения при патологических процессах можно оценивать только по данным высокоразрешающей КТ.
Вторичная легочная долька имеет полигональную форму, размер ее — 10—25 мм.
Структурные элементы легочной дольки (рис. 7.18):
— междольковая перегородка;
— корень;
— паренхима.
Междольковая перегородка — это интерстициальная строма, исходящая из висцеральной плевры, внутри которой проходят междольковые вены и периферическая лимфатическая сеть. Наибольшую толщину (до 1 мм) имеют междольковые перегородки, расположенные в субплевральных отделах легких. При ориентации дольки перпендикулярно плоскости среза, перегородки могут визуализироваться в норме. В остальных случаях в норме междольковые перегородки не видны. Дифференциация полигональных структур является признаком патологического процесса, поражающего периферические лимфатические сосуды и междольковые вены.
Корень дольки, расположенный в центральной части вторичной дольки, включает в себя: внутридольковую артерию, бронхиолу, сосуды глубокой лимфатической сети, окруженные футляром аксиального легочного интерстиция (периваскулярное и перибронхиальное интерстициальное пространство). При перпендикулярной ориентации корень виден как округлая структура в центре дольки, при продольной — линейная структура. Диаметр внутридольковой артерии и бронхиолы 1 мм, терминального бронха — 0,7 мм, респираторной бронхиолы — 0,3 мм. При КТ удается визуализировать только артерию, неизмененные бронхиолы не видны, поскольку толщина их стенки находится ниже порога разрешающей способности рентгеновского компьютерного томографа. На поперечных срезах в центре дольки обычно дифференцируются линейные, У-образные или точечные структуры, представляющие собой внутридольковые артерии, наименьшие из них расположены не ближе 1 мм к висцеральной плевре. Ортоградное сечение артериолы симмулирует очаг.
Паренхима дольки расположена между корнем и междольковыми перегородками. Она представляет собой ацинусы, разделенные септальным интерстицием, что создает необходимые условия для визуализации анатомической структурной организации легочной дольки. Плотность легочной паренхимы выше плотности воздуха. Анализ состояния паренхимы нужно проводить в легочном окне, поскольку при более значительной ширине окна эти различия могут нивелироваться. Таким образом, на уровне вторичной легочной дольки присутствуют все три компонента легочного интерстиция: центральный — в центре дольки вокруг артерий и бронхов, а также периферический и септальный в междольковых перегородках.
Ацинус — часть легочной паренхимы, окружающая респираторную бронхиолу. Его размеры — 6—10 мм. Количество ацинусов в дольке обычно не превышает 10. Внутриацинарные сосуды имеют диаметр 0,5 мм и могут быть выявлены на КТ.
Легочный интерстиций (периферический, центральный, септальный)
Центральный интерстиций образован соединительнотканными волокнами, окружающими сосуды и бронхи. Он непосредственно связан с корнем легкого и средостением. Интерстиций является морфофункциональной структурой, идущей от корня легкого до мельчайших генераций артерий и бронхов в ацинусах. Плотные эластичные волокна образуют футляры для крупных артерий, бронхов, лимфатических сосудов, нервных волокон. С уменьшением калибра сосудов эластические волокна замещаются на коллагеновые, толщина легочного каркаса уменьшается и совсем исчезает на уровне капилляров.
Периферический интерстиций является непосредственным продолжением соединительнотканных волокон висцеральной плевры, он распространяется в легочною ткань и образует междольковые перегородки. В них располагаются вены и лимфатические сосуды, отводящие лимфу к висцеральной плевре.
Септальный интерстиций образует перегородки между отдельными ацинусами внутри вторичных долек. Между волокнами септального интерстиция располагаются вены и лимфатические сосуды, при помощи которых септальный интерстиций объединяет все интерстици-альные структуры легкого в единую систему на уровне вторичной дольки.
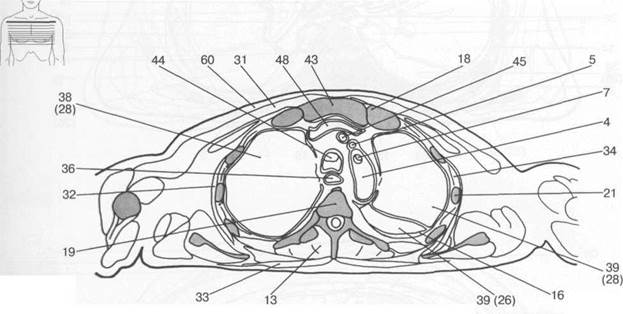
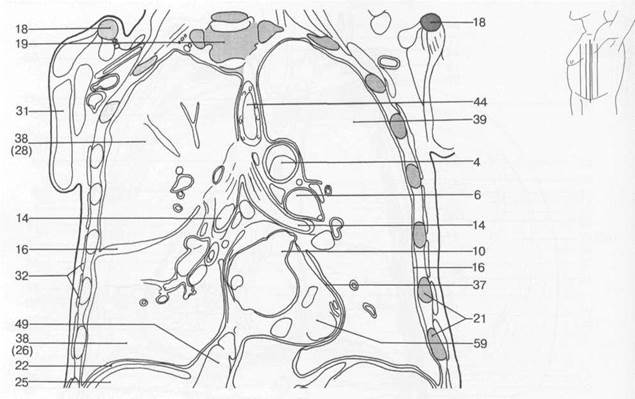
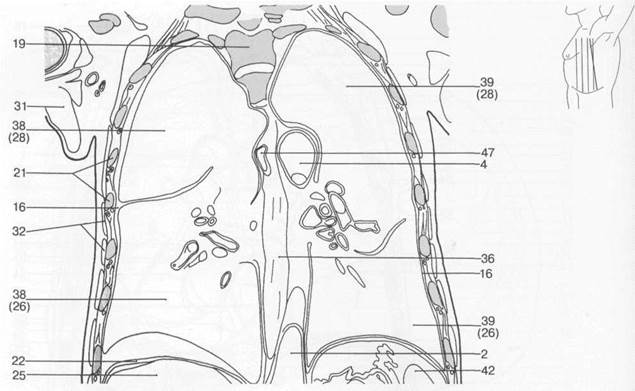
Рис. 7.20. Схемы аксиальных и корональных срезов грудной клетки [W.Swobodnic, H.Herrmann].
I — восходящая аорта; 2 — нисходящая аорта; 3 — верхушка сердца; 4 — дуга аорты; 5 — левая общая сонная артерия; 6 — легочная артерия; 7 — подключичная артерия; 8 — внутренняя грудная артерия; 9 — правое предсердие; 10 — левое предсердие; 11 — правое ушко сердца; 12 — левое ушко сердца; 13 — собственные мышцы спины; 14 — главные бронхи; 15 — пуговка аорты; 16 — плевральная полость; 17 — хорды сердца; 18 — ключица; 19 — позвоночный столб; 20 — легочный конус; 21 — ребра; 22 — грудная поверхность диафрагмы; 23 — эпикард; 24 — щитовидная железа; 25 — печень; 26 — нижняя доля легкого; 27 — средняя доля легкого; 28 — верхняя доля легкого; 29 — длинная мышца спины; 30 — папиллярные мышцы; 31 — большая грудная мышца; 32 — передняя зубчатая мышца; 33 — трапецевидная мышца; 34 — межреберные мышцы; 35 — миокард; 36 — пищевод; 37 — перикард; 38 — правое легкое; 39 — левое легкое; 40 — межжелудочковая перегородка; 41 — коронарный синус; 42 — селезенка; 43 — грудина; 44 — трахея; 45 — брахиоцефальный ствол; 46 — легочный ствол; 47 — непарная вена; 48 — левая плечеголовная вена; 49 — нижняя полая вена; 50 — верхняя полая вена; 51 — большая вена сердца; 52 — подключичная вена; 53 — клапан аорты; 54 — митральный клапан; 55 — клапан легочной артерии; 56 — трехстворчатый клапан; 57 — клапан коронарного синуса; 58 — правый желудочек; 59 — левый желудочек; 60 — подкожная жировая клетчатка; 61 — легочные вены.
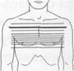
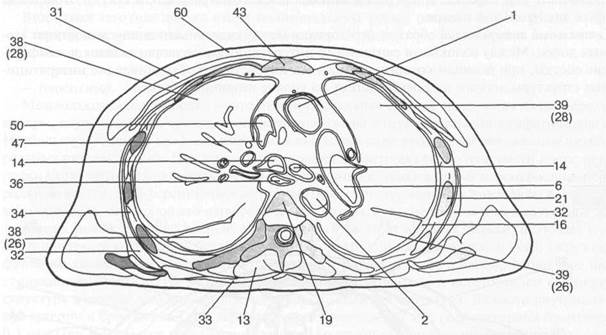
Рис. 7.20. Продолжение.
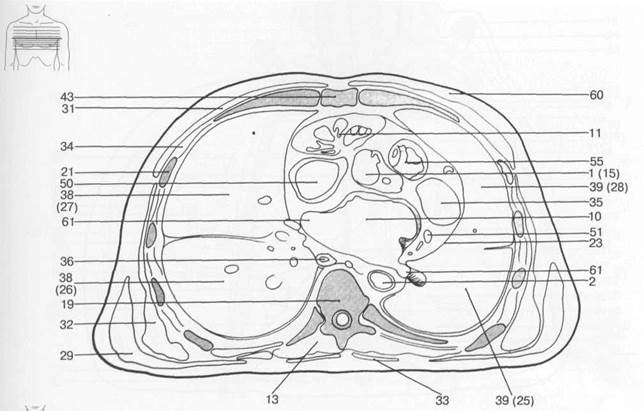
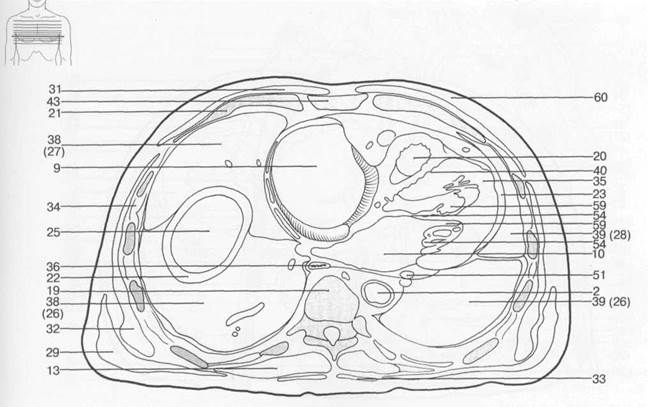
Рис. 7.20. Продолжение.
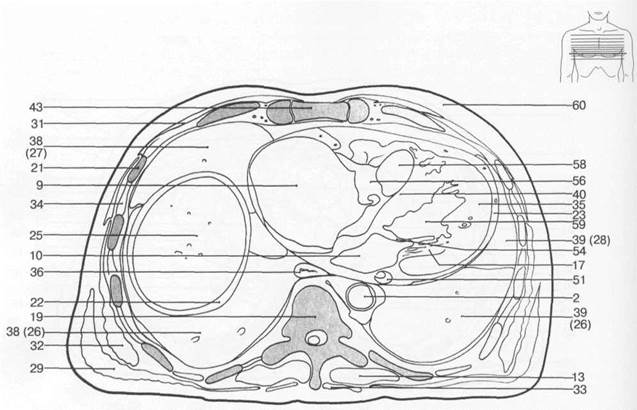
Рис. 7.20. Продолжение.
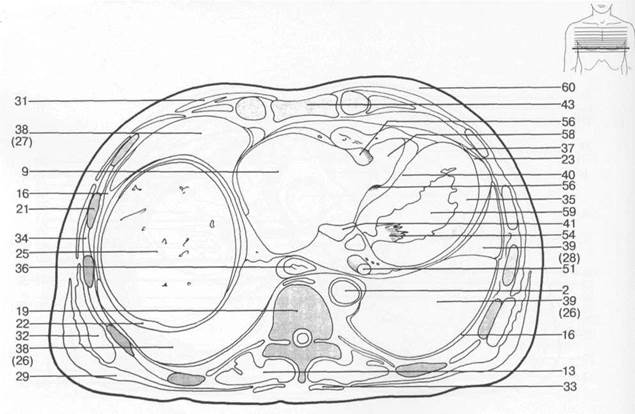
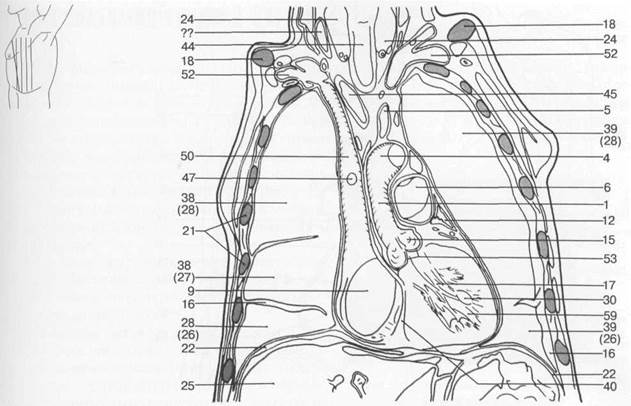
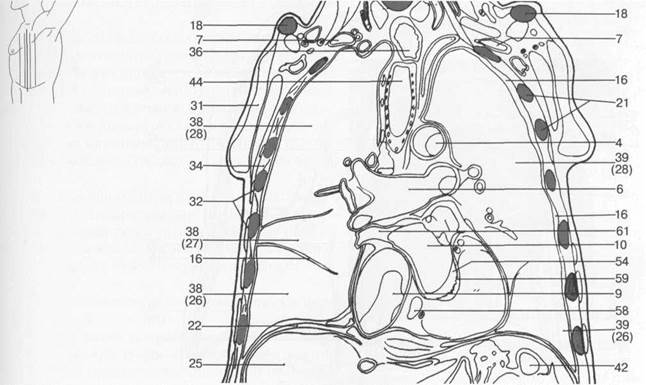
Рис. 7.20. Продолжение.
Рис. 7.20. Окончание.
Date: 2016-02-19; view: 1787; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |