
Полезное:
Как сделать разговор полезным и приятным
Как сделать объемную звезду своими руками
Как сделать то, что делать не хочется?
Как сделать погремушку
Как сделать так чтобы женщины сами знакомились с вами
Как сделать идею коммерческой
Как сделать хорошую растяжку ног?
Как сделать наш разум здоровым?
Как сделать, чтобы люди обманывали меньше
Вопрос 4. Как сделать так, чтобы вас уважали и ценили?
Как сделать лучше себе и другим людям
Как сделать свидание интересным?

Категории:
АрхитектураАстрономияБиологияГеографияГеологияИнформатикаИскусствоИсторияКулинарияКультураМаркетингМатематикаМедицинаМенеджментОхрана трудаПравоПроизводствоПсихологияРелигияСоциологияСпортТехникаФизикаФилософияХимияЭкологияЭкономикаЭлектроника

У детей
Острый риносинусит определяется как внезапное появление двух или более симптомов:
· заложенность носа / затрудненное носовое дыхание
· или бесцветные / светлые выделения из носа
· Или кашель (в дневное или ночное время)
· Симптомы сохраняются <12 недель
Могут наблюдаться бессимптомные промежутки, в течение которых симптомы отсутствуют, если заболевание носит рецидивирующий характер
ЭТИОПАТОГЕНЕЗ ОСТРОГО СИНУСИТА
Острый синусит относится к числу наиболее распространенных заболеваний человека, и эта проблема с каждым годом становится все актуальнее. В странах Европы риносинуситы ежегодно возникают у каждого седьмого человека (ERFOS, 2012). В США регистрируется 31 млн. случаев риносинусита в год (IDSA, 2012), а в России – свыше 10 млн. случаев в год.
Острый синусит может иметь инфекционную этиологию: вирусную, бактериальную или грибковую, а также вызываться факторами, такими как: аллергены, ирританты окружающей среды. Острый риносинусит в 2–10% случаев имеет бактериальную этиологию, а в 90–98% случаев вызывается вирусами. Вторичная бактериальная инфекция околоносовых пазух после перенесенной вирусной ИВДП развивается у 0,5–2% взрослых и у 5% детей.
Среди бактериальных возбудителей острого синусита наиболее значимыми в настоящее время являются так называемые «респираторные патогены» – Streptococcus pneumoniae (19-47%), Haemophilus influenzae (26-47%), ассоциация этих возбудителей (около 7%), реже - β-гемолитические стрептококки не группы А (1,5-13%), S. pyogenes (5-9%), не β-гемолитические стрептококки (5%), S. aureus (2%), M. сatarrhalis (1%), H. parainfluenzae (1%), грамотрицательные патогены – редко. Нельзя забывать о факультативно-анаэробной микрофлоре (Peptostreptococcus, Fusobacterium, а также Prevotella и Porphyromonas), участвующей в поддержании активного воспаления в пазухе и способствующей развитию хронического воспаления.
В последнее время отмечается увеличение доли (около 10%) атипичных возбудителей (хламидий, микоплазм) в развитии острого синусита, как у взрослых, так и у детей. Диагностика указанных патогенов должна включать в себя методики, доказывающие их количественное присутствие и активность (ИФА, ПЦР в реальном времени). Также возрастает роль стафилококков (в частности, S. aureus) в структуре микробного пейзажа пораженных синусов. Причем на фоне аллергического воспалительного процесса стафилококк приобретает свойства длительно персистирующего микроорганизма, способного прочно фиксироваться на слизистой оболочке и длительно выживать.
Вследствие воспаления слизистой оболочки носа и околоносовых пазух, происходит резкое ее утолщение, быстро развивается обтурация естественных соустий, нарушаются дренажная функция выводных отверстий, вентиляция пазух и функция мукоциллиарной транспортной системы. Кровеносные сосуды расширяются, повышается проницаемость капилляров и развивается отек слизистой оболочки. В связи с нарушением аэрации и газообмена в пазухах появляется экссудат (рис. 1).
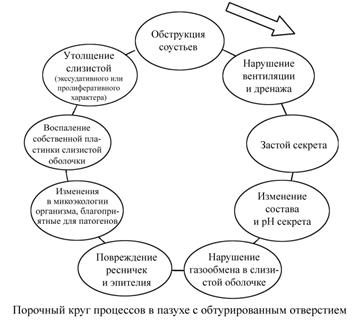
Рисунок 1.
На ранних стадиях экссудат серозный, затем слизисто-серозный, а при присоединении бактериальной инфекции становится гнойным, с большим количеством лейкоцитов и детрита.
АНАТОМО-ФИЗИОЛОГИЧЕСКИЕ ПРЕДПОСЫЛКИ РАЗВИТИЯ
ВОСПАЛЕНИЯ В ОКОЛОНОСОВЫХ ПАЗУХАХ
Система околоносовых пазух человека состоит из парных верхнечелюстных пазух, расположенных в верхнечелюстной кости, парных лобных пазух (в большинстве случаев) - в лобной кости, парных клиновидных пазух - клиновидной кости и парных массивов решетчатого лабиринта. Решетчатый лабиринт вариабельного по объему и числу входящих в этот массив воздухоносных полостей или клеток (в норме от 2 до 8 с каждой стороны).
Верхнечелюстная и лобная пазухи, а также передние клетки решетчатого лабиринта своими соустьями открываются в средний носовой ход, расположенный под средней носовой раковиной. Клиновидная пазуха и задние клетки решетчатого лабиринта открываются в верхний носовой ход.
В воспалительный процесс может быть вовлечена любая из околоносовых пазух. На первом месте по частоте поражения стоит верхнечелюстная, затем решетчатая, лобная, клиновидная. Такая последовательность характерна для взрослых и детей старше 7 лет.
У детей в возрасте до 3 лет преобладает острое воспаление решетчатых пазух (до 80–90%), а от 3 до 7 лет – сочетанное поражение решетчатых и верхнечелюстной пазух.
К характерным особенностям раннего детского возраста относятся относительная узость всех носовых ходов. Нижняя носовая раковина занимает 2/3 полости носа, спускается до дна, что обусловливает быстро наступающее затруднение носового дыхания даже при небольшой отечности слизистой оболочки при катаральном воспалении. Это влечет за собой нарушение грудного вскармливания и гипотрофию, так как без носового дыхания ребенок не может сосать.
Кроме того, у детей младшего возраста короткая и широкая слуховая труба расположена горизонтально. В таких условиях даже при небольших воспалительных явлениях в полости носа значительно затрудняется носовое дыхание, что создает возможность попадания инфицированной слизи из носоглотки через слуховую трубу в среднее ухо и возникновения острого воспаления среднего уха.
Date: 2015-09-23; view: 287; Нарушение авторских прав; Помощь в написании работы --> СЮДА... |